一、腹膜透析后腹膜炎临床路径标准住院流程
(一)适用对象
第一诊断为腹膜透析后腹膜炎(ICD–10:T85.711)。
(二)诊断依据
根据《血液净化标准操作规程》(陈香美主编,人民军医出版社,2010年)、《腹膜透析标准操作规程》(陈香美主编,人民军医出版社,2010年)、《ISPD Peritonitis Recommendations: 2016 Update on Prevention and Treatment》[Li P K, et al. Perit Dial Int, 2016, 36(5):481-508]。
1.透出液浑浊伴或不伴腹痛。
2.透出液常规WBC>100/μl或>0.1×109/L;多形核细胞>50%(透出液在腹腔内停留至少2小时)。
3.透出液病原微生物培养阳性。
上述3条中符合2条可确诊。
(三)治疗方案的选择
根据《血液净化标准操作规程》(陈香美主编,人民军医出版社,2010年)、《腹膜透析标准操作规程》(陈香美主编,人民军医出版社,2010年)、《ISPD Peritonitis Recommendations: 2016 Update on Prevention and Treatment》[Li P K, et al. Perit Dial Int, 2016, 36(5):481-508]。
1.早期诊断一旦出现腹透液混浊,无论有无腹痛,应怀疑腹膜炎。及时留取第一袋浑浊透出液送检,包括细胞计数和分类、革兰染色、真菌涂片和病原学培养+药敏试验。
2.一旦考虑为腹膜透析后腹膜炎,留取标本后即应开始经验性抗感染治疗。
3.初始治疗可经验用药,应联合使用抗菌药物,推荐腹腔给药。经验性抗感染治疗选用覆盖革兰阳性菌和革兰阴性菌的抗菌药物,如万古霉素或第一代头孢菌素覆盖革兰阳性菌,第三代头孢或氨基糖苷类药物覆盖革兰阴性菌抗菌药物。根据透出液培养及药敏试验结果及时调整抗菌药物。尽量选用对残余肾功能影响小的药物。推荐腹腔使用抗菌药物,间歇给药的抗菌药物留腹时间不小于6小时,使用抗菌药物治疗时可使用口服抗真菌药物预防真菌性腹膜炎。凝固酶阴性的葡萄球菌、链球菌抗菌药物疗程为2周;金黄色葡萄球菌、假单胞菌属、除假单胞菌属外的革兰阴性菌、肠球菌、棒状杆菌、多种肠道致病菌、多种革兰阳性菌感染抗菌药物疗程为3周。
4.发生腹膜透析后腹膜炎时,为避免纤维蛋白凝块形成,可在腹透液中加入适量肝素。
5.发生腹膜透析相关性腹膜炎时,常出现超滤功能下降,此时可调整腹膜透析处方,如更改腹透液葡萄糖浓度,缩短存腹时间,夜间干腹等措施保证超滤量,避免容量超负荷。
6.使用合适的抗菌药物规范治疗5天后透出液仍未变清亮定义为难治性腹膜炎,应尽早拔除腹透管。
7.一旦诊断为真菌性腹膜炎,则应拔除腹透管,并使用敏感抗真菌药物至导管拔除后2周。
8.结核性腹膜炎一般采取四联疗法,局部和全身用药相结合,无效者拔除导管并继续抗结核治疗。
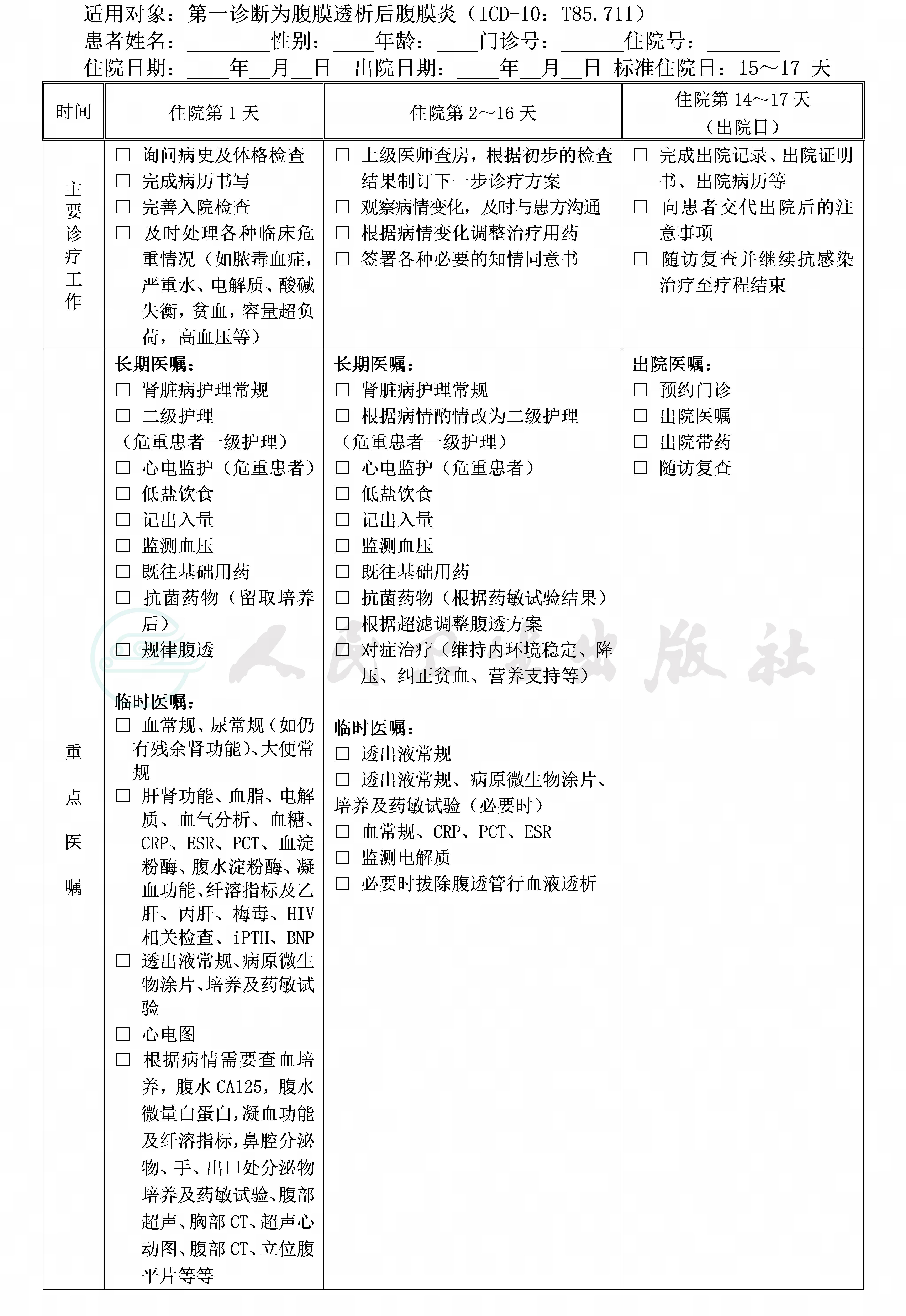
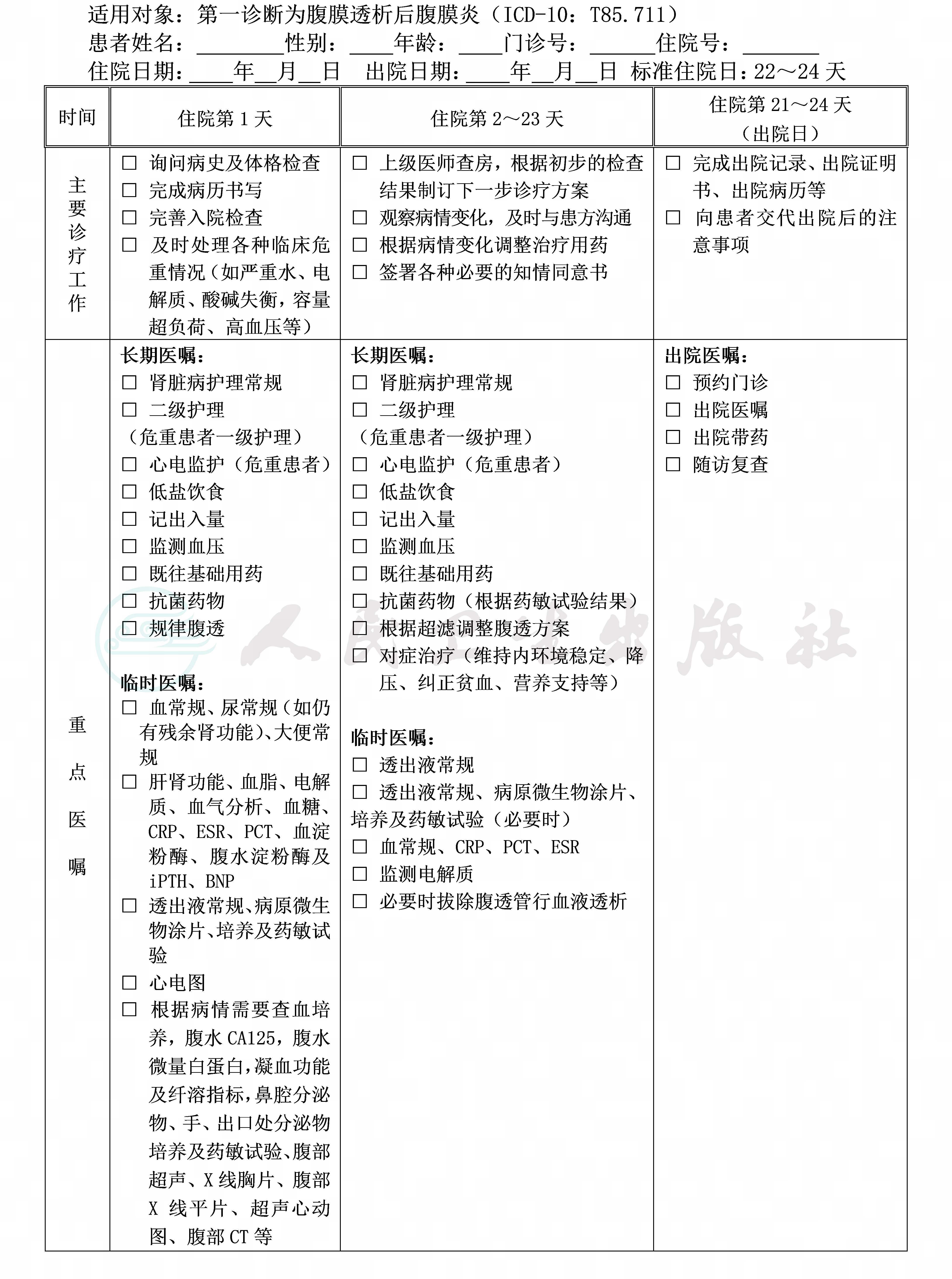
(四)标准住院日为15~24天
(五)进入路径标准
1.第一诊断必须符合ICD–10:T85.711腹膜透析后腹膜炎疾病编码。
2.当患者同时具有其他疾病诊断时,但住院期间不需要特殊处理,也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)住院后2~7天(指工作日)
1.必需的检查项目:
(1)血常规、尿常规(如仍有残余肾功能)、大便常规。
(2)肝肾功能、血脂、电解质、血气分析、血糖、CRP、ESR、PCT、血淀粉酶、腹水淀粉酶、BNP、乙肝、丙肝、梅毒、HIV相关检查及iPTH。
(3)透出液常规、病原微生物革兰染色及细菌、真菌涂片、培养及药敏试验。
(4)心电图。
2.根据患者病情必要时的检查项目:
(1)血培养、腹水CA125、腹水微量白蛋白、凝血功能及纤溶指标、造血原料指标、血真菌葡聚糖。
(2)鼻腔分泌物、手、出口处分泌物培养及药敏试验;透出液抗酸杆菌培养。
(3)营养评估相关指标:如前白蛋白、转铁蛋白。
(4)腹部超声、X线胸片、腹部X线平片、超声心动图、腹部CT等。
(七)治疗方案与药物选择
1.纠正原发病因和可逆因素,预防再次感染。
2.根据病情,积极纠正水电解质及酸碱平衡紊乱,加强营养支持等对症治疗。
3.必要时拔除腹透管行血液透析治疗。
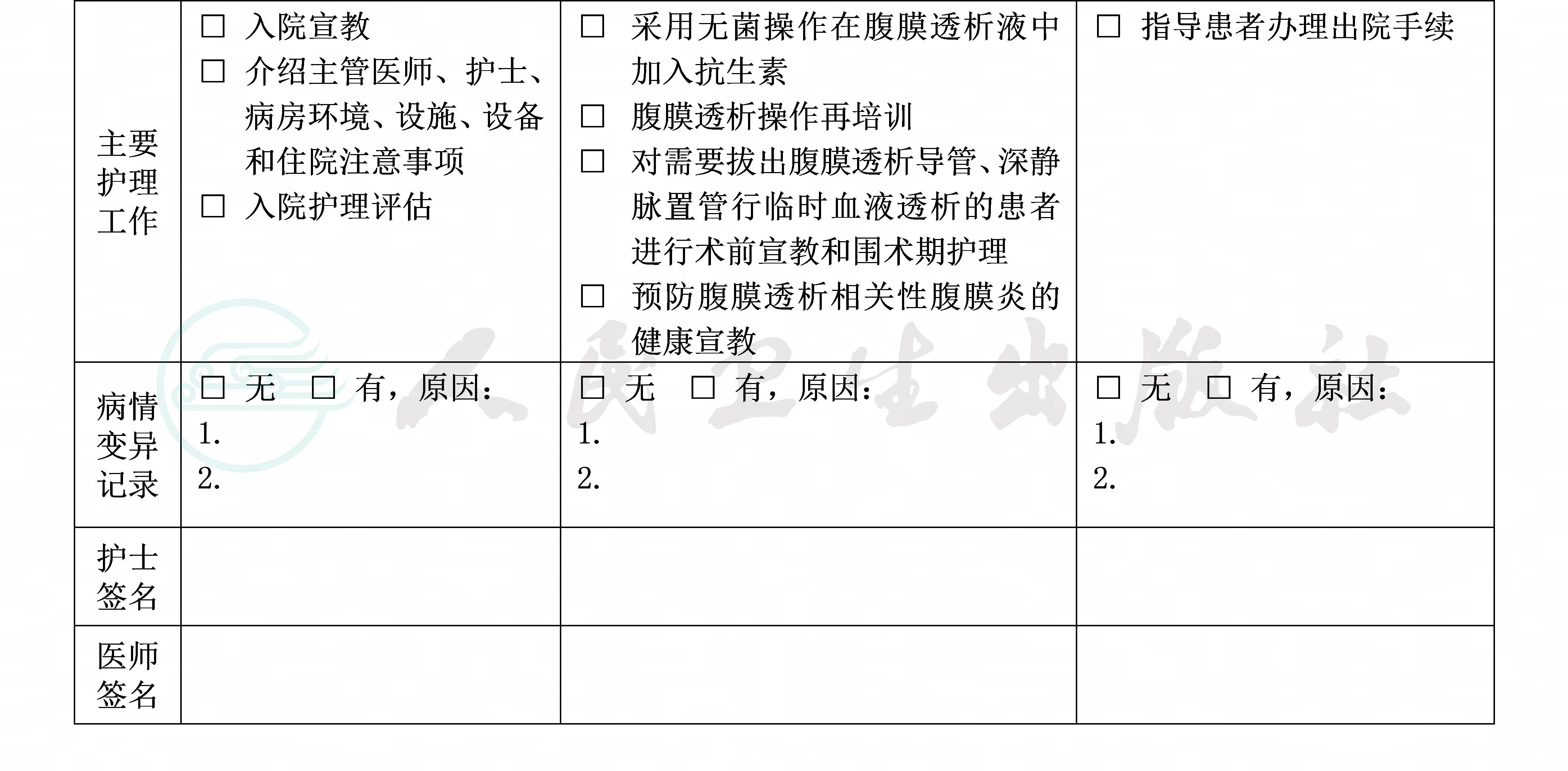
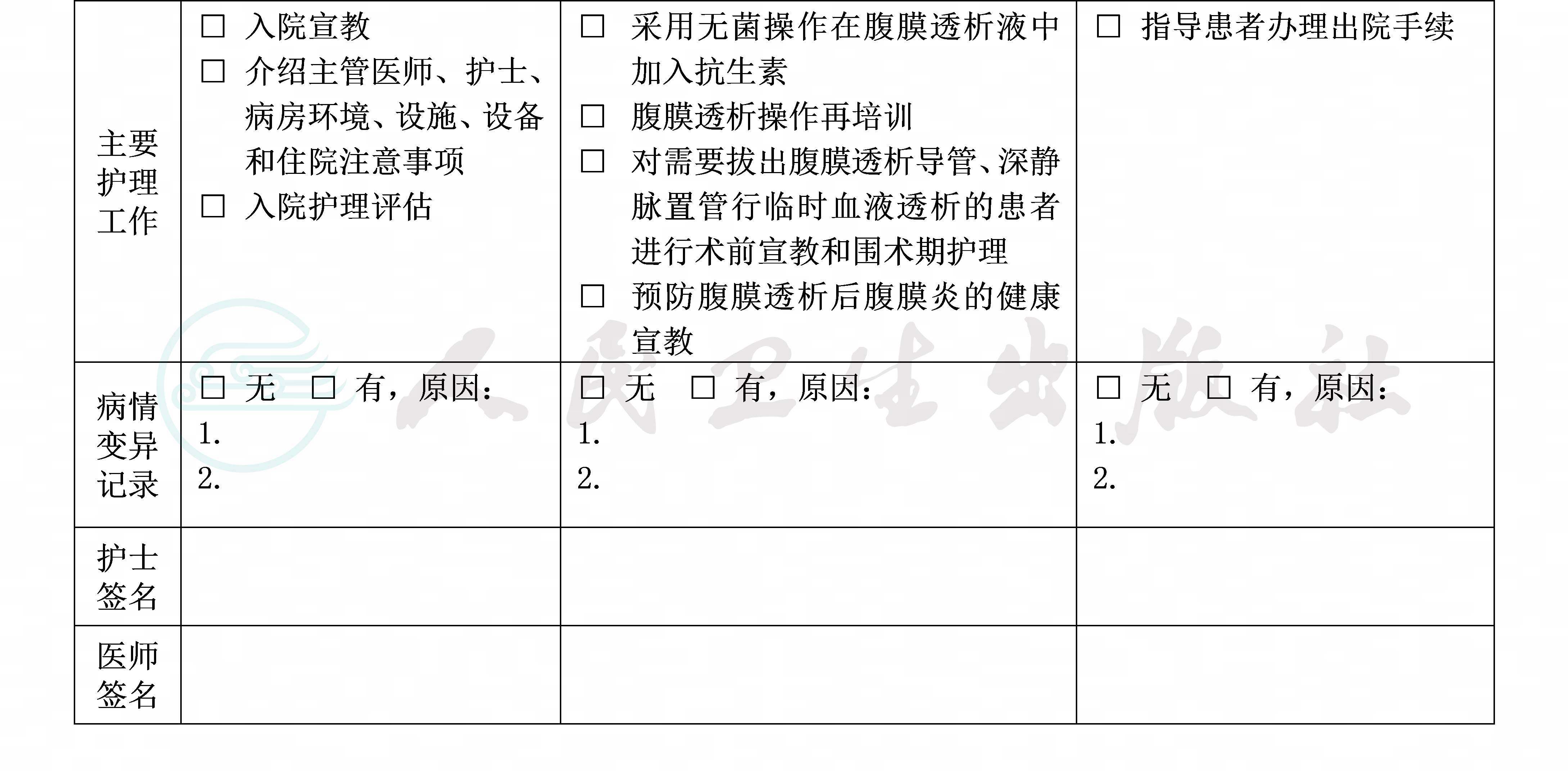
(八)出院标准
1.腹膜炎症状缓解,腹透液常规白细胞<100/μl,多核细胞<50%。
2.没有需要住院处理的并发症和(或)合并症。
(九)变异及原因分析
1.新出现其他系统合并症,需要其他专科治疗。
2.确诊难治性腹膜炎、真菌性腹膜炎、结核性腹膜炎、培养第3天仍为阴性的腹膜炎,退出本临床路径。
二、腹膜透析后腹膜炎(凝固酶阴性的葡萄球菌、链球菌感染腹膜炎)临床路径表单