一、 医院获得性肺炎临床路径标准住院流程
(一) 适用对象
在院期间发生医院获得性肺炎(包括呼吸机相关肺炎)。
(二) 诊断依据
根据《临床诊疗指南 呼吸病分册》(中华医学会,人民卫生出版社)。
1.住院≥48小时后在医院内发生的肺炎;呼吸机相关肺炎指气管插管/切开和机械通气48小时后发生的肺炎。
2.临床诊断依据
(1) 新近出现的咳嗽、咳痰或原有呼吸道疾病症状加重,伴或不伴脓痰/胸痛/呼吸困难、咯血。
(2) 发热。
(3) 肺实变体征和(或)闻及湿啰音。
(4) 外周血白细胞(WBC)> 10 × 109/L或< 4 × 109/L,伴或不伴细胞核左移。
但需要注意:
(1) 咳嗽、脓痰是医院获得性肺炎主要症状,但可能因咳嗽反射受抑制而不明显;在机械通气患者可仅表现为缺氧加重、呼吸支持条件提高或人机不协调。
(2) 在因应用糖皮质激素或基础疾病导致机体反应性减弱的患者中,发热或白细胞升高等表现可不明显。
(3) 肺实变体征和(或)啰音的诊断意义较小。
3.胸部影像学检查新出现或进展的肺部浸润性病变。
符合以上1 + 2中任何一项和(或)3,并除外肺不张、心力衰竭和肺水肿、基础疾病肺侵犯、药物性肺损伤、肺栓塞和ARDS等。应当注意的是,粒细胞缺乏、严重脱水患者并发HAP时X线检查可能阴性;正压通气模式对胸部影像学可能产生影响;接受机械通气、脓痰增加但影像学表现阴性,可诊断气管-支气管炎而不一定诊断肺炎。
(三) 治疗方案的选择
根据《临床诊疗指南 呼吸病分册》(中华医学会,人民卫生出版社),《医院获得性肺炎诊断和治疗指南(草案)》(中华医学会呼吸病学分会,1999年版)。
1.支持、对症治疗。
2.经验性抗菌治疗。
3.根据病原学检查及治疗反应调整抗菌治疗用药。
(四) 标准住院日
为10~14天
(五) 进入路径标准
1.诊断符合医院获得性肺炎疾病编码。
2.患者因其他疾病诊断入院,但在治疗期间发生了医院获得性肺炎,则进入路径。
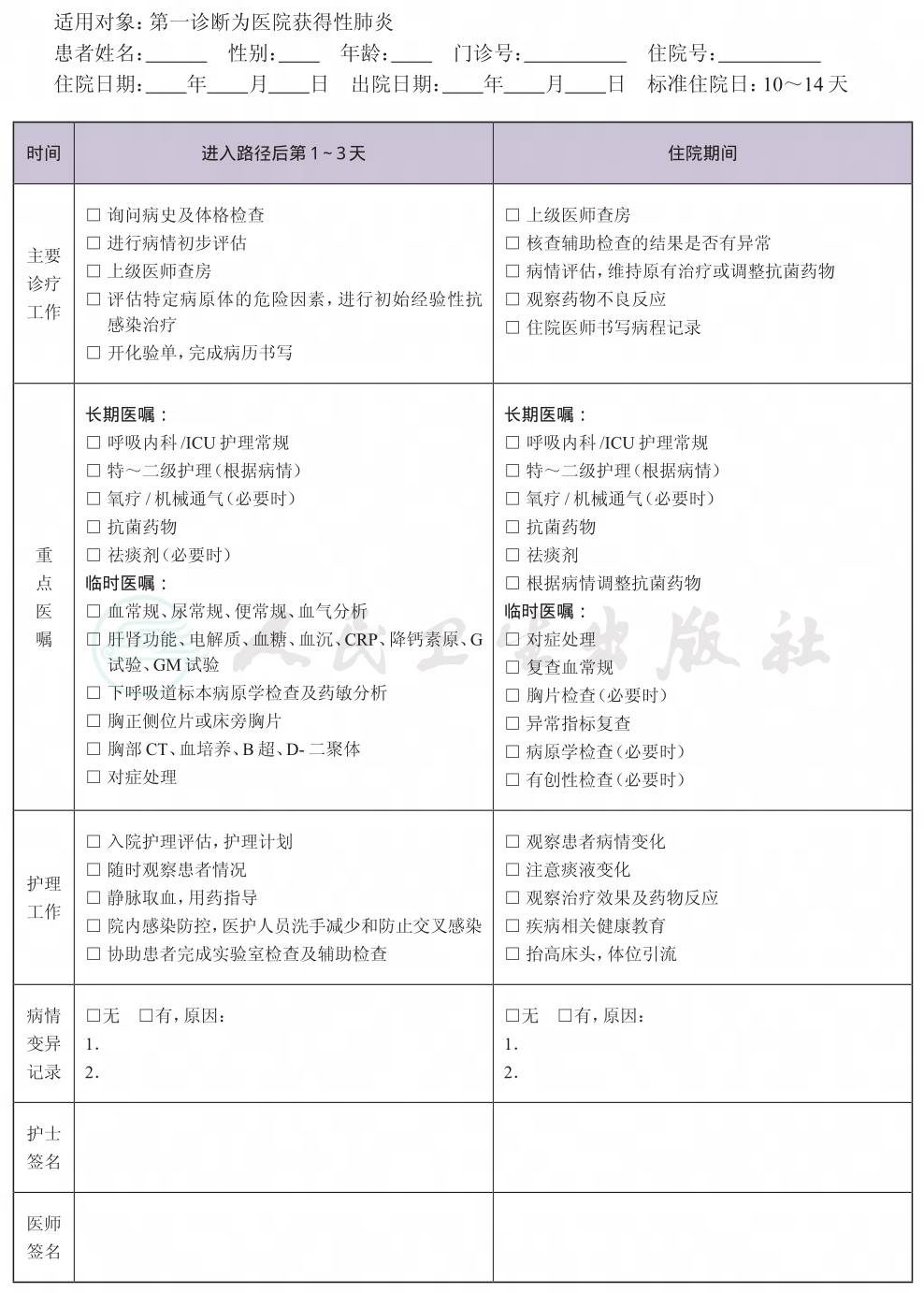
(六) 进入路径后第1~3天
1.必需的检查项目
(1) 血常规、血气分析;
(2) 肝肾功能、电解质、血沉、C反应蛋白(CRP)、降钙素原(PCT);
(3) 病原学检查及药敏:标本包括下呼吸道标本、无菌体液,检查项目包括细菌及真菌涂片、抗酸染色、细菌及真菌培养,注意各种机会感染病原体;
(4) 胸部正侧位片或床旁胸片。
2.根据患者情况进行 胸部CT、D-二聚体、G试验、GM试验、以及支气管镜(支气管肺泡灌洗液、气管内吸出物、支气管镜毛刷刷片、经支气管肺活检、支气管黏膜活检等)和经皮穿刺肺活检(病理、穿刺物活检)等有创检查。
(七) 治疗方案与药物选择
1.评估特定病原体的危险因素,尽快给予抗感染药物。病原学诊断在医院获得性肺炎诊断中的意义较社区活动性感染更大。机械通气患者的痰标本(包括下呼吸道标本)病原学检查中应注意排除假阳性。培养结果意义的判断需参考细菌半定量或定量培养结果。
2.初始药物选择 根据《抗菌药物临床应用指导原则》(2015修订版)和《医院获得性肺炎诊断和治疗指南(草案)》(中华医学会呼吸病学分会,1999版),结合患者病情合理使用抗菌药物。
3.初始治疗2~3天后进行临床评估,根据患者病情变化及病原学结果调整抗感染药物。
4.对症支持治疗 退热、止咳化痰、氧疗;必要时采取更高级别的呼吸支持,如机械通气、体外膜肺氧合等。
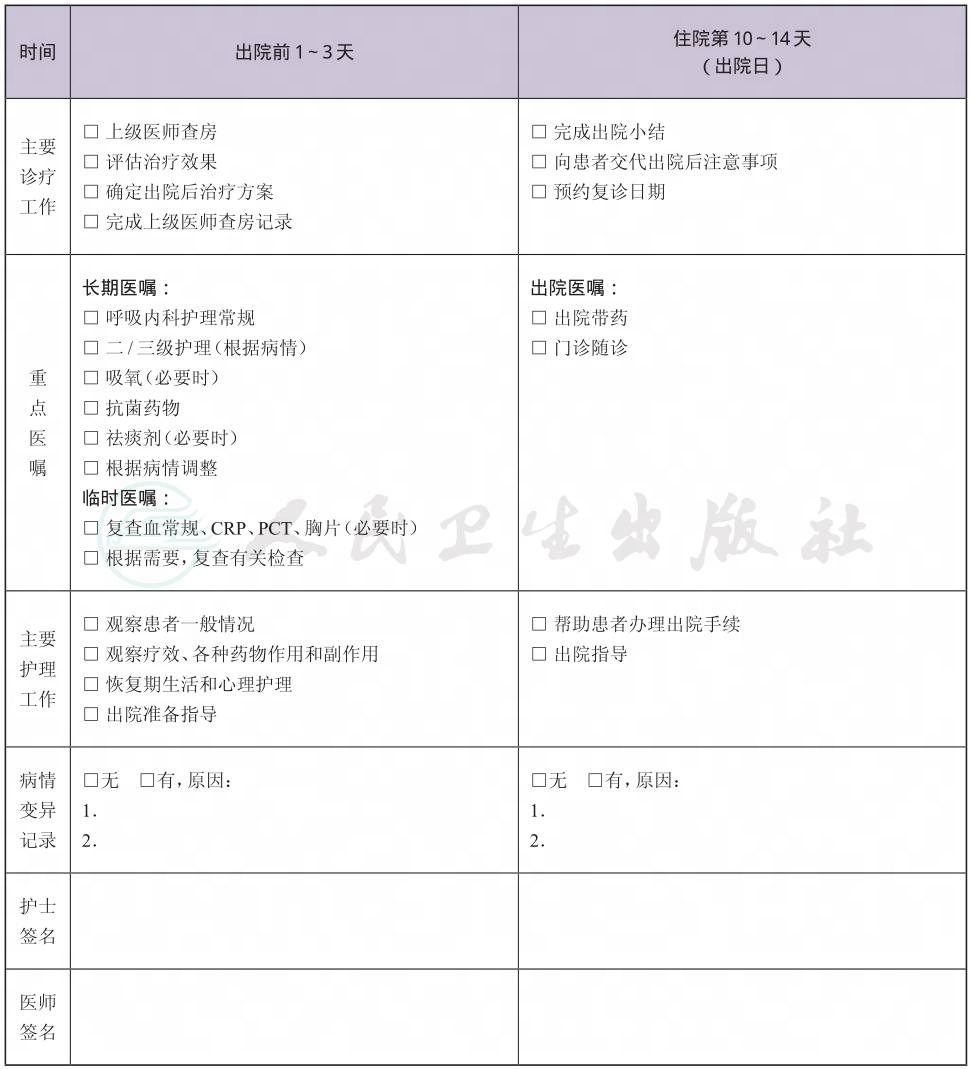
(八) 出院标准
医院获得性肺炎没有统一标准,应个体化。疗程取决于感染的病原体、严重程度、基础疾病及临床治疗反应。
(九) 变异及原因分析
1.伴有影响本病治疗效果的合并症,需要进行相关诊断和治疗,导致住院时间延长。
2.常规治疗无效或加重,转入相应路径。
二、 医院获得性肺炎临床路径表单