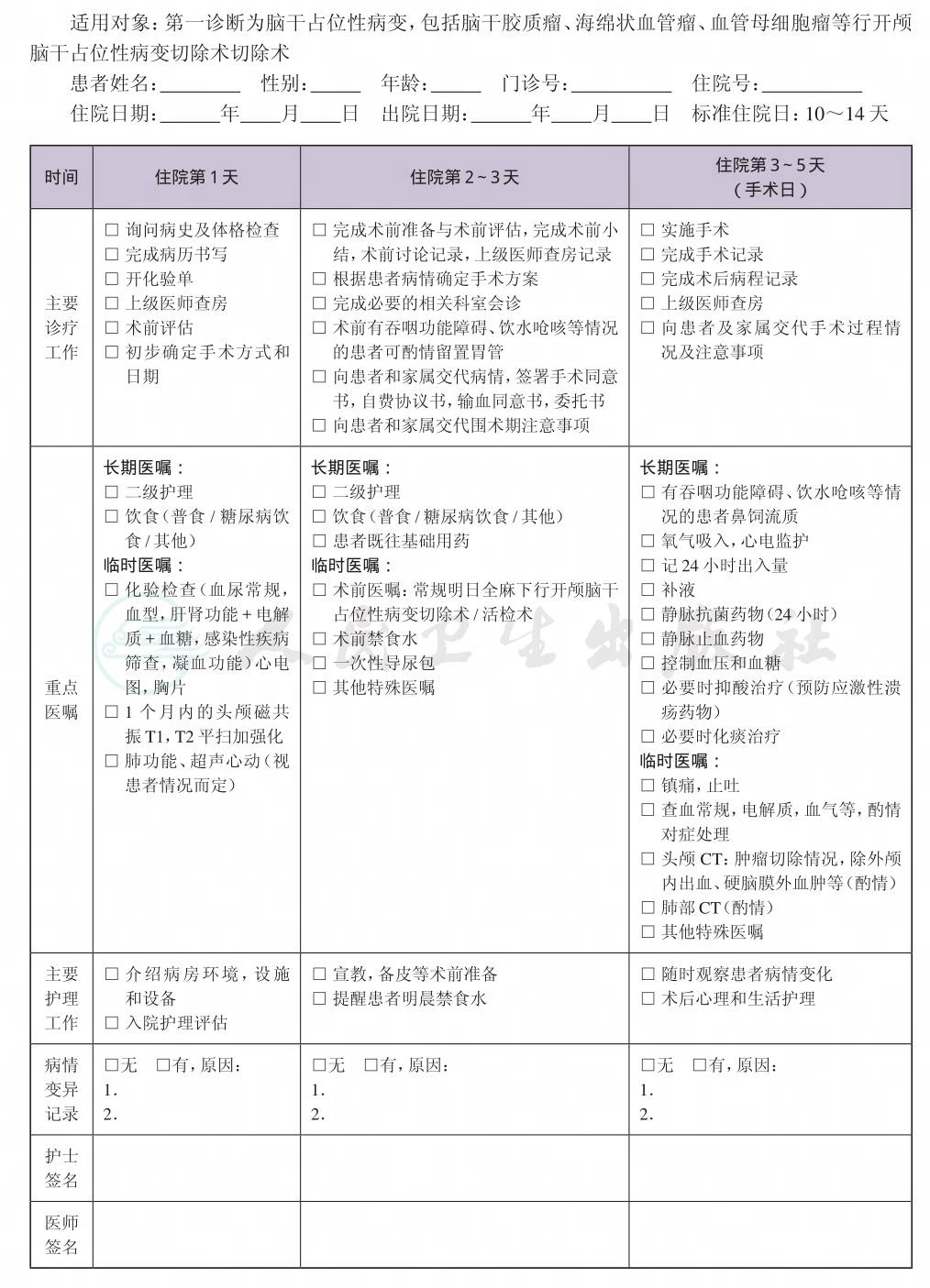
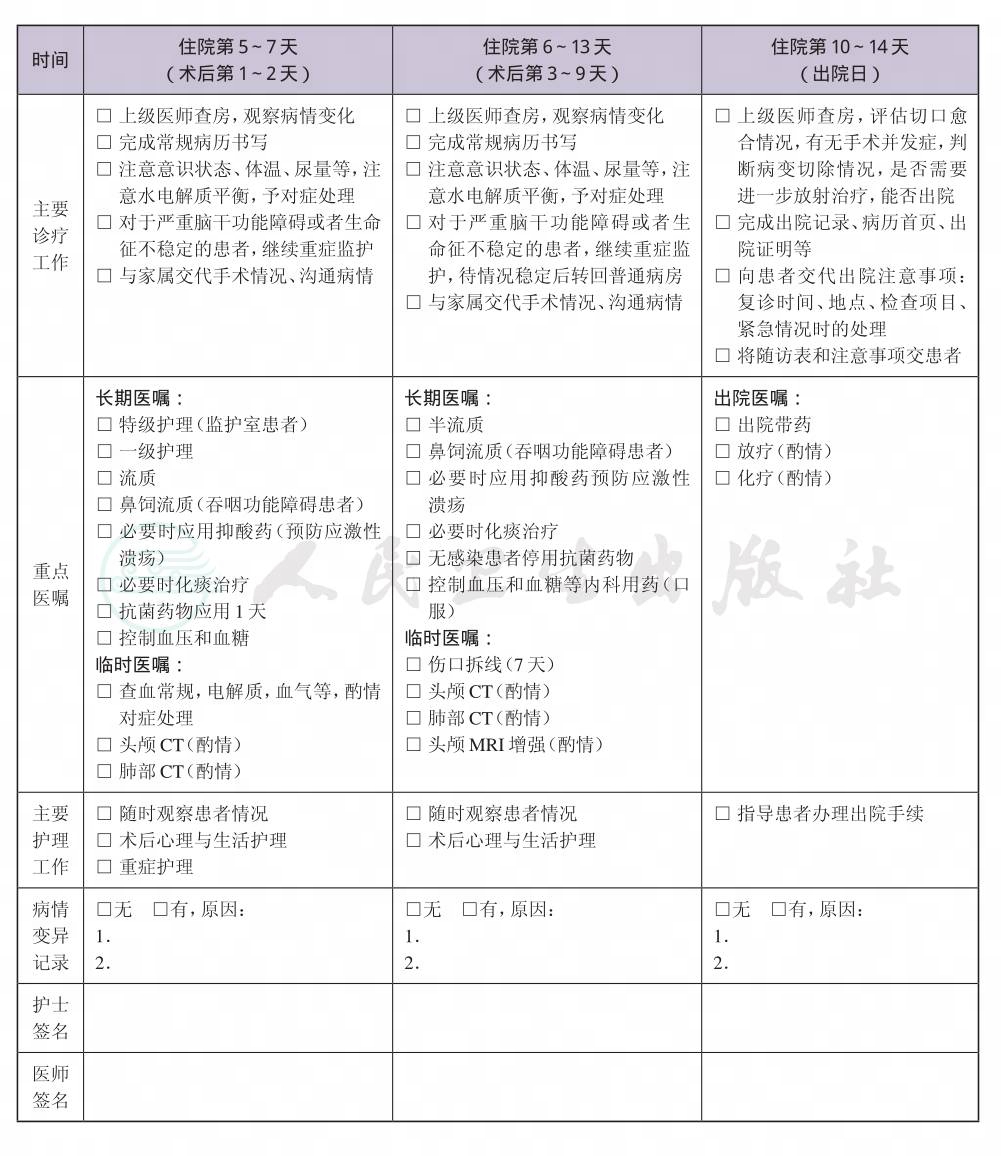
一、 脑干占位性病变临床路径标准住院流程
(一) 适用对象
第一诊断为脑干占位性病变,包括脑干胶质瘤、海绵状血管瘤、血管母细胞瘤等。
行开颅脑干占位性病变切除术切除术。
(二) 诊断依据
根据《临床诊疗指南 神经外科学分册》(中华医学会编著,人民卫生出版社),《临床技术操作规范 神经外科分册》(中华医学会编著,人民军医出版社),《神经外科学》(人民卫生出版社),《现代神经外科学》(复旦大学出版社)。
1.临床表现 可有头痛、感觉或(和)运动障碍、颅神经功能障碍(如复视、吞咽困难、饮水呛咳等)等。
2.辅助检查
(1) 脑干损害相应的症状和体征;
(2) 1个月内头颅MRI T1、T2平扫加增强;
(3) 头颅CT。
(三) 治疗方案的选择
根据《临床诊疗指南 神经外科学分册》(中华医学会编著,人民卫生出版社),《临床技术操作规范 神经外科分册》(中华医学会编著,人民军医出版社),《神经外科学》(人民卫生出版社),《现代神经外科学》(周良辅编著,复旦大学出版社)。
1.手术 开颅脑干占位性病变切除术。
2.术后酌情行放射治疗。
3.术后酌情行化学治疗。
(四) 标准住院日
为10~14天
(五) 进入路径标准
1.第一诊断符合脑干占位性病变疾病编码。
2.拟行开颅手术。
3.当患者同时合并其他疾病时,但住院期间不需特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六) 术前准备(术前评估)2~4天
1.必需的检查项目
(1) 实验室检查:血常规、血型,尿常规,肝肾功能、血电解质、血糖,感染性疾病筛查,凝血功能;
(2) 心电图、胸部X线平片或CT;
(3) 1个月以内的头颅MRI平扫和增强。
2.根据患者病情可选择的检查项目
(1) 头CTA或MRA;
(2) 头MRI DTI(弥散张力成像)。
3.出现吞咽困难、饮水呛咳等情况的患者应在术前留置胃管。
(七) 预防性抗菌药物选择与使用时机
1.按照《抗菌药物临床应用指导原则》(卫医发〔2015〕43号)选择用药。
2.预防性用抗菌药物,时间为术前30分钟。
(八) 手术日为入院第3~5天
1.麻醉方式 全麻。
2.手术方式 开颅脑干占位性病变切除术。
3.手术内置物
(1) 硬脑膜修补片;
(2) 颅骨固定或修补材料(良性占位性病变)。
4.术中用药 抗菌药物、激素、止血剂、脱水药。
5.输血 视术中情况决定。
6.病理 快速冰冻(视情况而定),石蜡切片。
(九) 术后住院恢复7~10天
1.必需复查的检查项目 头颅CT。
2.根据情况可选的检查项目 头颅MRI。
3.术后常用药 抗菌药物,止血药物,视病情使用化痰、抑酸等药物。
(十) 出院标准
1.生命征平稳。
2.切口愈合良好 切口无感染,无皮下积液(或门诊可以处理的少量积液)。
3.无发热,无脑脊液伤口漏。
(十一) 变异及原因分析
1.根据患者病情,安排相应的术前检查,可能延长住院时间,增加治疗费用。
2.开颅手术切除一般作为首选的治疗方法。开颅活检或者穿刺活检作为选择方案,根据占位病变的预估性质、位置、大小、病人的一般状况、手术医生的经验和习惯以及家属对手术效果的预期等决定。
3.下列情况可考虑放射治疗
(1) 手术后残留;(2)病理性质提示恶性肿瘤,如胶质瘤;(3)病人体质差或合并有其他系统疾病不能耐受手术者;(4)病人或家属对手术风险有顾虑,拒绝手术。
4.术后病理性质提示胶质瘤,可按照颅内胶质瘤的化疗规范实施化疗。
5.术后出现严重脑干反应的患者或者自主呼吸等生命征不稳定的患者,需要增加重症监护病房滞留时间,从而延长出院天数,增加治疗费用。
6.术后随访,包括神经系统检查和影像学检查。
二、 脑干占位性病变临床路径表单