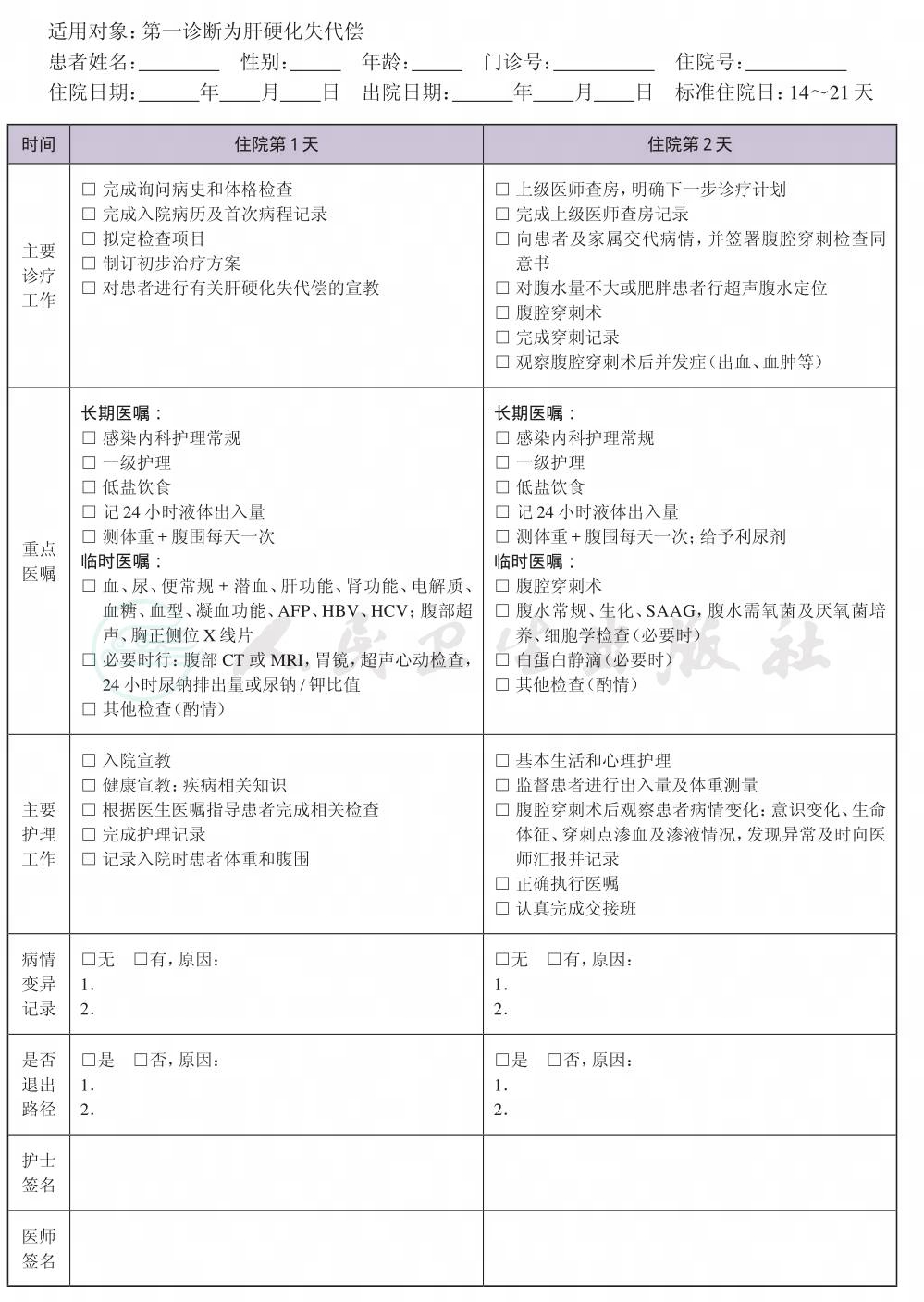
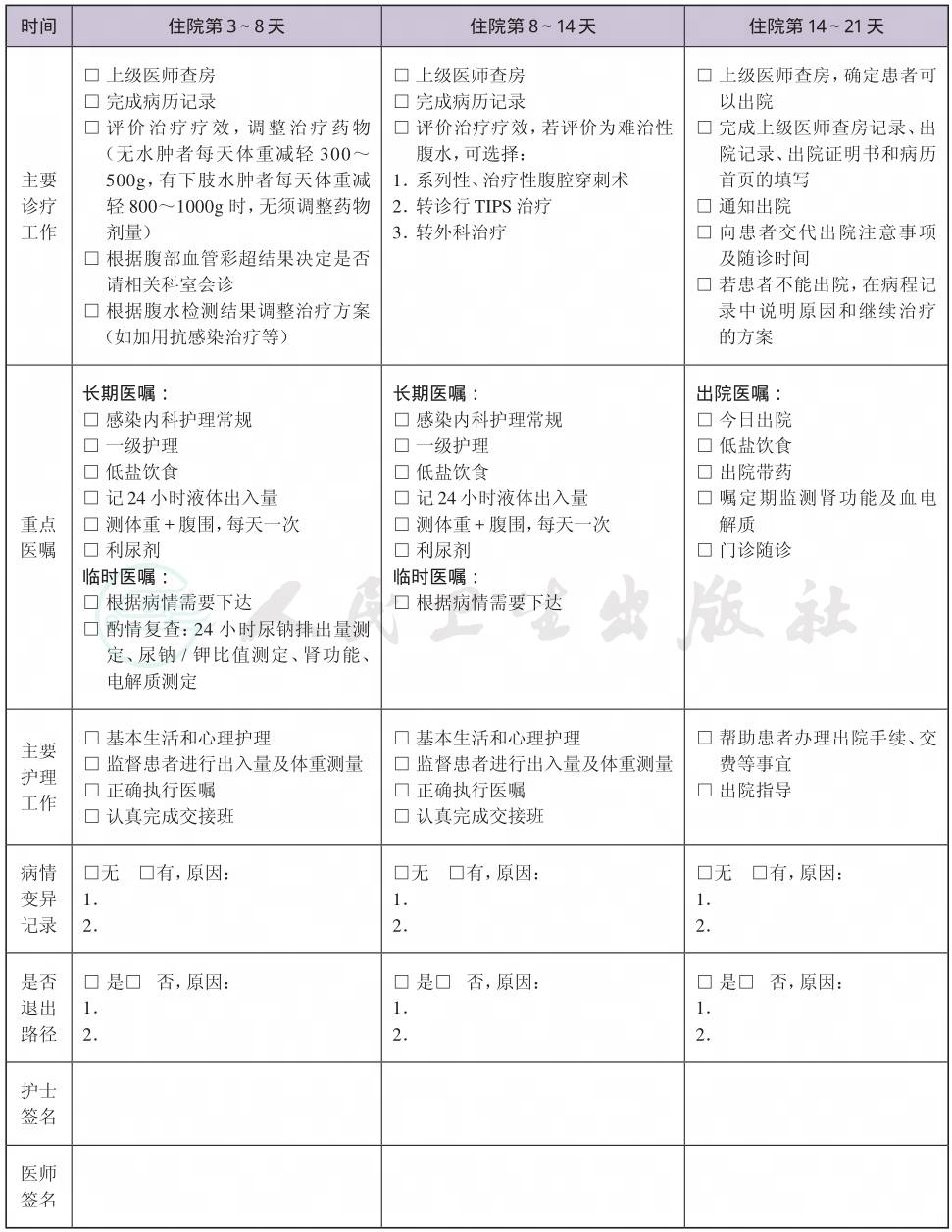
一、 失代偿肝硬化临床路径标准住院流程
(一) 适用对象
第一诊断为失代偿肝硬化。
(二) 诊断依据
根据《临床诊疗指南 消化系统疾病分册》(中华医学会编著,人民卫生出版社,2005年),《实用内科学》(第12版)(复旦大学上海医学院编著,人民卫生出版社,2005年),《乙型肝炎病毒相关肝硬化的临床诊断、评估和抗病毒治疗的综合管理》(中华消化杂志,2014,34(2):77-84)及《2009年美国肝病学会肝硬化腹水的治疗指南》等国内、外临床诊疗指南。
1.符合肝硬化诊断标准 肝组织病理学诊断或影像学诊断,参考肝脏弹性扫描检查;肝功能生化、凝血功能等检查评估肝脏功能,根据Child-Turcotte-Pugh评分,B级或C级为肝功能失代偿。
2.出现肝硬化失代偿的标准 Child-Turcotte-Pugh评分为B级或C级,或按肝硬化五期分类法确定为失代偿肝硬化。满足如下其中一条标准:Child-Turcotte-Pugh评分为7分或以上;有腹水的体征和影像学结果,腹胀、腹部移动性浊音阳性或腹部超声或CT或MRI检查证实存在腹水;有食管静脉破裂出血史。
(三) 选择治疗方案的依据
根据《临床诊疗指南 消化系统疾病分册》(中华医学会编著,人民卫生出版社,2005年),《实用内科学》(第12版)(复旦大学上海医学院编著,人民卫生出版社,2005年),《乙型肝炎病毒相关肝硬化的临床诊断、评估和抗病毒治疗的综合管理》(中华消化杂志,2014,34(2):77-84)及《2009年美国肝病学会肝硬化腹水的治疗指南》等国内、外临床诊疗指南。
1.消除病因及诱因 如抗乙肝/丙肝病毒、戒酒、停用有损肝功的药物、限制过量钠盐摄入、营养状况欠佳等。
2.一般治疗 休息、控制水和钠盐的摄入。
3.药物治疗 原发病的治疗、利尿剂、人血白蛋白、降低门脉压力。
4.放腹水治疗。
5.预防自发性腹膜炎。
6.预防消化道大出血。
7.预防肝肾综合征及肝性脑病。
(四) 标准住院日
病情复杂多变,变异度较大,为14~21天。
(五) 进入路径标准
1.第一诊断必须符合肝硬化失代偿疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六) 住院期间的检查项目
1.入院后1~3天必须完成的检查
(1) 血常规、尿常规、便常规+潜血。
(2) 肝功能、肾功能、电解质、血糖、血型、凝血功能、甲胎蛋白(AFP)、HBV血清学标志、HCV抗体。
(3) 腹水常规、生化检查。
(4) 血清腹水蛋白梯度(SAAG)=血清白蛋白-腹水白蛋白。
(5) 腹部超声、胸正侧位X线片。
(6) 肝纤维化扫描。
(7) 胃镜:以了解有无食管静脉曲张及程度。
2.根据患者具体情况可选择
(1) HBV DNA、HCV RNA、铜蓝蛋白、甲状腺功能、自身免疫性肝病检查。
(2) 腹水病原学检查,腹部CT或MRI,肝脏血管彩色多普勒或血管造影,超声心动图检查。
(3) 24小时尿钠排出量或尿钠/钾比值。
(4) 腹水脱落细胞学检查。
(5) 肌酐清除率,肾小球滤过率。
(6) 数字连接试验。
(7) 脑电图,脑诱发电位检查。
(七) 治疗方案与药物选择
1.腹腔穿刺术
(1) 目的:明确腹水性质,辅助治疗。
(2) 适应证:新发腹水者;原有腹水迅速增加原因未明者;疑似并发自发性腹膜炎者。
(3) 术前准备:血常规、血型、凝血功能;除外合并明显出血倾向(如DIC)。
(4) 麻醉方式:局部麻醉。
2.大量放腹水(LVP)治疗
(1) 适应证:紧张性腹水;严格限盐、利尿后腹水消除效果欠佳以及出现利尿剂相关并发症时。
(2) 术前准备与腹腔穿刺术相同。
(3) 麻醉方式:局部麻醉。
(4) 放腹水:>4L时补充人血白蛋白,按每升腹水补充人血白蛋白8~10g。
(5) 行腹水浓缩回输,减少蛋白丢失。
3.保肝及利尿剂的应用
(1) 针对肝硬化病因治疗。
(2) 利尿剂:呋塞米联合应用螺内酯,比例为40∶100,根据利尿效果调整剂量。
(3) 补充血浆、白蛋白。
4.预防自发性腹膜炎
(1) 适应证:腹水蛋白水平低,<1g/dl;腹水细胞数﹥100/μl;既往曾出现自发性腹膜炎。
(2) 方案:诺氟沙星400mg口服,2次/日,头孢曲松1g静滴1次/日,疗程7~10天。
5.预防食管静脉破裂出血
(1) 适应证:胃镜提示有中度以上食管静脉曲张;既往有过食管静脉破裂出血史者。
(2) 基本方案:健康宣教,避免坚硬食物,良好心态,保持便通畅。普萘洛尔10mg口服1~3次/日(根据心率调整)。
(3) 重度曲张者可行胃镜下套扎术。
(4) 经颈静脉肝内门体静脉内支架分流术(TIPSS)。达到降低门脉高压后控制和预防食管胃底静脉曲张破裂出血,并可促进腹水吸收。适应于:①食管、胃底静脉曲张破裂大出血,经保守治疗效果不佳者;②中-度食管、胃底静脉曲张,随时有破裂出血危险者;③门脉高压所致的顽固性腹水。
6.预防肝肾综合征及肝性脑病
(1) 适应证:有消化道出血者,有大量腹水者,有肝功能失代偿,黄疸进行性加深,同时伴有凝血功能障碍者。
(2) 基本方案:停用任何诱发氮质血症的药物,给予低蛋白、高糖饮食,减轻氮质血症及肝性脑病的发展。处理上消化道出血、避免大量排放腹水、避免大剂量应用利尿剂、防治感染等。
(3) 乳果糖15~30ml,每日2~3次,口服;利福昔明0.2g,每日4次,口服。
(八) 出院标准
1.腹胀症状缓解,腹围减小,体重稳步下降。
2.对利尿剂反应佳,无严重电解质紊乱。
3.影像学检查提示腹水完全消退或剩余少量腹水。
4.消化道症状明显改善,生化学、凝血指标明显恢复。
5.无活动性出血,无感染,无肝性脑病。
(九) 变异及原因分析
1.顽固性腹水,需进一步诊治,导致住院时间延长、费用增加。
2.出现并发症(如消化道出血、原发性腹膜炎、肝性脑病、肝肾综合征等),需转入相应路径,且费用显著增加。
3.结核性腹膜炎、布加综合征、肿瘤性病变等转入相应路径。
二、 失代偿肝硬化临床路径表单