 去看看
去看看


随着人们对侵袭性真菌病(invasive fungal disease,IFD)认识提高和新的诊断技术的发展,近年来IFD的发病率明显上升。IFD已成为导致器官移植者、恶性血液病和恶性肿瘤患者、免疫功能受损者,以及其他危重病患者的死亡原因之一。为了使临床医师掌握IFD的规范化诊断和治疗方法,近年来国内外有关学术组织相继颁布或重新修订了有关IFD诊治指南或专家共识。
2006年中华内科杂志编辑委员会在国内首先发表了侵袭性肺部真菌感染的诊断标准与治疗原则(以下简称诊断标准和治疗原则)[1],2007年中华医学会呼吸病学分会感染学组、中华结核和呼吸杂志编辑委员会发表了肺真菌病诊断和治疗专家共识(以下简称诊治专家共识)[2]。国外指南有2008年欧洲癌症研究和治疗组织/侵袭性真菌感染协作组和美国国立变态反应和感染病研究院真菌病研究组(EORTC/MSG)的侵袭性真菌病修订定义[3];2008年美国感染病学会(IDSA)的曲霉病诊治指南[4];2009年IDSA的念珠菌病诊治指南[5];2010年IDSA的隐球菌诊治指南等[6]。
以上这些指南从不同的领域和角度详细阐述了IFD的最新诊治方法。本文就国内指南中有关侵袭性肺真菌病(invasive pulmonary mycosis,IPM)的主要内容作一解读。
一、诊断标准和治疗原则和诊治专家共识的主要内容
1.诊断标准和治疗原则的内容
(1)诊断标准
(2)临床处理程序和策略
(3)常见侵袭性肺部真菌感染的抗真菌治疗
(4)附录
(5)治疗药物简述。
2.诊治专家共识的内容
(1)名词和术语
(2)真菌分类
(3)肺真菌病的诊治原则及侵袭性肺真菌病的处理
(4)抗深部(肺)真菌药物及其应用
(5)不同病原所致肺真菌病的诊治
(6)我国少见的肺真菌病
二、关于定义和诊断标准
IPM是指真菌直接侵犯(非寄生、过敏或毒素中毒)肺与支气管引起急、慢性组织病理损害所导致的疾病。IPM也称为侵袭性肺部真菌感染,但由于存在隐匿性感染,故感染不同于发病。作为疾病状态,IPM较侵袭性肺部真菌感染的定义更为严格。近年来国内外指南都推荐使用IPM这一名称。国内指南诊断标准和治疗原则及诊治专家共识的主要内容包括:
诊断标准和治疗原则[1]将IPM分为原发性和继发性两种类型。原发性是指免疫功能正常者发生的肺真菌病,如较常见的肺隐球菌病、少见的曲霉病、组织胞浆菌病和马尼菲青霉病等。继发性肺真菌病是指免疫功能受损者发生的肺真菌病,常见的有曲霉病、念珠菌病和肺孢子菌病等。
IPM的诊断由宿主因素(或危险因素)、临床特征(包括影像学特征)、微生物学检查和组织病理学4部分组成。诊断标准和治疗原则及诊治专家共识[1,2]将IPM的诊断标准分为3个级别,即确诊(proven)、拟诊(probable)和疑诊(possible)。为了便于临床应用,将3个诊断级别定义为确诊、临床诊断和拟诊,并将3个诊断级别的具体诊断标准归纳为简表(表10-1)。
表10-1 IPM的诊断标准
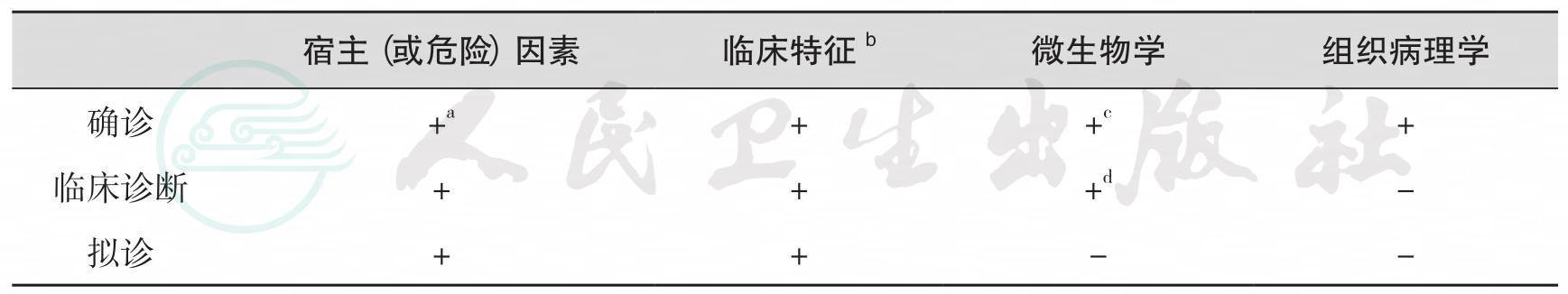
注:a:原发性者可无宿主(或危险)因素;b:包括影像学;c:肺组织、胸液、血液真菌培养阳性;d:包括特异性真菌抗原检测阳性及合格痰标本连续≥两次分离到同种真菌
诊治专家共识[2]还对肺真菌病的有关名词和术语,如真菌感染、定植、寄生、和携带者等作了明确的定义。真菌感染可以是临床的或亚临床的,也可以不产生确定的疾病,但通常伴有可检测到的宿主反应。真菌寄生仅对寄生物有利,而对宿主有害,如发生于原有肺空洞病变内的曲霉球。真菌携带可以是潜伏期或恢复期的一种状态,而携带者可以断续或持续地将真菌散布到环境中,导致传播,从而成为感染源。
三、关于IPM的防治策略
预防免疫功能受损者发生真菌感染,对IPM患者进行早期诊断和积极的治疗是十分重要的防治策略。原发性IPM多见于社区获得性感染,宿主可以没有真菌感染的危险因素,临床病程相对缓和,要求尽可能获得确诊后选择合理的治疗措施,经皮肺穿刺活检是临床上常用的诊断方法之一。继发性IPM大多为院内获得性感染,宿主存在比较明确的真菌感染危险因素。这些危险因素主要包括中性粒细胞减少持续10天以上;糖皮质激素使用>3周以上;骨髓移植或器官移植术后;接受T细胞免疫抑制剂治疗;有侵袭性真菌感染的病史;AIDS患者;有慢性基础疾病史;创伤、大手术、长期住ICU、长时间机械通气、体内留置导管、全胃肠营养和长期使用广谱抗生素;遗传性和严重的免疫缺陷病等。继发性IPM的临床病程急骤和凶险,病死率高,诊断时需结合患者个体情况综合分析与判断,并及时采取经验性治疗或按临床诊断治疗。
国内外指南提出的IPM防治策略是:①预防性治疗;②拟诊治疗;③临床诊断治疗(先发治疗);④确诊治疗。拟诊治疗属于经验性治疗,高危患者的临床表现和影像学征象提示可能为真菌感染时,即给予抗真菌药物治疗,一般持续治疗5~7天,必要时可延长至10天。若无疗效,应停止经验性治疗。临床诊断治疗与经验性治疗的区别在于患者的微生物学(包括血液真菌抗原及其他血清免疫学检测)阳性,但无组织病理学确诊依据。治疗药物的选择与疗程和确诊治疗基本相同。确诊治疗应针对真菌种类进行抗真菌治疗,视真菌种类不同治疗疗程也不一致,一般至少要达到肺部病灶基本吸收。接受高强度免疫抑制剂治疗的器官移植、骨髓移植患者、化疗后粒细胞减少者以及其他原因所致免疫功能严重受损患者等需要预防性抗真菌治疗。预防性治疗的疗程也不统一,主要取决于宿主危险因素的改善。
四、关于诊断依据
IPM的诊断需结合患者宿主因素、临床表现(症状+影像学特征)、微生物学证据(真菌培养+非培养方法)和病理学等综合判断诊断的级别。
IPM的诊断依据主要有以下3项:
1.宿主因素或危险因素。
2.临床特征 侵袭性肺曲霉病的胸部X线和CT检查可见胸膜下密度增高的结节影,病灶周围可出现晕轮征,发病10~15天后肺实变区液化、坏死、出现空腔阴影或新月征。肺孢子菌病在胸部CT片上可见毛玻璃样肺间质浸润,并伴有低氧血症和呼吸困难。肺隐球菌病的胸部X线和CT检查常见胸膜下单发或多发的结节或团块样阴影,也可伴有空腔形成。
3.微生物学检查
(1)气管内吸引物或合格痰标本直接镜检发现菌丝,且培养连续≥2次分离到同种真菌。
(2)支气管肺泡灌洗液(BALF)直接镜检发现菌丝。
(3)合格痰标本或BALF直接镜检或培养发现隐球菌。
(4)痰液或BALF中发现肺孢子菌包囊、滋养体或囊内小体。
(5)血清、胸液乳胶凝集法检测隐球菌荚膜多糖抗原呈阳性。
(6)血清1,3-D葡聚糖抗原检测(G试验)连续2次阳性。
(7)血清半乳甘露聚糖抗原检测(GM试验)连续2次阳性。
在考虑微生物血检查结果时,特别要注意念珠菌在呼吸道是常见的定植菌。2009年美国IDSA颁布的念珠菌病诊治指南[5]指出呼吸道分泌物分离得到的念珠菌很少提示为侵袭性念珠菌病,不推荐抗真菌治疗。关于G试验和GM试验作为IPM的诊断标准已被广泛应用于临床,具有一定的诊断价值。但需要指出的是,目前国内开展的G试验检测试剂与判定折点与国外应用的试剂有较大差别,其敏感性和特异性尚不明确,临床上缺乏国内循证医学的依据,还需要作进一步研究。GM试验主要适用于免疫功能受损者侵袭性曲霉菌病的诊断,动态观察其变化则更有诊断价值。半合成青霉素等药物使用后GM试验可出现假阳性。由于GM试验在我国尚未得到正式批准在临床上应用,目前仅少数单位开展此项目,还存在质量控制等问题。
五、关于抗真菌药物的应用
国内指南详细介绍了目前在临床上常用的抗真菌药物及具体使用方法等。抗真菌药如下:
1.唑类
(1)氟康唑
(2)伊曲康唑
(3)伏立康唑
(4)泊沙康唑
2.棘白菌素类
(1)卡泊芬净
(2)米卡芬净
(3)安尼芬净(国内尚未上市)
3.两性霉素B及其含脂制剂
4.氟胞嘧啶
在选择抗真菌药物时需针对真菌的种类、抗真菌药物的抗菌谱、药代动力学和药效学、药物的副作用和可能存在的其他药物间的相互作用。同时要结合不同地区的真菌流行病学资料、不同医院的实际情况、患者的病情、经济状况等因素,合理地选择抗真菌药物。在治疗IPM时一般选用一种抗真菌药物治疗,若患者病情严重,危及生命或初始治疗失败时可考虑联合应用抗真菌药物治疗。联合应用时原则上应选用不同种类的两种抗真菌药物。多项临床研究结果表明联合治疗的疗效优于单药治疗,但前者的药费是十分昂贵的。
六、关于常见IPM的治疗
(一)肺念珠菌病
诊断和治疗专家共识[2]将念珠菌病分类为:①根据病变部位分为支气管类型和肺炎型两种类型;②按感染的途径将念珠菌肺炎又可分为原发(吸入)性和继发性两种类型。在临床上原发性念珠菌肺炎较少见,常见的是血源性播散引起的继发性肺部病变。2009年IDSA念珠菌病诊治指南[5]认为侵袭性肺念珠菌病是很少见的,确诊必须要有肺组织病理学的依据,而痰液、BALF培养出念珠菌不能诊断为肺念珠菌病,通常不需要给予抗真菌治疗。但在临床上也不能一概而论地将痰培养结果都视为是定植而对诊断无意义,应该根据患者的实际情况结合实验室检查结果作出判断,做到既不过度诊断,也不要诊断不足。
侵袭性肺念珠菌病的治疗参照念珠菌血症和播散性念珠菌病的治疗方案。非粒细胞缺乏症的患者以氟康唑、棘白菌素或两性霉素B及含脂制剂为主。粒细胞缺乏症患者、重症患者以棘白菌素或两性霉素B含脂制剂为主。念珠菌血症如无持续存在的真菌血症或迁延病灶,治疗疗程至血培养念珠菌属转阴性、症状缓解、并且在粒细胞缺乏缓解后2周。播散性念珠菌病的治疗疗程为3~6个月。近年来非白念珠菌的发病率有上升趋势,如光滑念珠菌、近平滑念珠菌、克柔念珠菌和热带念珠菌等,出现了氟康唑耐药菌株。治疗非白念珠菌感染时应选用对其敏感的抗真菌药物。
(二)肺曲霉病
肺曲霉病主要有3种类型,即寄生型、过敏型和侵袭型。IDSA指南[4]推荐侵袭性肺曲霉病的治疗药物首选伏立康唑,备选药物有两性霉素B含脂制剂、卡泊芬净、米卡芬净、泊沙康唑和伊曲康唑等。侵袭性肺曲霉病的治疗疗程至少为6~12周。对于免疫功能受损者应持续治疗直至病灶消散。治疗时先静脉用药2~3周,以后改为口服治疗。
气管、支气管曲霉病的诊断主要依据支气管镜检查,治疗可选用伏立康唑、两性霉素B含脂剂和伊曲康唑等。两性霉素B局部雾化吸入治疗有利于药物在感染部位形成高浓度,然而该方法尚未标准化,有待进一步研究。
慢性坏死性肺曲霉病,也称为亚急性侵袭性肺曲霉病。该病多发于有基础肺疾病和低度免疫抑制治疗的患者。由于治疗疗程长,可选用伊曲康唑或伏立康唑口服治疗。
慢性肺曲霉病的新近分类可有慢性空洞型肺曲霉病和肺曲霉球。肺曲霉球和慢性空洞型肺曲霉病的特征为肺部一个或多个空洞伴血清曲霉抗体阳性。患者通常有肺部基础疾病,如空洞型肺结核、大疱性肺气肿或囊性肺部疾病等。抗真菌治疗(包括伊曲康唑、伏立康唑)可能获益相对大于风险。对单个肺曲霉球患者来说,手术切除或腔内抗真菌治疗较为恰当。慢性空洞型肺曲霉病患者需长期口服抗真菌治疗,也可能需终生治疗。
过敏型肺曲霉病主要有过敏性支气管肺曲霉病,这是一种曲霉引起的过敏性疾病,不属于侵袭性肺曲霉病。治疗时需联合应用糖皮质激素和口服伊曲康唑。
(三)肺隐球菌病
引起肺隐球菌病的菌种在我国主要是新生隐球菌及其变种,而格特变种和上海变种多见于热带和亚热带地区。肺隐球菌病的临床类型可分为:①无症状型;②慢性型;③急性型。经皮或经支气管肺活检可获得组织病理学确诊。也可以进行隐球菌抗原检测,临床上多采用乳胶凝集法检测隐球菌荚膜多糖抗原可获得临床诊断,其敏感型和特异性均很高。抗原检测结果可以作为治疗后的疗效评价指标之一。合并有脑膜炎者可作脑脊液涂片,墨汁染色可见隐球菌厚壁荚膜。
国内外指南推荐的肺[2,6]隐球菌病治疗方案如下:
1.免疫功能正常者,若无症状可医学观察或口服氟康唑治疗,疗程3~6个月。轻、中症患者口服氟康唑或伊曲康唑,疗程6~12个月。重症患者可先用两性霉素B或两性霉素B含脂制剂+5-氟胞嘧啶治疗,病情稳定后改用口服氟康唑治疗,可持续24个月。
2.HIV/AIDS或其他免疫功能受损的轻、中症患者用氟康唑或伊曲康唑治疗,重症患者先用两性霉素B含脂制剂+5-氟胞嘧啶治疗两周,以后改用氟康唑,终生使用。肺隐球菌病通常很少需要手术治疗。但对于抗真菌治疗后局限性病灶仍持续存在,则可考虑手术治疗。手术治疗后应口服氟康唑治疗2~4个月,以避免疾病复发。
(四)肺孢子菌病
肺孢子菌病也称肺孢子菌肺炎(pneumocystic pneumonia,PCP)主要发生于AIDS和其他免疫功能受损者。PCP的共同特点是发热、进行性呼吸困难、低氧血症和影像学上呈现弥漫性肺间质浸润。PCP的治疗首选甲氧苄啶-磺胺甲唑(TMP-SMZ)口服或静脉,疗程2~3周。也可用老药氨苯砜、伯氨喹、克林霉素联合治疗,但尚缺乏临床经验。国外指南介绍使用喷他脒静脉或口服治疗,该药我国尚未上市。近年来有报道卡泊芬净单药治疗PCP有效,在临床上若患者对磺胺类药物过敏,可试用。在治疗重症PCP时应常规使用糖皮质激素,激素抑制PCP的肺部炎症反应和由此造成的肺损伤,对改善患者症状有明显疗效。
总之,近年来国内颁布的IPM诊治原则和专家共识对于指导临床诊断和合理治疗IPM具有重要的参考价值。国外诊治指南大多基于临床循证医学依据,国内指南则尽可能结合我国国情,推荐使用一些疗效好、价格低廉的抗真菌药物。国内外IPM诊治指南对于进一步促进和规范我国IPM的防治工作起到了十分积极的作用。
1.中华内科杂志编委会.侵袭性肺部真菌感染的诊断标准与治疗原则(草案).中华内科杂志,2006,45:697-700.
2.中华医学会呼吸病学分会感染学组,中华结核和呼吸杂志编委会.肺真菌病诊断和治疗专家共识.中华结核与呼吸杂志,2007,30:821-834.
3.Cooperative Group and the National Institute of Allergy and Infectious Disease Mycoses Study Group(EORTC/MSG) Consensus Group.Revised definitions of invasive fungal disease from the European Organization for Research and Treatment of Invasive Fungal Infections.Clin Infect Dis,2008,46:1813-1821.
4.Walsh TJ,Anaissie EJ,Denning DW,et al.Treatment of aspergillosis:clinical practice guideline of the Infectious Diseases Society of America.Clin Infect Dis,2008,46:327-360.
5.Pappas PG,Kauffman CA,Andes D,et al.Clinical practice guidelines for the management of candidiasis:2009 update by the Infectious Diseases Society of America.Clin Infect Dis,2009,48:503-535.
6.Perfect JR,Dismukes WE,Dromer F,et al.Clinical practice guidelines for the management of cryptococcal disease:2010 update by the Infectious Diseases Society of America.Clin Infect Dis,2010,50:291-332.