 去看看
去看看


1 流行病学及病因学
肾癌占成人恶性肿瘤的2%~3%。2015年发布的全球癌症数据(Globocan数据)显示[3],2012年全球肾癌发病率和死亡率分别为4.4/10万和1.8/10万,男性分别为6.0/10万和2.5/10万,女性分别为3.1/10万和1.2/10万。在流行病学上,肾癌发病具有明显地区、种族、性别以及年龄差异。发达国家较发展中国家高,其中北美、澳大利亚/新西兰、欧洲地区发病率较高(男性发病率10/10万以上),而非洲与太平洋岛国地区较低(不足1.5/10万)。城市人口高于农村人口,男性高于女性,非洲裔美国人比其他族裔发病率高10%~20%。
我国肾癌发病率仍处于较低水平,总体上男性发病率、死亡率明显高于女性,男女比例约为2∶1,城市发病率和死亡率明显高于农村[4]。据国家癌症中心全国恶性肿瘤登记数据显示[5]:2011年中国肾癌新发患者45 096例,占所有恶性肿瘤的1.34%;发病率为3.35/10万,位列所有恶性肿瘤的第15位。男性和女性发病率分别为4.38/10万和2.26/10万;城市和农村发病率分别为4.73/10万和1.89/10万。发病年龄可见于各年龄段,35岁以下少见,但35岁以上则发病率快速升高,至75~80岁达到高峰(14.7/10万)。全国肾癌死亡率为1.12/10万,其中男性和女性分别为1.43/10万和0.81/10万,城市和农村分别为1.44/10万和0.79/10万,占所有癌症死亡的0.72%,位居所有癌症死亡率第16位。
依据是否具有家族遗传性特点,可以把肾癌分为遗传性肾癌和散发性肾癌两种。遗传性肾癌是指具有特定基因改变并具有家族聚集倾向的肾癌,占全部肾癌的2%~4%。临床上所诊断的肾癌绝大多数属于散发性肾癌。20世纪90年代初,通过对遗传性肾癌分子遗传学深入研究,也揭示了部分散发性肾癌发病的分子生物学机制,但是散发性肾癌的确切病因至今未明。大量流行病学研究已经发现了一些与肾癌发病相关的因素,目前认为具有循证医学证据的肾癌发病相关因素有以下4个:①遗传[6];②吸烟[7];③肥胖[8];④高血压及抗高血压治疗[9]。
2 诊断
症状
局限性肾癌患者临床上一般没有明显的症状,通常经健康体检或因其他原因进行影像学检查而被发现,因而没有任何症状的局限性肾癌病例越来越多,有症状或体征的肾癌患者逐渐减少,特别是有血尿、疼痛和肿块“三联征”表现的肾癌患者已很少见。2010年中华泌尿外科学会统计分析了国内23家医疗中心2007年8月至2008年10月收治的1975例初诊肾癌患者临床资料[10],发现62.7%的患者没有任何临床表现,而是因健康体检或其他疾病做腹部影像学检查(B超或CT/MRI)发现和诊断肾癌。另外37.3%的患者因具有一定的临床表现就医而诊断肾癌,其中腰痛最多见(60.5%),其次是血尿(45.6%)、高血压(12.7%)、贫血(12.8%)、消瘦(11.8%)、肾功能异常(9.1%)、肝功能异常(7.5%)、肿物(7.0%)、发热(5.5%)、血小板计数异常(5.1%)和其他表现(21.7%),同时具备疼痛、血尿和肿块经典肾癌临床表现的患者很少见。在1975例病例中影像学检查发现有远处转移者占8.9%,术后病理证实有淋巴结转移者占6.4%。转移性肾癌因转移部位和程度的不同可出现骨骼疼痛、骨折、严重贫血、咳嗽和咯血等。文献报道肾癌患者10%~40%有副瘤综合征[11],临床表现为高血压、贫血、体重减轻、恶病质、发热、红细胞增多症、肝功能异常、高钙血症、高血糖、血沉增快、神经肌肉病变、淀粉样变性、溢乳症和凝血机制异常等。
体征
早期肾癌鲜有体征。不到10%的肾癌患者有体征,体积巨大的肾癌可出现腹部肿块,有淋巴结转移的患者可出现左侧锁骨上淋巴结肿大,有下腔静脉癌栓严重阻塞静脉回流者可出现双下肢水肿,左肾肿瘤肾静脉癌栓患者可出现不受体位改变而变化的左侧精索静脉曲张等。
实验室检查
主要的实验室检查项目应包括肾功能(血清尿素氮、肌酐和肾小球滤过率)、肝功能、血钙、血糖、血沉、碱性磷酸酶和乳酸脱氢酶,此外,还应包括血常规、尿常规和凝血功能。对邻近或累及肾盂的肾肿瘤患者还需做尿细胞学检查。对孤立肾的肾肿瘤、双肾肿瘤、肾功能指标异常和存在使肾功能受损的疾病(如糖尿病、慢性肾盂肾炎、多囊肾、对侧肾结石等)患者需行核素肾图检查,了解肾功能情况。
影像学检查
主要依据影像学检查结果对肾癌患者进行临床诊断和临床分期。
腹部B超或彩色多普勒超声检查
腹部B超或彩色多普勒超声检查是发现肾肿瘤最简便和常用的方法。肾超声造影检查有助于鉴别肾肿瘤良恶性,适用于慢性肾功能衰竭或碘过敏而不适宜行增强CT扫描的肾肿瘤患者以及复杂性肾囊肿患者的鉴别诊断。
腹部CT/MRI检查
腹部平扫加增强CT扫描检查是临床诊断肾癌和进行临床分期最主要的手段,对肾脏囊性病变鉴别诊断则需做薄层平扫加增强扫描。MRI扫描检查在肾癌与出血性肾囊肿的鉴别诊断以及确定静脉癌栓范围方面具有优势。
胸部X线摄片
胸部正、侧位X线摄片是肾癌患者手术前及术后随访的常规检查项目。
其他影像学检查
对于临床局限性(T1-2期)肾癌患者,通常不需做胸部CT、脑MRI/CT、核素骨扫描和PET-CT检查,以下情况时可考虑选择这些检查项目。
(1) 胸部CT扫描检查指征:①胸部X线片有可疑病灶;②临床分期≥Ⅲ期的患者(推荐分类为1类)。
(2) 头部MRI/CT扫描检查指征:有头痛或相应神经系统症状患者(推荐分类为1类)。
(3) 核素骨显像检查指征:①有相应骨症状;②碱性磷酸酶增高;③临床分期≥Ⅲ期的患者(推荐分类为1类)。
(4) PET/PET-CT检查指征:需明确有无远处转移病灶,或需对全身治疗进行疗效评价的患者。
肾穿刺活检检查
临床上影像检查诊断为肾癌且适于手术(包括根治性肾切除和保留肾单位手术)治疗的患者,不主张术前做肾肿瘤穿刺活检。不宜手术治疗(年迈体弱或有手术禁忌)肾癌患者或不能手术治疗的晚期肾癌患者,全身系统治疗前行肾肿瘤穿刺活检明确病理诊断(包括病理类型),有助于选择治疗用药。选择消融治疗(如射频消融、冷冻消融等)的肾癌患者,消融前应行肾肿瘤穿刺活检获取病理诊断(推荐分类为2A类)。对影像学检查难以判断良恶性的肾脏肿瘤患者,可选择保留肾单位手术或定期(1~3个月)影像学复查,一般不建议做肾肿瘤穿刺活检。
3 分期
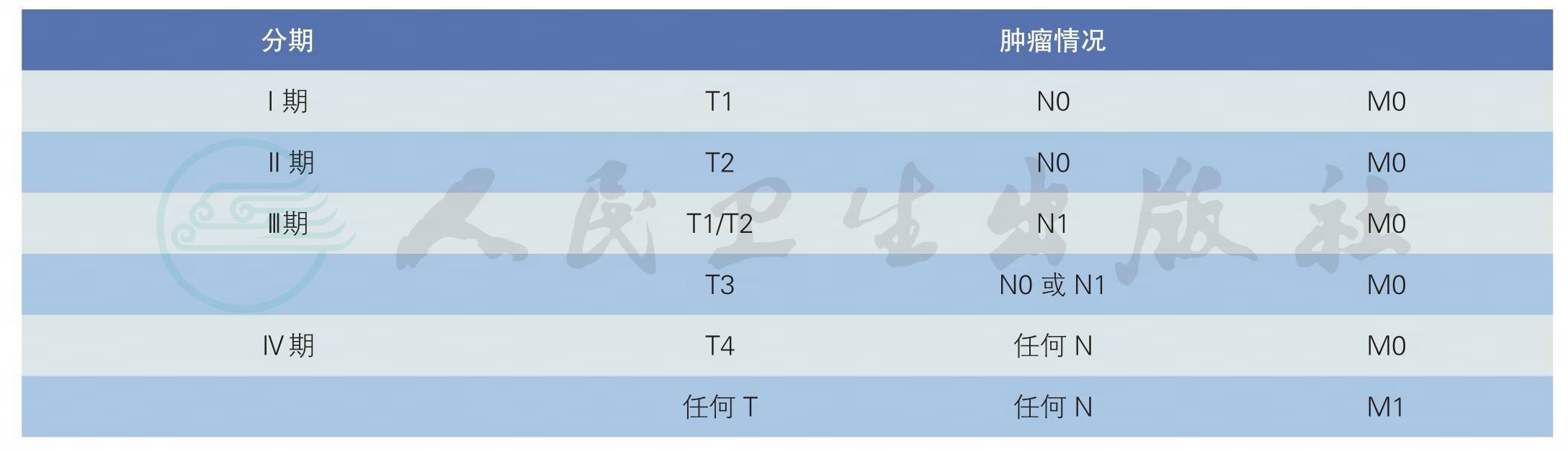
推荐采用2010年第7版AJCC的TNM分期和临床分期(表2、表3)[12](1类推荐)。
表2 第7版AJCC肾癌的TNM分期系统
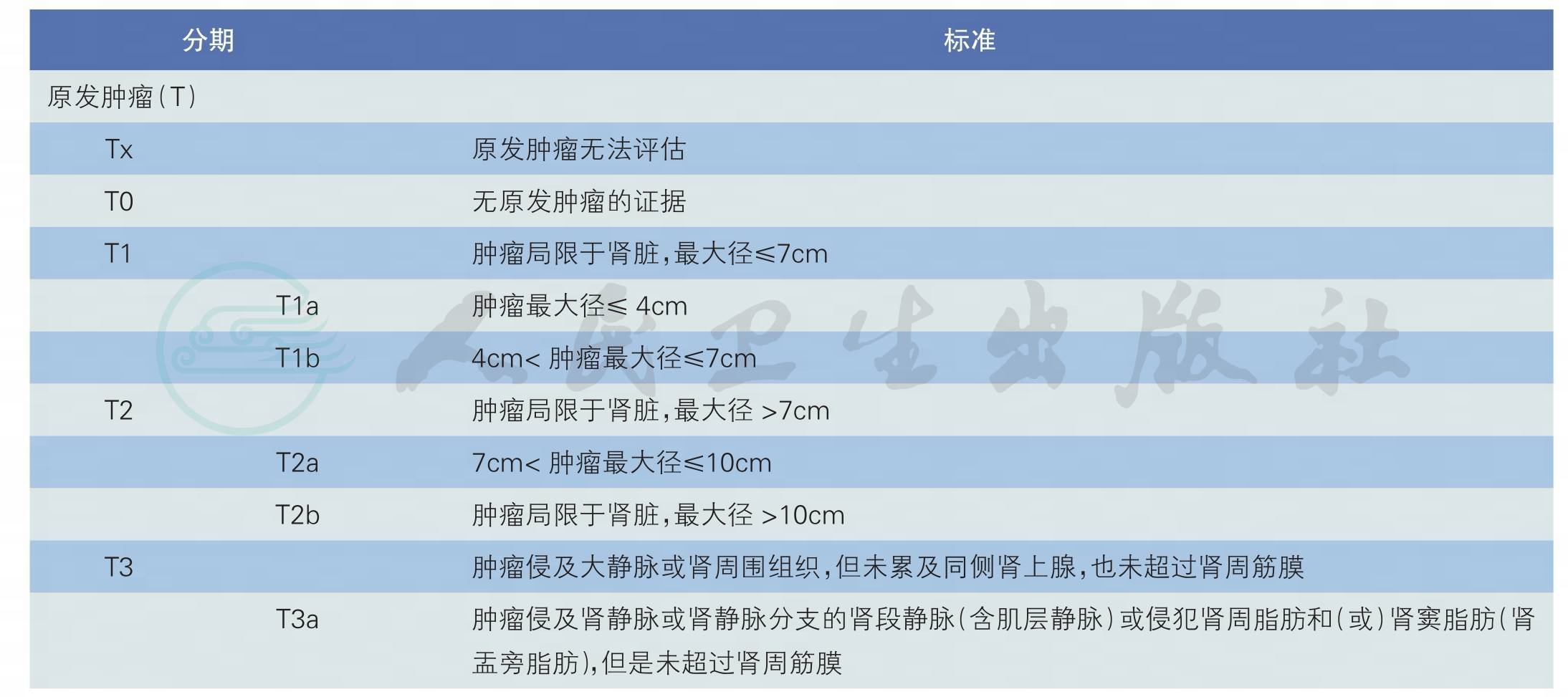
续表

表3 第7版AJCC肾癌临床分期
4 病理
遗传性肾癌患者通常青壮年时期发病,肿瘤病灶多为双侧或多发。而散发性肾癌患者一般发病年龄较晚,且多为单侧、单发;有2%~4%的散发型肾癌患者可先后或同时累及双侧肾脏。肾癌多位于肾脏上、下两极,瘤体大小差异较大,国内资料显示:初诊肾癌患者肿瘤最大径0.5~30cm,平均值为5.4cm[10]。
组织学分类
根据2004版《世界卫生组织泌尿系统及男性生殖器官肿瘤分类》[13],肾细胞癌包括以下10种亚型:透明细胞型肾细胞癌、多房囊性肾细胞癌、乳头状肾细胞癌(I型、II型)、嫌色细胞肾细胞癌、集合管癌(又称Bellini集合管癌)、髓样癌、XP11.2染色体易位相关性肾细胞癌、神经母细胞瘤治疗后的肾细胞癌、黏液管状及梭形细胞癌、未能分类的肾细胞癌。
除了上述肾细胞癌类型外,已陆续提出若干新的肿瘤类型,包括小管囊性癌(tubulocystic carcinoma,以前称为低级别集合管癌)[14,15],甲状腺滤泡样肾细胞癌[16],t(6,11)染色体易位相关性肾细胞癌[17],透明细胞乳头状肾细胞癌(clear cell papillary renal cell carcinoma)[18],黑色素性XP11.2染色体易位相关性肾癌(melanotic XP11.2 translocation renal cancer)[19]。
根据2016年将要出版的第四版《世界卫生组织泌尿系统及男性生殖器官肿瘤分类》[20],肾细胞癌分类中可能还要增加的亚型包括透明细胞乳头状肾细胞癌、遗传性平滑肌瘤病肾细胞癌综合征相关性肾细胞癌、小管囊性肾细胞癌、获得性囊性肾病相关性肾细胞癌等类型。此外多房囊性肾细胞癌被更名为低恶性潜能的多房囊性肾细胞肿瘤以更准确地反映其生物学行为,2004年版分类中神经母细胞瘤治疗后的肾细胞癌可能不再单列而是归入杂类。
组织学分级
肾细胞癌病理分级最常采用的系统为Fuhrman分级系统(根据肿瘤细胞的细胞核和核仁的形状和大小来分)[21](表4),肾细胞癌分为四级(Ⅰ到Ⅳ级),级别越高,预后越差。如伴有肉瘤样变和横纹肌样分化,那么该肿瘤的细胞核Fuhrman分级为Ⅳ级(最高级)。肾细胞癌的Fuhrman分级是根据分级最高区域来确定的(分级最高区域需要达到2个400倍视野确认)。Fuhrman分级主要用于透明细胞型肾细胞癌和乳头状肾细胞癌,而嫌色细胞肾细胞癌目前不分级。最近也有研究提出嫌色细胞肾细胞癌的分级标准[23],但是目前还没有获得广泛认可推广。
2013年国际泌尿病理学会(ISUP)在Fuhrman分级基础上提出新的分级系统[22],称为ISUP分级系统(又称ISUP/WHO分级系统),该系统只根据肿瘤细胞的核仁明显程度来分级,ISUP和世界卫生组织目前推荐肾细胞癌病理分级使用ISUP分级系统,但是目前尚未在国内推广使用。
表4 肾细胞癌的核Fuhrman分级标准

病理诊断报告的规范化
病理诊断报告为治疗提供依据,病理报告应当包括必要的信息。病理报告内容依标本名称而有所不同。
穿刺活检标本
肿瘤的类型以及肿瘤细胞的核Fuhrman分级(如适用)。
肾部分切除标本
标本名称、手术方式、肿瘤类型、肿瘤大小、肿瘤细胞核Fuhrman分级(如适用),伴有肉瘤样变或伴有横纹肌样分化时需要指出所占比例,是否有肿瘤坏死及所占比例,是否有脉管癌栓,肿瘤是否突破肾脏被膜而侵犯肾周围脂肪组织,手术切缘情况(肾实质,肾周围脂肪组织),肿瘤的病理分期pTN。
根治性肾切除标本
标本名称、手术方式、肿瘤类型、肿瘤大小、瘤细胞核Fuhrman分级(如适用),伴有肉瘤样变或伴有横纹肌样分化时需要指出所占比例,是否有肿瘤坏死及所占比例,是否有脉管癌栓,大血管(下腔静脉,肾静脉)是否受累,肿瘤是否侵犯肾盂脂肪组织,肿瘤是否突破肾脏被膜而侵犯肾周围脂肪组织,肾上腺是否受累,手术切缘情况(输尿管,肾静脉,腔静脉,肾周脂肪切缘),淋巴结情况,肿瘤的病理分期pTN。
5 预后影响因素
影响肾癌患者预后最重要的因素是病理分期,此外,组织学分级、患者的行为状态评分、症状、肿瘤中是否有组织坏死、以及某些生化指标异常和变化等因素也与肾癌预后有关。一般认为乳头状肾细胞癌和嫌色细胞癌预后好于透明细胞癌;乳头状肾细胞癌Ⅰ型预后好于Ⅱ型;集合管癌预后较透明细胞癌差[24-26]。但一项有关细胞亚型与肾癌患者预后的多中心研究结果[27]显示肿瘤分期、分级相同情况下肾癌各亚型之间没有显著性差异。
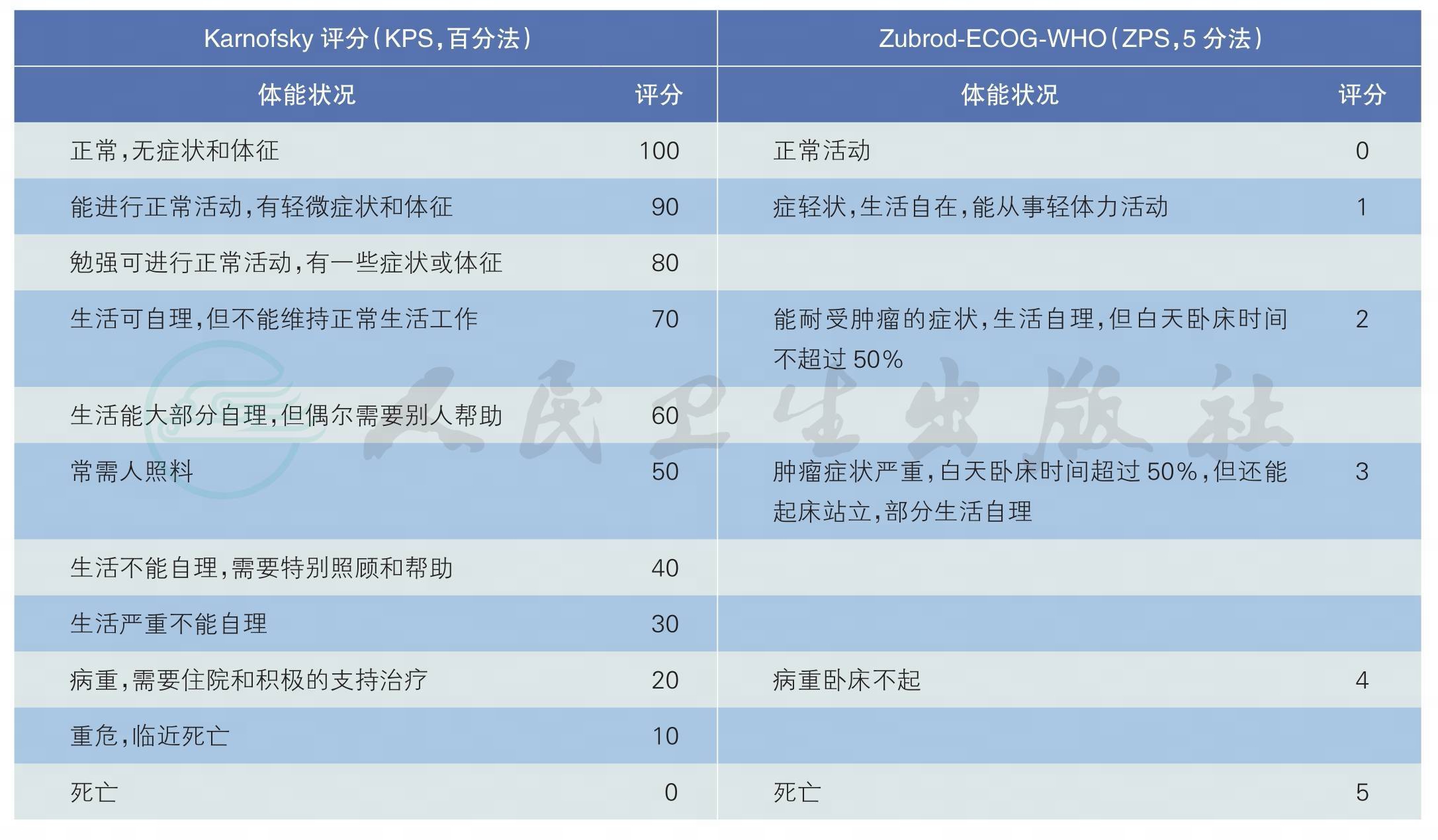
目前尚没有公认的、可实施的早、中期肾癌预后评估系统。转移性肾癌患者预后评分建议采用NCCN《肾癌临床实践诊治指南》推荐的转移性肾癌预后的危险因素评分(表5),患者体能状态评分标准参见表6。
表5 转移性肾癌预后的危险因素评分[1]

注:低危:0;中危:1~2个危险因素;高危:≥3个危险因素
表6 体能状态评分标准
6 外科治疗
综合影像学检查结果评价临床分期(clinical stage grouping,cTNM分期),根据cTNM分期初步制定治疗原则。对于早期肾癌来说,手术是最重要的治疗手段,及早并且选择适合的手术方式对于肾癌患者的预后起到关键作用。
局限性及局部进展性肾癌的外科治疗
局限性肾癌是指2010年版AJCC的TNM分期中的T1-2N0M0期肾癌,临床分期为Ⅰ、Ⅱ期,习惯上称为“早期肾癌”。随着影像学技术广泛应用及健康体检的普及,局限性肾癌在肾癌患者中所占比例已经超过50%。而局部进展性肾癌是指伴有区域淋巴结转移或(和)肾静脉瘤栓或(和)下腔静脉瘤栓或(和)肾上腺转移或肿瘤侵及肾周脂肪组织或(和)肾窦脂肪组织(但未超过肾周筋膜),无远处转移的肾癌,2010年版AJCC临床分期为Ⅲ期,既往称为“局部晚期肾癌”。对于局限性和局部进展性肾癌患者而言,外科手术仍然是首选可能使肾癌患者获得治愈的治疗方式(推荐分类为1类)[28-32]。对于局限性肾癌患者,可行保留肾单位手术(推荐分类为2A类)。多数回顾性文献证实接受保留肾单位手术后患者的慢性肾病(CKD)发生率低于根治性肾切除术者[33-38],但迄今唯一的一项随机对照临床研究结果显示保留肾单位手术治疗肾癌,与根治性肾切除相比,患者生存上并没有获益[39]。具体手术可采用开放式手术、腹腔镜手术或机器人手术系统实施手术,手术可经腹或经腰部入路进行,尚无证据显示上述手术方式肿瘤控制方面存在显著差异[40-45]。对于腹腔镜下完成保留肾单位手术有困难的患者,应该首先考虑开放式保留肾单位手术。当前尚无证据表明淋巴结清扫能够使患者获益,故不推荐对局限性肾癌患者行区域或扩大淋巴结清扫术,但对于可疑存在区域淋巴结转移的患者(术前CT提示或术中探查发现),推荐术中进行淋巴结切除术,以有助于术后病理分期[46]。
根治性肾切除术(radical nephrectomy,RN)
传统根治性肾切除手术范围包括:肾周筋膜、肾周脂肪、患肾、同侧肾上腺、区域淋巴结。当前观念已发生变化,不推荐术中常规行肾上腺切除和区域淋巴结清扫。
保留同侧肾上腺的根治性肾切除术适应证[47-48](推荐分类为2A类):①临床分期为Ⅰ或Ⅱ期;②肿瘤位于肾中、下部分;③术前CT显示肾上腺正常。如手术中发现同侧肾上腺异常,应切除同侧肾上腺[49]。
欧洲癌症研究与治疗组织(EORTC)的一项Ⅲ期临床随机对照试验[46],共入组772例局限性肾癌患者,目的是评价区域淋巴结清扫(LND)在局限性肾癌外科治疗中的价值。患者随机分为RN组(389例)与RN+LND组(383例),中位随访12.6年。结果显示两组患者在并发症发生率、总生存期、疾病进展时间、无疾病进展生存期方面均无明显差别。故不推荐对局限性肾癌患者行区域或扩大淋巴结清扫术(推荐分类为1类)。但是,对于术前CT提示淋巴结肿大或术中探查发现异常者,推荐进行异常淋巴结切除,以获得足够的分期信息。
保留肾单位手术(nephron sparing surgery,NSS)
(1) NSS适应证[50,51]:
①发生于解剖性或功能性孤立肾的肾癌;②双侧肾癌等。
(2) NSS相对适应证[50,51]:
一侧肾癌对侧肾脏存在某些良性疾病,如肾结石、慢性肾盂肾炎或其他可能导致肾功能恶化的疾病(如高血压、糖尿病、肾动脉狭窄等)患者。
(3) NSS可选择适应证:
对侧肾功能正常,临床分期T1a期和T1b期单发肾癌,肿瘤位置使NSS在技术上可行[1,2](推荐分类为2A类)。
NSS适应证和相对适应证对肾肿瘤的大小没有具体限定。手术中需要切除的肿瘤周围正常肾实质的厚度并非一个关键性问题,只要保证最终手术标本切缘阴性[2,52,53](推荐分类为2A类)。
肾癌合并下腔静脉瘤栓的处理
肾癌患者中,4%~10%可能合并腔静脉瘤栓,其中55%~70%能够通过根治性肾切除联合腔静脉瘤栓切除获得治愈。临床大多根据Mayo Clinic的瘤栓五级分类法进行分级[54](表7),推荐术前进行MRI检查(或增强CT)明确瘤栓累及范围,以利于制定治疗方案。对于是否需要体外循环或下腔静脉节段切除,需根据瘤栓范围和浸润程度决定。由于手术复杂,围手术期并发症发生率及死亡率较高,应该由经验丰富的多学科团队联合手术。
表7 Mayo Clinic瘤栓五级分类法

肾动脉介入栓塞
某些研究结果显示术前肾动脉栓塞对延长患者生存期、减少术中出血及降低手术后并发症方面并无明显益处[55,56]。
消融治疗
射频消融(radio-frequency ablation,RFA)、冷冻消融(cryoablation)、高强度聚焦超声(high-intensity focused ultrasound,HIFU)可以用于不适合手术的小肾癌患者治疗,应严格按适应证慎重选择(推荐分类为2B类)。
消融治疗适应证:不适于开放性和腹腔镜下外科手术者、需尽可能保留肾单位功能者、有全身麻醉禁忌者、肾功能不全者、其肿瘤最大径<4cm且位于肾周边的肾癌患者[57-59]。
观察随访
对于预期寿命短、高龄、合并症较多的肾脏小肿瘤患者,密切观察随访也是一个合理的选择(推荐分类为2B类)[60-63]。
转移性肾癌的外科治疗
减瘤性肾切除术适应证
对体能状态良好、低危险因素(见表5)的患者应首选外科手术(推荐分类为1类)[64,65] 。
姑息性肾切除术适应证
对肾肿瘤引起严重血尿、疼痛等症状的患者为缓解改善症状,提高生存质量。
转移灶的手术治疗
对根治性肾切除术后出现孤立性转移瘤以及肾癌伴发孤立性转移、体能状态良好的患者可选择外科手术治疗。对伴发转移的患者,可视患者身体状况,转移灶切除手术与肾脏手术同时进行或分期进行[66]。
7 内科治疗
局限性肾癌的治疗以外科治疗为主,依据术后组织学确定侵袭范围进行准确的病理分期(pTNM),然后制定术后治疗方案,包括是否进行术后辅助治疗。而对于进展性肾癌,尤其转移性肾癌,需要以内科治疗为主的多学科综合治疗,在提高患者生存同时,最大程度地改善患者的生活质量。
术后辅助治疗
20%~30%局限性肾癌患者会出现肿瘤复发,大多数患者发生于3年内,中位复发时间为术后1~2年。随机对照临床研究结果显示手术后采用辅助细胞因子治疗(IFN-α、IL-2)、放疗和化疗均不能降低患者复发率和转移率[67]。至于接种自体肿瘤疫苗的研究,也未发现治疗后能使患者获益。虽然抗血管生成靶向药物在转移性肾癌的治疗中取得了良好效果,但对于局限性和局部进展性肾癌尚无证据表明术后接受该类药物治疗能够使患者获益[68]。密切观 察随访仍然是局限性和局部进展性肾癌术后的推荐方案,对于高危复发转移的患者可推荐积极参与临床试验。
转移性肾癌的内科治疗
自索拉非尼2005年被批准用于转移性肾细胞癌治疗以来,转移性肾癌的治疗进入靶向治疗时代。美国食品药品管理局(FDA)已批准了7种靶向药物,这些药物从作用机制方面主要分为抗VEGF/VEGFR途径(代表药物:索拉非尼、舒尼替尼、培唑帕尼、阿昔替尼等)和抑制mTOR途径(代表药物:依维莫司和替西罗莫司)。目前,我国国家食品药品监督管理局(CFDA)已经批准索拉非尼、舒尼替尼、依维莫司和阿昔替尼用于转移性肾癌的治疗。与细胞因子治疗相比,这些靶向药物明显提高了疗效,并延长患者生存期。近年来,以免疫检查点抑制剂为代表的免疫治疗获得迅速发展,正在积极开展治疗肾癌的临床研究,未来有可能用于晚期肾癌的治疗。
透明细胞型肾细胞癌的一线治疗
【靶向治疗】
透明细胞型肾细胞癌的一线治疗首选分子靶向治疗。研究发现大部分肾透明细胞癌中细胞存在VHL基因缺失或失活,从而引起HIF基因上调,导致PDGF、VEGF、CaIX等基因过度表达,这些肿瘤发生、发展的生物学机制有可能是透明细胞型肾细胞癌分子靶向治疗的应用基础。
舒尼替尼
舒尼替尼(Sunitinib)是多靶点受体酪氨酸激酶抑制剂,主要作用靶点为血管内皮生长因子受体1-3(VEGFR1-3)、血小板衍生生长因子受体(PDGFR-α,PDGFR-β)、干细胞生长因子受体(c-KIT)以及FMS样酪氨酸激酶3(FLT-3),具有抗肿瘤血管生成,抑制肿瘤细胞增殖的作用[69]。
国际随机对照多中心Ⅲ期临床试验比较舒尼替尼与干扰素α(IFN-α)一线治疗转移性肾癌的疗效与安全性研究,结果独立分析显示舒尼替尼客观缓解率为31%,中位无进展生存(PFS)为11个月,中位总生存(OS)为26.4个月,显著优于对照组干扰素治疗[70,71]。舒尼替尼一线治疗中国转移性肾细胞癌患者的多中心Ⅳ期临床研究结果显示客观有效率为31.1%,其中位PFS为14.2个月,中位OS为30.7个月[72]。
基于上述证据,CSCO肾癌专家委员会推荐舒尼替尼用于晚期透明细胞型肾细胞癌的一线治疗,用法为:50mg qd 口服,4/2方案(服药4周,停药2周)给药(推荐分类为1类)。考虑到舒尼替尼4/2给药方案不良反应发生率高,有研究尝试将其改为2/1方案(服药2周,停药1周),耐受性提高,疗效未受影响[73]。国内也尝试进行了舒尼替尼2/1方案给药治疗转移性肾癌,结果类似[74],推荐分类为2B类。
索拉非尼
索拉非尼(Sorafenib)是最早上市用于转移性肾癌的多靶点受体酪氨酸酶抑制剂,具有双重抗肿瘤作用:一方面通过抑制RAF/MEK/ERK信号传导通路,另一方面作用于VEGFR、PDGFR,以及c- KIT、FLT-3、MET等靶点,抑制肿瘤生长[75]。
一项索拉非尼一线治疗转移性肾癌的国际随机对照Ⅱ期临床试验结果显示其中位无进展生存为5.7个月,与干扰素治疗相当[76]。后续一项将索拉非尼作为对照用于转移性肾癌一线治疗的国际多中心Ⅲ期临床试验(TIVO-1研究)显示索拉非尼客观有效率为24%,中位PFS为9.1个月,中位OS为29.3个月[77]。
索拉非尼的中国注册临床研究共纳入62例患者,结果显示客观有效率为19.4%,疾病控制率为77.4%,中位PFS为9.6个月[78]。其后国内临床实践以及后续回顾性分析进一步确认了索拉非尼一线治疗转移性肾癌的疗效[79],国内最大一项845例晚期肾癌多中心回顾性分析,比较一线接受索拉非尼与舒尼替尼的疗效,结果显示两者中位PFS分别为11.1个月与10.0个月,具有统计学差异,中位OS均为24个月[80],无显著差异。
基于上述证据,CSCO肾癌专家委员会推荐索拉非尼用于晚期透明细胞型肾细胞癌的一线治疗,用法为400mg Bid(推荐分类为2A类)。
培唑帕尼
培唑帕尼(Pazopanib,曾用名:帕唑帕尼)也是多靶点受体酪氨酸激酶抑制剂,其主要作用靶点为VEGFR1-3、PDGFRα-β和c-KIT[81]。
培唑帕尼治疗转移性肾癌的临床数据来源于其国际多中心Ⅲ期临床研究,结果显示培唑帕尼的中位PFS为11.1个月,客观缓解率为30%,显著优于安慰剂对照组,最终生存分析显示中位OS为22.6个月[82,83]。另外一项培唑帕尼与舒尼替尼对照用于非劣性设计比较一线治疗转移性肾癌的国际多中心Ⅲ期临床研究(COMPARZ研究)[84],国内多家中心参与了该临床试验,结果显示培唑帕尼与舒尼替尼的中位PFS分别为10.5个月与10.2个月,ORR分别为33%与29%,中位OS分别为28.4个月与29.3个月,即培唑帕尼的疗效不劣于舒尼替尼,同时在生活质量评分方面培唑帕尼优于舒尼替尼。该研究共纳入包含中国受试者在内的367例亚洲患者,亚组分析显示亚洲患者培唑帕尼治疗组中位PFS为8.4个月,与欧美人群相比无显著性差异[85]。
基于上述证据,CSCO肾癌专家委员会推荐培唑帕尼用于晚期透明细胞型肾细胞癌的一线治疗,用法为800mg qd(推荐分类为1类)。
贝伐珠单抗+IFN-α
贝伐珠单抗(Bevacizumab)为抗血管生成的抗VEGF单克隆抗体,其与IFN-α联合用于转移性肾癌的一线治疗,其主要的Ⅲ期临床数据来自国外的AVOREN研究以及CALGB90206研究,均证实了其临床疗效。AVOREN研究结果显示贝伐珠单抗联合IFN-α一线治疗获得的中位PFS为10.2个月,客观有效率为30.6%,中位OS达到23.3个月,均优于单纯干扰素对照组[86]。另一项大宗临床试验CALGB 90206研究也获得了类似的结果[87]。国内贝伐珠单抗批准的适应证为晚期结直肠癌和非小细胞肺癌治疗,尚缺乏治疗转移性肾癌的相关临床数据。
基于上述临床数据,CSCO肾癌专家委员会推荐贝伐珠单抗联合IFN-α可以用于晚期透明细胞型肾细胞癌的一线治疗(推荐分类为1类),具体用法为:贝伐珠单抗 10mg/kg q2w,IFN-α 9MIU tiw。
替西罗莫司
替西罗莫司(Temsirolimus,CCI-779)为哺乳动物雷帕霉素靶蛋白(mTOR)抑制剂,除了通过抑制mTOR信号抗肿瘤作用,同时具有抑制血管生成作用,主要抑制缺氧诱导因子1(HIF-1)的转录,减少对血管相关生长因子如VEGF/PDGF/TGF等的刺激,从而达到抑制肿瘤血管生成的作用[88,89]。
替西罗莫司一线治疗转移性肾癌的Ⅲ期临床数据来自国际多中心随机对照Ⅲ期临床研究(ARCC研究)[90],入组患者均为预后评分为高危的患者,结果显示替西罗莫司单药治疗的中位OS为10.9个月,中位PFS为5.5个月,明显优于IFN-α治疗组。一项替西罗莫司治疗亚洲人群非随机单臂开放性Ⅱ期临床研究[91],入组了中国、日本及韩国的82例转移性肾癌患者,结果显示临床获益率为48%,客观有效率为11%,中位PFS为7.3个月。
替西罗莫司尚未被中国批准上市,但基于上述临床数据,CSCO肾癌专家委员会推荐替西罗莫司可以用于晚期透明细胞型肾细胞癌高危患者的一线治疗(推荐分类为1类),用法为:25mg qw,直至进展。
阿昔替尼
阿昔替尼(Axitinib)为新一代VEGFR多靶点酪氨酸激酶抑制剂,其与索拉非尼对照用于晚期肾癌一线治疗的Ⅲ期临床研究结果显示中位PFS达到10.1个月,优于索拉非尼对照组,但未达到研究设定的统计学差异[92]。亚组分析显示阿昔替尼对于接受过肾切除术以及ECOG评分为0的患者优势更显著。
目前国内缺乏阿昔替尼一线治疗转移性肾癌的临床数据,因此基于国外临床研究数据,CSCO肾癌专家委员会推荐阿昔替尼可以作为选择性晚期肾透明细胞癌患者的一线治疗(推荐分类为2B类),具体用法为5mg bid。
【细胞因子治疗】
靶向药物问世之前,中、高剂量干扰素-α(IFN-α)或白细胞介素-2(IL-2)一直是转移性肾透明细胞癌的一线标准治疗方案,客观反应率约为15%。但大剂量IL-2治疗副作用明显,国内没有相应的IL-2制剂,因此转移性肾透明细胞癌的细胞因子治疗主要采用干扰素-α。
干扰素-α
有较多临床研究证实,中、高剂量IFN-α(900万单位以上)治疗转移性肾癌患者PFS时间较安慰剂延长1倍以上[93],特别是那些预后因素评分低、中危的肾透明细胞癌患者临床获益的可能性更大。虽然IFN-α联合IL-2可提高转移性肾癌治疗的有效率,但IFN-α联合IL-2与单独应用IFN-α的PFS无明显统计学差别。
结合我国具体情况,CSCO肾癌专家委员会认为对于不能接受靶向药物治疗的转移性肾透明细胞癌患者,可以推荐中、高剂量IFN-α作为可选择的治疗(推荐分类为1类),用法为:IFN-α,9MIU tiw,共12周。
白细胞介素-2
1992年,美国FDA批准高剂量白细胞介素-2用于转移性肾癌的治疗,其客观有效率达15%~25%,完全缓解率为3%~5%,有效持续时间长,患者总生存获益[94]。但高剂量IL-2静脉注射治疗,严重不良反应发生率高,不再被广泛采用,皮下给药以及降低给药剂量,疗效无显著改变,治疗耐受性获得提高[95-97]。
国内曾开展了一项重组人源化白细胞介素-2(Proleukin)皮下注射治疗转移性肾癌的临床研究[98],结果显示客观有效率为19.4%,疾病稳定率为44.4%,中位PFS为6个月,中位OS为22.5个月。严重不良反应(≥3级)少见,主要表现为多系统1~2级的轻中度不良反应。
基于上述证据,CSCO肾癌专家委员会推荐高剂量IL-2(Proleukin)可以用于一般情况较好,心肺功能正常的转移性肾透明细胞癌患者治疗,用法为:18MIU/d,IH,5d/w×1w,9MIU q12h d1~2,9MIU qd d3~5×3w,休息一周后重复(推荐分类为2A类)。
透明细胞型肾细胞癌的二线治疗
【靶向药物治疗失败的二线治疗】
依维莫司
依维莫司(Everolimus)为口服给药的mTOR抑制剂,一项国际性多中心随机对照Ⅲ期临床研究(RECORD-1)[99,100],研究设计将依维莫司与安慰剂对照用于治疗先前接受靶向药物治疗失败的转移性肾癌,结果显示依维莫司较安慰剂对照组显著延长中位PFS,达4.9个月,临床获益率为64%,中位OS为14.8个月。其中一线使用索拉非尼或舒尼替尼治疗失败的患者,二线接受依维莫司治疗的中位PFS为5.4个月,疾病进展风险降低69%[99]。
依维莫司的中国注册临床研究(L2101研究)中,依维莫司可作为TKI治疗失败后二线靶向治疗,疾病控制率为61%,中位PFS为6.9个月[101],临床获益率为66%,1年生存率为56%,1年无进展生存率为36%。2015年美国临床肿瘤年会公布了依维莫司用于晚期肾癌纯粹二线治疗的国际多中心临床研究(RECORD-4),二线依维莫司治疗的中位PFS达到7.8个月。
基于上述临床试验结果,CSCO肾癌专家委员会推荐依维莫司作为转移性肾癌TKI治疗失败后的二线治疗药物(推荐分类为1类),具体用法为依维莫司 10mg qd。
阿昔替尼
一项阿昔替尼与索拉非尼比较治疗细胞因子或TKI制剂治疗后进展的转移性肾癌的随机对照多中心国际Ⅲ期临床试验(AXIS研究)[102,103],结果显示阿昔替尼治疗能显著延长中位PFS,达6.7个月,客观有效率为19%,中位OS为20.1个月。分层分析显示既往一线接受舒尼替尼治疗的患者,阿昔替尼治疗组较索拉非尼对照组显著延长了中位PFS,分别为4.8个月与3.4个月。
一项亚洲转移性肾癌患者二线接受阿昔替尼治疗的注册临床研究[104],设计与AXIS研究类似,其中大部分为中国患者,结果显示阿昔替尼和索拉非尼对照组的中位PFS为6.5个月和4.8个月,客观有效率为23.7%和 10.1%。亚组分析显示既往接受舒尼替尼治疗患者二线接受阿昔替尼的中位PFS为4.7个月。
基于上述证据,CSCO肾癌专家委员会推荐阿昔替尼作为转移性肾癌的二线治疗(推荐分类为1类),具体用法为阿昔替尼 5mg bid。
索拉非尼增量治疗
索拉非尼用于一线治疗的国际多中心Ⅱ期临床研究进行了疾病进展后索拉非尼增量的疗效与安全性研究[76],受试者索拉非尼标准剂量治疗进展后,给予索拉非尼增量至600mg bid治疗,结果显示增量治疗获得的中位PFS为3.6个月,不良反应能够耐受。另外若干项有关索拉非尼增量二线治疗的临床研究包括增量至800mg bid,获得了类似的结果[105-107]。
基于上述临床试验结果,CSCO肾癌专家委员会推荐索拉非尼增量作为转移性肾癌既往索拉非尼标准剂量失败后的二线治疗(推荐分类为2B类),具体用法为索拉非尼 600mg bid,可以逐渐增量至800mg bid。
其他TKI靶向药物
近年来两项前瞻性二线靶向治疗临床研究(INTORSECT研究,AXIS研究),对照组均为索拉非尼,其中INTORSECT研究入组患者均为舒尼替尼治疗失败的患者,二线索拉非尼的中位PFS为3.9个月,中位OS为16.6个月[108]。而AXIS研究中,二线索拉非尼治疗的中位PFS为4.7个月,中位OS为19.2个月,而其中既往舒尼替尼治疗失败患者获得的中位PFS为3.4个月[102,103]。
舒尼替尼作为二线靶向治疗方面,SWITCH研究结果显示索拉非尼进展后序贯舒尼替尼的中位PFS为5.4个月[109]。另外一项Ⅱ期临床研究显示贝伐珠单抗治疗进展后接受二线舒尼替尼靶向治疗,客观有效率为23%,中位PFS可达30周[110]。
一项Ⅱ期临床研究显示培唑帕尼治疗既往一线接受舒尼替尼或贝伐珠单抗治疗失败的转移性肾透明细胞癌患者,结果显示客观有效率为27%,疾病稳定率为49%,中位PFS为7.5个月,24个月的生存率为43%[111]。另外一项回顾性研究显示培唑帕尼二线治疗获得的客观有效率为43%,中位PFS为11个月[112]。
基于上述临床试验结果,CSCO肾癌专家委员会推荐索拉非尼可以用于舒尼替尼治疗进展后的二线治疗(推荐分类为2A类),推荐舒尼替尼可以用于索拉非尼治疗进展后的二线治疗(推荐分类为2A类),推荐培唑帕尼可以用于转移性肾癌二线治疗(推荐分类为2B类)。
靶向药物联合治疗
晚期肾癌靶向治疗药物作用于不同的靶点达到抗肿瘤血管生成的治疗效应,通过这些不同药物的联合应用,以期达到靶向药物抗肿瘤协同效应[113]。国外已开展了不同靶向药物联合的临床研究,如BEST研究[114],证实了靶向药物联合治疗的安全性与可行性。
Lenvatinib为一新型受体酪氨酸激酶抑制剂,主要靶点为VEGFR1-3、成纤维细胞生长因子受体1-4(FGFR1-4)、PDGFR-α、RET以及KIT[115]。一项Lenvatinib联合依维莫司治疗与单药Lenvatinib、单药依维莫司对照治疗既往抗VEGF治疗进展后转移性肾癌的Ⅱ期临床研究[116],结果显示联合治疗组中位无进展生存时间达到14.6个月,中位OS为25.5个月,显著优于对照组,为晚期肾癌二线治疗提供了新的选择。
国内一项索拉非尼联合贝伐珠单抗用于晚期肾癌二线靶向治疗的Ⅱ期临床研究[117],入组了23例既往一线接受过TKI治疗失败的患者,结果显示总体客观有效率为13.0%,疾病控制率为69.6%,中位PFS为7.0个月,3/4级不良反应主要为手足皮肤反应及腹泻。
基于上述临床试验结果,CSCO肾癌专家委员会推荐索拉非尼联合贝伐珠单抗可以用于转移性肾癌接受TKI治疗失败后的二线治疗(推荐分类为2B类),具体用法为索拉非尼 400mg bid,贝伐珠单抗 5mg/kg q2w。
【细胞因子治疗失败后的二线治疗】
转移性肾癌一线接受细胞因子治疗失败后的后续治疗,抗血管生成的TKI均有较好的疗效。索拉非尼用于转移性肾透明细胞癌细胞因子治疗失败的Ⅲ期临床试验随机研究结果显示,索拉非尼中位PFS为5.9个月,较安慰剂显著延长无进展生存,中位OS为19.3个月[118]。舒尼替尼二线治疗细胞因子失败的转移性肾癌Ⅱ期试验结果显示有效率为45%,中位PFS为8.4个月,中位OS为23.9个月[119,120]。培唑帕尼治疗转移性肾癌的国际多中心Ⅲ期临床研究的亚组分析显示既往接受细胞因子治疗失败后,培唑帕尼治疗组较安慰剂组显著延长了中位PFS,达到7.4个月[82,83]。
阿昔替尼作为新型抗血管受体酪氨酸激酶抑制剂,其用于转移性肾癌二线治疗的Ⅲ期临床研究,根据既往一线治疗情况进行了亚组分析,结果显示既往一线接受细胞因子治疗的患者,阿昔替尼治疗的中位PFS为12.1个月,较对照组显著延长[102,103]。
因此,基于上述临床数据,CSCO肾癌专家委员会推荐索拉非尼、舒尼替尼、培唑帕尼与阿昔替尼可以用于转移性肾癌细胞因子治疗失败后的二线治疗(推荐分类为1类)。
【免疫治疗】
随着对免疫系统和肿瘤之间相互作用的了解,新型免疫治疗逐步涌现,免疫检查点抑制剂药物,特别是抗PD-1单抗、抗PD-L1单抗,未来有可能用于晚期肾癌的治疗[121,122]。
抗PD-1单抗已经开展了一系列治疗转移性肾癌的临床研究[122,123],在一项Nivolumab治疗转移性肾癌的Ⅱ期临床研究中[124],受试者既往均接受过一线以上治疗,结果显示最佳给药剂量组(2mg/kg)的客观有效率达22%,虽然中位PFS仅为4个月,但研究主要终点中位总生存达到25.2个月。目前正在进行Nivolumab与依维莫司对照用于晚期肾癌二线治疗的相应Ⅲ期临床研究。
透明细胞为主型肾细胞癌的三线治疗
索拉非尼
一项转移性肾癌三线靶向治疗的Ⅲ期临床试验(GOLD研究)[125],入组了既往接受了一线舒尼替尼且二线接受依维莫司治疗后进展的转移性肾透明细胞癌患者,结果显示索拉非尼三线治疗的中位PFS时间为3.6个月,中位总生存时间为11个月,这是目前唯一一项评估多靶点TKI用于转移性肾癌的三线靶向治疗的Ⅲ期临床研究。
基于上述临床数据,CSCO肾癌专家委员会推荐索拉非尼作为转移性肾癌三线治疗(推荐分类为2A类)。
依维莫司
对于低危或中危的患者,RECORD-1研究亚组分析既往接受了舒尼替尼及索拉非尼治疗的患者,三线依维莫司治疗获得的中位PFS为3.78个月,显著优于安慰剂对照组,因此依维莫司可以作为一线及二线均接受抗血管生成酪氨酸激酶抑制剂(VEGFr-TKI)治疗失败之后的三线治疗(推荐分类为2A类)[99,100]。
靶向药物联合治疗
晚期肾癌的三线治疗,可以尝试靶向药物联合治疗,索拉非尼联合贝伐珠单抗、Lenvatinib联合依维莫司都可能作为选择。一项国内开展的多中心Ⅱ期临床研究,入组了先后接受舒尼替尼、依维莫司治疗后的转移性肾癌患者,三线随机接受索拉非尼联合贝伐珠单抗或单药索拉非尼治疗,初步结果显示两组中位PFS分别为6.5个月与3.5个月,索拉非尼联合贝伐珠单抗治疗可能更优[126]。
免疫治疗
对于既往接受过一线、二线靶向治疗失败后的晚期肾癌患者,抗PD-1单抗和抗PD-L1单抗等药物,有可能成为未来的治疗方向之一。
非透明细胞型肾细胞癌的治疗
晚期非透明细胞癌患者的治疗研究,由于样本量少,缺乏相应的大宗随机对照临床试验。舒尼替尼、索拉非尼以及依维莫司的扩大临床研究以及小样本的Ⅱ期研究显示这些靶向药物治疗非透明细胞型肾癌有效,但其疗效要差于透明细胞型肾癌[127-130]。
TKI制剂
依维莫司与舒尼替尼比较用于晚期非透明细胞癌一线靶向治疗的随机对照Ⅱ期临床研究(ASPEN研究)[131],结果显示舒尼替尼治疗改善了患者生存状态,中位PFS为8.3个月,而依维莫司治疗组为5.6个月,中位OS分别为31.5个月与13.2个月。基于上述临床数据,CSCO肾癌专家委员会将舒尼替尼推荐用于晚期非透明细胞型肾细胞癌的一线治疗(推荐分类为2B类)。
国内一项索拉非尼与吉西他滨、顺铂联合一线治疗晚期肾集合管癌的国内多中心Ⅱ期临床研究[132],初步结果显示客观有效率为33.3%,中位PFS为10个月。基于该临床数据,CSCO肾癌专家委员会推荐索拉非尼可以与吉西他滨、顺铂联合用于晚期肾集合管癌的一线治疗(推荐分类为2B类),索拉非尼也可以用于其他类型非透明细胞型肾细胞癌的一线治疗(推荐分类为3类)。
mTOR抑制剂
预后评分为高危的患者,替西罗莫司的Ⅲ期临床研究(ARCC研究)纳入72例非透明细胞癌患者[90],结果显示替西罗莫司治疗优于IFN-α治疗。基于上述临床数据,CSCO肾癌专家委员会推荐替西罗莫司可以用于高危非透明细胞型肾细胞癌的治疗(推荐分类为2A类)。
伴有肉瘤样分化的肾细胞癌患者,预后差。靶向治疗及细胞因子治疗失败的患者,可考虑化疗或化疗联合靶向治疗[133,114]。化疗药物可选择吉西他滨、多柔比星(推荐分类为3类)[115-137]。
靶向药物主要不良反应的处理原则
转移性肾癌以靶向治疗为主,相关不良反应不同于细胞毒性药物。肾癌靶向药物虽然都是抗血管生成抑制剂,但具体作用靶点各有侧重,相应不良反应可能有较大差异,所有不良反应评价标准推荐使用美国国立癌症研究所常见不良事件评价标准(CTCAE)。
手足皮肤反应
手足皮肤反应(HFSR)是靶向药物最常见不良反应,多见于受体酪氨酸激酶抑制剂,如索拉非尼、舒尼替尼、培唑帕尼以及阿昔替尼以等,发生率为20%~30%,表现为影响到手足的一系列症状,如皮肤触痛与感觉异常,以及红斑、水疱、过度角化、皮肤干裂和硬结下大水疱等。国内有研究认为预防性应用尿素软膏可降低索拉非尼导致的手足皮肤反应[138]。
1/2级手足皮肤反应可继续治疗,同时采取一些对症支持治疗,如外用尿素软膏,加强皮肤护理,一般都能减轻或控制良好,不需要停药或减量。而3级手足皮肤反应则需要减量或停药,待症状好转后减一个剂量水平进行治疗。
高血压及其他心血管反应
肾癌靶向治疗药物可能导致的心血管不良反应主要包括:高血压、左心室射血分数(LVEF)下降、心肌缺血或心肌梗死(MI)、QT间期延长,其中主要为高血压,其他发生率相对较低。高血压多发生于用药后1~2周,一般伴随用药持续存在,常规抗高血压药物大多可以控制,而难以控制的高血压需要药物减量或停药而得到缓解。所以靶向治疗期间,需要严密监测血压,一旦出现血压升高,应积极给予药物治疗,建议使用血管紧张素转化酶抑制剂药物治疗。
心肌缺血以及QT间期延长等并发症虽然发病率低,但由于其严重性,有可能危及生命,因此对于既往心血管病史的患者,接受TKI治疗前应充分进行安全性评估。
骨髓抑制
抗血管生成靶向药物中,对骨髓抑制明显的药物主要为舒尼替尼,尤其是3/4级血小板降低,虽然欧美人群发生率不高,但亚洲人群发生率较高,可以高达21.9%~29%[72,85],因此接受舒尼替尼治疗期间需要密切监测血常规。一旦出现3/4级血小板减少,应暂停舒尼替尼治疗,待骨髓功能恢复后考虑减量治疗。
间质性肺炎
间质性肺炎表现为肺的非感染性、非恶性浸润特征,通常发生在起始治疗后2~6个月,可能是无症状或非特异性呼吸道症状(咳嗽或呼吸困难),通常是轻度至中度的且可逆,但是少数比较严重,甚至是致命性的。依维莫司Ⅲ期临床研究结果显示非感染性肺炎发生率为14%[99-100],国内注册临床研究(L2101研究)显示间质性肺炎的发生率为22%[101],应该引起重视。一旦发生间质性肺炎,应立即暂停依维莫司治疗,给予糖皮质激素等治疗,待好转后,依维莫司可以从最低剂量恢复使用,如再次复发,应永久停用依维莫司。
原有严重慢性阻塞性肺疾病或严重肺纤维化的患者必须避免使用依维莫司治疗。
靶向药物的选择策略
转移性肾癌的靶向药物较多,需要根据患者的组织学类型、预后评分以及患者的个人条件进行个体化治疗,使得治疗最优化,可以参考图1进行靶向药物的选择。对于国内患者来说,由于已获得批准上市的靶向药物有限,如何进行药物的序贯以及合理进行联合,也可以参考图2、图3进行。
特殊部位转移的治疗原则
肾癌骨转移
肾癌常发生骨转移,部位多见于脊柱、骨盆和四肢近端骨骼,主要症状为病变部位进行性疼痛加重和功能障碍;在X线摄片下主要表现为溶骨性骨质破坏,因此转移部位容易发生病理性骨折,甚至压迫脊髓引起截瘫。此类患者应采用以靶向药物为主,结合手术、放疗、骨保护剂等综合治疗。对孤立或承重骨转移灶可考虑手术方法切除转移灶;承重骨转移伴有骨折风险的患者可采用预防性内固定术等方法以避免骨相关事件的发生。对于已出现病理性骨折或脊髓压迫症状符合下列3个条件的患者推荐首选手术治疗:①预计患者存活期>3个月;②体能状态良好;③术后能改善患者的生活质量,有助于接受进一步的靶向治疗、放疗和护理。经皮椎体成形术可用于治疗脊柱溶骨性破坏和椎体病理性塌陷,可提高转移部位硬度和受力压强,缓解局部疼痛[139]。局部姑息性低剂量放射治疗对减轻骨转移疼痛具有良好的作用。另外,应积极使用骨保护剂药物,包括双膦酸盐和地诺单抗,可减少骨相关事件的发生[140]。
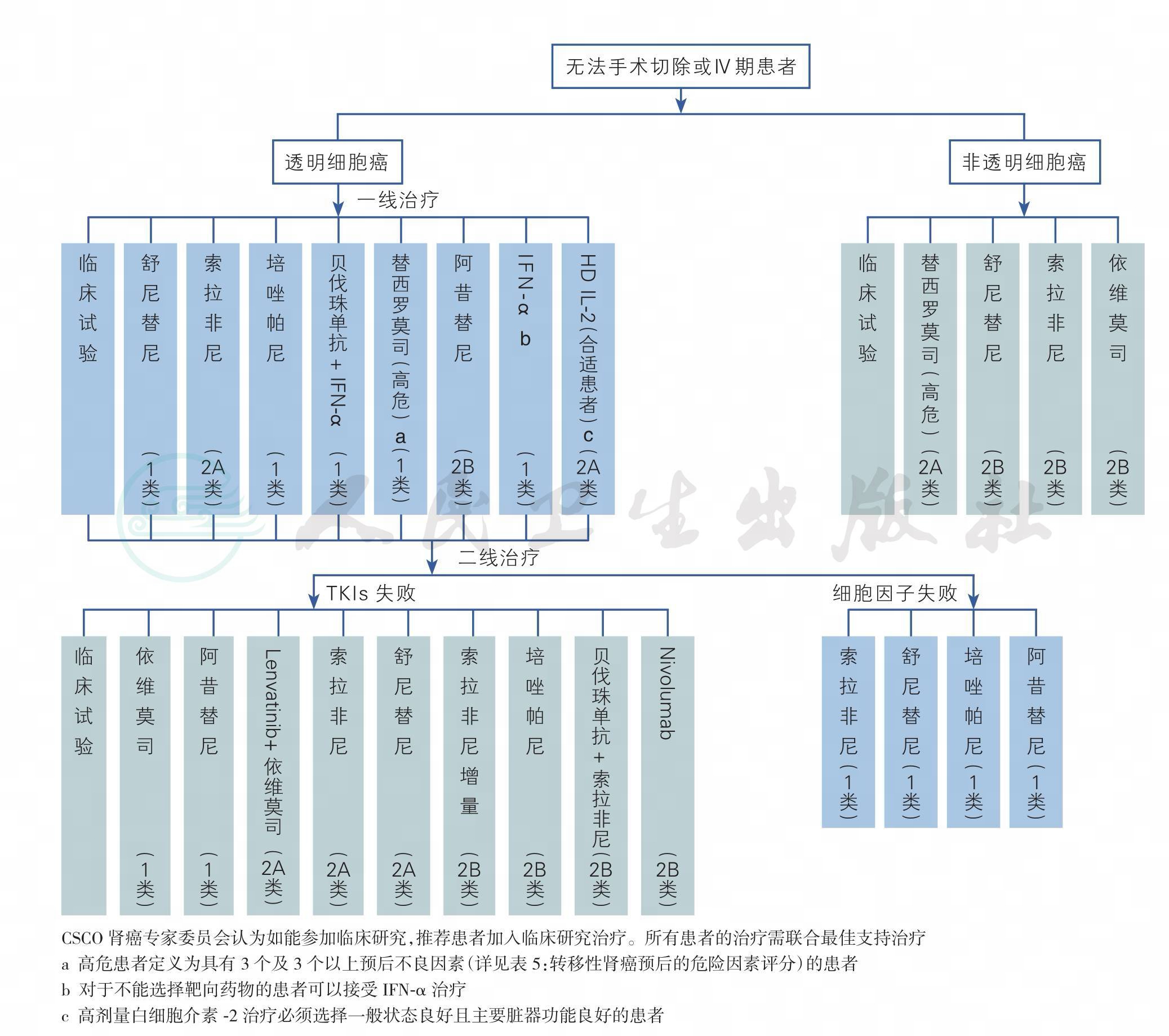
图1 靶向药物的选择
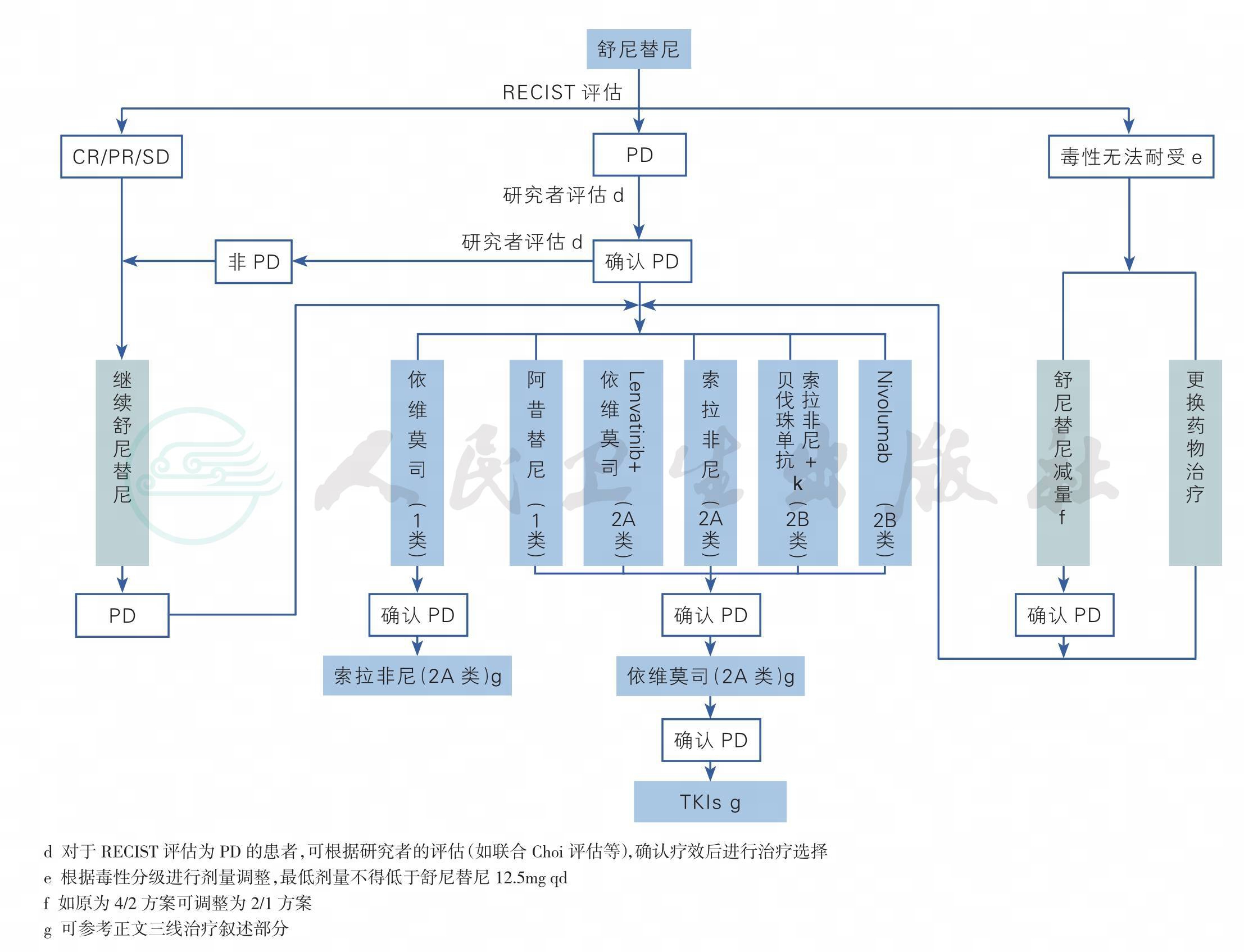
图2 舒尼替尼治疗临床路径
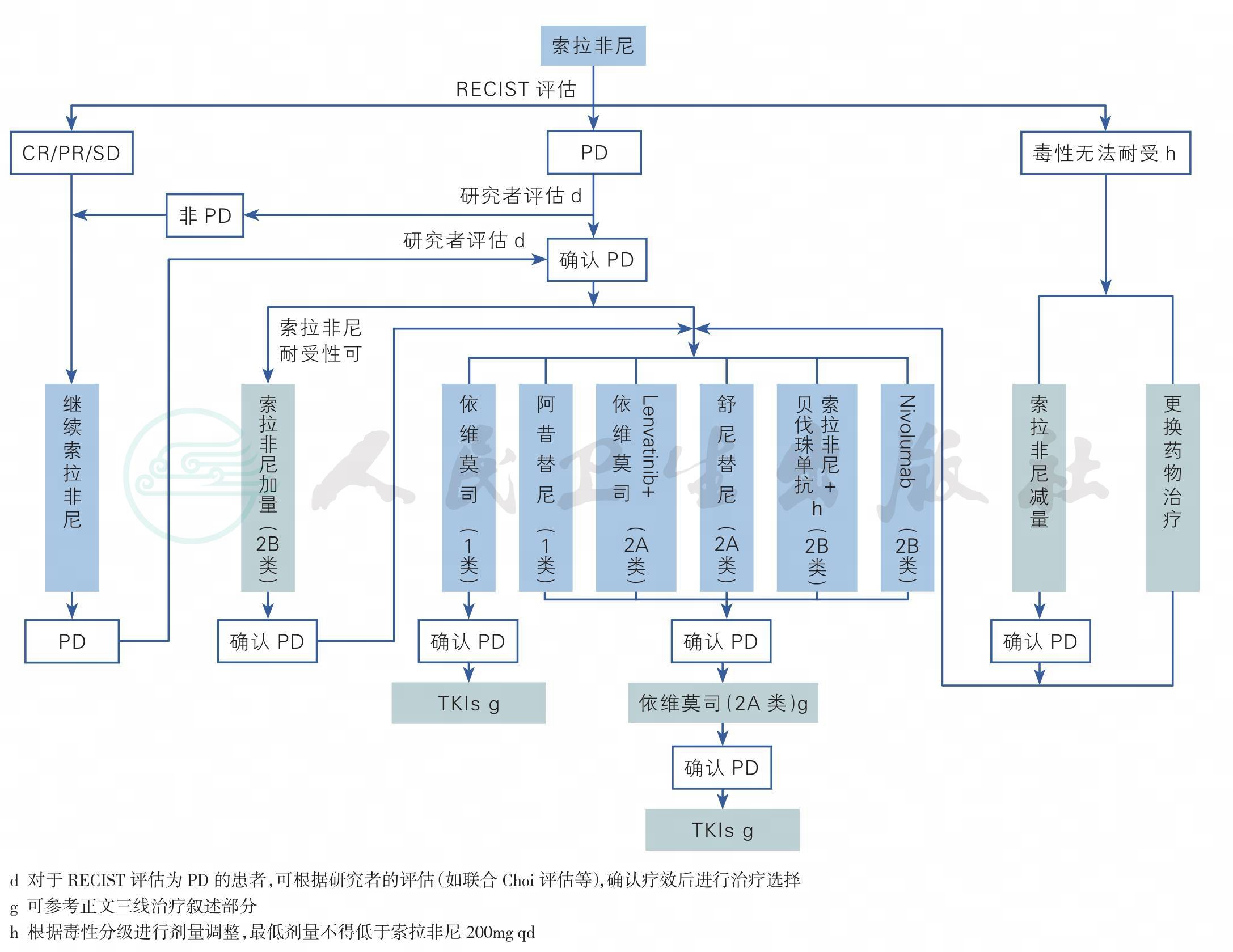
图3 索拉非尼治疗临床路径
肾癌脑转移
对脑转移灶,放疗的效果优于外科手术治疗,且放疗可以兼顾多发脑转移,配合地塞米松和脱水剂可以明显缩小肿瘤及水肿带,缓解颅内高压症状和其他神经症状。对体能状态良好、单纯脑转移的患者(脑转移灶≤3个,脑转移瘤最大直径≤3cm)首选立体定向放疗(γ刀、X刀、三维适形放疗、调强适形放疗)或脑外科手术联合放疗;对多发脑转移患者(脑转移灶>3个,脑转移瘤最大直径>3cm),可考虑行全颅放疗。然后需根据患者的耐受力,进行全身抗肿瘤药物治疗[141-142],有文献报道小分子靶向药物能够通过血脑屏障[143,144],舒尼替尼与索拉非尼的扩大临床研究数据均显示靶向药物治疗肾癌脑转移有一定的疗效[145-146]。
肾癌肝转移
发生肾癌肝转移患者,通常预后较差,应首先考虑全身靶向药物治疗,可以考虑联合肝脏转移灶的局部治疗,包括消融治疗、肝动脉灌注栓塞化疗、精确放疗等,以加强对于转移灶的局部控制。
8 随诊
常规随诊内容包括:①病史询问;②体格检查;③实验室检测,包括尿常规、血常规、血清尿素氮、肌酐、肾小球滤过率、乳酸脱氢酶、肝脏功能、碱性磷酸酶和钙,如果有碱性磷酸酶异常升高和(或)有骨转移症状如骨痛,需要进行骨扫描检查;④胸部X线片(正、侧位),如经济条件许可,最好行胸部CT扫描检查;⑤肾肿瘤伴有急性神经系统迹象或症状的患者须即刻进行头部神经系统横断面CT或MRI扫描或基于相应节段症候的脊髓扫描。
对接受手术治疗的pT1N0/ NxM0期肾癌患者应在术后3~12个月内做腹部CT或MRI检查作为基线片,以后每年进行1次,连续3年进行腹部影像学超声、CT或MRI检查,每年1次连续3年行胸部X线摄片以确定是否有肺转移。对接受手术治疗的pT2-4N0/NxM0肾癌患者影像学检查时限改为每6个月1次至少持续3年,此后,每年1次至5年[147]。
1. Mozter RJ,Jonasch E,Agarwal N,et al. NCCN Clinical Practice Guidelines in OncologyTM Kidney Cancer-V.3.2015.
2. Ljungberg B,Bensalah K,Canfield S,et al. EAU guidelines on renal cell carcinoma:2014 update. Eur Urol,2015,67(5):913-924.
3. Ferlay J,Soerjomataram I,Dikshit R,et al. Cancer incidence and mortality worldwide:sources,methods and major patterns in GLOBOCAN 2012. Int J Cancer,2015,136(5):E359-E386.
4. 赫捷,陈万青. 2012中国肿瘤登记年报. 北京:军事医学科学出版社,2012:93-96.
5. Si-Wei Zhang,Su-Jun Han,Rong-Shou Zheng,et al. Kidney cancer incidence and mortality in China,2011. Chinese National Cancer Center,2015.
6. Latif F,Tory K,Gnarra J,et al. Identification of the von Hippel-Lindau disease tumor suppressor gene. Science,1993,260(5112):1317-1320.
7. Hunt JD,van der Hel OL,McMillan GP,et al. Renal cell carcinoma in relation to cigarette smoking:meta-analysis of 24 studies. Int J Cancer,2005,114(1):101-108.
8. Pischon T,Lahmann PH,Boeing H,et al. Body size and risk of renal cell carcinoma in the European Prospective Investigation into Cancer and Nutrition(EPIC). Int J Cancer,2006,118(3):728-738.
9. Dhote R,Thiounn N,Debré B,et al. Risk factors for adult renal cell carcinoma. Urol Clin North Am,2004,31(2):237-247.
10. 李鸣,何志嵩,高江平,等. 多中心肾癌临床特征分析. 中华泌尿外科杂志,2010, 31(2):77-80.
11. Palapattu GS,Kristo B,Rajfer J. Paraneoplastic syndromes in urologic malignancy:the many faces of renal cell carcinoma. Rev Urol,2002,4(4):163-170.
12. Edge SB,Byrd DR,Compton CC,et al. AJCC Cancer Staging Manual. 7th ed. New York:Springer Verlag,2010:479-489.
13. Ebele JN,Sauter G,Epstein JI,et al. Pathology and Genetics of Tumours of the Urinary System and Male Genital Organs. Lyon:IARC,2004:12-43.
14. MacLennan GT,Farrow GM,Bostwick DG. Low-grade collecting duct carcinoma of the kidney:report of 13 cases of lowgrade mucinous tubulocystic renal carcinoma of possible collecting duct origin. Urology,1997,50(5):679-684.
15. Yang XJ,Zhou M,Hes O,et al. Tubulocystic carcinoma of the kidney:clinicopathologic and molecular characterization. Am J Surg Pathol,2008,32(2):177-187.
16. Jung SJ,Chung JI,Park SH,et al. Thyroid follicular carcinoma-like tumor of kidney:a case report with morphologic,immunohistochemical,and genetic analysis. Am J Surg Pathol,2006,30(3):411-415.
17. Argani P,Hawkins A,Griffin CA,et al. A distinctive pediatric renal neoplasm characterized by epithelioid morphology,basement membrane production,focal HMB45 immunoreactivity,and t(6;11)(p21.1;q12)chromosome translocation. Am J Pathol,2001,158(6):2089-2096.
18. Gobbo S,Eble JN,Martignoni G,et al. Clear cell papillary renal cell carcinoma:a distinct histopathological and molecular genetic entity. Am J Surg Pathol,2008,32(8):1239-1245.
19. Argani P,Aulmann S,Karanjawala Z,et al. Melanotic Xp11 translocation renal cancers:a distinctive neoplasm with overlapping features of PEComa,carcinoma,and melanoma. Am J Surg Pathol,2009,33(4):609-619.
20. Moch H,Humphrey P,Ulbright T,et al. WHO Classifications of Tumours of the Urinary System and Male Genital Organs. Lyon:IARC 2016,in print.
21. Fuhrman SA,Lasky LC,Limas C. Prognostic significance of morphologic parameters in renal cell carcinoma. Am J Surg Pathol,1982,6(7):655-663.
22. Delahunt B,Cheville JC,Martignomi G,et al. The International Society of Urological Pathology(ISUP)Grading System for Renal Cell Carcinoma and Other Prognostic Parameters. Am J Surg Pathol,2013,37(10):1490-1504.
23. Paner GP,Amin MB,Alvarado-Cabrero I,et al. A novel tumor grading scheme for chromophobe renal cell carcinoma:prognostic utility and comparison with Fuhrman nuclear grade. Am J Surg Pathol,2010,34(9):1233-1240.
24. Moch H,Gasser T,Amin MB,et al. Prognostic utility of the recently recommended histologic classification and revised TNM staging system of renal cell carcinoma :a Swiss experience with 588 tumors. Cancer,2000,89(3):604-614.
25. Amin MB,Tamboli P,Javidan J,et al. Prognostic impact of histologic subtyping of adult renal epithelial neoplasms:an experience of 405 cases. Am J Surg Pathol,2002,26(3):281-291.
26. Motzer RJ,Bacik J,Mariani T,et al. Treatment outcome and survival associated with metastatic renal cell carcinoma of non clear-cell histology. J Clin Oncol,2002,20(9):2376-2381.
27. Patard JJ,Leray E,Rioux-Leclercq N,et al. Prognostic value of histologic subtypes in renal cell carcinoma:A multicenter experience. J Clin Oncol,2005,23(12):2763-2771.
28. Godley PA,Stinchcombe TE. Renal cell carcinoma. Curr Opin Oncol,1999,11(2):213-217.
29. 潘柏年,徐仁方,郭晓,等. 肾癌525例临床分析. 中华泌尿外科杂志,2000,21(3):135-137.
30. 李青,程继义,王振声,等. 肾癌369例临床分析. 中华泌尿外科杂志,2001,22(8):496-499.
31. Paul R,Mordhorst J,Busch R,et al. Adrenal sparing surgery during radical nephrectomy in patients with renal cell cancer:a new algorithm. J Urol,2001,166(1):59-62.
32. 殷长军,眭元庚,吴宏飞,等. 肾癌根治术326例报告. 中华泌尿外科杂志,2002,23(7):392-394.
33. Huang WC,Levey AS,Serio AM,et al. Chronic kidney disease after nephrectomy in patients with renal cortical tumours:a retrospective cohort study. Lancet Oncol,2006,7(9):735-740.
34. Go AS,Chertow GM,Fan D,et al. Chronic kidney disease and the risks of death,cardiovascular events,and hospitalization. N Engl J Med,2004,351(13):1296-1305.
35. Thompson RH,Boorjian SA,Lohse CM,et al. Radical nephtectomy for pT1a renal cell masses may be associated with decreased overall survival compared with partial nephrectomy. J Urol,2008,179(2):468-471.
36. Weight CJ,Lieser G,Larson BT,et al. Partial nephrectomy is associated with improved overall survival compared to radical nephrectomy in patients with unanticipated benign renal tumours. Eur Urol,2010,58(2):293-298.
37. Weight CJ,Larson BT,Gao T,et al. Elective partial nephrectomy in patients with clinical T1b renal tumors is associated with improved overall survival. Urology,2010,76(3):631-637.
38. Kim SP,Thompson RH,Boorjian SA,et al. Comparative effectiveness for survival and renal function of partialand radical nephrectomy for localized renal tumors:a systematic review and meta-analysis. J Urol,2012,188(1):51-57.
39. Van Poppel H,Da Pozzo L,Albrecht W,et al. A prospective,randomised EORTC intergroup phase 3 study comparing the oncologic outcome of elective nephron-sparing surgery and radical nephrectomy for low-stage renal cell carcinoma. Eur Urol,2011,59(4):543-552.
40. Hemal AK,Kumar A,Kumar R,et al. Laparoscopic versus open radical nephrectomy for large renal tumors:a long-term prospective comparison. J Urol 2007,177(3):862-866.
41. Hemal AK,Kumar A. A prospective comparison of laparoscopic and robotic radical nephrectomy for T1-2N0M0 renal cell carcinoma. World J Urol,2009,27(1):89-94.
42. Gill IS,Kavoussi LR,Lane BR,et al. Comparison of 1800 laparoscopic and open partial nephrectomies for single renal tumors. J Urol,2007,178(1):41-46.
43. Lane BR,Gill IS. 7-year oncological outcomes after laparoscopic and open partial nephrectomy. J Urol,2010,183(2):473-479.
44. Gong EM,Orvieto MA,Zorn KC,et al. Comparison of laparoscopic and open partial nephrectomy in clinical T1a renal tumors. J Endourol,2008,22(5):953-957.
45. Marszalek M,Meixl H,Polajnar M,et al. Laparoscopic and open partial nephrectomy:a matched-pair comparison of 200 Patients. Eur Urol,2009,55(5):1171-1178.
46. Blom JH,Van Poppel H,Maréchal JM,et al. Radical Nephrectomy with and without Lymph-Node Dissection:Final Results of European Organization for Research and Treatment of Cancer(EORTC)Randomized Phase 3 Trial 30881. Eur Urol,2009,55(1):28-34.
47. 牛志宏,许纯孝,王家耀,等. 肾癌根治术是否应常规切除同侧肾上腺. 中华泌尿外科杂志,1998,19(3):161-163.
48. Wunderlich H,Schlichter A,Reichelt O,et al. Renal indications for adrenalectomy in renal cell carcinoma. Eur Urol,1999,35 (4):272-276.
49. Novick AC,Streem S,Montie JE,et al. Conservative surgery for renal cell carcinoma:a single-center experience with 100 patients. J Urol,1989,141(4):835-839.
50. 顾方六. 肾肿瘤//吴阶平. 吴阶平泌尿外科学. 济南:山东科学技术出版社,2004:889-917.
51. Wein AJ,Kavoussi LR,Novick AC,et al. 坎贝尔-沃尔什泌尿外科学. 第9版. 郭应禄,周立群,主译. 北京:北京大学医学出版社,2009:1651-1733.
52. Sutherland SE,Resnick MI,Maclennan GT,et al. Does the size of the surgical margin in partial nephrectomy for renal cell cancer really matter. J Urol,2002,167(1):61-64.
53. 李泉林,关宏伟,张丽芝,等. 早期肾癌保肾手术切除范围的探讨. 中华外科杂志,2003,53(2):81-83.
54. Blute ML,Leibovich BC,Lochse CM,et al. The Mayo Clinic experience with surgical management,complications and outcome for patients with renal cell carcinoma and venous tumour thrombus. BJU Int,2004,94(1):33-41.
55. May M,Brookman-Amissah S,Pflanz S,et al. Pre-operative renal arterial embolisation does not provide survival benefit in patients with radical nephrectomy for renal cell carcinoma. Br J Radiol,2009,82(981):724-731.
56. Subramanian VS,Stephenson AJ,Goldfarb DA,et al. Utility of preoperative renal artery embolization for management of renal tumors with inferior vena caval thrombi. Urology,2009,74(1):154-159.
57. Ankem MK,Nakada SY. Needle-ablative nephron-sparing surgery. BJU Int,2005,95(Suppl 2):46-51.
58. Rabinovitch RA,Zelefsky MJ,Gaynor JJ,et al. Patterns of failure following surgical resection of renal cell carcinoma:Implications for adjuvant local and systemic therapy. J Clin Oncol,1994,12(1):206-212.
59. Baird AD,Woolfenden KA,Desmond AD,et al. Outcome and survival with nonsurgical management of renal cell carcinoma. BJU Int,2003,91(7):600-602.
60. Jewett MA,Mattar K,Basiuk J,et al. Active surveillance of small renal masses:progression patterns of early stage kidney cancer. Eur Urol,2011,60(1):39-44.
61. Smaldone MC,Kutikov A,Egleston BL,et al. Small renal masses progressing to metastases under active surveillance:a systematic review and pooled analysis. Cancer,2011,118(4):997-1006.
62. Crispen PL,Viterbo R,Boorjian SA,et al. Natural history,growth kinetics,and outcomes of untreated clinically localized renal tumors under active surveillance. Cancer,2009,115(13):2844-2852.
63. Rosales JC,Haramis G,Moreno J,et al. Active surveillance for renal cortical neoplasms. J Urol,2010,183(5):1698-1702.
64. Motzer RJ,Bacik J,Schwartz LH,et al. Prognostic factors for survival in previously treated patients with metastatic renal cell carcinoma. J Clin Oncol,2004,22(3):454-463.
65. Flanigan RC,Mickisch G,Sylvester R,et al. Cytoreductive nephrectomy in patients with metastatic renal cancer. A combined analysis. J Urol,2004,171(1):1071-1076.
66. Kavolius JP,Mastorakos DP,Pavlovich C,et al. Resection of metastatic renal cell carcinoma. J Clin Oncol,1998,16(6):2261-2266.
67. Smaldone MC,Fung C,Uzzo RG,et al. Adjuvant and neoadjuvant therapies in high-risk renal cell carcinoma. Hematol Oncol Clin North Am,2011,25(4):765-791.
68. Haas NB,Manola J,Uzzo RG,et al. Initial results from ASSURE(E2805):Adjuvant sorafenib or sunitinib for unfavorable renal carcinoma,an ECOG-ACRIN-led,NCTN phase Ⅲ trial. J Clin Oncol,2015,33(suppl 7):abstr 403.
69. Motzer RJ,Michaelson MD,Redman BG,et al. Activity of SU 11248,a multitargeted inhibitor of vascular endothelial growth factor receptor and platetel-derived growth factor receptor,in patients with metastatic renal cell carcinoma. J Clin Oncol,2006,24(1):16-24.
70. Motzer RJ, Hutson TE, Tomczak P,et al. Sunitinib versus interferon alfa in metastatic renal-cell carcinoma. N Engl J Med,2007,356(2):115-124.
71. Motzer RJ, Hutson TE, Tomczak P,et al. Overall survival and updated results for sunitinib compared with interferon alfa in patients with metastatic renal cell carcinoma. J Clin Oncol, 2009,27(22):3584-3390.
72. 秦叔逵. 索坦一线治疗中国转移性肾细胞癌患者的单臂、开放、前瞻性多中心的IV期临床研究. 中国,北京. 第15届全国临床肿瘤学大会暨2012年CSCO学术年会论文汇编.
73. Najjar YG,Mittal K,Elson P,et al. A 2 weeks on and 1 week off schedule of sunitinib is associated with decreased toxicity in metastatic renal cell carcinoma. Eur J Cancer,2014,50(6):1084-1089.
74. 崔传亮,李思明,迟志宏,等. 舒尼替尼服药2周/停药1周方案一线治疗转移性肾细胞癌患者的探索性研究. 中华肿瘤杂志,2015,37(5):375-378.
75. Wilhelm SL,Carter C,Tang L,et al. BAY-43-9006 exhibits broad spectrum oral antitumor activity and targets the RAF/MEK/ ERK pathway and receptor tyrosine kinases involved in tumor progression and angiogenesis. Cancer Res,2004,64(19):7099-7199.
76. Escudier B, Szczylik C, Hutson TE,et al. Randomized phase II trial of first-line treatment with sorafenib versus interferon Alfa-2a in patients with metastatic renal cell carcinoma. J ClinOncol, 2009,27(8):1280-1289.
77. Motzer RJ,Nosov D,Eisen T,et al. Tivozanib versus sorafenib as initial targeted therapy for patients with metastatic renal cell carcinoma:results from a phase III trial. J Clin Oncol,2013,31(30):3791-3799.
78. 周爱萍,何志嵩,于世英,等. 索拉非尼治疗转移性肾癌的临床试验. 中华泌尿外科杂志,2009,30(1):10-14.
79. Guo F,Han T,Liu Z,et al. Prognostic analysis of Chinese patients with metastasis renal cell cancer receiving sorafenib:results from a multicenter long-term follow-up retrospective study. Onco Targets Ther,2015,8:1581-1588.
80. 盛锡楠,张海梁,李学松,等. 多中心晚期肾癌一线靶向治疗的回顾性分析.中国,厦门. 第18届全国临床肿瘤学大会暨2015年CSCO学术年会论文汇编.
81. Sonpavde G,Hutson TE,Sternberg CN. Pazopanib,a potent orally administered small-molecule multitargeted tyrosine kinase inhibitor for renal cell carcinoma. Expert Opin Investig Drugs,2008,17(2):253-261.
82. Sternberg CN,Davis ID,Mardiak J,et al. Pazopanib in locally advanced or metastatic renal cell carcinoma:results of a randomized phase III trial. J Clin Oncol,2010,28(6):1061-1068.
83. Sternberg CN,Hawkins RE,Wagstaff J,et al. A randomised,double-blind phase III study of pazopanib in patients with advanced and/or metastatic renal cell carcinoma:final overall survival results and safety update. Eur J Cancer,2013,49(6):1287-1296.
84. Motzer R,Hutson T,Reeves J,et al. Randomized,open label,phase Ⅲ trial of pazopanib versus sunitinib in first-line treatment of patients with metastatic renal cell carcinoma(mRCC);Results of the COMPARZ trial[abstract]. ESMO,2012:Abstract LBA 8.
85. Guo J,Jin J,Huang YR,et al. Comparison of PFS and safety for Asian compared to North American and European populations in the phase Ⅲ trial of pazopanib versus sunitinib in patients with treatment-naive RCC(COMPARZ). J Clin Oncol,31,2013(suppl 6;abstr 366).
86. Escudier B,Pluzanska A,Koralewski P,et al. Bevacizumab plus interferon alfa-2a for treatment of metastatic renal cell carcinoma:a randomised,double-blind phase Ⅲ trial. Lancet,2007,370(9605):2103-2111.
87. Rini BI,Halabi S,Rosenberg JE,et al. Phase Ⅲ trial of bevacizumab plus interferon alfa versus interferon alfa monotherapy in patients with metastatic renal cell carcinoma:final results of CALGB 90206. J Clin Oncol,2010,28(13):2137-2143.
88. Sarbassov DD,Guertin DA,Ali SM,et al. Phosphorylation and regulation of Akt/PKB by the rictor–mTOR complex. Science,2005,307(5712):1098-1101.
89. Hudson CC,Liu M,Chiang GG,et al. Regulation of hypoxia-inducible factor 1α expression and function by the mammalian target of rapamycin. Mol Cell Biol,2002,22(20):7004-7014.
90. Hudes G,Carducci M,Tomczak P,et al. Temsirolimus,interferon alfa,or both for advanced renal-cell carcinoma. N Engl J Med,2007,356(22):2271-2281.
91. Sun Y,Rha S,Lee SH,et al. Phase II study of the safety and efficacy of temsirolimus in East Asian patients with advanced renal cell carcinoma. Jpn J Clin Oncol,2012,42(9):836-844.
92. Hutson TE,Lesovoy V,Al-Shukri S,et al. Axitinib versus sorafenib as first-line therapy in patients with metastatic renal-cell carcinoma:a randomised open-label phase 3 trial. Lancet Oncol,2013,14(13):1287-1294.
93. Motzer RJ,Bacik J,Murphy BA,et al. Interferon-alfa as a comparative treatment for clinical trials of new therapies against advanced renal cell carcinoma. J Clin Oncol,2002,20(1):289-296.
94. Bukowski RM. Natural history and therapy of metastatic renal cell carcinoma:the role of interleukin-2. Cancer,1997,80(7):1198-1220.
95. Rosenberg SA,Yang JC,White DE,et al. Durability of complete responses in patients with metastatic cancer treated with high-dose recombinant interleukin 2. Ann Surg,1998,228(3):319.
96. Yang JC1,Sherry RM,Steinberg SM,et al. Randomized study of high-dose and low-dose interleukin-2 in patients with metastatic renal cancer. J Clin Oncol,2003,21(16):3127-3132.
97. Geertsen PF,Gore ME,Negrier S,et al. Safety and efficacy of subcutaneous and continuous intravenous infusion rIL-2 in patients with metastatic renal cell carcinoma. Br J Cancer,2004,90(6):1156-1162.
98. 盛锡楠,李峻岭,郭军,等. 重组人源化白细胞介素-2治疗转移性肾癌的Ⅲ期的临床研究. 中华肿瘤杂志,2008,30(2):129-133.
99. Motzer RJ,Escudier B,Oudard S,et al. Efficacy of everolimus in advanced renal cell carcinoma:a double-blind,randomized,placebo-controlled phase III trial. Lancet,2008,372(9637):449-456.
100. Motzer RJ,Escudier B,Oudard S,et al. Phase 3 trial of everolimus for metastatic renal cell carcinoma:final results and analysis of prognostic factors. Cancer,2010,116(18):4256-4265.
101. Guo J,Huang Y,Zhang X,et al. Safety and efficacy of everolimus in Chinese patients with metastatic renal cell carcinoma resistant to vascular endothelial growth factor receptor-tyrosine kinase inhibitor therapy:an open-label phase 1b study. BMC Cancer,2013,13:136.
102. Rini BI,Escudier B,Tomczak P,et al. Comparative effectiveness of axitinib versus sorafenib in advanced renal cell carcinoma(AXIS):a randomized phase 3 trial. Lancet,2011,378(9807):1931-1939.
103. Motzer RJ,Escudier B,Tomczak P,et al. Axitinib versus sorafenib as second-line treatment for advanced renal cell carcinoma:overall survival analysis and updated results from a randomised phase 3 trial. Lancet Oncol,2013,14(6):552-562.
104. Qin S,Bi F,Jin J,et al. Axitinib versus sorafenib as a second-line therapy in Asian patients with metastatic renal cell carcinoma:results from a randomized registrational study. Onco Targets Ther,2015,8:1363-1373.
105. Amato R,Zhai J,Willis J,et al. A phase II trial of intrapatient dose-escalated sorafenib in patients with metastatic renal cell carcinoma. Clin Genitourin Cancer,2012,10(3):153-158.
106. Mancuso A,Di Paola ED,Leone A,et al. Phase II escalation study of sorafenib in patients with metastatic renal cell carcinoma who have been previously treated with anti-angiogenic treatment. BJU Int,2012,109(2):200-206.
107. Wang HK,Zhang HL,Zhu Y,et al. A Phase II trial of dosage escalation of sorafenib in Asian patients with metastatic renal cell carcinoma. Future Oncol,2014,10(12):1941-1951.
108. Hutson TE,Escudier B,Esteban E,et al. Randomized phase III trial of temsirolimus versus sorafenib as second-line therapy after sunitinib in patients with metastatic renal cell carcinoma. J Clin Oncol,2014,32(8):760-767.
109. Eichelberg C,Vervenne WL,De Santis M,et al. Switch:a randomised,sequential,open-label study to evaluate the efficacy and safety of sorafenib-sunitinib versus sunitinib-sorafenib in the treatment of metastatic renal cell cancer. Eur Urol,2015,pii:S0302-2838(15)00319-X.
110. Rini BI,Michaelson MD,Rosenberg JE,et al. Antitumor activity and biomarker analysis of sunitinib in patients with bevacizumab-refractory metastatic renal cell carcinoma. J Clin Oncol,2008,26(22):3743-3748.
111. Hainsworth JD,Rubin MS,Arrowsmith ER,et al. Pazopanib as second-line treatment after sunitinib or bevacizumab in patients with advanced renal cell carcinoma:a Sarah Cannon Oncology Research Consortium Phase II Trial. Clin Genitourin Cancer,2013,11(3):270-275.
112. Rautiola J,Utriainen T,Peltola K,et al. Pazopanib after sunitinib failure in patients with metastatic renal cell carcinoma. Acta Oncol,2014,53(1):113-118.
113. Sosman JA,Puzanov I,Atkins MB. Opportunities and Obstacles to Combination Targeted Therapy in Renal Cell Cancer. Clin Cancer Res,2007,13(2 Pt 2):764s-769s.
114. McDermott DF,Judith Manola,Michael Pins,et al. The BEST trial(E2804):A randomized phase II study of VEGF,RAF kinase,and mTOR combination targeted therapy(CTT)with bevacizumab(bev),sorafenib(sor),and temsirolimus(tem)in advanced renal cell carcinoma(RCC). J Clin Oncol,2013,31(suppl 6):abstr 345.
115. Schlumberger M,Tahara M,Wirth LJ,et al. Lenvatinib versus placebo in radioiodine-refractory thyroid cancer. N Engl J Med,2015,372(7):621-630.
116. Motzer RJ,Hutson TE,Glen H,et al. Randomized phase II,three-arm trial of lenvatinib(LEN),everolimus(EVE),and LEN+EVE in patients(pts)with metastatic renal cell carcinoma(mRCC). J Clin Oncol,33,2015(suppl;abstr 4506).
117. 盛锡楠,迟志宏,崔传亮,等. 索拉非尼联合贝伐珠单抗用于晚期肾癌二线靶向治疗的Ⅱ期临床研究. 中国新药杂志,2014,23 (3):317-320.
118. Escudier B,Eisen T,Stadler WM,et al. Sorafenib in advanced clear-cell renal-cell carcinoma. N Engl J Med,2007,356(2):125-134.
119. Motzer RJ,Rini BI,Bukowski RM,et al. Sunitinib in patients with metastatic renal cell carcinoma. JAMA,2006,295(21):2516-2524.
120. Motzer RJ,Rini BI,Michaelson MD,et al. Phase 2 trials of SU11248 show antitumor activity in second-line therapy for patients with metastatic renal cell carcinoma. J Clin Oncol,2005,23(380S):Abstract 4508.
121. Brahmer JR,Tykodi SS,Chow LQ,et al. Safety and activity of anti-PD-L1 antibody in patients with advanced cancer. N Engl J Med,2012,366(26):2455-2465.
122. Pal SK,Hu A,Chang M,et al. Programmed death-1 inhibition in renal cell carcinoma:clinical insights and future directions. Clin Adv Hematol Oncol,2014,12(2):90-99.
123. Cho DC,Sosman JA,Sznol M. Clinical activity,safety,and biomarkers of MPDL3280A,an engineered PD-L1 antibody in patients with metastatic renal cell carcinoma(mRCC). J Clin Oncol,2013,31(suppl):abstr 4505.
124. Motzer RJ,Rini BI,McDermott DF,et al. Nivolumab for Metastatic Renal Cell Carcinoma:Results of a Randomized Phase II Trial. J Clin Oncol,2015,33(13):1430-1437.
125. Motzer RJ,Porta C,Vogelzang NJ,et al. Dovitinib versus sorafenib for third-line targeted treatment of patients with metastatic renal cell carcinoma:an open-label,randomised phase 3 trial. Lancet Oncol,2014,15(3):286-296.
126. Guo J,Sheng X,Chi Z,et al. A randomized,open-label,multi-center phase II study to compare bevacizumab plus sorafenib versus sorafenib for the third-line treatment of patients with metastatic renal cell carcinoma(NCT02330783). J Clin Oncol 33,2015(suppl;abstr e15591).
127. Choueiri TK,Plantade A,Elson P,et al. Efficacy of sunitinib and sorafenib in metastatic papillary and chromophobe renal cell carcinoma. J Clin Oncol,2008,26(1):127-131.
128. Stadler WM,Figlin RA,McDermott DF,et al. Safety and efficacy results of the advanced renal cell carcinoma sorafenib expanded access program in North America. Cancer,2010,116(5):1272-1280.
129. Tannir NM,Plimack E,Ng C,Tamboli P,et al. A phase 2 trial of sunitinib in patients with advanced non-clear cell renal cell carcinoma. Eur Urol,2012,62(6):1013-1019.
130. Escudier B,Bracarda S,Maroto JP,et al. Open-label phase II trial of first-line everolimus monotherapy in patients with advanced papillary renal cell carcinoma:RAPTOR interim analysis [abstract]. ESMO 2012;Abstract 2696.
131. Armstrong AJ,Broderick S,Eisen T,et al. Final clinical results of a randomized phase II international trial of everolimus vs. sunitinib in patients with metastatic non-clear cell renal cell carcinoma(ASPEN). J Clin Oncol,2015,33(suppl),abstr 4507.
132. Sheng X,Cui C,Chi Z,et al. A pilot,open-label phase II study of sorafenib combined with cisplatin plus gemcitabine for the treatment of patients with advanced renal collecting duct carcinoma. J Clin Oncol,2014,32(suppl):abstr e15554.
133. Dutcher JP,Nanus D. Long-term survival of patients with sarcomatoid renal cell cancer treated with chemotherapy. Med Oncol,2011,28(4):1530-1533.
134. Nanus DM,Garino A,Milowsky MI,et al. Active chemotherapy for sarcomatoid and rapidly progressing renal cell carcinoma. Cancer,2004,101(7):1545-1551.
135. Haas NB,Lin X,Manola J,et al. A phase II trial of doxorubicin and gemcitabine in renal cell carcinoma with sarcomatoid features:ECOG 8802. Med Oncol,2012,29(2):761-777.
136. Richey SL,Ng C,Lim ZD,et al. Durable remission of metastatic renal cell carcinoma with gemcitabine and capecitabine after failure of targeted therapy. J Clin Oncol,2011,29(8):e203-e205.
137. Tannir NM,Thall PF,Ng CS,et al. A phase II trial of gemcitabine plus capecitabine for metastatic renal cell cancer previously treated with immunotherapy and targeted agents. J Urol,2008,180(3):867-872.
138. Ren Z,Zhu K,Kang H,et al. Randomized controlled trial of the prophylactic effect of urea-based cream on sorafenib-associated hand-foot skin reactions in patients with advanced hepatocellular carcinoma. J Clin Oncol,2015,33(8):894-900.
139. 何慧清,许晓军,任志娟. 经皮椎体成形术缓解多发性骨髓瘤疼痛和预防截瘫的疗效. 实用肿瘤杂志,2005,20(5):438-439.
140. 恶性肿瘤骨移植及骨相关疾病临床诊疗专家组. 肾癌骨转移临床诊疗专家共识(2008版). 中华肿瘤杂志,2010,32(4):317-319.
141. Samlowski WE,Majer M,Boucher KM,et al. Multidisciplinary treatment of brain metastases derived from clear cell renal cancer incorporating stereotactic radiosurgery. Cancer,2008,113(9):2539-2548.
142. Brinkmann OA,Semik M,Gosherger G,et al. The role of residual tumor resection in patients with metastatic renal cell carcinoma and partial remission following immunotherapy. Eur Urol,2007,6:641-645.
143. Patyna S,Peng J. Distribution of sunitinib and its active metabolite in brain and spinal cord tissue following oral or intravenous administration in rodents and monkeys. Eur J Cancer,2006,4:21.
144. Minocha M,Khurana V,Qin B,et al. Co-administration strategy to enhance brain accumulation of vandetanib by modulating P-glycoprotein(P-gp/Abcb1)and breast cancer resistance protein(Bcrp1/Abcg2)mediated efflux with m-TOR inhibitors. Int J Pharm,2012,434(1-2):306-314.
145. Henderson CA,Bukowski RM,Stadler WM,et al.The Advanced Renal Cell Carcinoma Sorafenib(ARCCS)expanded access trial:Subset analysis of patients(pts)with brain metastases(BM). J Clin Oncol,2007,25(suppl 18s):Abstract 15506.
146. Gore ME,Hariharan S,Porta C,et al. Sunitinib in metastatic renal cell carcinoma patients with brain metastases. Cancer,2011,117(3):501-509
147. Donat SM,Diaz M,Bishoff JT. Follow-up for Clinically Localized Renal Neoplasms:AUA Guideline. J Urol,2013,190(2):407-416.