英文名称 :childhood non-Hodgkin’s lymphoma
儿童非霍奇金淋巴瘤(NHL)是高度恶性、侵袭性强的恶性肿瘤。在许多方面与成人不同:①儿童NHL病理组织类型明显与成人不同,以高度恶性病理类型为主,淋巴母细胞淋巴瘤、Burkitt淋巴瘤、弥漫大B细胞淋巴瘤和间变大细胞淋巴瘤是四种主要的组织学类型。而成人NHL低度恶性更常见。②儿童NHL结外侵犯为主,早期广泛播散和非邻近扩散,易侵犯骨髓,中枢神经系统侵犯常见。而成人NHL则原发淋巴结侵犯更多见。③儿童NHL临床分期与成人NHL不同,儿童NHL采用St Jude分期系统,成人NHL采用Ann Arbor分期标准,分期不同导致治疗策略和方案选择不同。④儿童NHL治疗主张积极强化疗法。淋巴母细胞淋巴瘤采用急淋白血病治疗方案。广泛期Burkitt淋巴瘤和弥漫大B细胞淋巴瘤采用短疗程、高强度、多药联合和中枢神经系统预防等方案。除了选择性的局限期患者外,成人NHL常用的CHOP方案很少用于儿童NHL。儿童NHL现代标准治疗策略是根据不同的病理类型,按危险因素进行分层治疗。采用现代标准治疗方案,儿童青少年NHL的5年生存率已达80%。早期患者可达95%以上,广泛期患者也可达75%以上。
NHL占儿童恶性淋巴瘤的60%以上。最常好发于10岁以上青少年,3岁以下少见。诊断时中位年龄大约10岁,3岁以下罕见。随着年龄增长,发生率逐渐增高。男∶女为3∶1。某种特殊儿童人群发生NHL的风险增高,如先天性免疫缺陷疾病、Wiskott-Aldrich综合征、毛细血管扩张性运动失调、X-连锁淋巴增生综合征(X-linked lymphoproliferative disease,XLP)。毛细血管扩张性运动失调患者需要密切随访,尽量减少接触放射性物质。患有X-连锁淋巴增生综合征的男孩具有患致死性传染性单核细胞增生症和B细胞淋巴瘤的风险。由于异基因造血干细胞移植是这些患者的治疗选择,因此对于任何男性B细胞淋巴瘤患者,其兄弟患有致死性传染性单核细胞增生症或者B细胞淋巴瘤,或者任何男性患有两个原发B细胞淋巴瘤都应该考虑有X-连锁淋巴增生综合征的可能,需要进行相关遗传学检查。获得性免疫缺陷综合征如骨髓移植或器官移植的接受者、人免疫缺陷病毒感染者(HIV)患NHL的风险也增加,需要加强这类患者的观察和随访。
根据WHO 2008淋巴瘤分类标准:儿童青少年NHL的主要病理类型为前驱B和前驱T淋巴母细胞淋巴瘤、Burkitt淋巴瘤、弥漫大B细胞淋巴瘤和间变性大细胞淋巴瘤。几乎都是高度恶性侵袭性的淋巴瘤。
淋巴母细胞淋巴瘤(lymphoblastic lymphoma,LBL)根据免疫表型可称为前T或前B淋巴母细胞淋巴瘤/白血病。病理特点:可有星空现象,核分裂明显。常表达末端脱氧核酸转移酶(TdT)。TdT阳性是淋巴母细胞淋巴瘤与其他淋巴瘤鉴别的重要标记。大约85%~90%表达T细胞抗原,10%~15%表达前B细胞抗原。形态学上,淋巴母细胞淋巴瘤不能与急淋白血病相鉴别。淋巴母细胞淋巴瘤和急淋白血病的免疫表型明显重叠,提示有共同的细胞来源。淋巴母细胞淋巴瘤和急性淋巴细胞白血病是同一肿瘤的两个不同的临床表现,它们具有相同的细胞形态学、免疫表型和细胞遗传学特征。最近研究显示,淋巴母细胞淋巴瘤和急淋白血病在基因表达谱和生长调节通道上存在差别,但对临床预后和治疗意义尚不清楚。
Burkitt淋巴瘤(Burkitt’s lymphoma,BL)起源于成熟B淋巴细胞,表达B细胞标记CD19阳性、CD20阳性、CD22阳性,表面免疫球蛋白SmIg阳性,可伴有κ或λ轻链表达。伴有“满天星”现象,核分裂易见,Ki-67≥99%,TdT阴性。与B淋巴母细胞淋巴瘤不同,不表达CD34或TdT。染色体t(8;14)异位,C-Myc基因重组是诊断金标准。Burkitt淋巴瘤在不同地理区域有不同的临床和生物学特点。分流行区和散发区,流行区主要在非洲,流行区85%的Burkitt淋巴瘤与EB病毒相关,散发区仅有15%的Burkitt淋巴瘤与EB病毒相关。
弥漫大B细胞淋巴瘤(diffuse large B-cell lymphoma,DLBCL)起源于成熟B淋巴细胞,表达B细胞标记如CD19、CD20、CD22及CD79a,50%表达细胞表面和细胞质免疫球蛋白,不表达CD34或TdT。大部分儿童DLBCL起源于B细胞生发中心,预后比成人DLBCL好。30%的儿童DLBCL有与Burkitt淋巴瘤相似的基因信号。原发纵隔弥漫大B细胞淋巴瘤是DLBCL的独特亚型,起源于胸腺B细胞,表达B细胞标记,免疫球蛋白表达弱,不表达CD34或TdT。
间变性大细胞淋巴瘤(anaplastic large cell lymphoma,ALCL)起源于成熟T淋巴细胞,属于外周T细胞淋巴瘤,表达T细胞抗原。90%的儿童ALCL CD30阳性伴t(2;5)(p23;q35)染色体易位致NPM/ALK融合蛋白表达。儿童青少年ALCL大多数是间变性淋巴瘤激酶(ALK)阳性。
儿童青少年NHL临床分期不采用Ann Arbor分期。目前广泛接受的是圣聚德儿童研究医院分期系统(St Jude children’s research hospital staging system)。此分期系统将原发部位和肿瘤侵犯范围结合起来共同考虑(表1),更能客观地反映儿童NHL的预后和指导治疗。
表1圣聚德儿童研究医院分期系统

* Ⅱ期腹部病变一般指病变限于肠道的一部分(如常见回盲部)伴有或不伴有相关的肠系膜淋巴结侵犯,原发肿瘤能通过切除肠段而被完全切除。Ⅲ期腹部病变一般指病变播散到腹主动脉旁、腹膜后、肠系膜和腹膜,或直接浸润到邻近器官,腹水,肿瘤不能完全切除
引自:恶性淋巴瘤诊断治疗学.第1版.ISBN:978-7-117-17301-8.主编:
非霍奇金淋巴瘤的诊断依赖于对可疑颈部淋巴结的活检。临床分期需系统地体检,包括胸片、骨扫描、骨髓活检、脑脊液分析、全面的病史、体格检查、HIV检测、乳酸脱氢酶水平检测和完整的血液学检测。CT或超声可有效评价病灶范围及淋巴结受累的情况(图1)。近来,放射性镓扫描和18FDG-PET也用于非霍奇金淋巴瘤的分期及随访。分期的目的在于指导合适的治疗。影响预后的因素有最大肿瘤的直径、淋巴瘤的免疫学特点、某些特定结外侵犯部位、肿瘤增长速度、患者体质及血清乳酸脱氢酶水平。由于儿童非霍奇金淋巴瘤易于血源性播散,因此Ⅰ期病例少见,接近80%的病例发现时已经是Ⅱ期、Ⅲ期或Ⅳ期病变。
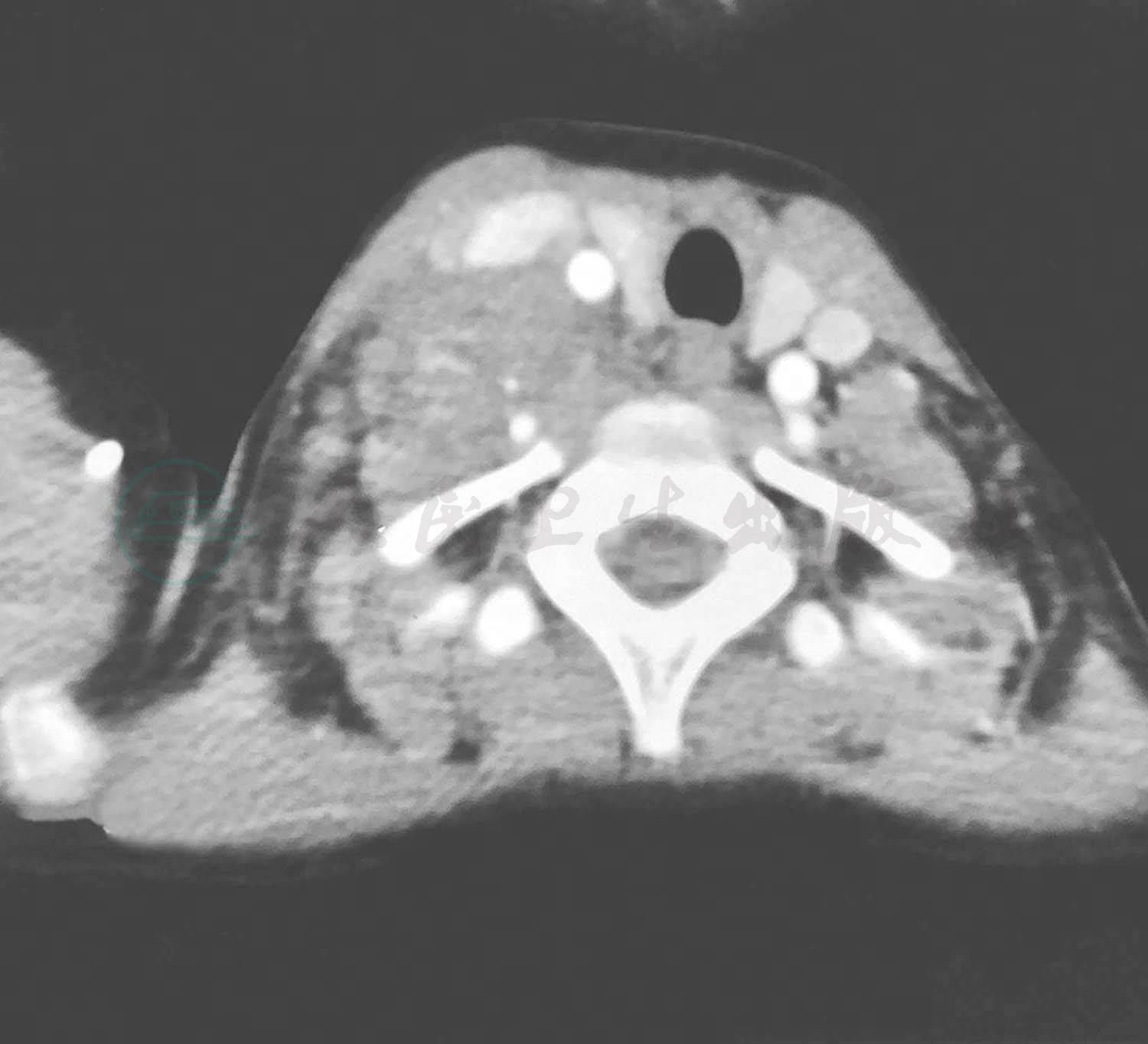
图1颈根部非霍奇金淋巴瘤CT表现
可见右侧咽侧可见软组织占位,界限不清,双侧颈部可见大小不等淋巴结
采用现代标准治疗,根据不同的病理类型采用不同的治疗策略和方案,儿童NHL5年生存率达80%。准确病理分型、临床分期和采用最佳治疗方案是最重要的预后因素。成人NHL常用的CHOP方案不适用于大部分儿童青少年NHL的治疗。
(一)淋巴母细胞淋巴瘤
淋巴母细胞淋巴瘤(LBL)是高度恶性淋巴瘤,生物学行为与急淋白血病相似,治疗上采用类似急淋方案疗效和生存优于采用淋巴瘤方案。局限期LBL治疗强度较广泛期低。目前疗效最好的化疗方案是德国NHL-BFM-90/95淋巴母方案(表2),包括诱导缓解、巩固治疗、再诱导缓解、中枢神经系统预防和维持治疗,总治疗时间2年,NHL-BFM-90淋巴母方案5年EFS达90%,NHL-BFM-95淋巴母方案5年EFS达82%。Ⅲ期和Ⅳ期患者疗效无差别,纵隔巨大肿块不需要做纵隔放疗。B-LBL和T-LBL疗效相似。NHL-BFM-95淋巴母方案对无中枢神经系统侵犯的Ⅲ期或Ⅳ期患者,取消头颅预防照射,单用鞘内注射联合大剂量MTX(5g/m2)24小时静脉滴注,中枢神经系统复发未见明显增加,提示Ⅲ期或Ⅳ期T淋巴母细胞淋巴瘤患者,不需要行头颅预防照射,仅对中枢侵犯患者采用头颅照射。中山大学肿瘤防治中心从1998年起采用改良NHL-BFM-90淋巴母方案治疗儿童青少年LBL患者,生存率获得明显提高,从1998年前的20%提高到现在的75%以上。我们的经验证明,中国儿童青少年淋巴母细胞淋巴瘤患者可以耐受德国BFM高强度治疗方案,从而使生存率获得改善。
表2NHL-BFM-90方案(淋巴母细胞淋巴瘤)
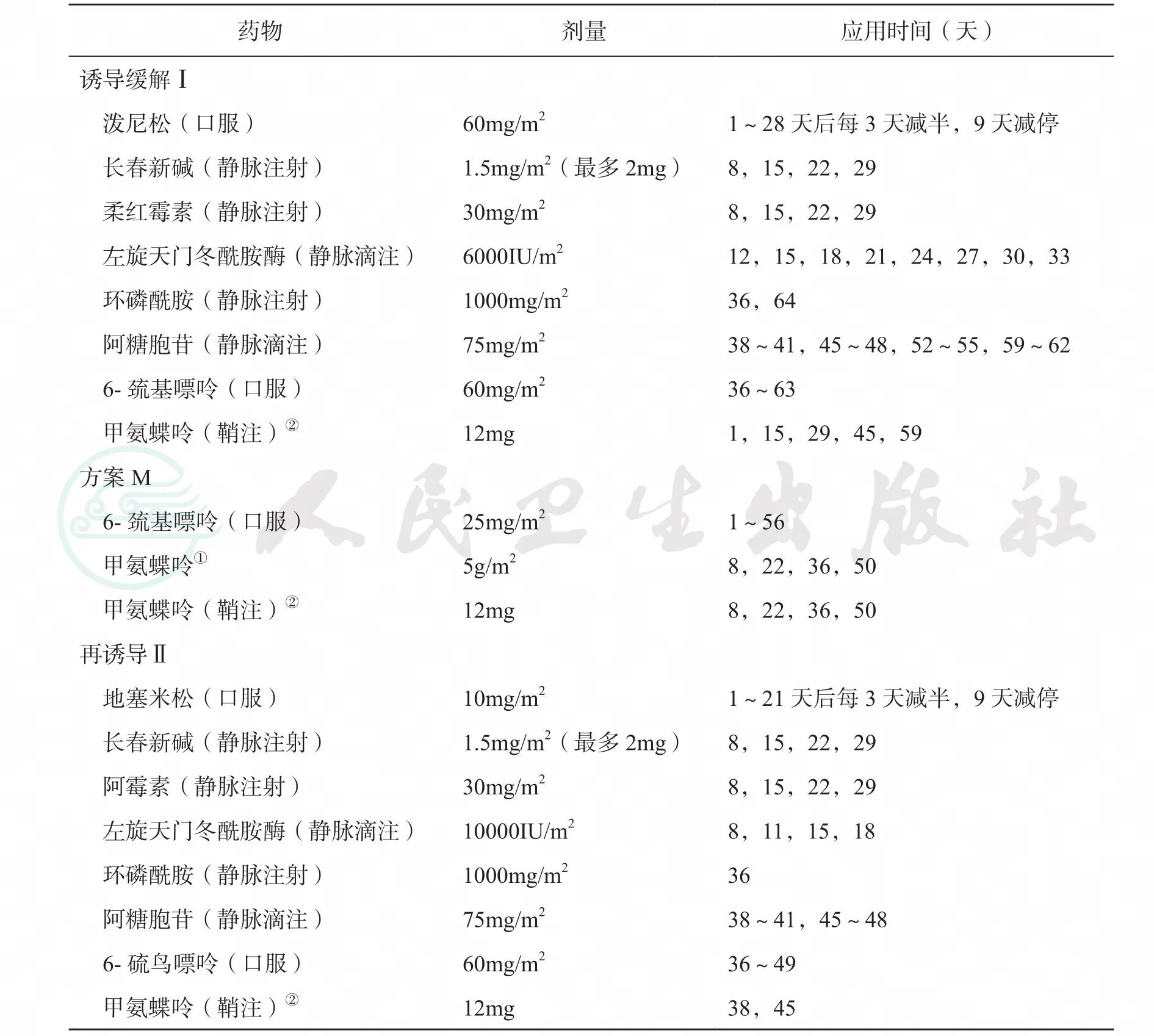
注:①HD-MTX 5g/m2,总剂量的10%在0.5小时中的滴注,其余90%在23.5小时中滴注,CF15mg/m2,静脉滴注42小时解救,根据血清MTX浓度调节CF用量(中山大学肿瘤医院则是CF15mg/m2,静脉滴注36小时解救,每6小时1次×6次,根据MTX血药浓度调整CF剂量和次数)。②按年龄调整鞘注剂量:<1岁:MTX 6mg,DEX 2mg;1~3岁:MTX 9mg,DEX 2mg;>9岁:MTX 12mg,DEX 5mg。③Ⅰ期和Ⅱ期的患者完成诱导Ⅰ和巩固M后,进入维持治疗。总疗程2年。Ⅲ、Ⅳ期患者则需完成以上全部治疗后,再进入维持治疗,总疗程2年。维持治疗是每日口服6-MP 50mg/m2和每周口服MTX 20mg/m2
引自:恶性淋巴瘤诊断治疗学.第1版.ISBN:978-7-117-17301-8.主编:
1. 治疗分组
治疗时间共2年:
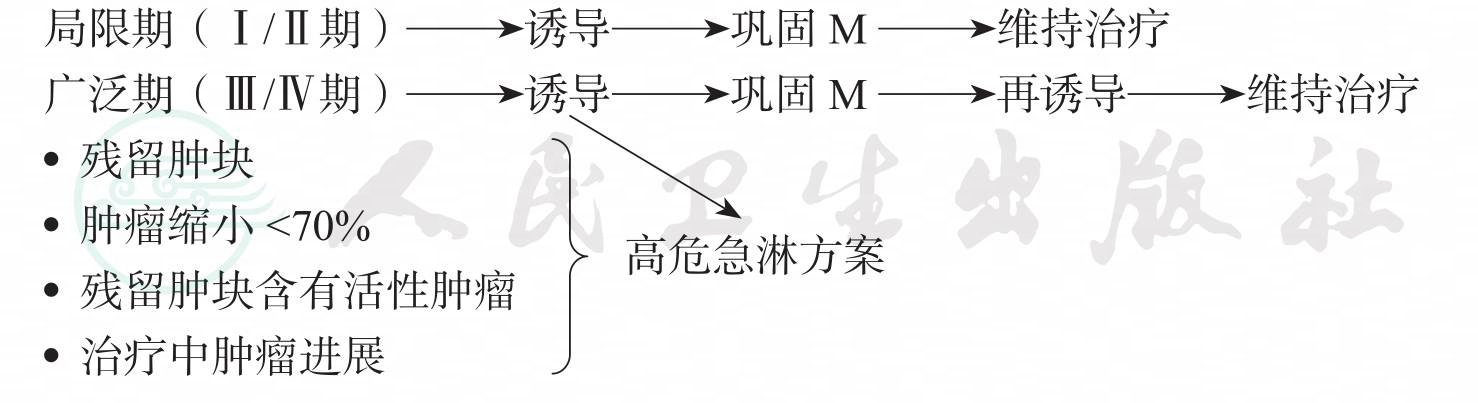
引自:恶性淋巴瘤诊断治疗学.第1版.ISBN:978-7-117-17301-8.主编:
2. NHL-BFM-90淋巴母方案(表2)。
(二)Burkitt淋巴瘤和弥漫大B细胞淋巴瘤
儿童Burkitt淋巴瘤(BL)和弥漫大B细胞淋巴瘤(DLBCL)均是成熟B细胞恶性肿瘤,两者表型相似。成人BL和DLBCL采用不同的治疗策略。但是在儿童这两种NHL均采用相同的治疗策略,主要是根据疾病特点结合临床分期进行分层治疗。
局限期手术完整切除的低危患者可采用CHOP方案,5年无事件生存率可达88%。采用德国B-NHL-BFM-90/95方案、法国LMB-89方案和美国NCI方案,5年无事件生存率可达98%~100%。最近法国报道了国际多中心的临床研究结果,132例Ⅰ期和腹部Ⅱ期儿童成熟B-NHL,手术完整切除后2个疗程CHOP方案化疗不做鞘注,4年EFS达98.3%,OS达99.2%,提示局限期儿童B-NHL患者可以减低化疗强度。B-NHL-BFM-95研究将局限期患者HD-MTX输注时间从24小时缩短为4小时,结果显示降低毒性同时不影响生存率。
广泛期患者治疗上则需要采用短疗程、多药联合、高强度化疗和中枢神经系统预防,总治疗时间3~5个月。德国B-NHL-BFM-90/95方案、法国LMB-89方案和美国NCI方案均获得很好的疗效,5年生存率>80%。德国B-NHL-BFM-90方案需要根据临床分期、LDH水平和治疗疗效等因素采用不同强度的治疗(表3)。B-NHL-BFM-95研究对广泛期患者缩短HD-MTX输注时间,则降低生存率。中枢神经系统侵犯患者采用上述方案(含大剂量MTX5~8g/m2)和鞘内注射,不做头颅放射并不影响生存。
表3B-NHL-BFM-90/95方案

引自:恶性淋巴瘤诊断治疗学.第1版.ISBN:978-7-117-17301-8.主编:
表3续表
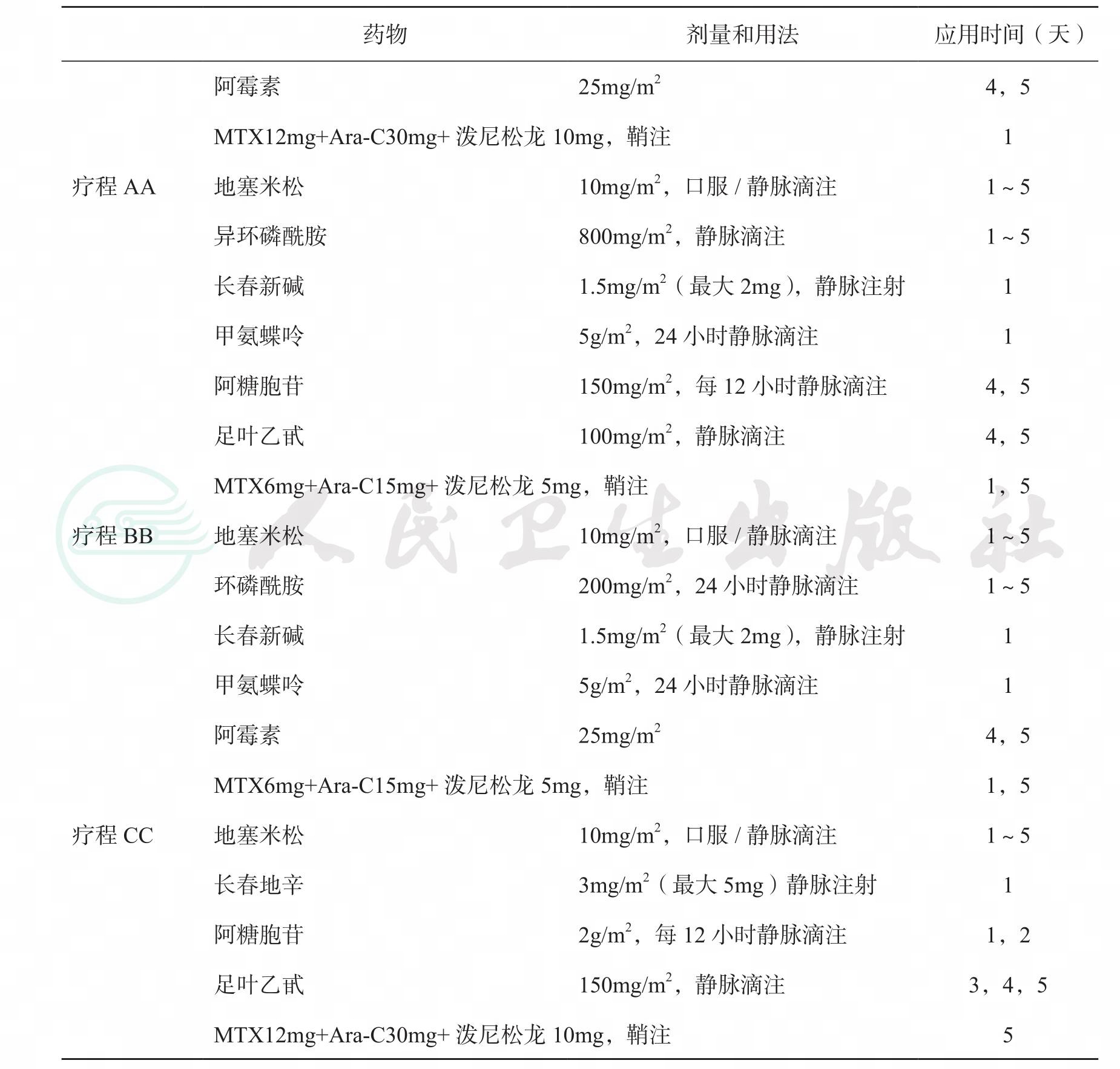
注:①HD-MTX 5g/m2,总剂量的10%在0.5小时中的滴注,其余90%在23.5小时中滴注,CF15mg/m2 42小时静脉滴注解救,根据血清MTX浓度调节CF用量(中山大学肿瘤医院则是CF15mg/m2 36小时静脉滴注解救,每6小时1次×6次,根据MTX血药浓度调整CF剂量和给药次数)。②中山大学肿瘤医院每疗程仅做1次鞘注,剂量:<1岁:MTX 6mg,Ara-C 12mg,DEX 2mg;1~3岁:MTX 9mg,Ara-C 18mg,DEX 2mg;3~9岁:MTX 12mg,Ara-C 24mg,DEX 4mg,>9岁:MTX 15mg,Ara-C 30mg,DEX 4mg。③V与A或AA无需间隔。即前期(V)第五天后紧接第6天A或AA疗程化疗。其他疗程间隔天数大约为18~21天
引自:恶性淋巴瘤诊断治疗学.第1版.ISBN:978-7-117-17301-8.主编:
高危患者目前研究是在高强度化疗基础上加用抗CD20单克隆抗体(利妥昔单抗)以进一步改善疗效和生存。德国BFM协助组Ⅱ期临床研究显示单药利妥昔单抗对儿童Burkitt淋巴瘤和弥漫大B细胞淋巴瘤有效,美国儿童肿瘤协助组(COG)将利妥昔单抗加入FAB/LMB-96高强度方案联合治疗儿童Burkitt淋巴瘤和弥漫大B细胞淋巴瘤,最终结果尚未获得。中山大学肿瘤防治中心从1998年起采用改良B-NHL-BFM-90方案治疗儿童青少年Burkitt淋巴瘤和弥漫大B细胞淋巴瘤,生存率获得明显提高,从1998年前的40%提高到目前的80%以上。我们的研究结果显示,中国儿童青少年同样可以耐受国外高强度治疗方案。以下介绍NHL-BFM-90/95方案。
1. B-NHL-BFM-90方案 分3组:
R1组(手术完全切除):A-B。
R2组(手术不能切除,LDH<500U/L,仅腹外病变):V-A-B-A-B。
R3组(腹部包块,LDH>500U/L,或骨髓侵犯,或中枢神经系统侵犯,或多发性骨病灶):V-AA-BB-AA-BB-AA-BB。
R2组和R3组AA-BB两疗程如不能获得CR,应增加CC疗程(V-AA-BB-CC-AA-BBCC)。
2. B-NHL-BFM-95方案 分4组:
R1组(手术完整切除):A-B。
R2组(手术不能切除的Ⅰ期和Ⅱ期,LDH<500U/L的Ⅲ期):V-A-B-A-B。
R3组(Ⅲ期伴LDH500~1000U/L,Ⅳ期+B-ALL、LDH<1000U/L和CNS阴性):V-AA-BB-CC-AA-BB。
R4组[Ⅲ期和Ⅳ期、B-ALL伴LDH>1000U/L和(或)CNS阳性]:V-AA-BB-CCAA-BB-CC。
将大剂量Ara-C加入中高危方案,低危组MTX剂量改为1g/m2,滴注时间缩短为4小时。
(三)间变性大细胞淋巴瘤
局限期(Ⅰ/Ⅱ期)ALCL采用与B-NHL相似的化疗方案可获得很好的疗效。美国儿童肿瘤研究组(POG)采用3个疗程CHOP方案,5年无事件生存率88%。德国BFM协助组采用类似B-NHL的方案,早期低危患者5年EFS100%。广泛期的患者最佳治疗策略和方案仍未清楚,采用急淋白血病方案生存率65%,但是采用类似B-NHL-BFM-90方案治疗5年总EFS达76%,低危组(K1)100%,中危组(K2)73%,高危组(K3)79%。局限皮肤ALCL治疗主要是单纯手术或放疗。以下是德国BFM协助组治疗儿童青少年ALCL的治疗分组和采用方案。
1. 治疗分组
K1(手术切除Ⅰ期,Ⅱ期):V-A-B-A。
K2(手术不能切除Ⅱ期,Ⅲ期):V-A-B-A-B-A-B。
K3(Ⅳ期或多发骨侵犯):V-AA-BB-CC-AA-BB-CC。
2. 具体方案
NHL-BFM-90,见表3。
(四)常见肿瘤急症处理
儿童NHL大多数侵袭性强,进展快,在初诊时常伴随有肿瘤急症,如上腔静脉压迫综合征、肿瘤溶解综合征等,需要及时和适当处理,否则危及生命。
1. 上腔静脉压迫综合征
儿童T淋巴母细胞淋巴瘤和原发纵隔弥漫大B细胞淋巴瘤常伴有巨大纵隔肿块,可引起上腔静脉压迫综合征,患者可表现为头面部肿胀、颈静脉和胸壁静脉显露、不能平卧、呼吸困难等。如果为了诊断取活检行全身麻醉或使用深度镇静药物会使患儿处于心肺骤停的风险。对这些患者尽可能采用侵袭性最小的操作,避免在全麻和深度镇静下行纵隔肿块活检或穿刺。尽量采用局部麻醉或轻度镇静药物在B超或CT引导下穿刺活检获取病理诊断。由于T淋巴母细胞淋巴瘤常伴有骨髓侵犯,可以先做骨髓细胞学检查联合流式细胞术检测,有助于诊断。如果这些患者有外周淋巴结肿大,也可采用局部麻醉或轻度镇静药物,在B超或CT引导下淋巴结穿刺活检获取病理诊断。如果患者有胸水,可以抽取胸水行细胞学和流式细胞术免疫分型,以获取诊断。如采用上述方法仍不能获取诊断,也可先用类固醇治疗或局部放疗,由于治疗后会影响诊断的准确性,因此只要患者症状有所缓解,能够耐受全麻和深度镇静药物,应尽快行纵隔肿块活检明确诊断。
2. 肿瘤溶解综合征
肿瘤溶解综合征最常发生在Burkitt淋巴瘤和淋巴母细胞淋巴瘤。主要原因是肿瘤细胞倍增时间短,快速增殖,本身存在自发溶解而且常伴有巨大腹块、双肾侵犯,伴有水、电解质紊乱以及血清乳酸脱氢酶(LDH)和尿酸(UA)明显增高。肿瘤细胞对细胞毒药物极其敏感,部分患者仅口服泼尼松或静脉应用小剂量的CTX就可诱发或加重肿瘤溶解,细胞内成分大量释放,水、电解质紊乱,尿酸升高形成结晶堵塞肾小管,导致高钾血症、急性肾衰竭、肺水肿、心力衰竭、死亡,死亡率可达20%~40%。因此,预防和及时处理非常重要。需要积极水化、利尿和别嘌醇等措施。尿酸氧化酶(rasburicase)可预防和治疗肿瘤溶解所致的高尿酸血症,能大大降低肿瘤溶解综合征所致的死亡。2002年,美国FDA已批准此药用于恶性肿瘤治疗所致的肿瘤溶解综合征诱发的血尿酸升高。但目前此药尚未在中国上市。我们仍然需要小心谨慎的预防和处理肿瘤溶解综合征,对肿瘤负荷大,高尿酸血症和高LDH的患者如采用常规的处理方法无效,必须马上进行血液透析或血滤。













