英文名称 :traumatic hyphema
外伤性前房积血(traumatic hyphema)是眼球挫伤(contusion of eyeball)常见的表现。虽然大多数患者的前房积血能够完全吸收,但伤后近期和远期仍可发生一些并发症,威胁视力。因此,必须认真对待前房积血。
据北美调查:估计前房积血的发生率每年10万人口中出现17~20例,即0.017%~0.020%。大多数为20岁以下的年轻人。男性多于女性,男女发生比率大约为3∶1。致伤原因多种,如拳头击伤、石块击伤或棍棒打伤、碰撞及跌倒等。最常见的致伤种类为挫伤(contusion)。Schein等认为儿童玩耍可能是儿童致伤的主要原因。年轻人中60%为运动后受伤所致。美国机械性眼外伤登记系统(United States Eye Injury Registry,USEIR)发现:33%的严重眼外伤发生前房积血。前房积血在开放性眼外伤中约占31%,在闭合性眼外伤中约占35%。46%的前房积血发生于开放性眼外伤。患者75%为男性。外伤的平均年龄为(29±5)岁(中位数:30岁)。佩戴适宜的防护眼镜,如有牢固框架、聚碳酸酯镜片和后部固定带(图1),能显著减少外伤性前房积血。
前房积血的发生率,Ⅰ级积血者占初次受伤的50%~60%;Ⅱ级积血占20%~30%;Ⅲ级积血占15%;5%~10%为全前房积血(Ⅳ级),如果将继发性积血的患眼计算在内,全前房积血发生率可高达15%。
图1眼外伤防护眼镜示意图
(一)外伤性前房积血的分类
(1)按受伤种类分类
眼球挫伤(contusion of eyeball)、穿孔伤(perforating injury of eyeball)或眼球破裂(rupture of eyeball)所致的前房积血。
(2)按积血来源分类
来源于虹膜括约肌或虹膜基质损伤、虹膜根部断离(iridodialysis cleft)、睫状体损伤、睫状体断离(cyclodialysis cleft),血管异常或新生血管形成(neovascularization),或由玻璃体积血(vitreous hemorrhage)溢入前房。
(3)按积血性质分类
原发性(primary)、继发性(secondary)、连续性前房积血(continuous hyphema)。
(4)按积血持续时间分类
急性期(1~7 天)、亚急性期(8~14 天)和慢性期(>14天)。受伤时立即发生的前房积血为原发性前房积血,受伤后2~5天发生的前房积血为继发性前房积血。
(5)按积血特点分类
液化(红色)、凝血块(棕色或黑色)、混合机化血块(黄褐色、灰色或白色)。
(6)按患者的全身情况分类
正常、凝血功能障碍、镰状细胞血红蛋白病(sickle cell-hemoglobin disease)。
(二)外伤性前房积血的分级
外伤性前房积血的根据积血量分为少量及1~4级。少量出血是指前房内只存在循环的血液而无凝血块(表1,图2。)
表1外伤性前房积血分级

续表

引自:张效房眼外伤学.第1版.ISBN:978-7-117-30536-5
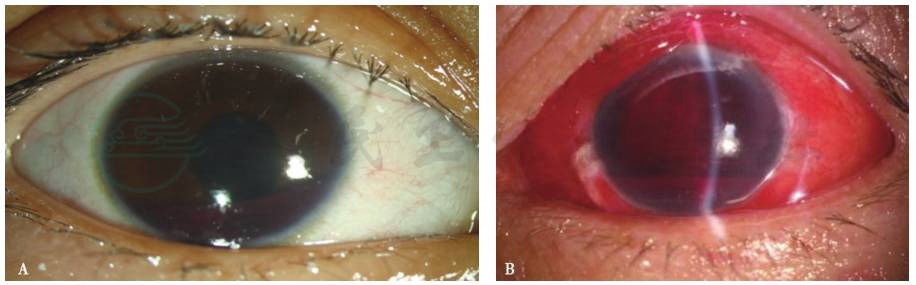
图2前房积血分级
A.Ⅰ级;B.Ⅲ级
一、外伤性前房积血的机制
眼前段组织中,角膜(cornea)和晶状体(lens)都没有血管,而虹膜(iris)和睫状体(ciliary body)不仅含有丰富的血管,而且结构细致。其血管分布,在睫状肌(ciliary muscle)的环状纤维之前。由睫状后长动脉与睫状前动脉吻合形成虹膜动脉大环(greater arterial circle of iris),再由此大环发出的细支分布到虹膜和睫状体。其中一部分走向虹膜者,在与睫状突(ciliary processes)附着处的虹膜根部,沿虹膜基质(iris stroma)前行呈放射状直达瞳孔缘(pupillary margin),在距离瞳孔缘约1.5mm处与相对的静脉支吻合,形成不完整的环,即虹膜小环(lesser ring of iris)。虹膜小环由动脉和静脉合成,所以不应称之为动脉环。由此再分为细支。其中瞳孔括约肌(sphincter pupillae)四周的毛细血管网最密,瞳孔开大肌(dilator pupillae)则较稀疏。在二者之间的基质内形成丰富的毛细血管网。因此,瞳孔缘受伤时,常可产生小的出血。由虹膜环分出的另一部分,走向睫状体者,在睫状肌内形成睫状肌动脉环。其血管呈分叉状,分支后形成致密的毛细血管网,穿过睫状肌进入睫状突前部。在此又分成许多分支,互相吻合,其所构成的毛细血管网,是睫状突的主要组成部分,这些部位受伤时常可形成较大量的出血。
眼球挫伤时,钝力往往来自眼球正前方,轻者压力垂直向后,迫使角膜内陷,房水(aqueous humor)冲击虹膜及晶状体。晶状体质硬,不易变形,压力反跳时,能使虹膜前面及后面都承受打击。如果力量不大,虹膜的毛细血管虽无破裂,但生理功能紊乱,主要表现在最初血管收缩,局部组织水肿、充血或出血。如果环行肌、瞳孔缘或虹膜基质出现撕裂,虹膜小环及毛细血管发生破裂,则出血较多。
严重挫伤时,眼球前后径受压,角膜中央凹陷,眼球赤道部扩张,瞳孔括约肌反射性收缩,虹膜根部受牵引,在角膜压陷的同时,房水被挤到周边,直接冲击虹膜根部。此外,晶状体波动及反跳,可使睫状体悬韧带张力突然增加,虹膜及睫状体前表面发生撕裂,引起出血。同时睫状体斜行肌和纵行肌出现反射性收缩,环行肌与纵行肌分离,或睫状体与巩膜突分离,这一系列的改变,使受伤组织由最初的麻痹性血管扩张发展为组织坏死,甚至出现明显的组织撕裂、移位及血管破裂。眼球受外力后眼内压力急剧升高,导致虹膜小环、或虹膜动脉大环、睫状体血管破裂,出血聚集于前房,引起前房积血(图3)。大多数前房积血是由于撕裂睫状体前表面,导致动脉环主干及分支破裂和反复发生睫状体静脉及脉络膜破裂引起;大约15%前房积血由于虹膜血管破裂、睫状体断离和虹膜根部断离引起;少数前房积血来源于虹膜新生血管、玻璃体积血、隐性穿孔性损伤、赘生物(vegetation)如视网膜母细胞瘤(retinoblastoma)、恶性黑色素瘤(malignant melanoma)、转移性肿瘤(metastatic tumors)和青少年性肉芽肿(juvenile granuloma)等。自发虹膜出血很少发生于存在异常凝血机制因素的患者。
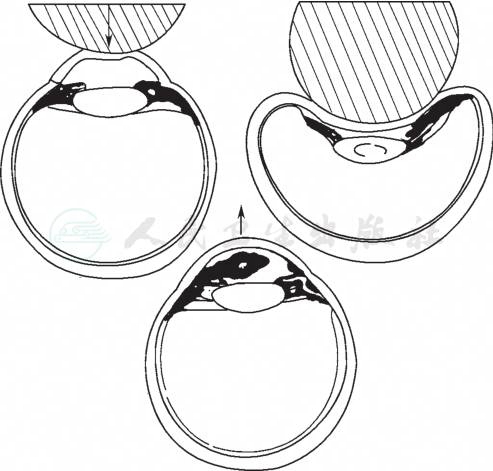
图3闭合性眼外伤前房积血机制示意图
赤道部扩张伴有晶状体/虹膜隔向后移位和血管破裂
二、前房积血相关的眼部损伤
外伤性前房积血相关的眼球前段改变最重要的是前房角后退(recession of anterior chamber angle),一般发生于挫伤所致的闭合性眼外伤,表现为睫状肌纵行肌和环形肌之间分离(图4)。前房角后退的范围与前房积血的量或急性眼压升高并不一定相关。前房角后退发生前房积血者占30%~85%,早期或后期出现的青光眼与此有关。较广泛的前房角后退常伴有高发生率的迟发性青光眼,前房积血患者有6%~10%发生前房角后退性青光眼。睫状体从巩膜突上分离造成睫状体断离,很少发生前房积血,而睫状体断离是低眼压的重要原因。
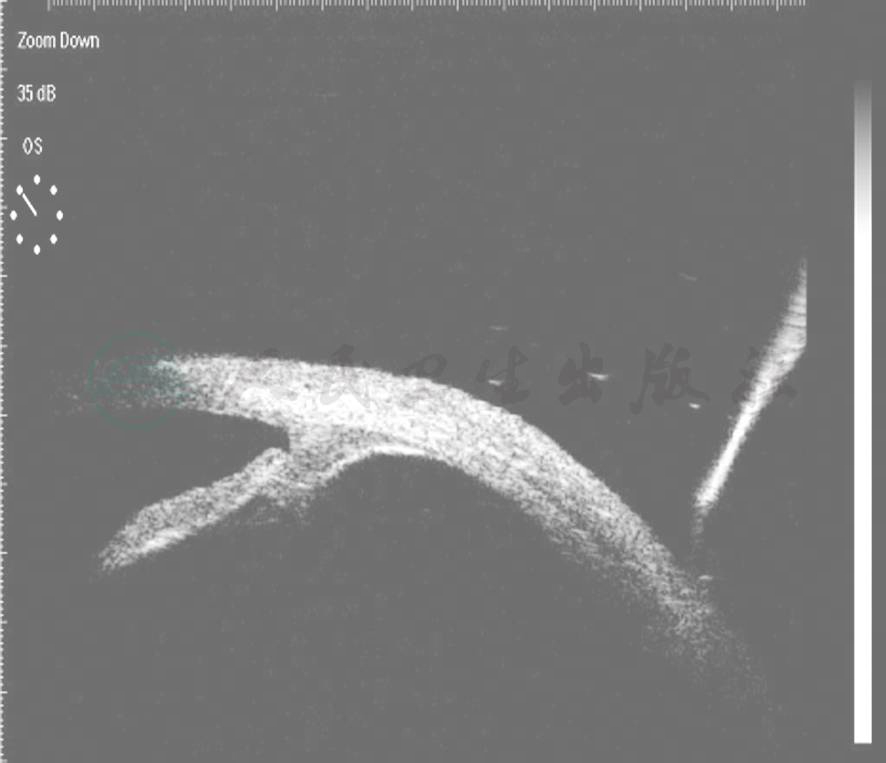
图4UBM示前房角后退
外伤性前房积血均伴有外伤性虹膜炎,前房积血中可见前房中炎性细胞,即使在出血已被清除后仍可见虹膜释放的色素导致色素上皮弥散和在小梁网(trabecular meshwork)上沉积。在某一区域出现虹膜萎缩环及前囊的色素沉着很常见,可以在晶状体前囊上产生明显的瞳孔缘压印(即Vossius环)。
由瞳孔括约肌不全麻痹或麻痹引起外伤性瞳孔散大的发生率大约为10%;相反,严重的外伤性虹膜炎常伴有瞳孔缩小。虹膜根部断离发生率低于10%。
眼球挫伤引起角膜擦伤比较常见。对于外伤性前房积血的伤眼需考虑到存在隐性眼球破裂的可能,角、巩膜破裂大部分发生在接近角膜缘平面到眼球赤道部之间,或直肌附着部下面。若发现球结膜水肿、结膜下出血、前房深度改变、低眼压(ocular hypotension),间接检眼镜或全视网膜镜观察巩膜(sclera)有异常者,均预示有眼球破裂的可能。眼球挫伤,可损伤角膜内皮细胞,导致早期或晚期角膜水肿(corneal edema),特别当眼压增高时,可发生角膜血染(blood staining of cornea)。眼球挫伤并发白内障发生率为5%~15%。晶状体不全脱位(subluxation of lens)较少发生。
眼球后段损伤是外伤性前房积血清除干净后视力减退(visual deterioration)的常见原因。显著的玻璃体积血,视网膜水肿(retinal edema)、裂孔、出血和脉络膜破裂发生率高于33%。视神经外伤或显著高眼压可导致视神经萎缩(optic atrophy)。外伤性前房积血的伤眼并发的这些损伤,是视力丧失或不可恢复的主要原因(图5)。
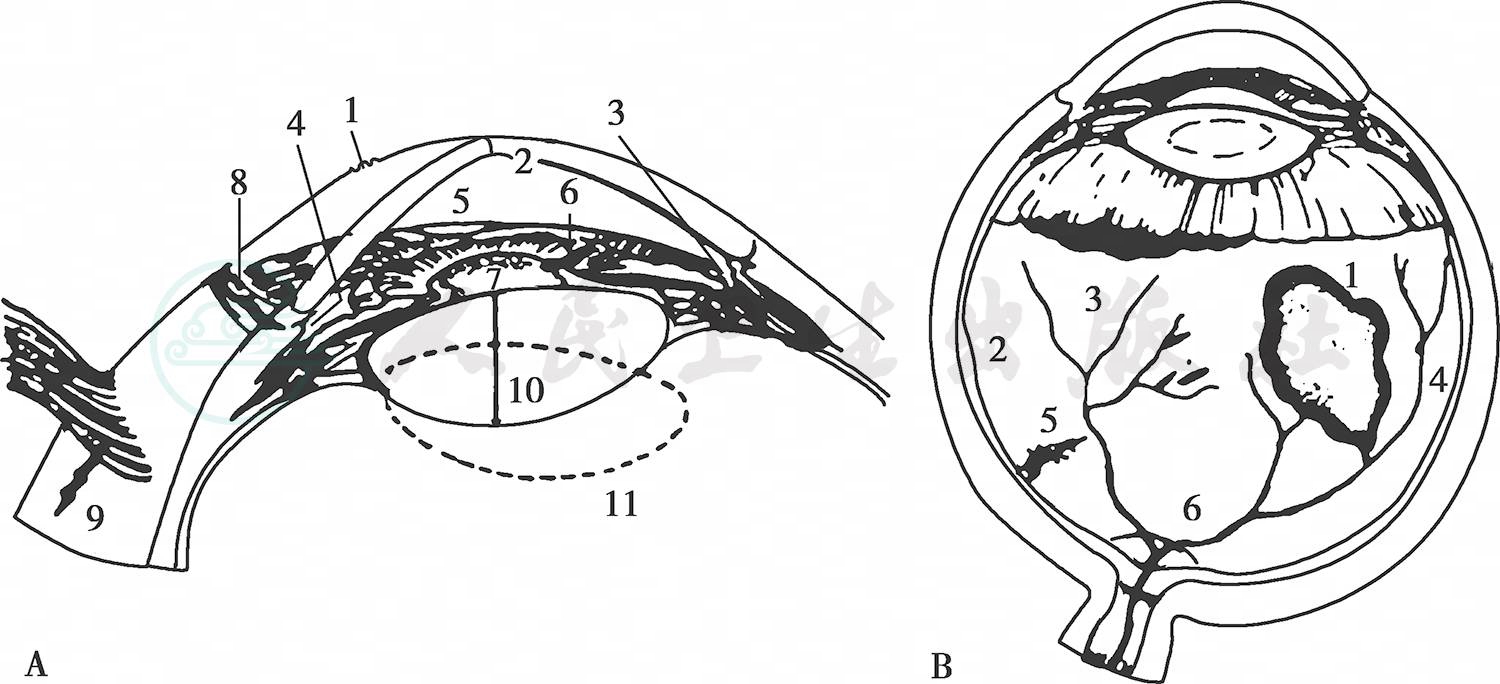
图5外伤性前房积血相关眼部损伤
A.1:角膜擦伤;2:角膜内皮细胞损伤,可伴角膜血染;3:前房角后退;4:睫状体分离;5:虹膜根部断离;6:虹膜括约肌破裂;7:晶状体前囊Vossius环;8:角巩膜破裂;9:巩膜破裂;10:白内障;11:晶状体不全脱位;B.1:玻璃体积血;2:视网膜水肿;3:视网膜锯齿缘截离;4:视网膜裂孔;5:脉络膜破裂;6:视神经损伤
三、外伤性前房积血的吸收
外伤性前房积血不论多少均可吸收。初发性前房积血之所以能很快消散,其原因有三:①虹膜组织能自动收缩,停止出血;②血管内压力能与眼压(intraocular pressure,IOP)达到平衡;③前房积血能与房水相混合,防止血液凝结,帮助血液溶解吸收。但吸收的时间因病情而异,量少者1~5天,量多者5~7天。吸收的途径主要是通过虹膜表面的隐窝。早年Wolff组织切片就发现伤后24小时,大量红细胞进入隐窝内的毛细血管。但Cahn持不同意见,认为红细胞直径为7μm,不能通过虹膜吸收。Sinsky等发现红细胞是经过小梁网及巩膜静脉窦(sinus venosus sclerae)组织的通道,从前房排出的。Mithater利用32P标记红细胞注入家兔眼前房,也证明未损害的红细胞是通过前房角滤过系统排出的。
四、凝血块的形成与分解
外伤性前房积血是由于血管破裂引起出血,出血停止是由于眼压升高、压迫血管、血管痉挛(vasospasm)和纤维素(血小板)凝血块形成。病理研究显示前房积血凝固形成纤维素或凝血块,凝血块的外面有一层被膜牢固附着。整个前房积血可以前、后形成一个二叶状结构,在伤后4~7天能形成最大完整的凝血块。
前房内有纤维蛋白溶解活动,纤维蛋白溶解原转换为纤维蛋白溶解素,接着纤维蛋白溶解素分解为纤维蛋白,导致凝血块溶解。前房内活动的血细胞和纤维蛋白降解产物,随着房水循环经小梁网外流出去,少部分被虹膜血管吸收。
在详细了解伤者的患眼和全身情况后,应系统治疗外伤性前房积血。治疗在许多方面仍存在争议,如是否需要住院治疗、是否需要绝对卧床休息,但必须脱离致伤环境是肯定的。对不遵守医嘱的患者、有出血体质或血液恶病质的患者、合并其他严重眼球或眼眶损伤的患者,以及合并眼压显著升高和镰状细胞贫血病的患者,均应住院治疗。此外,儿童有造成弱视(amblyopia)危险,尤其是7~10岁或以下的儿童,不配合检查以及疑有被虐的儿童,应住院并积极治疗。门诊治疗和住院治疗在继发性出血和临床结果上没有显著差别,住院治疗的优点是便于定期检查,及时发现药物依赖和可能早期发现并发症。
外伤性前房积血的治疗分为保守治疗(conservative treatment)和手术治疗(operative treatment)。
一、保守治疗
量少时多能自行吸收。积血量大或多次继发性出血者则难吸收且容易出现继发性青光眼(secondary glaucoma),使角膜内皮(corneal endothelium)损害。或出现角膜血染,出血吸收后,角膜渐变黄白色,长期难以消退,影响视力。故应积极进行治疗。保守治疗的方法包括以下各项。
1.体位
受伤早期应予半卧位,抬高床头30°,促使血液下沉,限制眼球运动,可洗澡。防止便秘和剧烈咳嗽,避免对眼球施加压力,禁止弯腰和抬重物。以金属或透明塑料眼罩全天遮盖患眼。不可包扎,以便及时发现再次出血造成的视力丧失。
2.止血药(hemostatics)
止血敏(酚磺乙胺,etamsylate)、安络血(卡巴克洛,adrenosin)、立芷雪(巴曲酶)等及中药云南白药等。对于老年患者慎用止血药,因为有诱发身体其他脏器栓塞的可能。云南白药是以三七为主要成分的中成药,既可止血,亦可活血化瘀。
3.糖皮质激素(glucocorticoid)
可减轻组织炎性反应,减少纤维渗出,消除小梁网组织水肿,利于房水引流。以滴眼液滴眼治疗虹膜炎(iritis)、晶状体前囊破裂或当前房内有纤维蛋白或白细胞时。症状和体征好转后应立即减少滴眼的频率,以降低糖皮质激素性青光眼的发病风险。目前没有明确的证据证实应用糖皮质激素能够提高前房积血的预后,对药物的副作用要有充分的认识,在儿童局部使用糖皮质激素要特别注意。儿童的眼压升高迅速,而且长期使用会使白内障的发病风险明显升高。如果必须使用时,须密切观察眼压变化,一旦病情好转马上开始逐渐减量。
4.降眼压药物(ocular hypotensive drug)
当前房内有较多出血时,不论眼压有无升高,为了预防青光眼或角膜血染,如果24小时无吸收征象,可应用降眼压药物,控制眼压。局部使用β受体阻滞剂(β-blocker),如0.5%噻吗洛尔(timolol)(每日2次,但须注意患者是否患有哮喘或慢性阻塞性肺疾病)、盐酸倍他洛尔滴眼液(betaxolol hydrochloride eye drops,贝特舒)、盐酸左布诺洛尔滴眼液(levobunolol hydrochloride ophthalmic solution,贝他根)、盐酸卡替洛尔(carteolol,美开朗)等,或使用α受体激动剂(α-receptor agonist)—酒石酸溴莫尼定滴眼液(brimonidine tartrate eye drops,阿法根,每日2次或每日3次),碳酸酐酶抑制剂(carbonicanhydrase inhibitor)滴眼液—布林佐胺滴眼液(brinzolamide eye drops,派立明,每日3次);前列腺素类药物(prostaglandins):拉坦前列素滴眼液(latanoprost eye drops,适利达)、曲伏前列素滴眼液(travoprost eye drops,苏为坦)、贝美前列素滴眼液[bimatoprost ophthalmic solution(lumigan),卢美根]等。全身用碳酸酐酶抑制剂(carbonicanhydrase inhibitor)[醋甲唑胺(methazolamide)25~50mg,每日 2次或每日3次,乙酰唑胺(acetazolamide)50mg,每日2次]。如果没有禁忌证。需要时可使用高渗脱水药物[20% 甘露醇(mannital)每千克体重1~2g,45分钟内输完],甘露醇可使组织脱水,减轻虹膜及小梁水肿,同时使玻璃体容积缩小、前房加深、房角增宽,加速房水循环,从而降低眼压,促进积血吸收,减少角膜血染和视神经损害的发生。
5.缩瞳与散瞳
目前仍存在争议,多数人主张使瞳孔处于自然状态,不散瞳也不缩瞳。如出现虹膜睫状体炎(iridocyclitis),表现为畏光、眼痛、睫状充血及虹膜后粘连(posterior synechia)时,使用短效散瞳剂防治虹膜后粘连,同时联合糖皮质激素类[如1%醋酸泼尼松龙(prednisolone acetate)滴眼,每1~6小时1次]。1%阿托品(atropine)滴眼液滴眼,每日2~3次;或0.25%东莨菪碱(scopolamine)滴眼,每日2~3次。
6.纤溶酶剂(fibrinolytic agents)
组织纤溶酶原激活剂(tissue plasminogen activator,t-PA)可以激活纤溶酶原(plasminogen),是目前引起关注的治疗前房积血和玻璃体积血的药物,理论上可以应用于前房长期存在大的凝血块、引起前房角关闭和角膜血染的患者。
7.观察眼压情况
眼压升高,尤其是外伤后迅速升高,可能只是暂时现象,是由于继发于急性机械性小梁网阻塞。抬高患者头部可促使红细胞下沉凝结,可使眼压降低。对高眼压的治疗包括以下各项:
(1)非镰状细胞贫血或镰状细胞遗传特性患者(眼压≥30mmHg)
①首选β受体阻滞剂滴眼液滴眼,如0.5%噻吗洛尔或贝他根,每日2次,如果效果不佳,加用α受体激动剂滴眼液,如0.5%阿可乐定(apraclonidine,爱必定)或0.2%阿法根,每日3次;或加用碳酸酐酶抑制剂滴眼液滴眼,如2%多佐胺(dorzolamide 舒净露)或1%派立明,每日3次;不要使用能增强炎症反应的前列腺素类药物或缩瞳剂;5岁以下的儿童禁用α受体激动剂;②如果局部治疗无效,则加用乙酰唑胺:成人500mg口服,每12小时1次;儿童每日20mg/kg,分3次口服;或静脉滴注甘露醇1~2g/kg,45分钟内滴完,每日1次。如果需要甘露醇以控制眼压,要考虑行外引流手术。
(2)镰状细胞贫血(sickle cell anemia)或镰状细胞遗传特性(sick cell hereditary atopic)患者(眼压≥24mmHg)
①首选β受体阻滞剂滴眼液滴眼,如0.5%噻吗洛尔或贝他根,每日2次;②使用其他药物时必须高度注意:局部使用多佐胺(舒净露)和派立明能降低前房的pH,并能导致产生更多的镰状细胞;局部应用α受体激动剂滴眼液,如阿可乐定(爱必定)或阿法根,能够影响虹膜血管扩张;缩瞳药物和前列腺素药物,能增强炎症反应。
(3)避免全身使用利尿剂(diuretics)
因其能通过减少体液容量,促进酸中毒,从而增加镰状细胞。如果必须应用碳酸酐酶抑制剂,选择醋甲唑胺(methazolamide)50mg口服,每8小时1次,代替乙酰唑胺,虽然这样做有争议。如果需要甘露醇控制眼压,要考虑行外引流手术。
(4)若药物治疗不能控制眼压
行前房穿刺术既安全又有效。但这种治疗手段通常只是权宜之计,要考虑行外引流手术。
8.应用轻度止痛的药物
如对乙酰氨基酚(paracetamol),勿用镇静药。
9.抗纤维蛋白溶解剂(antifibrinolytic agents)
抗纤维蛋白溶解剂如氨基己酸(aminocaproic-acid)和凝血酸(氨甲环酸,tranexamic acid)已应用到前房积血的伤眼以减少继发性出血。应用这些药物的基本原理是因其具有分解纤维蛋白活性和降低血液凝集作用。抗纤维蛋白溶解剂理论上可稳定凝血块,因此,能促使损伤血管愈合。
10.对住院后严重恶心呕吐的患者
必要时可使用止吐药(antiemetic drugs),如丙氯拉嗪(prochlorperazine)10mg,肌内注射,每8小时1次,或2mg每12小时1次。12岁以下的儿童必要时使用曲美苄胺(trimethobenzamide)栓剂100mg,每6小时1次。
原则上外伤性前房积血的患者应当住院系统治疗(表2)。患者使用金属眼罩保护伤眼,允许中度活动,卧床时头抬高30°,避免使用阿司匹林类药物,局部用药包括1%阿托品每日滴眼2次,糖皮质激素滴眼液每日滴眼4次,口服氨基己酸(aminocaproic Acid),每4小时服50mg/kg,每日最大剂量可达30g,共用5天。如果患者能较好耐受,没有继发性出血和其他并发症的征象,又有较好家庭支持疗法条件的患者,2天后可出院治疗,但在治疗5天内要求每日复查。
表2外伤性前房积血系统治疗原则

续表

引自:张效房眼外伤学.第1版.ISBN:978-7-117-30536-5
二、手术治疗
大多数外伤性前房积血经过保守治疗,能够治愈。但仍有约5%的患者需要手术治疗。如长时间前房积血不吸收,并伴有高眼压、角膜血染征象者应行前房穿刺灌洗术。目前对手术时机的选择尚有不同的看法。
1.手术适应证
要考虑积血量、时间及并发症等因素。伤后24小时内不宜手术。有继发性出血者要慎重。①眼压≥60mmHg,最大量使用降眼压药持续48小时以上(手术目的为防止视神经萎缩);②眼压50mmHg,持续5天不降;③裂隙灯显微镜下,角膜水肿和角膜血染征象;严重视力下降;④眼压≥25mmHg,前房积血Ⅲ级,持续5天(手术目的防止角膜血染);⑤前房积血为Ⅱ级,持续9天;⑥前房积血8天内减少的量少于50%(手术的目的是防止虹膜前核对粘连);⑦眼压24mmHg超过24小时或眼压一过性升高>30mmHg的有镰状细胞遗传性状或镰状细胞贫血患者;⑧对于有造成弱视风险的儿童患者,应尽早手术;出现以上情况之一者,可考虑行前房冲洗或前房血凝块取出术。
2.前房穿刺术(paracentesis of anterior chamber)和前房冲洗术(anterior chamber irrigation)
是一种简单和安全的手术,为首选术式,适用于液态前房积血者。它能有效清除前房内红细胞,降低眼压。如果发生再出血或眼压升高,也很容易再次进行。估计前房内无大量血凝块时,可采取此术式。手术方法:①术前常规准备,缩小瞳孔,常规表面麻醉(topic anesthesia),儿童及不合作者全身麻醉;②前房穿刺术:在角膜缘颞下方,于角膜缘内界以尖刀朝向中央斜行穿刺,内口1~2mm,用虹膜恢复器轻压切口后唇,缓慢放出前房积血,达到降眼压的效果即可。切口自闭不须缝合,必要时可于术后再次放出前房积血;③前房穿刺术冲洗术:在前房穿刺的基础上,用弯针头向前房内注入生理盐水。使前房略饱满,然后再用虹膜恢复器轻压切口后唇,缓慢放出前房液体,如此可重复操作2~3次,达到前房液基本清亮及降低眼压的效果。
3.前房注吸术(irrigation and aspiration)
全前房积血5天不吸收,血液凝缩,眼压升高或角膜有血染征象时,适应行此手术。手术步骤:于12点方向角膜缘后界做3mm的切口,用白内障注吸针头伸入前房,用平衡盐溶液灌洗置换至前房干净,房水清亮为止。遇有前房活动出血时,可升高灌注压止血。遇有较大纤维血块,可扩大切口取出。手术结束时以10-0尼龙线间断缝合切口。
4.尿激酶(urokinase, UK)的应用
对于前房内较大、时间较长的难以吸收的血凝块,可配制尿激酶液进行前房冲洗。即生理盐水5ml,加入尿激酶5 000~10 000U,用弯针头注入前房,每次0.2~0.3ml,静置2~3 分钟,再用生理盐水或平衡盐溶液(balanced salt solution,BSS)将之冲洗出,可如此反复2~3次。活动的小血块,往往可顺着冲洗液引流至切口,或嵌塞于切口,可用显微镊将其夹出。亦可采用玻璃体切除法清除血凝块,但晶状体表面的血凝块只用吸出法,不能用切除法,以免造成晶状体的损伤。
5.其他
有研究认为,对前房积血超过4天,凝血块已牢固地凝缩在前房,单纯冲洗不易除去,此时可按白内障手术方式作切口清除前房积血。术前软化眼球,使眼压降低。在12点位作一角膜大切口长达120°~160°,在6点位角膜缘内轻轻按摩,将凝血块排出(图6)。应当注意此时凝血块与虹膜不易鉴别,而且易与虹膜及晶状体粘连,手术时要特别小心。也可配合前房冲洗,周边虹膜切除术(peripheral iridectomy)。缺点是切口波及角膜结构,影响以后进行滤过性手术(filtration surgery),此外有可能带出粘连的葡萄膜组织、晶状体或玻璃体。
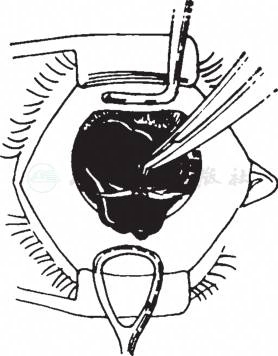
图6角膜缘切口出凝血块
6.出血点的处理
有出血点的前房反复出血,往往合并有虹膜根部断离,应在出血点相应的睫状体部位作穿刺透热凝固术。用长2.5mm针形透热电极在角膜缘后2~4mm处作电凝点1~2排,使出血区血管凝固。此时还可由该处角膜作—小切口,用虹膜钩将撕脱的虹膜拉至切口处。用10-0尼龙线缝合角膜缘切口的前唇、虹膜根部和切口后唇,以修复断离的虹膜。若出血点位于虹膜表面,经药物治疗不能停止者,可用水下透热器或双极电凝器直接烧灼止血。该法适用于无晶状体或人工晶状体植入眼。
7.其他必要的手术
包括:青光眼周边虹膜切除术(peripheral iridectomy)和小梁切除术(trabeculectomy)、瞳孔阻滞(pupillary block)者进行周边虹膜切除术加或不加小梁切除术、睫状体透热术(cyclodiathermy)及晶状体超声乳化吸出术。
8.手术结束时
前房内注入生理盐水或空气,恢复前房深度。术毕,结膜下注射地塞米松2mg,涂1%阿托品眼膏、抗生素眼膏,敷眼垫遮盖及绷带包扎术眼。
9.术后常规处理
①全身应用抗生素、糖皮质激素和止血剂;②高枕、半卧位,减少活动;③第2日复查换药,并可滴抗生素及糖皮质激素滴眼液,每日4~6次。每日用短效散瞳剂活动瞳孔1次。术后观察眼内出血情况,感染征象,切口闭合情况,眼压变化,晶状体、虹膜是否异常。













