英文名称 :cleft palate
口腔颌面部先天性畸形多为胚胎发育异常所致。以唇裂和腭裂为最常见,偶可见面横裂,而面正中裂和面斜裂较少见。口腔颌面部发育畸形还包括牙颌发育畸形、偏侧颜面肥大或萎缩等。
6周时上颌突与球状突在口外形成外鼻及上唇的同时,球状突在口内由前向后生长形成前颌及鼻中隔。左右上颌突由牙槽嵴向中线生长形成两个侧腭突,垂直地位于舌的两侧。第8周时侧腭突改变为水平方向生长而迅速地在中央与前颌相连形成完整的牙槽嵴,以后由前颌部逐渐向后融合。胚胎9周时两侧腭突由前向后先在中线相连,并在上方与鼻中隔相连,形成完整的硬腭,口腔与鼻腔即完全分开。第12周时,构成软腭的两个腭突在中线相连,形成完整的软腭及腭垂。至此口咽腔与鼻咽腔完全分开。在胚胎发育过程中如受某种因素影响,使正常发育和融合停止,出生后即可呈现程度不等的腭裂畸形(图1)。
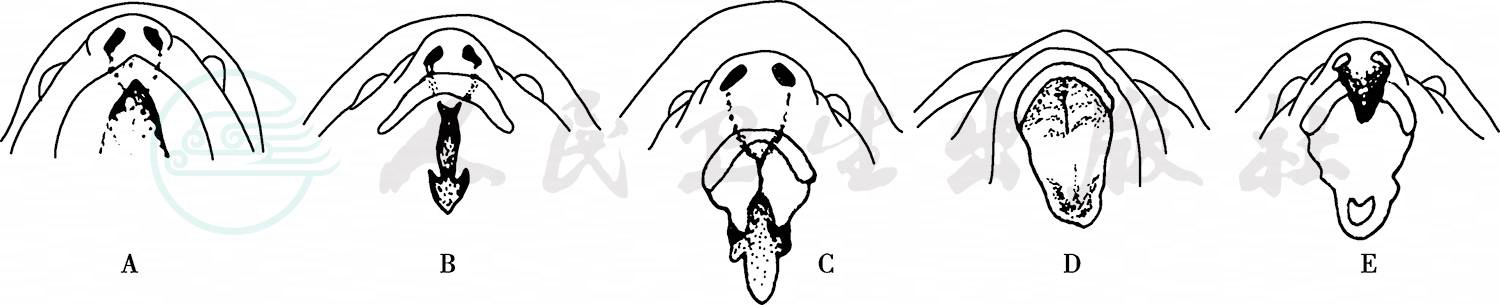
图1 腭部的形成(仿Stark和Ehrman)
注:A.胚胎第7周,鼻凹不断加深,最后通入口腔;B.第8周,前颌后方出现两个腭水平板;C.第9周,两侧腭板相连形成硬腭;D.第12周,两腭板在后方相连形成软腭;E.第12周以后,原始腭和继发腭。原发腭包括前唇及前颌。
由于腭部的发育是由前向后逐渐融合的,故腭裂程度的评定应由后方的腭垂开始。裂隙程度最小的是腭部前方已发育完整的腭垂裂,其次为软腭裂,裂隙程度最大的为软、硬腭均未融合的完全腭裂。
两侧腭突与前颌相连后,其连接处形成腭前孔,鼻腭血管神经束即通过此孔分布于口腔的前颌及硬腭前部。胚胎学家常以腭前孔为界,称孔前的结构包括上唇、牙槽嵴和前颌部为“原发腭”,孔后的结构包括硬腭、软腭和腭垂为“继发腭”。据此胚胎和解剖学特点,完全性唇裂可具有牙槽嵴裂,而单纯的继发腭的全部裂开,则不具有牙槽嵴裂。狭义的完全性腭裂是指继发腭的全部裂开,但临床分类中所指的完全性腭裂包括牙槽嵴裂在内,为广义的完全性腭裂,广泛应用于临床。这点在唇腭裂的分类中值得注意。
唇腭裂的发生主要是由于胚胎早期胎儿口腔的唇部和腭部的中胚叶组织发育受阻所致。有多种因素可干扰颌面部的正常发育而导致面裂畸形。Jeannette Israel提出出生缺陷的原因为:①染色体异常;②单基因突变:包括常染色体显性、常染色体隐性、性连锁显性及性连锁隐性;③多因子遗传;④致畸因子;⑤散发病例,以及其他未知或不明原因的综合征。这些致畸因素可概括为遗传因素和环境因素两大类。
1.遗传因素
对唇腭裂患者进行遗传因素评价的重要步骤之一是弄清患者仅有唇腭裂或是还有其他畸形。若伴有其他畸形(无论大小),其评价及治疗会有很大差异。一般认为不伴其他畸形的唇(腭)裂为多因子遗传特征。而在伴其他畸形的患者则应考虑多因子遗传以外的因素,如潜在有染色体异常及已知或未知的遗传综合征的可能性。
唇(腭)裂可伴有多种染色体畸形,染色体异常可引起的畸形有脑膜脑膨出、前脑发育不全、肢体畸形、智力缺陷、发育不足、先天性心脏病等。伴有其他畸形可影响预后、治疗及遗传咨询等。据报道13%~50%的腭裂、7%~13%的唇裂和2%~13%的唇腭裂患者伴有严重的其他畸形。而伴有其他轻微畸形的唇/腭裂高达50%以上。双侧唇(腭)裂较单侧者伴发畸形更多,家族史阳性的患者伴发其他畸形的较多见。据较早期资料估计,唇(腭)裂婴儿中9%为死产,12%在出生后10天内死亡,这部分患者大多伴有其他严重畸形或综合征,而单纯的唇(腭)裂一般不会导致早期死亡。因此,对死产或新生儿期死亡的患儿应进行综合评价,包括尸检、X线检查和染色体研究,这些研究可为遗传咨询提供有价值的信息。
遗传率的高低可能与家族史询问的范围有关。询问范围越广,显示的遗传率越高。应以父系、母系前后三代为限。近年来学者们认为,唇(腭)裂的遗传率为20%,另80%发病原因是由环境或环境与遗传造成的。
多因子遗传是最常见的遗传模式,包括多种基因和环境因素同时发生作用,生成机体的形态和功能,同时也形成机体的遗传缺陷。基因的确切数目、它们之间的相互作用、环境因素等目前尚不清楚。在决定是否存在有定量的遗传特性或畸形时,阈值也是很重要的。
1970年,Fracer研究唇(腭)裂或腭裂中多因子阈值模型的预测,提出:
(1)人群发生率和亲属发生率多因子遗传的特征之一是人群发生率和亲属发生率之间的关系。就唇(腭)裂来讲,若人群发生率为1/2500,则期望的亲属发生率是2%,这与其所观察的资料相符。
(2)随亲属发生率下降而下降,这与三级亲属间的共有基因有关。
(3)受累亲属越多,危险性越大。说明亲属中有较多的基因,因而易超过阈值。
(4)性别有关的再发危险,低发性别较高发性别的再发危险大,因低发性别需要有较多的基因受到影响,即达到阈值后才发生畸形。
(5)再发危险随先证者畸形程度而异。若先证者为双侧唇(腭)裂,再发危险较先证者为单侧唇(腭)裂者要高。
(6)血亲由于血缘亲属的部分基因相同,所以和常染色体隐性遗传一样,多因子遗传时血亲中的发生率也增加。
(7)微型裂先证者亲属中有轻度唇(腭)裂或腭裂者,再发的危险增加。微型裂包括:在相应部位有非手术的瘢痕、牙槽突凹陷、黏膜下腭裂、分叉腭垂和先天性腭咽闭合不全。
在应用这种资料做家庭咨询时,应注意检查其家庭成员是否患有微型裂,在有面裂阳性史的家庭,微型裂应视为受累病例。
2.环境因素
先天性唇腭裂的发生是由于胚胎发育期受到某种因素的影响,发育受限而产生畸形。关于致畸因子目前仍不明确。一般认为可能的因素有:营养因素、药物因素、内分泌因素、感染、物理、化学损伤等。各家学者仍在进行深入的研究,试验造成动物腭裂模型的各种致畸因子,以探索更明确的发病因素。
实验毒理学研究可揭示致面裂的环境因素、致畸因子和可能的致畸机制。Stark和Warkang所做的动物实验提出的致畸因子分类可供参考。
(1)病毒感染:
可能致畸的病毒包括如风疹病毒、鼠病毒和巨细胞病毒等。
(2)有毒物质:
有毒物质尚未特别明确,但氮芥类、反应停以及和烷基化物等可能性较大。烷基化物类可包括:苯丁酸氮芥(痛可宁)、噻替派、秋水仙碱、硒、三乙烯亚胺三嗪、硼酸、水杨酸和氯环嗪。
(3)营养缺乏因素:
比较明确的有影响代谢产物为叶酸,还有其他如维生素A(过多或缺乏)、维生素、核黄素、镁和泛酸等。
一些抗代谢物如氨基蝶呤、半乳糖黄素、6-巯基蝶呤、重氮乙酰丝氨酸和氨基烟酸等也可产生致畸的作用。
(4)内分泌因素:
内分泌因素中的主要激素包括:类固醇激素(可的松、糖皮质激素、氢化可的松、促肾上腺皮质激素);性激素(睾酮、黄体酮);甲状腺激素和胰腺激素等。
(5)物理和机械因素:
供氧不足、羊水过多、羊水过少、放射线等。
上述致畸物质以各种不同的方式产生致畸作用,但不是每种致畸因子均可产生口面裂,同时这些物质总的说来都是实验性的,对不同种系的动物和不同的给药时间会产生不同的影响。其中哪些因素对于人类的影响更大还有待进一步研究。
至今为止,尚无一种明确的环境因素是口裂发生的明显的危险因素。目前有许多有关异质性的研究及对暴露的环境因素的评价的研究。随着科学的进步及对基因环境相互作用的进一步研究,可以揭开与口裂病因有关的秘密。
灵长类动物(包括人类)对多数致畸因子的作用都有很强的免疫力,虽然已有不少实验模型用以研究与腭裂发生有关的基本机制,但将这些结果转用于人类仍欠妥当。如可的松是诱导小鼠产生腭裂的一种成功的致畸因子,但绝大多数接受可的松治疗的孕妇,生育的子女都是正常的。因此,在人类母亲的可的松治疗与胎儿发生面裂之间可能并不存在明显的因果关系。致畸因子的介入时间在使实验动物产生面裂方面是至关重要的。在人类也是一样,唇腭部发育融合的时间在胚胎第6~9周之间,在这时期以前的任何干扰均可影响胚胎发育导致面裂畸形。有些相互联系的因素(如胚胎的遗传易感性和母体的生理和病理状态等),使确定可疑致畸因子的本质和作用变得更加困难。
总之,颌面部发育畸形的致畸因素是多方面的,它可能是多种因素在特定时期内发生作用的结果。故预防畸形的发生也只能采取综合性的措施,如保证孕期健康、注意全面的营养、避免各种维生素及矿物质的缺乏、孕早期避免精神刺激及过度紧张、避免接触放射线等有害物质、在医师的指导下服用适量的叶酸等。
唇裂、唇腭裂和单纯的腭裂统称为口裂。是最常见的出生缺陷之一,其发生率为1/500~1/1000。同种族、性别及社会经济因素有关。唇裂合并或不合并腭裂在美国本土发病率最高,为3.6‰,亚洲人为第二,日本为2.1‰,中国为1.7‰。男性与女性比为2∶1。
据中国出生缺陷监测协作领导小组于1989年公布的中国唇腭裂的流行病学调查资料,1986年10月~1987年9月全国29个省市945所医院监测的1 243 284例围产儿(28周~出生后7天)中共检出唇腭裂2265例,发生率为1.82‰。2000年在华西医大学报发表的《中国3766例非综合征性总唇裂的分析》一文中分析了我国1988~1992年非综合征性总唇裂的流行病学特征及发生率的动态变化趋势。全国30个省市、自治区,约500所医院参加监测,每年监测的围产儿数量40万~80万,占全国总出生数的2%~4%。五年共监测围产儿3 246 408例,单纯性唇裂(CL)1244例,唇裂合并腭裂(CLP)2522例,总唇裂(CL+-P)3766例。唇裂的发生率为3.8/万,唇裂合并腭裂为7.8/万,总唇裂为11.6/万。五年的发生率变化较稳定。
不论单纯性的唇裂还是唇裂合并腭裂,都以单侧多见,且左侧的几率大于右侧。男性非综合征总唇裂的发生率大于女性,在单纯性唇裂中,性别比为1.4∶1;唇裂合并腭裂中,性别比为1.6∶1;在双侧唇裂合并腭裂中性别比达到1.7∶1。说明男性在非综合征性总唇裂的发生中占优势,受累程度较女性严重,这与大多数国家的报道一致。
研究调查发现,我国非综合征性总唇裂的围产期死亡率较低,为0.15‰,但同时注意到了在死亡的围产儿中,出生七天内死亡的患儿达62%,以唇裂合并腭裂的患儿为多。
在讨论口面裂发生率的问题时还应考虑到以下几个方面:
1.口面裂发生频率随时间变化
纵观20世纪,其生活状态、工作环境、医疗保健的水平和生活方式等都发生了巨大的变化,口裂的发生率是否随着这些变化而逐渐发生变化是人们关注的问题。要进行这样的研究主要依靠于该疾病数据库的真实性和水平。否则可以得出假性的结果。
2.口面裂发生频率随季节的变化
在非综合征性唇腭裂的季节与患病率研究中发现夏季比冬季的患病率高,这可能与不同季节的饮食、感染的发生以及其他随季节变化的因素有关。可能还与怀孕的总体时间分布有关。比如在澳洲国家,春天及夏天的出生率要较秋天及冬天的高10%~20%。
3.口面裂和并发畸形
不包括已知病因的口面裂畸形,如单基因疾病(Van der Woude综合征)和染色体异常的疾病(如第18染色体三体)。对于非综合征口裂的严格确定取决于患者的追踪的间隔和总的长度。非常重要的是尽量详细地记录相伴畸形,然后进行分析。
不同的口面裂类型伴有全身畸形的比率不同,例如,法国东北部17年的研究显示,腭裂伴有全身畸形的比率为46.7%,唇裂合并腭裂为36.8%,而唇裂是13.6%。Cornel等的报告显示,唇裂合并或不合并腭裂为23%,腭裂为52%。
有资料显示,有近200种遗传性疾病与唇裂合并或不合并腭裂有关,有300余种遗传性疾病与腭裂有关。还有资料显示,同致畸物质有关和其他非遗传性的205种疾病同唇裂合并或不合并腭裂有关,而441种疾病同腭裂有关。上述的数据未包括同口裂有关的染色体疾病,且上述数字随着诊断手段的改进和对疾病的认识提高在不断变化。
目前国际有关发病率的数据主要是依靠ICBDMS(国际出生缺陷监视系统)和EUROCAT(欧洲先天畸形注册系统)所收集的资料。
腭裂:1°腭垂及软腭裂
2°不完全裂 软腭及部分硬腭裂开
3°单侧或双侧完全腭裂 软、硬腭全部裂开,并伴有牙槽嵴裂绝大部分伴有完全性唇裂
目前腭裂的分类仅限于临床观察的软组织畸形,对于软组织和硬组织畸形的不一致性尚未做出明确的分类。
1967年,“整形外科唇腭裂会议”根据胚胎发展的结构进行了分类:①原发腭裂:包括唇和牙槽嵴;②原发和继发腭裂:包括唇、牙槽嵴和硬腭;③继发腭裂:包括硬腭和软腭。
腭裂修复的主要目的有:①修复腭部的解剖形态:缝合腭部裂隙,将口腔与鼻腔隔开;②恢复腭部的生理功能:包括吞咽及语音功能。要达到恢复功能的目的,在延长软腭的同时需注意不损伤与腭部营养及运动有关的血管、神经及肌肉附着点,使术后软腭具有良好的活动度。
腭裂的修复方法很多,目前常用的方法可分为3大类:①封闭裂隙为主的腭成形术:通常称改良兰氏法(Langenbeck法)或双侧减张缝合术;②延长软腭的手术方法:如后推手术、二瓣法、三瓣法、四瓣法、腭部岛状瓣成形术、软腭Z成形术等;③缩小咽腔的手术方法:如咽后壁瓣成形术、腭咽肌瓣成形术、上提手术、腭咽环扎术等(见第32章)。腭裂手术更应强调的是功能长度及软腭的上抬功能,而不能过分强调绝对长度。













