英文名称 :proctitis
直肠炎是指直肠黏膜层、黏膜下层或肌层的炎症。轻者仅见于黏膜层,重者甚至累及直肠周围组织。由于很多结肠炎可以向下延伸至直肠,直肠炎亦可向上累及乙状结肠,因此临床中直肠炎和结肠炎往往不能完全区分。
按发病情况分类可分为急性直肠炎和慢性直肠炎,前者发病急,往往伴随着严重的肠道甚至全身症状;后者发病慢,全身症状稍轻,但肠道症状反复发作、迁延不愈,可因急性直肠炎长期不愈转化而来。
1.致病菌
机体免疫力下降的情况下,由各种致病菌引起。如链球菌、葡萄球菌、痢疾杆菌、放线菌、大肠埃希菌、结肠杆菌等。
2.寄生虫
血吸虫、阿米巴原虫、蛔虫、蛲虫侵袭所造成。
3.肛门直肠疾病
如痔、肛裂、肛瘘、肛隐窝炎、直肠息肉、直肠脱垂等肛门直肠良性疾病,也是引起直肠炎的常见原因。
4.放射性物质
近年来放疗技术的应用越来越广泛,因电离辐射造成的直肠炎发病率也逐渐增加,如前列腺、膀胱、子宫颈等的恶性肿瘤放疗后均可能引起直肠炎,损害肠功能严重者甚至导致患者死亡。
5.其他
直肠内异物、嗜食辛辣刺激性食物和饮酒、慢性腹泻患者、慢性肠功能紊乱、不合适的灌肠治疗,另外泌尿生殖系统感染如子宫内膜炎、阴道炎、附件炎、前列腺炎也可能引起直肠炎。
溃疡性直肠炎发病早期黏膜充血水肿,可见大小不等的浅溃疡,呈不规则地图状,局部肠黏膜表面坏死脱落,溃疡可累及黏膜下层。损伤与修复反复进行则可见炎性息肉形成,高出黏膜面,体积较小,多发。活动期黏膜呈扁平颗粒状。镜下可见肠黏膜隐窝有微小脓肿形成,血管扩张,大量炎性细胞浸润。消退期炎症细胞持续浸润,黏膜上皮细胞核仁增大、核分裂增多,黏膜结构紊乱。
梅毒螺旋体首先侵入黏膜及黏膜下层,造成局部小动脉炎,导致肠黏膜坏死形成表浅溃疡,进而直肠壁纤维组织增生,镜下可见炎性细胞浸润,血管壁内皮增生,管壁增厚,部分典型病例出现特殊的炎性细胞包绕小动脉的征象,局部淋巴结轻度肿大(图1)。少数患者可形成直肠梅毒瘤。晚期患者由于支配肛管外括约肌的神经受损,可出现大便失禁。
淋病的病变特征为化脓性炎伴肉芽组织形成以及纤维化,主要表现为急性卡他性化脓性炎,黏膜充血水肿,淋球菌在黏膜细胞内外均可造成破坏,侵入黏膜细胞并在其内繁殖,导致细胞瓦解;在细胞外时,由于巨噬细胞吞噬淋球菌,刺激炎性细胞聚集,局部出现炎症反应。急性炎症后伴随着肉芽组织修复和瘢痕形成,溃疡面的修复由鳞状上皮和肉芽组织完成,因此修复完成后可能造成局部组织变硬、失去应有的弹性,严重者可造成肛管直肠的狭窄。
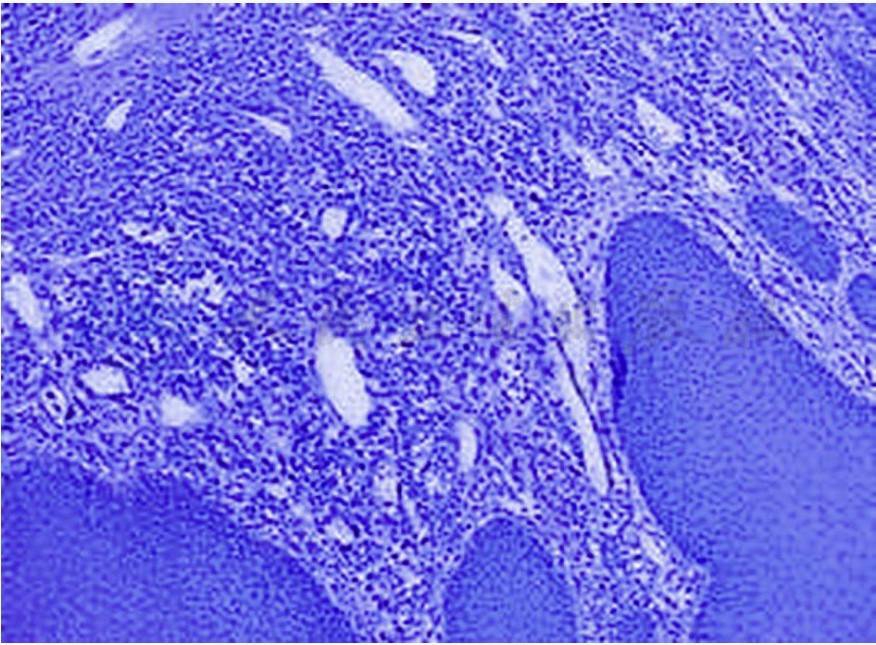
图1梅毒性直肠炎病理
内镜所见肠黏膜病变可进行以下分级:0级:肠镜轻度接触黏膜后无自发性出血或肠镜前方黏膜无自发性出血;Ⅰ级:肠镜前方黏膜无自发性出血,但肠镜轻度接触黏膜有出血;Ⅱ级:肠镜前方可见黏膜自发性出血及肠镜轻度接触黏膜有出血。
直肠肛管梅毒外生殖器部位感染多见,感染后2~4周出现硬下疳,同性恋者可由肛门皮肤及黏膜传染,取病变局部表面分泌物行微生物培养或直接行暗视野镜检,血清学诊断敏感度较高。外阴及肛周可见溃疡,多为单发,1cm左右,圆形,边界清楚,表面多有溃疡,无触痛。二期梅毒可见外阴肛周皮疹样病变,表面不平。
直肠指诊:直肠壁变硬,弹性消失,严重者可形成狭窄。
肠镜:可见单发或多发溃疡,呈不完整环堤状隆起,边缘不规则,表面凹凸不平,伴黏膜充血水肿(图2)。
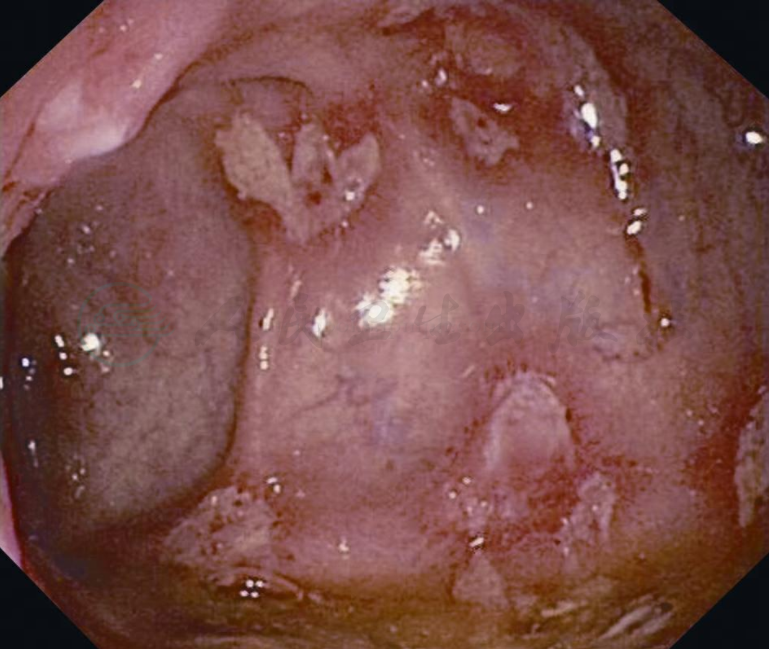
图2梅毒性直肠炎肠镜表现
超声检查:肛管及直肠感染性炎症患者的超声表现通常为肛管及直肠壁各层次的增厚。以黏膜、黏膜下层增厚为主,回声均质,血流丰富。溃疡性直肠炎早期可表现为低回声黏膜层增厚,慢性病例可表现为肠壁肌层增厚,部分患者表现为息肉样改变。直肠周围系膜内可见肿大淋巴结。
1.药物治疗
直肠炎的治疗方法很多,但首先应针对病因进行治疗。
(1) 痢疾:
治疗痢疾应服用呋喃唑酮(痢特灵)、链霉素、小檗碱等。中药可选服香连丸、木香槟榔丸、葛根黄岑黄连汤、白头翁汤等。
(2)阿米巴性直肠炎:
阿米巴性直肠炎应服用抗阿米巴药物,甲硝唑是目前预防和治疗厌氧菌所致炎症的较理想的药物,也是目前治疗各型阿米巴痢疾的首选药物,对阿米巴性直肠炎有显著的疗效。
(3) 结核性直肠炎:
结核性直肠炎应重视抗结核药物的治疗,选用链霉素、异烟肼及利福平等联合用药。
2.保留灌肠
一般每晚1次,7~10天为一疗程。常用的灌肠液有:美沙拉秦灌肠液、1%鞣酸溶液、1∶8 000高锰酸钾溶液、三黄液(黄连、黄柏、大黄)、10%大蒜浸液、50%白头翁汤、0.1%依沙吖啶溶液、5%小檗碱液、1%氯霉素溶液、0.1%呋喃西啉溶液等。以上药液常用量为20~50ml,最多不超过100ml。
3.放射性直肠炎的治疗
(1)非手术治疗:
放疗期间患者出现腹痛、腹泻、呕吐,将每日放射剂量减少10%,常可减轻腹部症状,同时亦不影响疗效。胆盐拮抗剂(考来烯胺)能结合肠腔内胆盐而对腹泻有较好的疗效。甾体类激素保留灌肠对急性和慢性放射性直肠炎都有一定的疗效,可以在激素的基础上增加抗菌药物(如甲硝唑)和锡类散,对直肠的炎症及出血有较好的疗效。
饮食调理和营养支持在放射性肠炎的治疗中具有重要地位。急性期应给予低油、无渣的饮食,少食含奶类及乳糖的膳食。营养支持在放射性肠炎治疗中的作用包括:①改善患者的营养状况和免疫功能,尤其是需要接受手术治疗的患者,可增强患者对手术的耐受力,减少术后并发症的发生;②可减少消化液分泌,缓解腹泻、腹痛等临床症状;③促进受损肠黏膜修复。
营养支持首选肠内营养,对于不能耐受肠内营养或肠内营养补充不足的部分,可由静脉营养补充。谷氨酰胺是肠黏膜细胞特异性营养物质,对肠黏膜的再生及维护肠屏障功能均具有重要作用,因此,对于已排除肿瘤复发的放射性肠炎患者,可在营养支持的基础上,给予谷氨酰胺和生长激素,行肠康复治疗。
(2)外科治疗:
多数放射性肠炎并发肠梗阻不属于急症,患者可以得到充分的支持治疗和术前准备,包括机体准备和心理准备。围手术期营养支持是保证手术成功的重要措施之一,如果可能,手术应该延迟到营养支持后机体获得正氮平衡,营养状况改善之后施行。而且术前应该考虑到癌灶复发的可能并做相应的治疗准备,若有复发或转移,需将手术治疗目标显著地下调并向家属详细交待。
1)肠切除、肠造口:
大约1/3的慢性放射性肠炎的患者在病程中需要手术治疗,其手术指征主要是因肠管狭窄所致的肠梗阻(82%),对于直肠外的放射性肠炎手术治疗的最佳方案存在着较大的争议。现有研究表明,选择受放射性损伤概率很低的肠管(如横结肠)做吻合可以减少吻合口缺血的可能,从而降低吻合口瘘的发生率。具有手术指征的放射性直肠炎,往往伴随着腹腔其他肠管的炎症,但是单从放射性直肠炎角度,此时应选择结肠造口术。若患者能够耐受,应切除病损肠管后再行近端结肠造口。需要强调的是,既往研究表明几乎有一半的乙状结肠造口因为术后发生坏疽、狭窄和出血而需要再次手术,而于横结肠或降结肠行造口的患者都未发生此类并发症。因此,造口部位应该选择位于照射野之外的肠管。
2)肠穿孔和肠出血的急诊手术:
放射性直肠炎发生急性穿孔时的临床表现可能很不明显,腹膜炎的典型表现通常没有或很局限。其原因可能是:因放射性损伤腹膜对炎性刺激反应不敏感;腹腔内严重的粘连将脓液和肠内容物局限;由于腹腔粘连膈下游离气体很少。但患者可以出现高热、心动过速、少尿等中毒症状,警示外科医师应考虑肠穿孔的可能,消化道造影可能会出现造影剂漏入腹腔的现象。
应采取最简单的手术方案行急诊手术探查,在穿孔的近侧作肠造口,另作一造口引流远端旷置的肠管。肉眼不易确定放射性损伤肠管的范围,所以肠切除范围需要谨慎地确定。术后需要遵循关腹前腹腔大量冲洗、放置有效的引流、腹壁单层缝合和术后营养支持的原则。
严重的放射性直肠炎可能会发生大出血,灌肠治疗可能有助于控制病情较轻的放射性直肠炎。对大量输血后仍然难以控制病情的患者则应该行降结肠造口术,造口术预防大出血的短期疗效较好。但是经过一段时间后仍有部分患者会再次出血而需要行肠切除术,如采用吻合器经肛门吻合仍可能行再吻合术。
3)放射损伤性肠瘘的外科治疗:
放射性肠病并发肠瘘的治疗可能非常困难,这一类瘘除具有其他原因所致肠瘘的病理生理如营养不良、内稳态失衡、感染等,尚有以下特征:①组织愈合能力差:闭塞性动脉内膜炎和间质纤维化使肠管易受损伤,愈合能力差,微小的损伤即可致瘘,且难愈合。瘘口周围受放射及漏出肠液双重损伤,呈板样纤维化改变,几乎无愈合能力。②腹腔粘连严重:肠瘘、腹腔感染使粘连更严重,呈“饼状融合”“冰冻骨盆”,难以松解。③病变呈进行性:初次治疗后残留的受损肠道继续演变,可再出现症状。④易出现复杂瘘:单发肠瘘发生后,肠液长期侵蚀周围黏着的已有放射性病损的器官(回肠、直肠、膀胱、阴道),致复杂瘘发生。
术前应做细致的准备和手术方案设计,首先需要确定肠瘘不是由癌症复发所导致的,排除癌症远处转移,仔细检查瘘道并行活检病理检查。围手术期营养支持极为重要,全肠外营养支持是首选的支持方法,有部分肠功能的患者可选择肠外营养联合肠内营养支持。目的是:①减少消化液分泌,从而减少瘘口溢出的肠液,减轻肠瘘邻近组织的感染和炎症;②纠正内稳态失衡;③供给足够的氮量和能量,改善患者的营养状况,使其能够耐受复杂的手术;④改善器官功能,降低术后并发症的发生率。术前的皮肤准备亦很重要,良好的引流可减少溢出的肠液对瘘口周围皮肤的浸渍,必要时可使用生长抑素减少肠液溢出。手术切口应选择在健康的腹壁上,避开射线照射过的部位。
放射性直肠炎肠瘘的手术推荐选择病变近侧肠造口,并尽量切除病变肠管。施行该手术应注意:①吻合口应建立在很少受放射损伤的肠管上,通常选择横结肠或降结肠;②旷置肠瘘;③应尽量切除病损肠管,缩短隔离旷置的肠襻;④旷置的肠瘘部位应放置有效的主动负压引流装置(如黎氏双套管)。该术式的主要缺点是:①旷置的已有放射损伤的肠管可继续发生病变,如出血、脓肿形成、放射诱发癌变等;②若旷置的肠襻过长,肠腔内细菌异常繁殖,易继发盲襻综合征。因此,若患者能够耐受,应尽量争取切除病变肠管。













