病例资料
患者,女性,25岁。因“头痛、恶心、呕吐2个月”于1998年3月13日收入神经外科。
现病史:患者于1998年1月13日(产后3天)开始出现头痛,为全头痛,夜间及卧位重,伴有明显恶心、呕吐。当地医院诊为“上呼吸道感染”,给予抗感染治疗后效果不佳。1月27日在当地医院行头颅MRI和MRA检查示左侧横窦显影不好,怀疑“左侧横窦血栓形成”,1月30日在当地住院,用地塞米松、泼尼松及甘露醇治疗后症状无明显好转。自诉2次腰穿压力均为500mmH2O,脑脊液蛋白增高(具体不详)。3月10日在当地经DSA检查后拟诊为“左侧横窦血栓形成”,用蝮蛇抗栓酶治疗3天未见好转,于1998年3月13日转入北京医院神经外科。
既往史:体健。
家族史:否认有遗传病家族史及类似病史。
入院查体:T 36.5℃,P 78次/min,R 16次/min,BP 140/100mmHg。神志清晰,言语流利,双眼视乳头明显水肿,余脑神经未见异常。四肢活动自如,腱反射对称,病理反射(-)。深浅感觉未见异常,颈无抵抗,Kernig征阴性。
辅助检查(外院):DSA:左侧横窦静脉血栓,累及上矢状窦。MRA:左侧横窦静脉血栓。
入院诊断
左侧横窦静脉血栓?
最终诊断
毛细胞型星形细胞瘤(pilocytic astrocytoma,PA)
入院后诊治
入院当日即做DSA发现左侧横窦显示不良,且整个脑循环时间延长,立即于双侧颈内动脉注射尿激酶各50万单位,后造影显示无明显改善,当时患者头痛有明显减轻,2小时后头痛又如从前,甘露醇治疗后头痛好转。3月17日再次于双侧颈内动脉内注射尿激酶各50万单位,症状仍未见好转且出现视力下降至0.8。
3月15日行腰穿,脑脊液(CSF)初压400mmH2O,放脑脊液20ml后测压力为80mmH2O,压颈迅速上升至180mmH2O,但不能迅速下降。CSF为新鲜血性,浑浊,内有絮状物。以后反复腰穿放CSF降低颅内压。3月26日,出现视物变形,请神经内科会诊,认为颅内静脉血栓证据不足,1998年4月6日转入神经内科病房。转入时患者有阵发性头痛(以夜间为重)、腰痛、右下肢麻木,走路乏力,查体左侧瞳孔稍大于右侧,左侧瞳孔对光反射迟钝,双侧视乳头水肿,左侧膝反射减弱,余神经系统未见异常。
入院后辅助检查
血、尿、便常规正常,肝肾功能、酶谱、血脂、电解质、血钙、血磷均正常。凝血象、血沉、类风湿因子、抗溶血性链球菌“O”和自身抗体均正常。
1998年1月27日,2月17日,3月11日3次头颅MRI、MRA、MRV:左顶叶有异常信号,左侧小脑脑膜T2像有条索状高信号,上矢状窦显示好,左侧横窦、乙状窦狭窄。3月16日头颅及整个脊髓MRI:颈、胸、腰段蛛网膜下腔内T1低信号T2高信号影,增强扫描示侧脑室、第三脑室及其蛛网膜下腔内和颈、胸、腰段蛛网膜下腔内可见异常信号显著增强(图1),核磁报告提示脑脊膜炎。


图1 脊髓MRI增强扫描:(A)显示脊髓及蛛网膜下腔异常高信号(短箭头),(B)显示L1至骶尾部蛛网膜下腔异常高信号(箭头)
进一步诊治
脑脊液墨汁染色阴性,隐球菌及真菌培养均为阴性。CSF结核杆菌PCR检查为阴性。CSF细菌涂片及培养均为阴性。血清及脑脊液ACE正常。
患者口服泼尼松治疗后头痛仍逐渐加重,4月22日胸髓MRI示椎管内髓外硬膜下条带状T1等信号,T2高信号影,较3月16日增厚;增强扫描后明显强化,包绕脊髓,后外侧明显,T10水平局部向脊髓左后侵犯,见结节状强化影。
进一步诊治
与患者家属充分沟通后,于1998年4月26日鞘内注射甲氨蝶呤3mg,地塞米松约3mg,后觉双下肢麻木急剧加重,头痛加重,全身不适,故停用鞘内注射。为降低颅内压,明确病变性质4月28日行右侧脑室引流术,同时取脑膜脑活检,病理报告为脑膜及水肿的脑组织。术后头痛稍改善。5月5日查体发现双侧病理征阳性,提示病情仍有所进展,且脑室引流管不宜长期放置。
为明确病变性质,1998年5月8日于腰骶部MRI增强高信号处行腰2椎板切开脊膜活检术。手术所见:局麻下切除L2棘突及椎板,沿正中切开硬脊膜,见蛛网膜与硬脊膜粘连,蛛网膜下为“鱼肉样”组织,质地韧,血运丰富,切口内未见边界,咬除部分鱼肉样组织送检。大体观察:灰粉色破损组织一堆,大小为0.7cm×0.6cm×0.7cm,质韧、呈“鱼肉样”。显微镜下所见:少许脊膜组织及肿瘤组织,肿瘤组织与脊膜组织分界不清,部分区域肿瘤细胞排列疏松,呈微囊状,部分区域肿瘤细胞排列比较一致,部分瘤细胞核不规则,核染色变深,瘤组织中可见Rosenthal纤维及嗜伊红小体,免疫组化染色显示瘤细胞胶质纤维酸性蛋白(GFAP)阳性。病理诊断:(腰2脊髓外硬膜下)毛细胞型星形胶质细胞瘤(图2)。
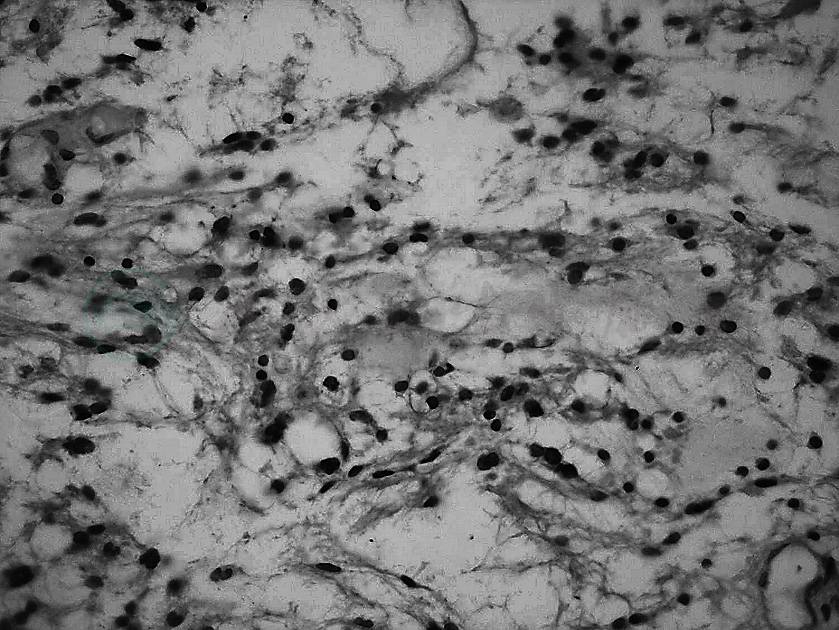
图2 活检病理:双极纤维样伸展的毛样细胞和星状细胞混合,伴有微囊改变。HE×100
治疗及随访
1998年6月初开始接受放椎管内化疗1个月,放疗4个月,患者头痛好转,引流管自行脱落后未行再次引流。
2000年6月(出院2年后)随访患者,仍较虚弱,但已可独立行走,生活基本自理。













