【主诉】
左侧肢体麻木、无力1个月余。
【现病史】
患者男性,19岁,山东人。患者于2005年3月无明显诱因出现左侧肢体麻木、无力,无意识障碍,无头痛,无发热,未行治疗。于3月20日左右上述症状加剧,左侧肢体活动不能,在当地医院静滴“脑复康”等药物(具体剂量不清)治疗4天,症状无好转。行头颅CT及MRI检查提示右额顶叶异常信号影,且为多发病变,性质不明。为明确诊断,4月2日遂来我院就诊,门诊以“右额顶叶多发占位性病变”收住我院。发病来,精神、饮食、睡眠欠佳,大小便正常,体重无明显改变。
【过去史】
既往体健,否认有肝炎、结核等传染病史。无药物过敏史。预防接种史不详。
【个人史】
生长于原籍,职业为木工。否认有外地居住史,无烟酒等不良嗜好。无疫水接触史,无放射性物质及毒物接触史。
【家族史】
父母体健,否认家族成员中有遗传病及传染病史。
【查体】
体温:36. 5℃,脉搏:80次/min,呼吸:18次/min,血压:110/70mmHg。内科系统检查未见异常。神经系统检查:神志清楚,言语流利。计算力、理解力、记忆力、定向力正常。右利手。嗅觉粗测可,视野粗测可,右眼视力稍差。眼底检查见视乳头苍白,A∶V= 2∶3;两侧瞳孔等大等圆,直径约3mm,对光反射灵敏。双眼同轴居中,无眼震,无复视。眼球各方向活动正常。额、面部痛觉对称,咀嚼肌有力,角膜反射存在。双侧额纹、鼻唇沟对称,双睑闭合有力,口角无低垂。双侧听力粗测正常,Rinne试验气导大于骨导,Weber试验居中。软腭居中,无声嘶及饮水呛咳,咽反射正常。双侧转头、耸肩对称有力。伸舌居中,未见舌肌萎缩及纤颤。
四肢肌容量正常,右侧肢体肌力5级,左上肢近端肌力2级,远端0级,左下肢近端2级,远端0级。右侧肢体肌张力正常,左侧肢体肌张力较高。双侧肢体痛、温觉、音叉振动觉对称正常。右侧肢体腱反射活跃,左侧亢进,Romberg(-)。左侧Hoffmann征(+),右侧Hoffmann征(-),双侧Babinski征、Chaddock征(+)。左侧踝阵挛(+),髌阵挛(+),右侧(-)。颈软,Kernig征(-)。括约肌功能正常。划痕试验阴性。
【辅助检查】
1.血常规、凝血四项、血生化、肿瘤标记物、尿便常规均未见明显异常。心电图、胸片均正常。
2.脑脊液化验 压力80mmH2O,MBP升高,蛋白升高。
3.双眼视力及眼底检查 右侧视力0.5+,左侧视力0.9,双眼底视乳头色苍白,颞侧明显,边界清楚,网膜色泽可,血管正常,黄斑中心区光弥散,诊断:双视神经萎缩。
4.头颅MRI右额顶叶可见大小不等四个病灶,呈T1WI低信号、T2WI高信号(图1~图3),FLAIR可见同心圆样类圆形病灶(图4),增强呈环形强化或C形强化(图5,图6)。
图1 头颅MRI轴位T1WI示右额顶叶大小不等四个低信号影
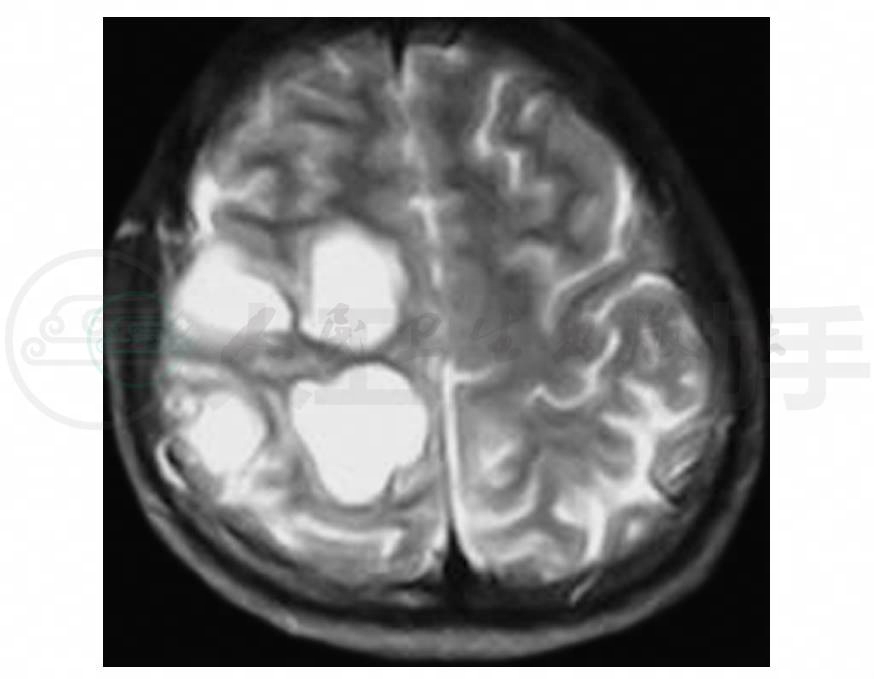
图2 头颅MRI轴位T2WI示右额顶叶大小不等四个高信号影
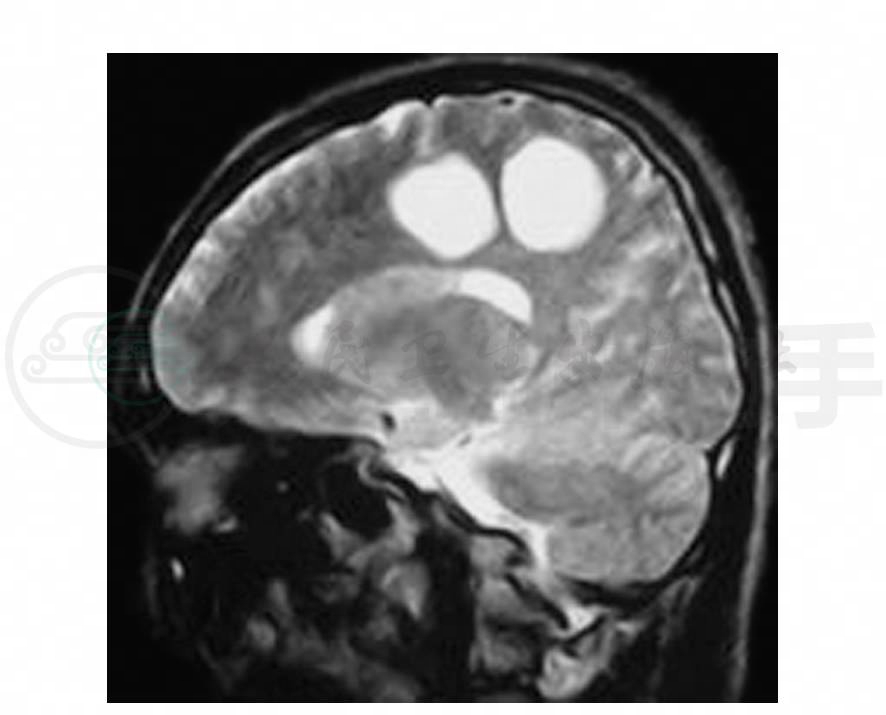
图3 头颅MRI矢状位T2WI示右额顶叶高信号影
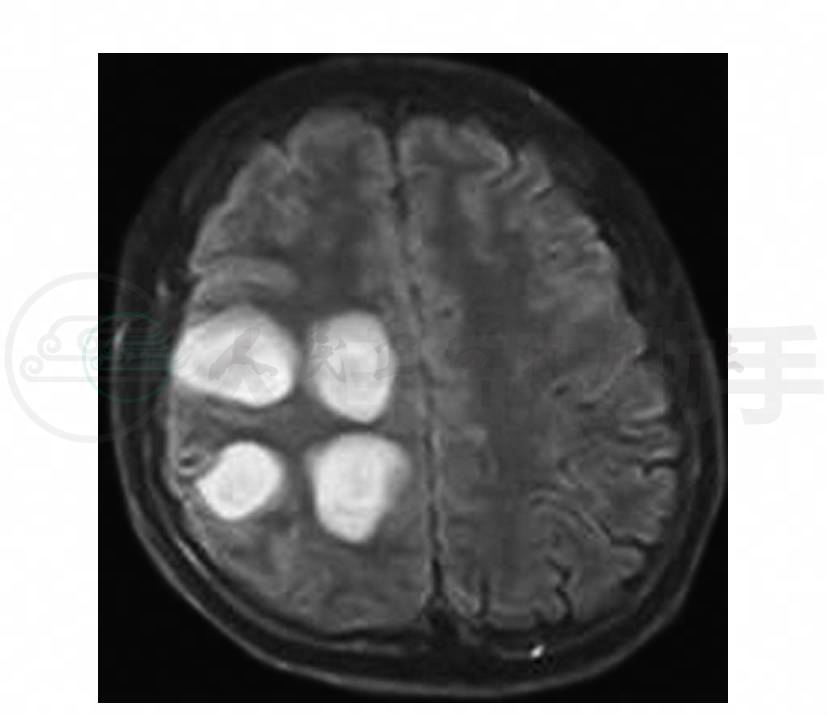
图4 头颅MRI轴位FLAIR示四个同心圆样类圆形病灶
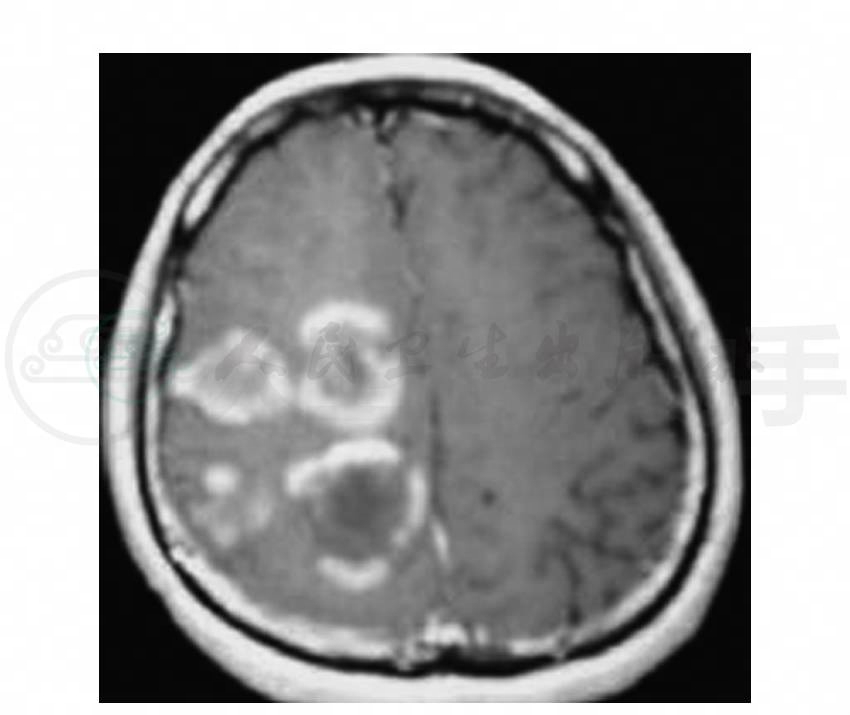
图5 头颅MRI轴位T1WI增强扫描示病灶呈环形或C形强化
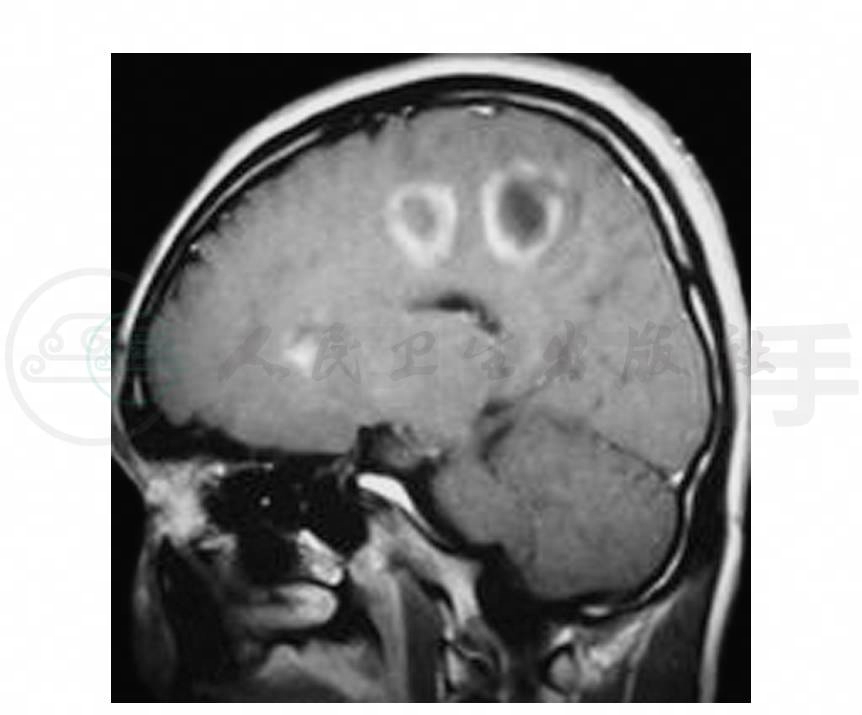
图6 头颅MRI矢状位T1WI增强扫描示病灶呈环形或C形强化
【诊治经过】
入院后患者病情无明显加重,于4月6日在神经外科行无框立体定向占位病变活检术。
【病理结果】
取材部位:右额叶脑组织。
镜下可见病变脑组织结构解离,其周围可见大量格子细胞和少量Creutzfeldt细胞,星形细胞反应性增生,脑白质分层脱髓鞘。脑组织血管周围可见淋巴细胞“套袖”样浸润(图7,图8)。LFB(luxol fast blue)染色示脑白质分层状脱髓鞘,髓鞘脱失与髓鞘相对保留区相间存在(图9)。格子细胞内可见吞噬蓝染的髓鞘碎片。病理诊断:炎性脱髓鞘病,结合临床考虑为同心圆硬化。
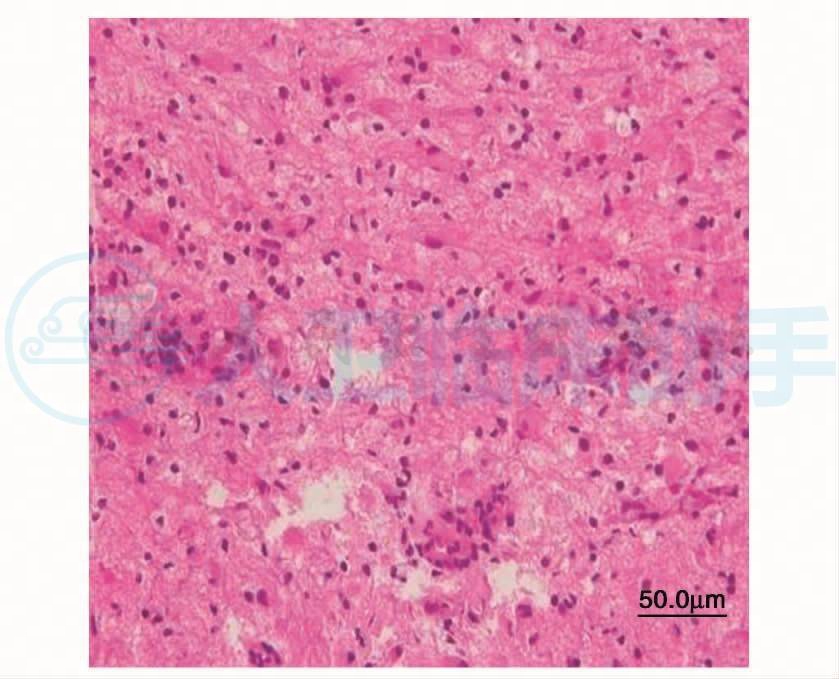
图7 脑组织结构解离,其周围可见大量格子细胞和少量Creutzfeldt细胞,星形细胞反应性增生,HE×400
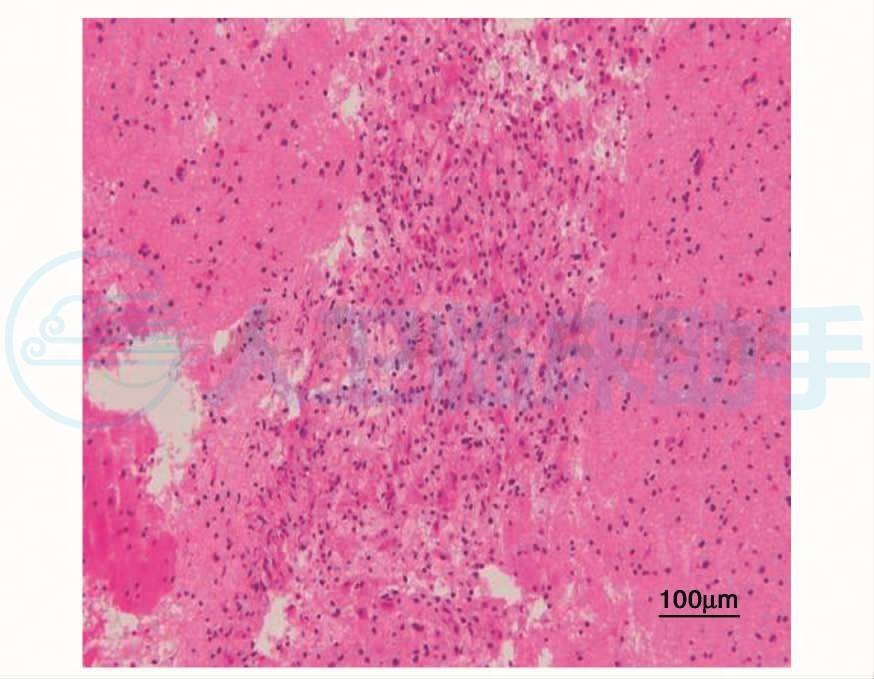
图8 脑组织结构解离,脑白质分层脱髓鞘,血管周围可见淋巴细胞“套袖”样浸润,HE×200

图9 脑白质分层状脱髓鞘,髓鞘脱失与髓鞘相对保留区相间存在,LFB×100
术后以“右额顶脱髓鞘病变”转入我科治疗,给予甲泼尼龙1g溶于氯化钠注射液250ml中缓慢静脉滴注,每日1次,每3天逐渐减量(1g→500mg→240mg→160mg→80mg→40mg),以后改口服甲泼尼龙片32mg 1次/日,每7天减量4mg直至停药。并给予胃黏膜保护剂、钙剂、氯化钾缓释片等。2010年10月随访,患者恢复良好,未见复发。













