【主诉】
视物不清37年,双下肢麻木4个月。
【现病史】
患者,男性,51岁。患者于14岁时感冒后出现右眼疼痛、眼球红肿,视力略减退,在当地医院诊断为“角膜炎”,治疗后症状消失。20岁右眼又连续发作两次“角膜炎”,症状同前,治疗后视力较前明显下降。32岁时右眼再次出现上述症状,右眼视力下降至0.3,当时无双下肢麻木及尿便障碍。上述几次发作均诊断为“病毒性角膜炎”,均以感冒为诱因。39岁时无明显诱因出现左眼视物不清,球后疼痛明显,无结膜红肿,在外院诊断为“视神经炎”,治疗后双眼视力恢复至0.6。40岁时再次出现右眼视力下降,伴视野缩小,在外院诊断为“视神经萎缩”,予激素治疗效果欠佳,右眼视力降至可见指数。51岁时无明显诱因突发上腹及胸部针扎样疼痛,就诊于外院给予“胃复安和山莨菪碱”肌注后略缓解,第2天上午突然出现左下肢麻木,半小时后右下肢麻木,一周后症状加重,并出现腰腹部束带感,排尿费力、尿不尽等现象。约10天后出现便秘,需“开塞露”通便。同时出现双眼视物模糊,腰部束带感及双下肢麻木感逐渐明显,视物模糊随之加重。在外院行胸MRI检查发现胸髓内病灶,诊断为“视神经脊髓炎”,用“甲泼尼龙”冲击治疗6天,上述症状好转。出院后11天病情再次加重,在外院再次用“激素和丙种球蛋白”治疗未见好转,为进一步诊治来就诊于我院,以“视神经脊髓炎”收入我科。
【过去史、个人史及家族史】
既往于1992年发现丙肝,经干扰素治疗后好转。否认其他病史。
【查体】
内科查体未见明显异常。神经系统查体:视力左侧0. 25,右眼30cm指数,视野大致正常。两侧瞳孔等大等圆,直径约3mm,对光反射灵敏,晶体皮质混浊,眼底及视盘颜色苍白,视神经萎缩。余脑神经查体未见异常。四肢肌容量及肌张力正常,肌力5级。T3水平以下皮肤痛觉减退,左侧较右侧重,T8以下音叉振动觉减弱,位置觉正常。双侧指鼻试验、跟膝胫试验稳准。双上肢腱反射活跃,双下肢腱反射对称正常。双侧腹壁反射消失。双侧病理征阴性,颈软,克氏征阴性。
【辅助检查】
1.血常规、凝血四项、血生化、肿瘤标记物、尿便常规均未见明显异常。心电图、胸片均正常。
2.脑脊液化验 压力120mmH2O,脑脊液蛋白367mmol/L,糖2.8mmol/L,氯120mmol/L,细胞数正常,MBP 6mg/L(正常值<5mg/L),IgG合成率65. 9mg/ dl(正常值-9.9~3.3mg/dl),寡克隆区带阳性。
3.视觉诱发电位 可见P100潜伏期延长,波幅下降。4.胸椎MRI示 T1-7髓内长T1、长T2异常信号,未见明显强化(图1,图2)。
5.头颅MRI示 左顶叶白质内有一小病灶(图3)。

图1 胸椎MRI T2WI示T1-7髓内异常高信号
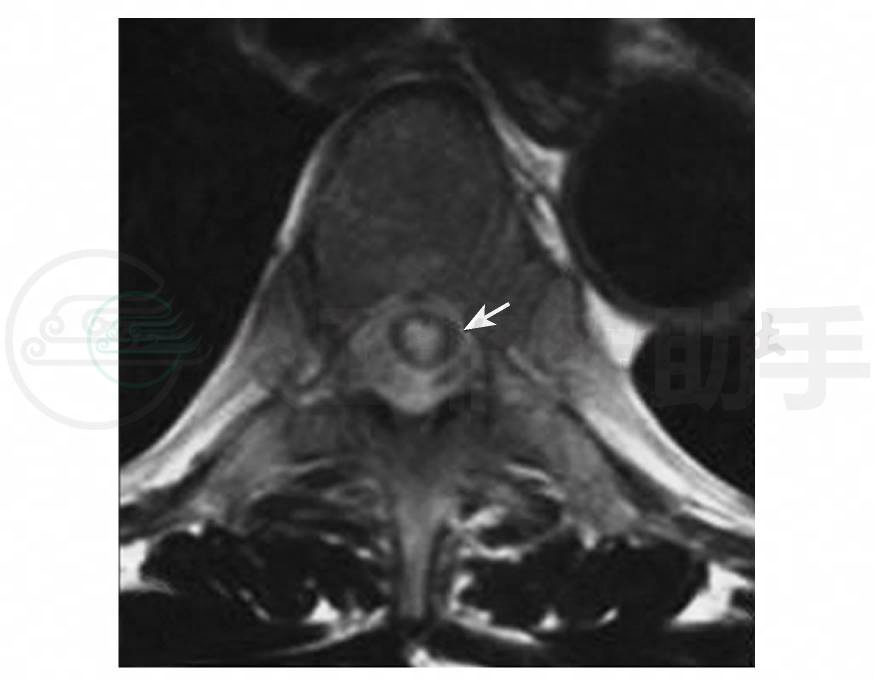
图2 胸椎MRI轴位T2WI示病灶居中呈高信号
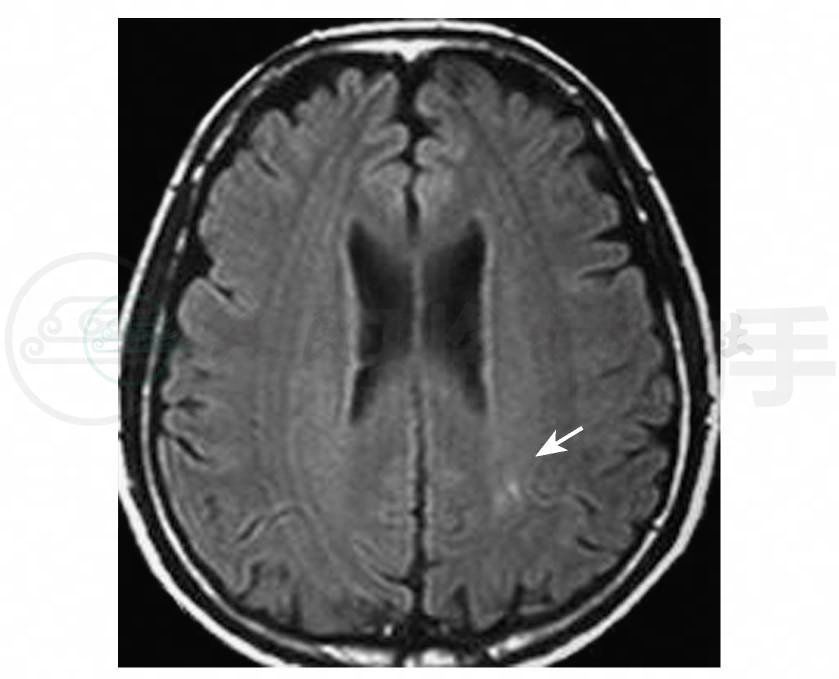
图3 头颅MRI轴位FLAIR示左侧枕叶皮质高信号
入院后病情无明显加重,给予相关抽血化验及腰穿脑脊液检查,并行头颅及脊髓影像学检查。
目前患者恢复良好,未见复发。予以甲泼尼松冲击治疗,从1g开始每3天半量递减(1g→500mg→240mg→160mg→80mg→40mg),并配合丙种球蛋白静滴(10g/d,共10天)。经过治疗患者视力及脊髓症状明显好转。2010年9月随访患者遗留肢体麻木,视力未完全恢复正常,未见复发。













