上消化道出血是肝硬化的常见并发症,多是由于门脉高压性食管胃底静脉曲张破裂或门脉高压性胃黏膜病变所致,临床医生对此非常熟悉,并多能熟练应对。
淋巴瘤是淋巴结或淋巴组织的免疫系统恶性肿瘤,常累及淋巴结、脾、扁桃体及骨髓组织,也可侵犯结外淋巴组织,在免疫功能缺陷的患者发病率增加。其累及胃肠道部位以小肠多见,常因腹痛、包块、消化道大出血施行手术而确诊。
本病例患者已患原发性胆汁性肝硬化多年,反复发生消化道出血,始终按照食管胃底静脉曲张破裂出血治疗,但最终被证实出血原因是小肠淋巴瘤。由此提醒我们,有时候不能单纯地以一元论思考问题,要想到临床疾病的多元性和复杂性,尽可能完善相关辅助检查。
病例介绍
患者老年女性,慢性病程,以“腹胀10余年,间断黑便1年,加重伴乏力1个月”为主诉入院。
现病史:患者10余年前无明显诱因出现肝区不适、腹胀及消化不良的症状,曾在外院和我院多次住院治疗,明确诊断“原发性胆汁性肝硬化”,平素口服熊去氧胆酸等保肝药物,曾有过两次消化道出血,经胃镜证实为食管胃底静脉曲张出血,经药物保守治疗好转。近1年来,患者间断排黑便,多次化验发现血红蛋白明显低于正常,便潜血阳性,均以“肝硬化、消化道出血”为诊断住院,经止血、抑酸、输血治疗后好转出院。近1个月黑便较频繁,外院化验血红蛋白50g/L,输注红细胞悬液800ml。近1周以来,乏力、头晕明显,入院前1天在我院急诊化验血常规示血红蛋白进一步下降,予输血治疗后收入我科。患者病来无发热,无咳嗽咳痰,无胸闷气短,无心前区不适,无尿急尿频尿痛,无排尿困难,饮食差,睡眠可,体重较前减轻12kg。
既往史:20年前患有风湿病,有关节疼痛,服用中药治疗。否认高血压、糖尿病、冠心病史,否认乙肝及结核病史,有输血史。
个人史及家族史无特殊记载。
入院时查体:体温37.0℃,脉搏88次/分,呼吸8次/分,血压90/50mmHg。推入病房,神清语明,查体合作,贫血貌。周身皮肤黏膜无黄染,未见肝掌及蜘蛛痣。浅表淋巴结未触及肿大。结膜苍白,巩膜无黄染。心肺未及异常。腹平软,未触及包块,无压痛、反跳痛及肌紧张,肝脾肋下未触及,移动性浊音阴性,肠鸣音4次/分。双下肢指压痕阴性。
辅助检查:
血常规(我院急诊):白细胞3.3×109/L,血红蛋白31g/L,血小板66×109/L。
肝功能:总蛋白48.0g/L,清蛋白22.0g/L,谷丙转氨酶62U/L,谷草转氨酶90U/L,碱性磷酸酶170U/L,谷氨酰转肽酶350U/L,总胆红素76.4μmol/L,直接胆红素52.8μmol/L,间接胆红素23.6μmol/L。
抗线粒体抗体M2(+);抗核抗体1:100(+)。
肝炎病毒标志物均阴性。
入院诊断:1.原发性胆汁性肝硬化;2.消化道出血。
入院后按照肝硬化门脉高压性出血给予常规保肝、抑酸、输血、补液治疗,患者黑便次数明显减少,病情稳定。建议胃镜、腹部CT检查进一步明确消化道出血原因,但患者及家属认为以往已经有过数次类似情况,都是按照食管胃底静脉曲张破裂出血治疗,这次也应该是这个原因,所以拒绝腹部CT和胃镜检查,要求单纯治疗。
鉴于患者的意愿,并且病情逐渐稳定,我们暂时继续现有的治疗。但是经间断输注红细胞悬液后,患者血红蛋白始终在60g/L左右,多次复查便潜血也均在3+至4+。既然考虑门脉高压所致的食管胃底静脉曲张性出血可能性大,我们在原有治疗基础上加用了生长抑素持续静脉泵入降低门脉压力,治疗4天后,复查便潜血和血红蛋白较前没有改善,仍然需要隔日1次为患者输注红细胞悬液。
经过多次与患者及家属沟通,患者最终同意复查胃镜。胃镜示:中度食管静脉曲张,RC征阴性;胃黏膜充血、糜烂。
胃镜未见明显出血部位,食管和胃腔内也没有见到陈旧性出血或血痂,但是也不能轻易否认上消化道出血,因此,在继续抑酸、止血、降低门脉压力治疗的基础上,我们又加用了特利加压素收缩内脏血管从而起到止血的作用。经过将近1周的治疗,患者病情非但没有起色,血红蛋白反而再次降至50g/L。
患者重度贫血与出血量不相符,外周血象显示为小细胞低色素性贫血,为了进一步了解贫血的原因,有必要完善骨髓穿刺检查。骨髓穿刺结果:粒系、红系、巨核产板系统均呈增生减低表现。很多原因都可以解释骨髓增生低下,如肝硬化本身对骨髓造血可以产生抑制作用;长期的慢性失血可以造成铁及其他造血因子的严重缺乏等。再次说服患者及家属,患者同意做肝脏增强CT检查,结果在肝脏发现多个低密度占位病灶(图1),增强表现高度怀疑转移瘤。进一步完善中下腹部增强CT,在盆腔内发现一巨大占位(图2),起源于小肠壁,提示恶性间质瘤可能性大。
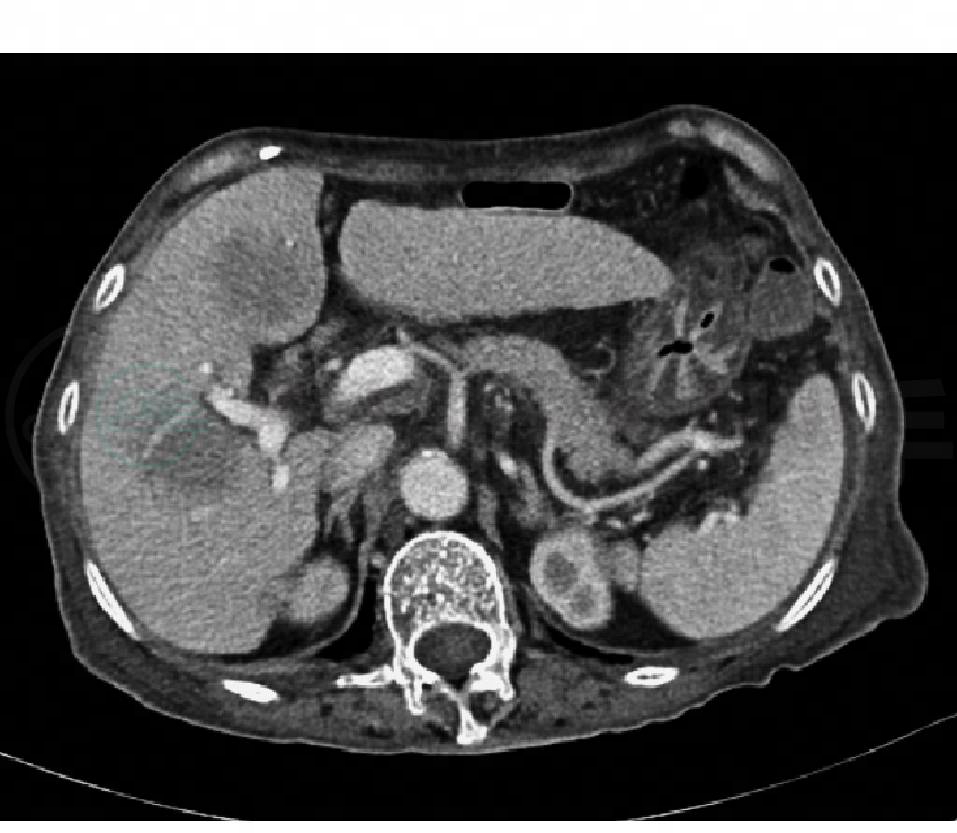
图1 肝脏增强CT
肝脏多个低密度占位病灶
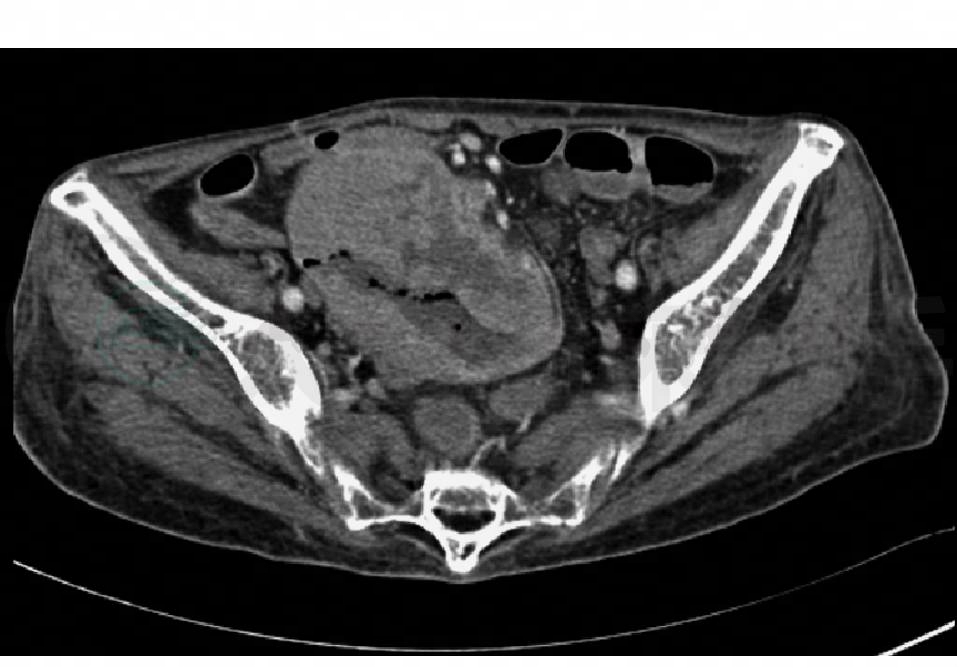
图2 中下腹部增强CT
右下腹小肠肠壁较大肿块
我们由此推断:患者近期的消化道出血源自小肠间质瘤出血,肿瘤破向肠腔内,导致长期慢性、持续性出血;患者10余年前已经明确诊断原发性胆汁性肝硬化,并有门脉高压性食管胃底静脉曲张性出血,伴有脾功能亢进及凝血机制的异常,化验抗线粒体抗体M2阳性,该诊断明确,不排除在免疫性肝病的同时发生肿瘤的可能;因为是低位小肠的肿瘤,所以抑酸等针对上消化道出血的治疗措施无效,可以解释此前我们难以控制出血的症结所在。
确诊之后,立即转外科手术切除肿瘤。但是,术后病理得出的结论并非小肠间质瘤,而是小肠非霍奇金性淋巴瘤。具体描述如下:取材为小肠肿物,环管腔一周,肿物占据肠壁全层,中心母细胞样淋巴细胞浸润增生。免疫组化:CD20(+),Ki67(+≥50%),CD3(散在+),CD10(-),BC1-6(-),MuM-1(+)。结论:小肠非霍奇金弥漫大细胞淋巴瘤,符合生发中心外起源。
明确诊断:1.消化道出血;2.小肠非霍奇金淋巴瘤;3.原发性胆汁性肝硬化。













