患者,男性,67岁,农民,因反复咳嗽、咳痰5年,再发两余月,气促20余天,于2009年3 月27日入院。患者诉近5年来冬春季受凉感冒后反复出现咳嗽、咳痰,痰呈白色泡沫状,量不多,无发热、胸痛、胸闷、咯血等。自服“感冒药”后缓解,此次2个月多前受凉后出现咳嗽,不剧烈,咳白色泡沫痰,量不多,易咳出,无畏寒、发热、咯血、胸痛等,自服感冒药后症状不缓解,2009年2月10日就诊于当地医院,考虑诊断为“支气管炎”,予以抗感染等治疗,仍有咳嗽,3月初渐出现气促症状,活动后明显,渐加重,为求进一步诊治遂来我院我科。既往“眩晕症”“糖尿病”3个余月,确诊1个月,服二甲双胍及格列吡嗪治疗,糖尿病控制可。无药物过敏史。从事养路工人工作31年,长期与粉尘接触。吸烟40余年,每天2包,已戒1年;饮酒1斤/天(白酒),已戒3个月。
入院查体
T 36.2℃,P 90次/分,R 20次/分,BP 135/75mmHg,SpO2 93%。浅表淋巴结未扪及肿大,双肺语颤对称,叩诊清音,听诊双下肺可闻及散在湿啰音;无明显胸膜摩擦音,心脏、腹部和神经系统检查均无明显异常。
辅助检查
血常规WBC 8.3×109/L,N 75.00%↑;腺苷脱氨酶21.4U/L;血沉62mm/h↑;C反应蛋白8.44mg/L↑;大小便常规、血气分析、肝肾功能、结核全套(-);痰培养(-)。肾、输尿管B超:未见明显异常声像;心脏彩超:主动脉瓣退行性变,三尖瓣反流(轻度),左室顺应性减退,收缩功能测值正常范围。
一、诊治经过
患者入院后考虑肺间质疾病合并感染,予以头孢哌酮/舒巴坦抗感染、化痰、解痉、控制血糖等治疗。胸部CT(图1)示:①双肺结核并纵隔淋巴结肿大、钙化。②符合COPD,双肺尖多发肺大疱。③双肺间质性病变合并感染。④右侧胸腔少量积液,双侧胸膜增厚、粘连。
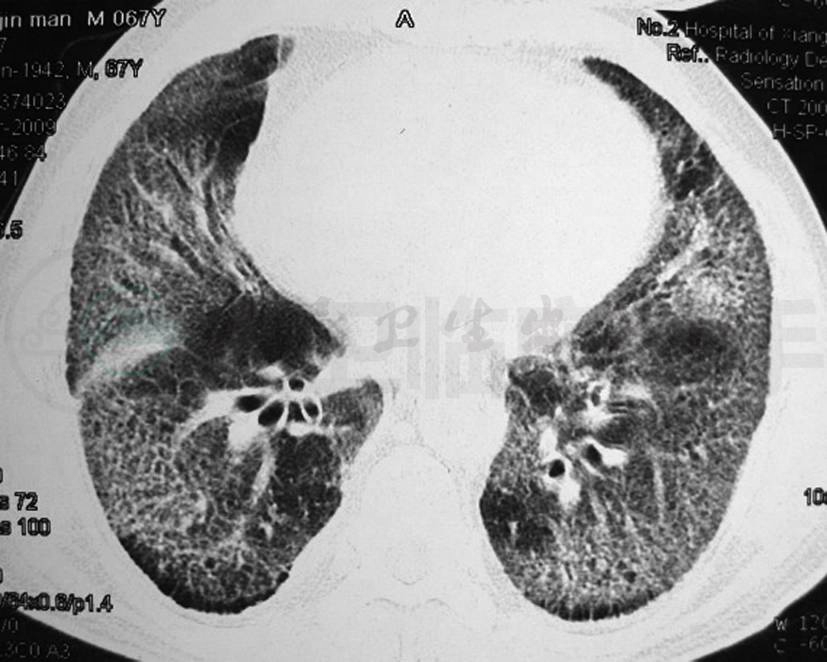
图1 肺CT(2009-03-30)
因患者双肺弥漫病变性质不明,予纤维支气管镜检查,镜下未见明显异常。经支气管镜行右中叶灌洗、穿检,并行肺活检。灌洗液见少数尘细胞,个别纤毛柱状上皮细胞,较多组织细胞,少数分叶核细胞,淋巴细胞,未见恶性细胞。肺组织病理回报:镜下见肺泡间隔纤维组织增生,肺泡(及细支气管)变窄,上皮增生,轻度异型。因支气管镜及肺活检未能确诊,于是进一步行系统性疾病的排查。24小时尿蛋白定量:190.5mg/L↑。免疫学检查:IgG 17.7g/L↑,IgA 2.3g/L,IgM 1.04g/L,IgE 0.13g/L,C3 1.01g/L↓,C4 0.12g/L↓,故考虑是否结缔组织疾病所致。完善自身抗体等相关检查,抗核抗体(ANA)(+,1∶40,均质型);抗中性粒细胞胞浆抗体(ANCA)、抗ds-DNA抗体(-);可提取性核抗原(ENA)14项:抗SS-A抗体(+++)、Ro-52(52kDa)(+++)、抗Scl-70抗体(+++);血管炎三项:抗ENA抗体-髓过氧化物酶抗体(MPO)(+)、抗ENA抗体-蛋白酶3抗体(PR3)(+)。鉴于SSA为干燥综合征相对特异性指标,予行右下唇腺活检:涎腺结构完整,未见淋巴细胞浸润。考虑抗Scl-70抗体为硬皮病相对特异性指标,需排除硬皮病的可能。再反复询问患者得知其面部皮肤出现轻微硬化症状,曾有遇冷后双手发乌变黑现象,结合所有检查临床诊断考虑系统性硬化症,予泼尼松龙片30mg口服每天一次及对症支持治疗等,患者自觉症状好转出院。半月后门诊复查肺部CT(图2)示双肺病灶明显吸收好转。
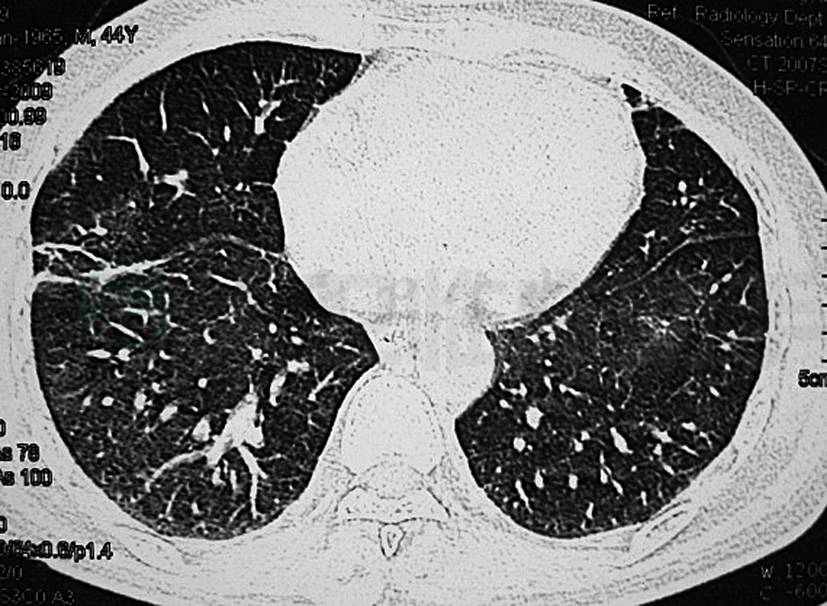
图2 肺CT(2009-04-13)
二、最后诊断
系统性硬化症,继发性双肺间质病变。













