李旭、周丹、李丽、潘志强
复发性软骨炎(relapsing polychondritis,RP)是一种致病机制不详、不同部位软骨组织反复和进行性炎症的自身免疫病。临床表现多种多样,主要表现为间歇性疼痛、耳部及鼻部畸形,同时可累及眼部、皮肤、肾脏及神经系统。累及喉部及心血管系统是主要致死原因。十分罕见,年发病率3.5例/百万人口;有50%患者有眼部表现,但其中只有10%的患者出现角膜病变。
RP是一种自身免疫性疾病,其病因及致病机制至今仍不清楚。有研究表明RP患者细胞免疫功能改变与自身抗体反应异常有关,并且通过淋巴细胞转化或巨噬细胞移动抑制技术已经证明了细胞对软骨提取物的免疫反应性。组织病理发现,RP患者的病变组织中既有循环抗体又有免疫复合物沉积。它们是针对天然和变性的Ⅱ型胶原和Ⅸ和Ⅺ型胶原产生的,而这两种胶原是软骨中主要的细胞外支架的重要组成部分。
复发性软骨炎是一种罕见的、发病机制不详的、不同部位软骨组织反复和进行性炎症的自身免疫病,可累及眼部。本病例患者为老年女性,因“左眼红、视物不见20天”就诊。既往反复双眼角膜融解病史。双眼角膜边缘融解,晶状体混浊,眼底不见。风湿免疫科诊断为“复发性软骨炎”并治疗,全身及眼部情况稳定后,眼科进行手术治疗,术后患者视力提高。
角膜融解;复发性软骨炎;自身免疫性疾病
患者女性,65岁。因“左眼撞伤后眼红、视物不见20天”于2020年4月16日就诊于首都医科大学附属北京同仁医院(以下简称北京同仁医院)角膜专科门诊。20天前,患者因左眼被羊角撞伤来北京同仁医院急诊,急诊CT可见左眼球大小及形态异常,诊断为“左眼巩膜裂伤”,行巩膜裂伤缝合术。手术中见角膜缘后2~3mm大范围巩膜裂伤,眼内容物脱出,巩膜大范围融解变薄。术中清洁伤口,还纳眼内容物,7-0线缝合伤口。术后常规抗炎抗感染治疗。患者门诊规律复诊,为提高视力,来角膜专科门诊就诊。眼部检查:视力右眼无光感,左眼眼前手动。眼压NCT(非接触性眼压)测不出,指测右眼眼压T-1,左眼Tn。双眼眼睑红肿。右眼结膜充血、巩膜变薄,4点及8点巩膜可见黄豆大小肿物。角膜鼻侧融解,基质变薄,角膜新生血管植入,前房中深,瞳孔不圆,虹膜后粘连,晶状体混浊。眼底未及。左眼结膜充血,巩膜大范围变薄,可见巩膜缝线。角膜近全周融解,周围新生血管长入。瞳孔区血性机化膜,隐见人工晶状体,眼底窥不入(图1)。双耳耳郭畸形,双手小关节畸形。
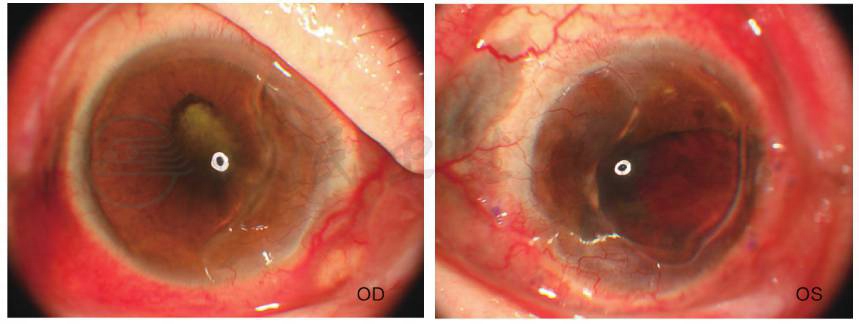
图1 患者门诊就诊时(2020年4月16日)双眼外眼像
右眼结膜充血、巩膜变薄,并且发现4点及8点区肿物,角膜鼻侧融解,基质变薄,角膜新生血管(corneal neovascularization,CNV)存在,前房中深,瞳孔不圆,虹膜后粘连,晶状体混浊,眼底未及;左眼结膜充血,巩膜大范围变薄,可见巩膜缝线,角膜近全周融解,周围新生血管长入,瞳孔区血性机化膜,隐见IOL,眼底窥不入。
引自:主编:.同仁眼科疑难病例精析:同仁眼科临床病例讨论会1.第1版.ISBN:978-7-117-33030-5
患者曾于2014年在北京同仁医院诊断为双眼角膜融解,予以0.1%他克莫司滴眼液、妥布霉素地塞米松眼膏、复方新霉素多黏菌素滴眼液、重组牛碱性成纤维细胞生长因子滴眼液进行免疫调节、抗炎、抗感染、营养角膜治疗。并怀疑因全身免疫疾病引起双眼角膜融解,嘱患者风湿免疫科就诊。风湿免疫科检查风湿因子均为阴性,并未诊断自身免疫性疾病,予口服激素治疗,观察随诊。2016年患者自觉双眼疼痛、视力下降,于外院诊断为“双眼蚕食性角膜溃疡”,具体治疗方式不详。后右眼继发青光眼,眼压最高40mmHg,于外院行睫状体光凝,于2016年12月发展为青光眼绝对期。2017年因“左眼老年性白内障”于外院行左眼白内障超声乳化联合人工晶状体植入手术。2019年因耳部及面部问题在外院诊断为“耳郭软骨炎”及“湿疹”。具体治疗方法不详。
眼B超见左眼玻璃体混浊(图2)。UBM检查见中低回声巩膜隆起(图3)。对右眼巩膜肿物进行穿刺,取其内容物培养未见细菌、真菌等微生物生长。PET-CT见肋部软骨串珠样改变(图4)。
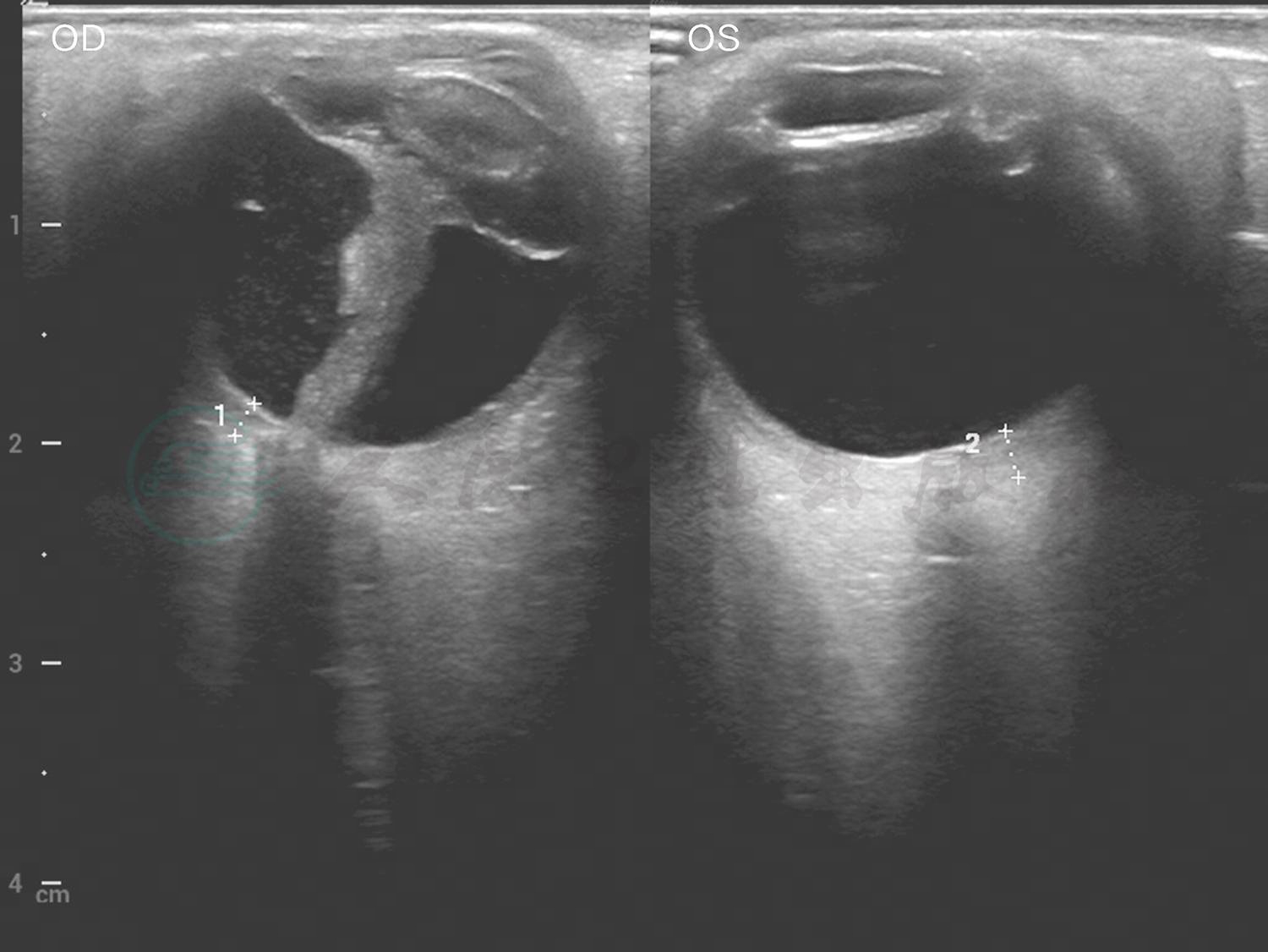
图2 患者门诊就诊时(2020年4月16日)眼B超见左眼玻璃体混浊
引自:主编:.同仁眼科疑难病例精析:同仁眼科临床病例讨论会1.第1版.ISBN:978-7-117-33030-5
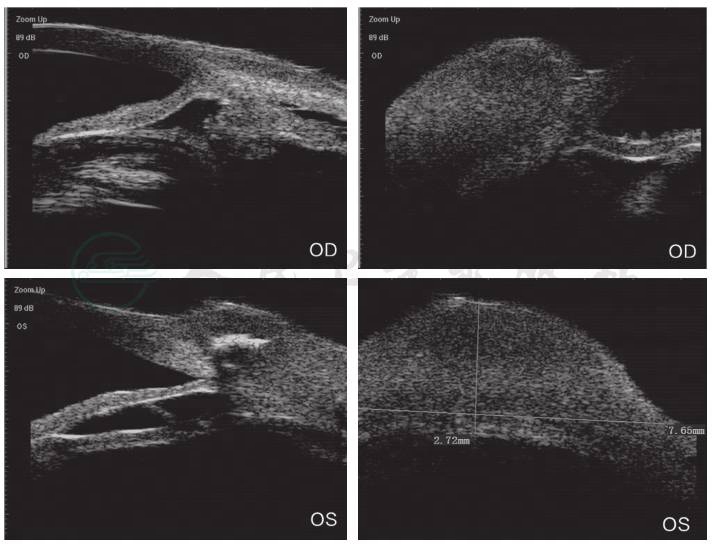
图3 患者门诊就诊时(2020年4月16日)UBM检查见双眼中低回声巩膜隆起
引自:主编:.同仁眼科疑难病例精析:同仁眼科临床病例讨论会1.第1版.ISBN:978-7-117-33030-5
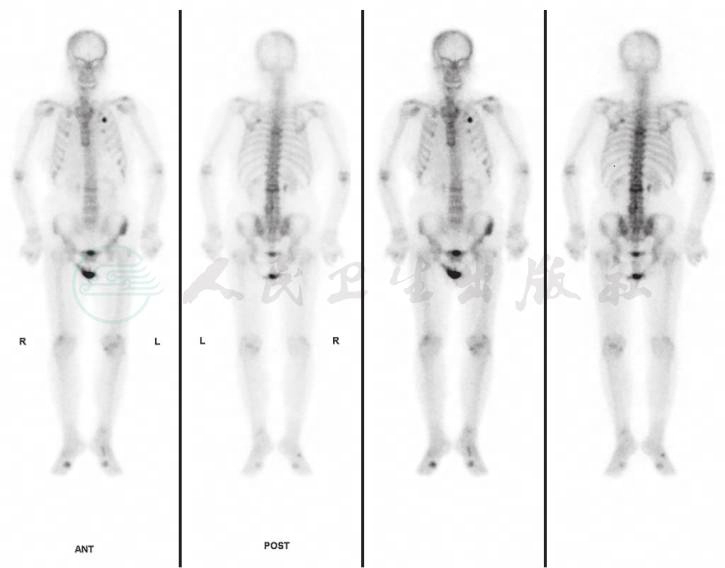
图4 患者风湿免疫科查PET-CT见肋部软骨串珠样改变
引自:主编:.同仁眼科疑难病例精析:同仁眼科临床病例讨论会1.第1版.ISBN:978-7-117-33030-5
结合病史、症状与体征,角膜病专科门诊诊断为:双眼角膜融解、双眼巩膜炎、双眼陈旧性葡萄膜炎、左眼巩膜裂伤缝合术后、左眼人工晶状体眼、左眼玻璃体混浊、右眼继发性青光眼(绝对期)。眼部的鉴别诊断主要是与其他的边缘性角膜病变进行鉴别,如蚕食性角膜溃疡及Terrien边缘变性,以及其他由于全身疾病而引起的角膜融解。此外,由于本患者双眼病变、反复发作,并且合并眼部以外其他组织器官病变,门诊建议患者再次进行风湿免疫科会诊。风湿免疫科结合病史、临床表现以及影像学表现诊断为复发性软骨炎,并收入院治疗。
患者于2020年5月13日至2020年6月5日于风湿免疫科进行住院治疗。全身使用甲泼尼龙片40mg,口服,每天1次;静脉输液环磷酰胺0.4g 入壶/周,共3周。住院时及出院后双眼使用0.1%他克莫司滴眼液,每天4次,以及普拉洛芬滴眼液,每天3次,进行抗炎及抑制自身免疫治疗。同时使用左氧氟沙星滴眼液以及加替沙星眼用凝胶预防感染。口服正清风痛宁片进行免疫调节,为手术创造条件。患者出院两周后于角膜病专科门诊复查。双眼眼睑红肿消退,结膜充血明显减轻,角膜变薄区域未见扩张。患者自觉眼部疼痛及刺激感明显减轻,视力仍未提高。为了满足患者生活自理的强烈需求,收入角膜病专科病房治疗,并联合眼外伤专科进行左眼瞳孔成形联合IOL机化膜撕除手术。
术后2周患者门诊复诊,患者术眼视力0.02,眼压15mmHg。结膜及巩膜无充血,角膜周边变薄区未见扩大,角膜透明,前房中深,IOL在位,眼底视网膜平伏。嘱患者定时眼科及风湿免疫科复查,并且密切检查全身及眼部情况。患者1年后门诊复诊,眼部及全身情况稳定(图5)。
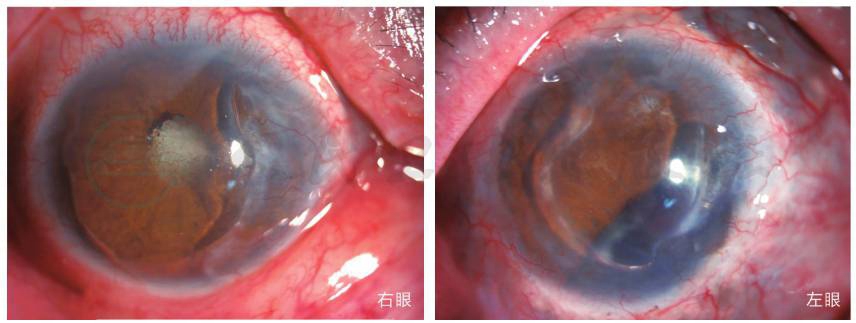
图5 患者术后双眼外眼像
患者术眼视力0.02,眼压正常,结膜及巩膜无充血,角膜周边变薄区未见扩大,角膜透明,前房中深,IOL在位,眼底视网膜平伏;右眼炎症稳定。
引自:主编:.同仁眼科疑难病例精析:同仁眼科临床病例讨论会1.第1版.ISBN:978-7-117-33030-5
临床表现及诊断
复发性软骨炎本身即为罕见病例,而本次病例患者具有眼部角膜融解、巩膜炎,耳郭软骨畸形、手部关节畸形等少见RP表现,临床上很容易误诊、漏诊。但是,双眼反复发作的角膜巩膜炎在临床上并不罕见,需要临床医生注意全身免疫性疾病引起的眼部改变可能。
RP是基于患者的临床表现,并排除其他相关系统性疾病进行诊断,实验室检查是起到辅助性的。血液检查可见红细胞沉降率和C-反应蛋白水平升高,红细胞正常色素性贫血以及以白细胞增多、血小板增多和多克隆高γ球蛋白血症为表现的炎症状态。尿液分析通常是正常的,但肾脏受累的患者表现为蛋白尿或活跃的沉淀物,可能伴有血清肌酐升高。脑脊液(CSF)分析可能显示中枢神经系统受累患者的异常,特别是那些中性粒细胞增多和血糖水平降低的无菌性脑膜炎患者,其情况与化脓性脑膜炎相似。X线可能显示耳郭钙化,但并不具备特异性。在慢性RP中,鼻腔和气管软骨也可能出现钙化。关节X线可能显示关节间隙因累及关节软骨而变窄,但囊肿和糜烂很少见。计算机断层扫描(CT)可以发现早期喉气管疾病或支气管软骨受累。眼部表现主要为反复发作的巩膜炎、角膜炎及葡萄膜炎。
对于复发性软骨炎的诊断,国际上主要的诊断标准有以下3种。首先是Mc Adam的诊断标准,符合以下6项中的三项可诊断RP:①双耳复发性软骨炎;②非糜烂性炎症性多发性关节炎;③鼻软骨炎;④结膜炎/角膜炎/巩膜炎/葡萄膜炎;⑤呼吸道软骨炎(喉/气管软骨);⑥耳蜗和/或前庭损伤(神经感觉性听力损失/耳鸣/眩晕)。第二是Damiani标准,为Mc Adam标准之一+组织病理学阳性或Mc Adam标准之二+皮质醇治疗敏感。最后是Michet标准,即耳部、鼻部及喉部中任2处软骨炎症或在眼部炎症、听力丧失、前庭功能障碍或血清阴性的炎症性关节炎中,合并上一条中任一种炎症。
鉴别诊断
需要与角膜融解相鉴别的是其他的边缘性角膜病变。如蚕食性角膜溃疡及Terrien边缘变性。这两种疾病均是病因未完全明确,与炎症、免疫、外伤等相关。蚕食性角膜溃疡患者大多感觉疼痛,单眼发病较多。不伴有全身或是巩膜炎症。其角膜病变特征是新月形溃疡从角膜周边向中央进展,严重可穿孔。而Terrien边缘变性的患者一般无疼痛表现,双眼居多。病变从上方开始,有特征性黄白脂质区,病变区存在拱形的新生血管。角膜融解与这两种疾病看上去相似,但是Terrien边缘变性与蚕食性角膜溃疡可以进行穿透性角膜移植术(penetrating keratoplasty,PKP)或者板层角膜移植术(lamellar keratoplasty,LK)手术治疗,效果较好。
治疗方案
对于本次病例,患者双眼的主要诊断是双眼角膜融解,但是在外院诊断为双眼蚕食性角膜溃疡。角膜融解是由于自身免疫、感染、手术或外伤等多种炎性疾病引起的角膜胶原损失致使基质变薄,从而引起视力下降、感染、内眼病变等眼部症状。其治疗方式最重要的是控制原发疾病。本病例患者是由于自身免疫性疾病引起的角膜融解、巩膜炎症等。首选治疗方式是全身及眼部的药物治疗,使用激素、免疫抑制剂等控制炎症以及预防感染。眼部手术治疗应谨慎选择,在角膜未穿孔的情况下,尽量在控制炎症后选择适当的手术方式。角膜移植手术(PK或LK)效果欠佳,易发生术后短期内角膜再次融解。
鉴于患者角膜融解病程长、角膜及巩膜菲薄以及既往外伤和巩膜裂伤病史,在手术方式的选择方面,角膜专科与眼外伤专科进行了联合讨论:患者首次眼部B超发现左眼玻璃体混浊,首先考虑进行玻璃体切除联合人工晶状体置换术。后复查B超发现,玻璃体混浊仅局限于前部,后部安静且无视网膜脱离。于是考虑进行前部玻璃体切除。然而患者巩膜菲薄,难以进行常规玻璃体切除通道的建立。同时考虑角膜以及巩膜条件很差,不能进行角膜移植。为了安全地达到提高视力的目的,两科联合进行瞳孔成形联合IOL机化膜撕除的方式来为眼球创造一个光学通路。
小结
这个病例给我们带来的经验是,双眼角膜病变考虑全身疾病相关,诊断蚕食性角膜溃疡需排除其他疾病,全身免疫相关性角膜融解在只有控制了全身病后进行眼科治疗才能取得较好的效果。发现双眼角膜病变慢性反复发作并且合并巩膜炎或葡萄膜炎的患者要考虑全身免疫性疾病。不要草率进行角膜移植手术。对于单眼的患者,尤其是巩膜菲薄合并眼外伤,为提高视力而进行的手术选择需要慎重。尽量用最安全的方式来达到目的。
[1]YU C,JOOSTEN SA.Relapsing polychondritis with large airway involvement. Respirol Case Rep,2020,8(1):e00501.
[2]BORGIA F,GIUFFRIDA R,GUARNERI F,et al.Relapsing polychondritis:an updated review.Biomedicines,2018,6(3):84.
[3]VITALE A,SOTA J,RIGANTE D,et al.Relapsing polychondritis:an update on pathogenesis,clinical features,diagnostic tools,and therapeutic perspectives.Curr Rheumatol Rep,2016,18(1):3.
[4]BUCKNER JH,WU JJ,REIFE RA,et al.Autoreactivity against matrilin-1 in a patient with relapsing polychondritis.Arthritis Rheum,2000,43(4):939-943.
[5]ALSALAMEH S,MOLLENHAUER J,SCHEUPLEIN F,et al.Preferential cellular and humoral immune reactivities to native and denatured collagen types Ⅸ and Ⅺ in a patient with fatal relapsing polychondritis. J Rheumatol,1993,20(8):1419-1424.
[6]TANAKA R,KABURAKI T,NAKAHARA H,et al.Ocular inflammation associated with relapsing polychondritis in Japanese patients:a review of 11 patients.Int Ophthalmol,2019,39(11):2649-2659.
[7]LEKPA FK,CHEVALIER X.Refractory relapsing polychondritis:challenges and solutions.Open Access Rheumatol,2018,10:1-11.
[8]CHANG-MILLER A,OKAMURA M,TORRES VE,et al.Renal involvement in relapsing polychondritis.Medicine (Baltimore),1987,66(3):202-217.
[9]JEON CH.Relapsing polychondritis with central nervous system involvement:experience of three different cases in a single center.J Korean Med Sci,2016,31(11):1846-1850.
[10]PAMUK ON,HARMANDAR F,CAKIR N.The development of trigeminal neuralgia related to auricular chondritis in a patient with rheumatoid arthritis-relapsing polychondritis and its treatment with etanercept.Description of the first case. Clin Exp Rheumatol,2009,27(1):128-129.
[11]KUBOTA K,YAMASHITA H,MIMORI A.Clinical value of FDG-PET/CT for the evaluation of rheumatic diseases:rheumatoid arthritis,polymyalgia rheumatica,and relapsing polychondritis.Semin Nucl Med,2017,47(4):408-424.
[12]FURUYA N,OSHITARI T,YOTSUKURA J,et al.Relapsing polychondritis with different types of ocular inflammations. Int Med Case Rep J,2015,8:193-197.
[13]SANTORO FA,HUANG J.Ocular involvement in cutaneous connective tissue disease. Clin Dermatol,2016,34(2):138-145.
[14]KIM JS,KIM N.Visual loss in relapsing polychondritis:rapid progression of orbital inflammation.Clin Exp Ophthalmol,2017,45(9):930-932.
[15]LAI THT,FAR N,YOUNG AL,et al.Rapid corneal thinning and perforated ulcerative keratitis in a patient with relapsing polychondritis.Eye Vis (Lond),2017,4:8.
[16]MCADAM LP,O'HANLAN MA,BLUESTONE R,et al.Relapsing polychondritis:prospective study of 23 patients and a review of the literature.Medicine(Baltimore),1976,55(3):193-215.
[17]DAMIANI JM,LEVINE HL.Relapsing polychondritisreport of ten cases.Laryngoscope,1979,89(6 Pt 1):929-946.
[18]MICHET CJ JR,MCKENNA CH,LUTHRA HS,et al.Relapsing polychondritis.Survival and predictive role of early disease manifestations.Ann Intern Med,1986,104(1):74-78.













