男性,61岁。
咳嗽、痰中带血1个月,发现镜下血尿1周。
患者1个月前无明显诱因出现咳嗽、咳痰、痰中带血丝,伴低热、乏力、全身关节肌肉疼痛。胸片提示肺泡及间质浸润,在当地医院先后按“肺部感染”和“肺结核”给予多种抗生素和抗结核药物治疗效果不佳。2周前患者尿检提示RBC 80~100/HP,伴有RBC管型,血肌酐150μmol/L。患者入院前2周内Hb从13.1g/dl下降至9.1g/dl。体重1个月内下降10kg。
既往体健。
血压130/80mmHg,心率 96次/分,呼吸24次/分,体温 37.2℃;轻度贫血貌,双下肢可见点片状暗红色皮疹;双肺呼吸音粗,可闻及干湿啰音;心脏查体无明显异常;腹软,无压痛、包块;双下肢不肿。
血常规:WBC 12.4×109/L,PLT 422×109/L,Hb 92g/L。 ESR 110mm/h;尿常规:蛋白(微量),镜检 RBC 70~80/HP,变形 RBC为主,伴少量 RBC管型。生化:ALB 39g/L,SCr 301.7μmol/L,pANCA (+),MPO-ANCA (+);抗 GBM 抗体 (-),ANA、抗 dsDNA、ENA(-);CRP(+);B超示双肾体积增大。胸片提示双侧肺泡及间质浸润。
ANCA相关小血管炎 显微镜下型多血管炎 急性肾损伤
患者老年男性,临床多系统受累,包括:①肺脏,表现为咳嗽、咳痰、痰中带血丝,胸片提示肺泡及间质浸润;②肾脏,表现为急进性肾炎综合征;③全身症状,包括发热、乏力、关节肌肉疼痛和体重下降。临床高度怀疑系统性疾病,由于该患者pANCA和抗MPO抗体同时阳性,因此ANCA相关小血管炎诊断明确。该病人短时间内肾功能进行性坏转,在住院第2天行肾活检。肾脏病理:免疫荧光阴性;光镜下可见25个肾小球,毛细血管袢严重受损,灶状节段性纤维素样坏死,10个肾小球有细胞性新月体,3个细胞纤维性新月体,1个纤维性新月体,其余肾小球系膜细胞和基质轻度弥漫增生,肾小管多灶状萎缩,肾间质多灶状淋巴和单核细胞浸润,小动脉管壁增厚,符合少免疫沉积型坏死性新月体肾炎(图1);电镜检查可见肾小球基底膜皱缩,上皮细胞足突节段性融合,未见电子致密物。
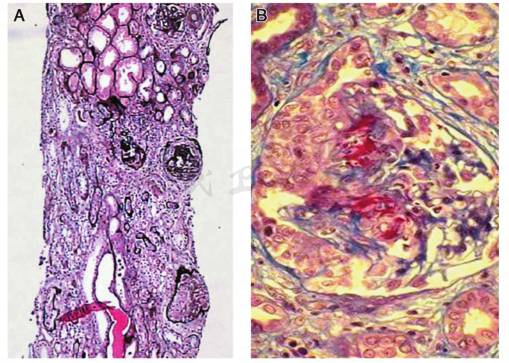
图1 ANCA相关小血管炎:A:肾小球毛细血管袢破坏,多数新旧不等的新月体形成(PASM×100),B:肾小球毛细血管袢节段性纤维素样坏死,细胞性新月体形成(Masson×400)
患者于入院第 5天起,予以静脉甲泼尼龙 500mg/次,冲击三次,继之口服泼尼松40mg/d,4周后逐渐减量,至6个月时减至5mg/d,维持半年后停药;在应用激素2周后加用环磷酰胺每月静滴0.8g,6个月改为每3个月注射0.8g,2年内累积剂量为9.6g。激素冲击治疗1周后,咳嗽与咯血明显好转,复查胸片提示浸润影消失;激素冲击治疗2周后,SCr下降至160μmol/L,并于2个月后下降至正常;治疗4个月后ANCA转阴。目前该患者已在我院门诊随访4年,病情稳定,肾功能保持正常。
ANCA相关小血管炎 显微镜下型多血管炎 急性肾损伤→肾功能正常肺间质病变
这是一个显微镜下型多血管炎的病例。ANCA相关小血管炎主要包括肉芽肿性多血管炎(GPA)、显微镜下型多血管炎(MPA)和嗜酸细胞性肉芽肿性多血管炎(EGPA,曾称CSS)。ANCA是其特异性的血清学诊断工具。ANCA的主要检测方法包括间接免疫荧光法和酶联免疫吸附法(ELISA)。间接免疫荧光法可呈胞质型(cANCA)和环核型(pANCA);cANCA的主要靶抗原是蛋白酶3(PR3),pANCA的主要靶抗原是髓过氧化物酶(MPO)。ANCA相关小血管炎是西方国家常见的自身免疫性疾病之一,北大医院肾内科每年新诊断的ANCA相关小血管炎200余例,提示该疾病在我国并不少见。前期研究提示,不同于西方特别是北欧地区,我国ANCA相关小血管炎患者血清ANCA靶抗原主要是MPO,疾病谱主要是以显微镜下型多血管炎为主。
ANCA相关小血管炎是一组累及全身多系统的自身免疫性疾病,临床表现复杂多样,有时缺乏特异性表现,因此早期诊断有一定困难,误漏诊率较高。肺脏受累在影像学上可表现为阴影、结节和空洞,这些常常被误诊为感染、结核,甚至肿瘤;许多以肾功能不全就诊的患者被误诊为慢性肾衰竭,从而失去免疫抑制治疗的机会;特别是一些患者早期表现为眼、耳、鼻受累时,临床上往往不容易想到ANCA相关性小血管炎的诊断,从而导致误漏诊现象的发生;例如本例患者肺脏受累先后被误诊为“肺部感染”和“肺结核”。来自北大医院的大规模病例研究显示,40%以上的患者在发病6个月以后才得以确诊,10%以上的则延误一年以上。由于本病未经治疗者预后极差,因此早期诊断和治疗对于改善预后至关重要。
ANCA是本病特异性的血清学诊断工具,并可以用于判断病情活动性及预测复发。来自欧洲14个小血管炎研究中心联合开展了对ANCA检测方法的评估,结果发现IIF法联合抗原特异性ELISA是值得推荐的,如cANCA合并抗PR3抗体阳性或pANCA合并抗MPO抗体阳性,则特异性可以达到99%。临床上对于急性肾衰竭、肺肾综合征、发热、眼、耳等多器官受累的患者应考虑到ANCA相关性小血管炎的可能,对于临床可疑的患者,及时行ANCA检查有助于疾病的早期诊断。
本病未经治疗预后极差,约90%的患者在1年内死亡。然而,糖皮质激素和环磷酰胺联合应用极大地改善了患者的预后,大多数患者可以获得临床缓解。对于有肺出血和肾小球毛细血管袢/小动脉坏死的患者还应给予大剂量的甲泼尼龙冲击治疗;对于一些重症患者包括严重肺出血、急性肾衰竭,起病时需要透析者还应给予血浆置换治疗。进入维持缓解期,硫唑嘌呤是最常应用的免疫抑制药物。
1.中老年患者出现多系统受累、特别是肺肾同时受累应高度警惕小血管炎。
2.ANCA是诊断部分原发性小血管炎的重要的血清学工具。
3.ANCA相关小血管炎经免疫抑制治疗可以明确改善患者预后。
(陈 旻 张 宏)
1.Jennette J,Falk R,Bacon P et al.2012 Revised International Chapel Hill Consensus Conference Nomenclature of Vasculitides.Arthritis Rheum,2012,65(1):1-11.
2.Li ZY,Chang DY,Zhao MH,et al.Predictors of treatment resistance and relapse in ANCA-associated vasculitis:A study of 439 cases in a single Chinese center.Arthritis Rheumatol,2014,66(7):1920-1926.
3.Hagen EC,Daha MR,Hermans J,et al.Diagnostic value of standardized assays for anti-neutrophil cytoplasmic antibodies in idiopathic systemic vasculitis.EC/BCR Project for ANCA Assay Standardization.Kidney Int,1998,53(3):743-753.
4.Chen M,Zhao Cui,Zhao MH.ANCA-associated vasculitis and anti-GBM disease:the experience in China.Nephrol Dial Transplant,2010,25(7):2062-2065.
5.Berden A,Göçeroglu A,Jayne D,et al.Diagnosis and management of ANCA associated vasculitis.BMJ,2012,344:e26.













