患儿,男,3岁。
主诉:咳嗽8天,加重伴发热5天。
现病史:患儿8天前无明显诱因出现咳嗽,偶有声咳,有痰咳不出,无喘息及呼吸困难。5天前患儿咳嗽逐渐加重为阵咳,有痰,偶可咳出白色黏痰,无咯血,咳嗽剧烈时伴呼吸急促,同时出现发热,发热峰值38.5℃,无寒战、抽搐,口服布洛芬颗粒后热退,每天发热1~2次。于当地医院诊断为“大叶肺炎”,予静脉滴注红霉素、头孢替安3天,症状无明显缓解,为求进一步诊治入笔者科室。患儿病来精神状态可,无流涕喷嚏,食、睡可,偶有恶心及呕吐,以剧烈咳嗽后为主,无腹痛,尿便正常。
既往史:患儿平时偶有呕吐,活动后明显,无贫血病史,无心脏病、异物吸入等其他疾病史。无湿疹史。
过敏及接触史:无食物及药物过敏史。无肝炎、结核等传染病接触史。
个人及家族史:G4P2,足月顺产,出生体重3kg,生长发育同同龄儿,按时进行预防接种,肝炎、结核等家族史。
入院查体及相关检查:神志清楚,状态可,咽红,颈软。呼吸平稳,无鼻翼扇动及三凹征。右肺下野叩诊浊音,听诊右肺散在中水泡音及痰鸣音,右肺下叶听诊呼吸音明显减弱,心音有力、律齐,各瓣膜听诊区未及杂音。腹软,肝脾肋下未触及。肠鸣音良好。四肢末梢温,肌张力正常,CRT<3秒,神经系统查体无阳性体征。
辅助检查:胸片(图1):右肺中下野高密度片状影,边界清晰,密度均匀,可见疑似气液平面,余肺纹理增强,肺野良好。
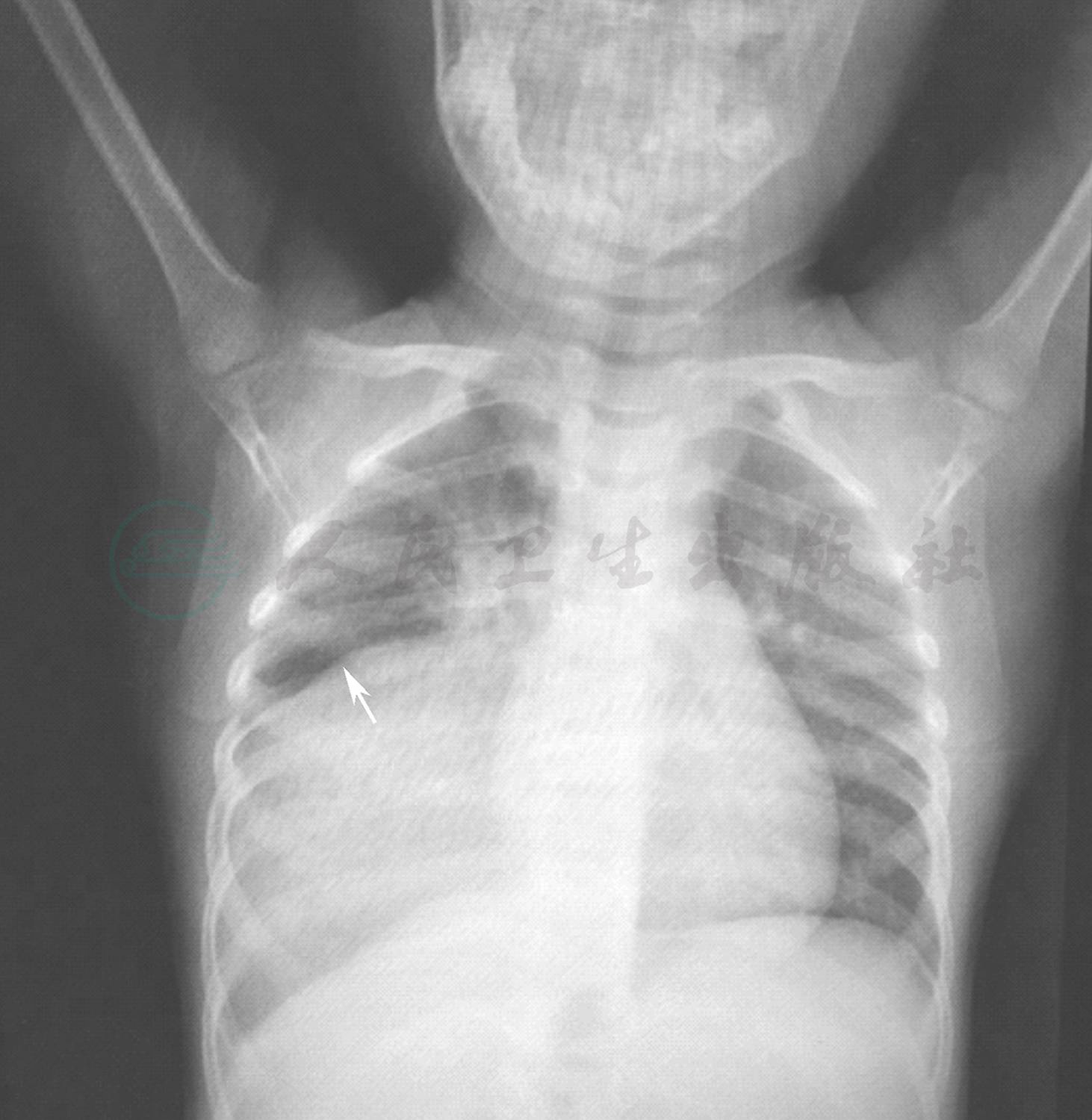
图1 入院前胸片结果
入院后因诊断尚不明确,根据病情分析完善相关检查,同时给予对症支持治疗:入院后给予头孢呋辛钠联合阿奇霉素控制感染,给予祛痰止咳药物。完善各项检查,血常规:WBC 8.2×109/L,NE%87.4 ;RBC 3.74×1012/L,HGB 106g/L,HCT 28%,MCV 82fL,MCH 26pg,MCHC 320g/L,PLT 376×109/L。肝肾功能及心肌酶正常,血气离子分析正常。CRP 3.5mg/L(0~8mg/L);ASO<30;病原学检测除肺炎支原体抗体(MPAb)阴性 1:80,肺炎支原体抗体-IgM(MPAbIgM)阴性、咽拭子肺炎支原体DNA测定阴性,肺炎衣原体抗体-IgM、结核抗体(TBAb)、常见呼吸道、肠道病毒及肝炎病毒检测均阴性,血细菌培养未见细菌生长,结核菌素试验阴性。免疫球蛋白及淋巴细胞亚群均正常。入院后做肺部增强CT(图2),提示右侧食管裂孔开大,胃及周围脂肪组织进入右侧胸腔,邻近肺组织受压膨胀不良,肺门影不大,气管及各支气管通畅,各层面未见重大淋巴结影,心脏及大血管未见异常。增强:未见异常强化。上消化道造影(图3),造影前胸腹部检查:右膈上见有气腔。吞服稀钡液后的表现:食管,通过良好,可见明显胃食管反流,其下部向右倾斜进入完全位于右膈上的胃内,幽门通过良好;十二指肠球越过膈肌的食管裂孔进入膈下,膈上未见明显肠袢影。十二指肠、空肠未及异常。
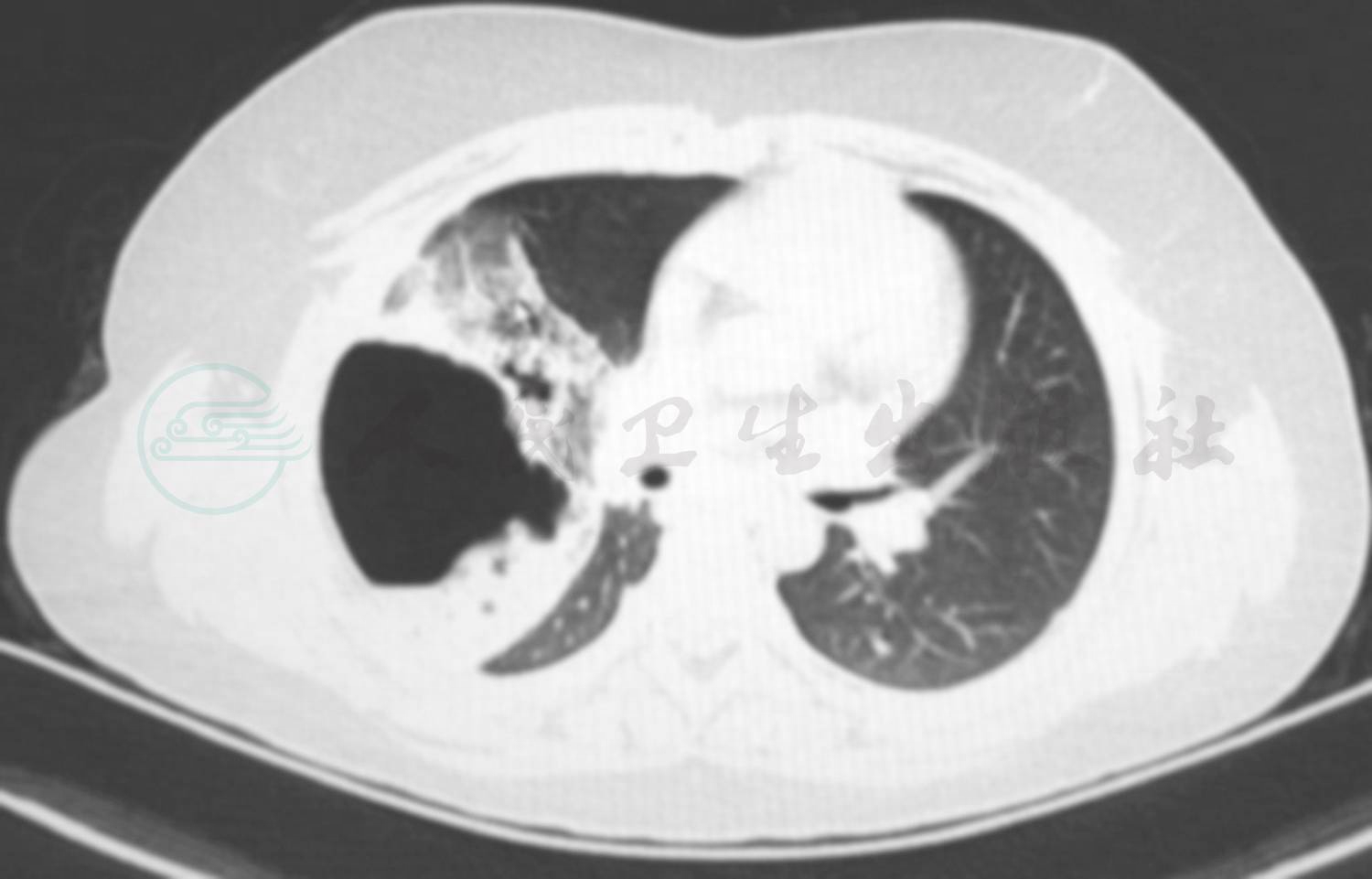
图2 入院后肺CT结果
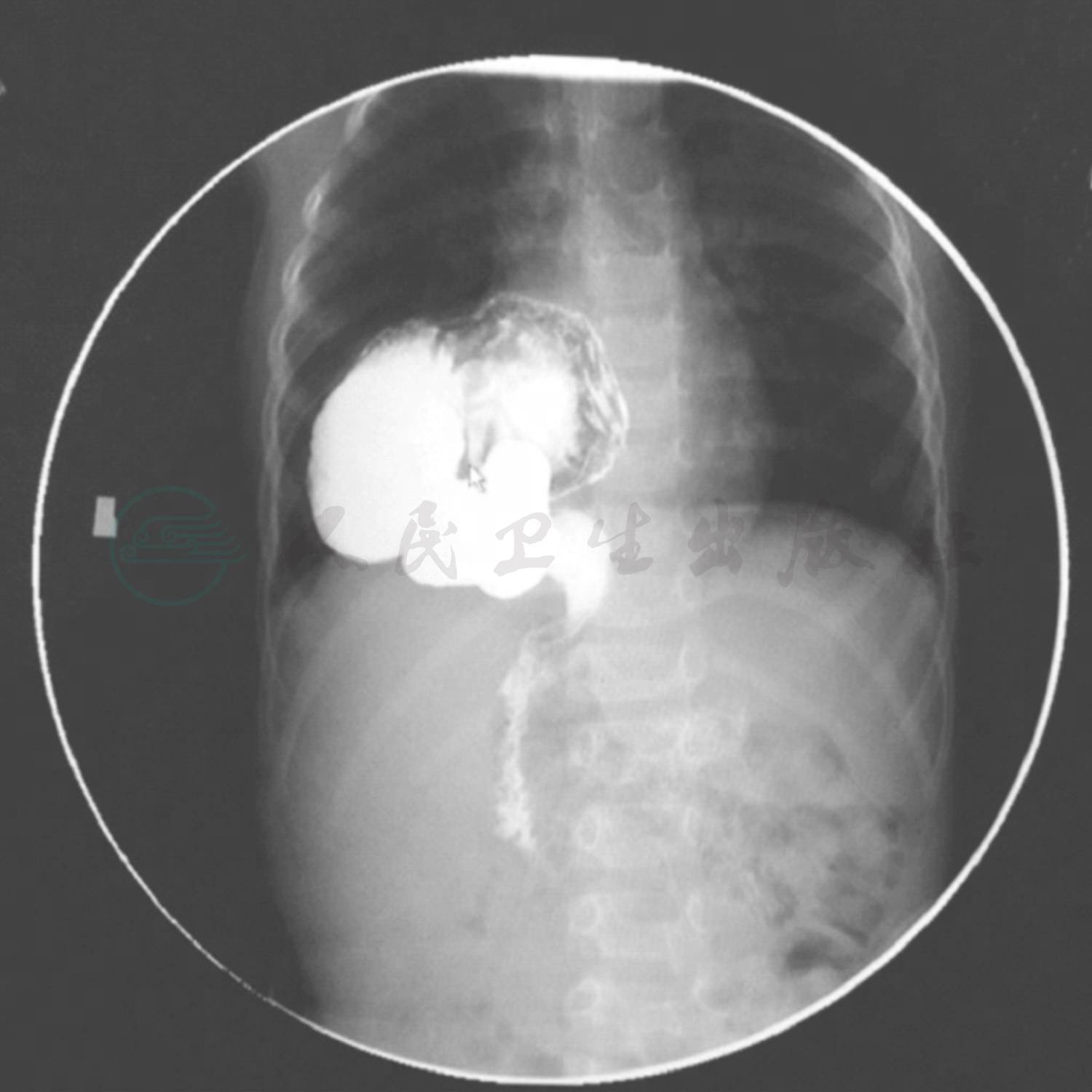
图3 入院后上消化道造影结果
根据以上辅助检查结果提示“食管裂孔疝”,转入小儿胸外科治疗。转入小儿胸外科后给予患儿行食管裂孔疝修补术+胃底折叠术。手术经过顺利,术后予患儿复查上消化道造影,胸部透视正常,腹部透视正常,钡餐所见食管未见异常,无胃食管反流,胃腔形态正常,食管胃角呈锐角,未见胃黏膜皱襞跨越膈肌及膈上疝囊,胃内容物造影剂顺利通过幽门。恢复良好。
先天性食管裂孔疝。
诊断依据:①上消化道造影,造影前胸腹部检查:右膈上见有气腔。吞服稀钡液后的表现:食管通过良好,可见明显胃食管反流,其下部向右倾斜进入完全位于右膈上的胃内,幽门通过良好。②肺部增强CT提示右侧食管裂孔开大,胃及周围脂肪组织进入右侧胸腔,邻近肺组织受压膨胀不良,肺门影不大,气管及各支气管通畅,各层面未见重大淋巴结影,心脏及大血管未见异常。增强:未见异常强化。
目前公认的食管裂孔疝的定义是指除了食管以外的任何腹腔结构通过扩大的膈肌食管裂孔疝入胸腔均称之为食管裂孔疝。食管裂孔疝一共分为4种亚型:Ⅰ型,滑动型食管裂孔疝;Ⅱ型,单纯型食管裂孔旁疝;Ⅲ型,混合型食管裂孔旁疝;Ⅳ型,包括胃、网膜、小肠等多种器官组成的食管裂孔旁疝。每一型都有不同的症状及并发症。食管裂孔疝的诊断方法主要包括胸片、上消化道造影、胸或腹部CT、胃镜以及食管测压等。
食管裂孔疝的发病机制尚不完全清楚,目前公认的机制主要有以下几种:①腹内压增加使得胃食管连接上移至胸腔;②各种原因(先天或后天)导致食管短缩使胃食管连接上移至胸腔;③由于年龄或遗传因素相关的肌肉或结缔组织成分改变导致膈肌食管裂孔扩大引起胃食管连接的迁移。由于尚无一种理论可以完全了解食管裂孔疝的形成原因。其发病机制可能是多因素的。
胃食管反流可引起咳嗽、咳痰、喘息等呼吸道症状,食管裂孔疝能增加胃食管反流所致的呼吸道症状的发生风险。据报道,食管裂孔疝中胃食管反流的合并率为23.9%~64.0%。胃食管反流的发生与抗反流功能下降有关,包括下食管括约肌(LES)松弛、LES 压力降低以及胃食管连接处结构异常(膈肌脚、膈食管韧带、食管和胃之间的His角结构异常)。在食管裂孔疝患者中,由于食管胃连接部疝入胸腔,使得His角由正常的锐角变为钝角,贲门口黏膜失去活瓣的抗反流屏障作用,加之腹段食管变短,均导致LES压力减低,成为胃食管反流的病理解剖基础。但由于食管裂孔疝特殊的形成特点,其治疗时间更长、难度更大。在一般治疗、药物治疗无好转的情况下,需手术修复治疗。
食管裂孔疝的合并症状往往是患者就诊的主要原因,如进食后上腹不适感、腹胀、胃灼热、胸痛、反酸和吞咽困难等,症状缺乏特异性,在儿童更缺乏特异性;体格检查往往无明显的阳性体征。因此,食管裂孔疝的最终诊断仍需依赖X线、CT、内镜等医学检查手段。
食管裂孔疝的治疗:Ⅰ型食管裂孔疝无症状者无需任何治疗,有症状者约95%以上应用保守治疗都能得到症状的缓解。除了注意平时生活习惯,降低腹压、防止反流以外,还应长期坚持药物治疗:质子泵抑制剂能快速有效地抑制胃酸分泌,另外H2受体拮抗剂也可减少胃酸分泌,降低反流液的酸度,利于反流性食管炎的愈合。抗酸药不但能减轻胃灼热症状,对胸骨后闷胀疼痛亦能缓解。值得注意的是,以上药物仅能降低反流液酸度,并不能从机制上解决LES蠕动功能弱的问题,故应合用促胃肠动力药,或者使用GABA-β受体拮抗剂巴氯芬,可增加LES压力,提高食管动力,促进胃排空,以减少胃内容物反流。手术适应证为:①经内科治疗症状无好转者;②伴并发症,如严重的食管炎、溃疡、出血、狭窄、幽门梗阻、十二指肠溃疡、胆石症及出现疝内容物嵌顿、绞窄或扭转者;③巨大Ⅰ型食管裂孔疝和Ⅱ型食管裂孔疝,引起呼吸循环障碍;④不能排除恶性病变者。儿童先天性食管裂孔疝病因多为先天性膈裂孔发育不全,随着儿童腹腔镜技术的不断发展,腹腔镜下食管裂疝修补和胃底折叠术已成为外科治疗儿童食管裂孔疝的主要方法。手术的目的是:将疝内容物还纳并缝合缩窄食管裂孔,延长腹腔段食管并建立一个远端生理性高压区而阻止反流。
(姚慧生 韩晓华)













