患儿,女,9岁。
主诉:间断发热伴咳嗽10天。
现病史:患儿于入院前10天无明显诱因出现发热,每7~8小时发热1次,热峰40℃,伴有寒战,手脚发凉,无抽搐。伴咳嗽,为阵咳,有痰,为黄白色痰。于当地医院静脉滴注红霉素、二代头孢、地塞米松治疗,共5天,发热及咳嗽无明显缓解,改为静脉滴注三代头孢及甲基强的松龙2天,热退1天,但咳嗽、咳痰无明显好转。1天前再次出现发热,热峰38.0℃,为求进一步诊治来笔者医院,门诊以“肺炎”为诊断收入笔者科室。
患儿病来偶有乏力,无盗汗及明显消瘦。进食可,睡眠稍差,精神可,大、小便正常。
既往史:否认肝炎、结核等传染病史,否认手术外伤输血史。
过敏及接触史:磷霉素钠过敏,否认其他食物及药物过敏史。无肝炎、结核等传染病接触史。
个人及家族史:生长发育同正常同龄儿,按时进行预防接种。否认家族遗传病史。
入院查体及相关检查:体温36.3℃;脉搏88次/min;呼吸20次/min;血压100/70mmHg;体重38kg。神志清楚,一般状态可,周身未见出血点及皮疹,浅表淋巴结未扪及肿大;咽红,双扁桃体无肿大;呼吸平稳,胸廓平坦、对称,左肺听诊呼吸音减低,未闻及干、湿啰音;心音有力,心律齐,各瓣膜听诊区未闻及杂音;腹平软,全腹无压痛、反跳痛及肌紧张,肝脾肋下未触及,未及包块;神经系统查体未见异常。
入院后予患儿二代头孢联合阿奇霉素抗感染,盐酸氨溴索化痰。完善相关检查,血常规白细胞计数6.3×109/L,中性粒细胞比例80.7%;C反应蛋白33mg/L(0~8mg/L),患儿白细胞正常,C反应蛋白稍高,提示细菌感染可能性不大,注意肺炎支原体、病毒等感染的可能。肺炎支原体抗体(MPAb)1:1280,肺炎支原体抗体-IgM阳性,咽拭子肺炎支原体DNA测定阳性,肺炎衣原体抗体-IgM阳性,结核抗体(TBAb)弱阳性。病毒抗体八项均阴性。提示患儿存在肺炎支原体、肺炎衣原体感染,结核感染待除外。患儿肝功能:白蛋白29.30g/L,谷丙转氨酶75U/L,提示肝功受累,考虑为肺炎支原体感染肺外表现,给予患儿复方甘草酸苷保肝治疗。DIC常规:纤维蛋白原含量4.6g/L,D-二聚体3646µg/L,纤维蛋白原降解产物 18.5mg/L,考虑肺炎支原体感染引起血液高凝状态。免疫球蛋白及淋巴细胞亚群均正常。肺部HRCT(图1)提示:左肺上叶、下叶内侧段大片状致密影,内可见支气管气象,肺门影不大,未见肿大淋巴结影,提示左肺炎症、实变。
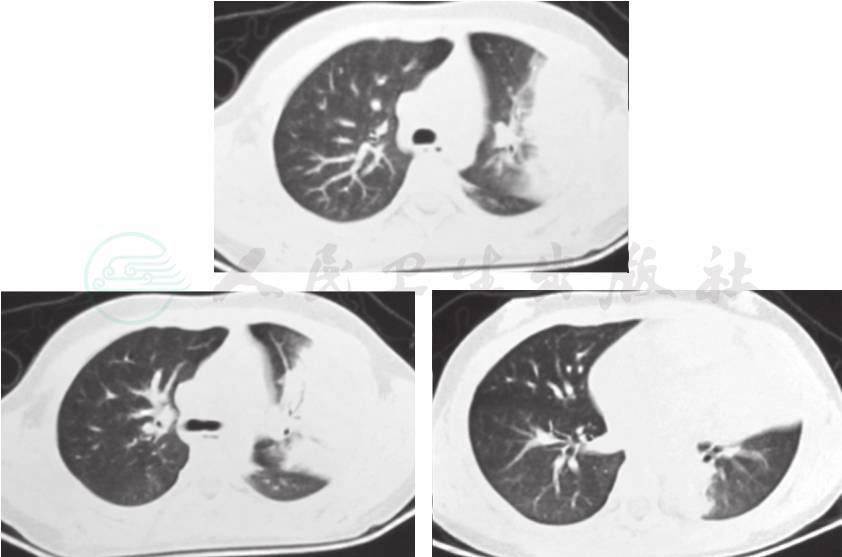
图1 入院后肺部HRCT结果
入院第3天患儿仍反复发热、咳嗽,结合肺CT表现,考虑肺部炎症较重且不易吸收,予患儿完善支气管镜检查。镜下(图 2)可见左肺上叶尖后段黏膜充血、水肿、糜烂,有大量白色干酪样物质呈点状或环状附壁。给予左肺上叶局部肺泡灌洗,并对白色干酪样物质刷检。刷检前灌洗液行结核菌涂片及PCR-TB检查结果均为阴性。刷检白色干酪样物质进行抗酸染色涂片,找到抗酸杆菌;灌洗液MP-DNA阳性,提示肺炎支原体感染合并支气管内膜结核。转至专科医院给予抗结核治疗。
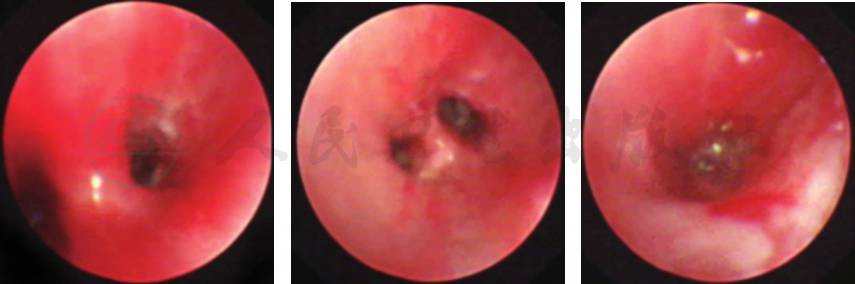
图2 纤维支气管镜镜下改变
1.支气管内膜结核。
2.左肺上叶大叶性肺炎。
3.肺炎支原体感染。
4.肺炎衣原体感染。
5.肝功能受累。
气管、支气管结核(EBTB)是结核菌侵入气管、支气管的黏膜和黏膜下组织而发生的管壁结核病变。儿童气管、支气管结核的发生主要来自于淋巴结支气管瘘。肺原发病灶内的结核菌沿输出淋巴管道流入肺内的淋巴结和气管、支气管旁淋巴结,引起淋巴管炎和淋巴结结核,淋巴结结核逐渐蚀破支气管壁,其内含结核菌的干酪坏死物质破溃进入气管、支气管即发生淋巴结支气管瘘,导致气管、支气管结核。因此,儿童原发性肺结核病常合并有气管、支气管结核。
结核菌侵入支气管后,表现为黏膜充血、水肿,继而在黏膜下出现细胞浸润及结核结节形成。病变继续扩大,可有干酪坏死、液化、破溃至管腔形成黏膜溃疡和肉芽肿。肉芽向管腔内生长可产生管腔狭窄、阻塞,引起肺气肿、肺不张。溃疡进展则引起支气管穿孔。结核性肉芽组织增生、纤维瘢痕性闭锁、弹力纤维破坏使管腔狭窄,造成支气管变形、扭曲。由于支气管腔的变形,使肺的代谢物及分泌物排泄不畅,可进一步产生肺损毁。由于支气管结核破坏,可引起排菌、咯血和支气管结核播散。
临床表现除发热、消瘦、乏力、盗汗、食欲减退等全身结核中毒症状外,因支气管黏膜病变,引起刺激性咳嗽、咳痰、喘息、咯血。当支气管腔狭窄或阻塞时有呼吸困难。病情迁延反复是儿童本病的特点之一。因此,对治疗不顺利的肺结核患儿,应常规进行纤维支气管镜检查。
支气管镜检查是目前诊断支气管内膜结核阳性率最高的方法,其能直观显示病变支气管开口的狭窄、阻塞情况,较明确发现黏膜病变,对病变程度的估计及治疗有较大的指导意义。还能直接对腔内病变进行活检和刷检取样,进行确诊,并可局部介入治疗。
(王植嘉 尚云晓)













