女性,32岁。主因“颈部穿刺术后突发憋气、颈部肿胀”急诊入院。
现病史 患者于入院当日14∶25于超声引导下行左侧甲状腺穿刺活检术,第2次行18G活检针穿刺后突发憋气伴颈部肿胀,紧急转入急诊抢救室。当时患者诉心悸、气短。查体示血压低、心率快,持续给予压迫穿刺点局部止血、气管插管、输血、补液等保守治疗。急行床旁超声造影提示左侧颈总动脉出血可能性大,CT提示右侧大量胸腔积液,胸腔引流提示为血胸。因患者血压维持困难且血红蛋白持续降低,经全院联合会诊建议急诊手术探查止血,患者经急诊绿色通道直接入手术室接受手术治疗。
既往史 平素体健。查体发现甲状腺结节1年。否认肝炎、结核病、疟疾等传染病史,否认高血压、心脏病、糖尿病、脑血管疾史,否认精神疾病史,否认其他手术史,否认外伤、输血史,否认药物、食物过敏史,预防接种史不详。
个人史 生于河北省,无疫区、疫情、疫水居住史,无牧区、矿山、高氟区、低碘区居住史,无化学性物质、放射物、毒物接触史,无毒品接触史,无吸烟、无饮酒史。已婚,20余岁结婚,配偶健康状况良好,育有双胞胎,子女健康状况良好。月经史不详。
家族史 父母已故,死因不详,姐妹均健在,否认家族传染病及遗传病史。
体格检查 体温36.3℃,脉搏143次/分,呼吸22次/分,血压65/37mmHg。身高165cm,体重70kg,体表面积1.75m2。发育正常,营养良好。贫血貌,表情淡漠,平卧位。神志模糊,可唤醒,查体不合作。双侧瞳孔等大、等圆,直径约3mm,对光反射正常。全身皮肤、黏膜苍白。左颈部、面部肿胀明显,左侧眼眶、颈部可见皮下淤血。颈动脉因肿胀触摸不清,双侧股动脉可触及。双侧肱动脉、桡动脉、足背动脉未触及。胸廓无畸形,右侧胸腔引流管引流出血性液体。双侧乳房对称。呼吸运动正常,肋间隙正常,语颤右侧减弱,右侧叩诊浊音,右肺呼吸音减低,未闻及干湿啰音。心前区无隆起,心尖搏动正常,心浊音界未查,心率143次/分,律齐,各瓣膜听诊区未闻及杂音。无下肢静脉曲张、杵状指(趾),关节无红肿,双下肢无水肿。
辅助检查 入院当日14~19时,床旁超声示双侧甲状腺多发结节,左叶较(0.5cm×0.4cm×0.4cm)、边界尚清楚,内部回声欠均匀,存在斑点状强回声;彩色多普勒见结节内和结节周边存在血流信号。穿刺过程中患者有一吞咽动作,退针后发现穿刺部位出现明显血肿,随即局部加压并送急诊室救治。急查血常规:血红蛋白65g/L,红细胞计数2.13×1012/L,血细胞比容0.196。心电图:窦性心动过速,各导联T波低平、ST段轻度压低。头颈部CT:咽腔、颈部广泛软组织影。胸部CT:①右侧大量胸腔积液伴出血,左侧少量胸腔积液;②纵隔内气管周围软组织影,局部气管受压、管腔变窄,建议增强扫描;③颈部多发异常密度。床旁超声造影提示左侧颈总动脉出血,未见颈静脉和甲状腺软组织出血征象。
初步诊断 颈总动脉破裂出血合并颈部皮下血肿、右侧血胸、失血性休克、重度贫血;气管插管及胸腔积液引流术后。
入院当晚20:30,经绿色通道急诊入手术室行手术止血。术中见左颈总动脉中段3~4mm破口并呈喷射性出血,缝合修复破口后主动脉造影显示左颈总动脉通畅,未见造影剂外渗影像。术后转入重症医学科,测心率136次/分、血压77/43mmHg(静脉维持去甲肾上腺素)、指脉氧饱和度96%。体格检查:双瞳孔等大(直径3mm)、等圆,对光反射迟钝;皮肤、睑结膜苍白,四肢冰冷。留置经口气管插管,左颈部留置伤口引流管,紧急给予扩容、升压、止血、补充红细胞/血浆、镇静镇痛、脑保护、抗感染、抑制胃酸分泌及对症支持治疗。患者血压提升到(80~90)/(40~60)mmHg,心率维持在110次/分,仍处于昏迷状态。
入院第2天凌晨4:00,患者出现进行性血压下降,最低达50/30mmHg,虽经大量补液、输血、升压以及纠正水电平衡、酸中毒治疗,血压仍不稳定,并出现腹部膨隆、意识丧失、瞳孔散大,生命体征难以维持。急行床旁超声探及大量腹腔液体,腹腔穿刺证明为不凝血性积液。经全院会诊考虑患者存在不明原因腹部活动性出血,需剖腹探查。术前床旁超声心动图:胸骨旁长轴切面示左心室大小、形态正常,心功能正常(左心室射血分数71%),心尖四腔切面似可见心尖部运动减弱,因图像质量欠佳无法确定有无心尖部形态失常;检查过程中患者心率120次/分,未见心包积液征象(图1A、B)。
入院第2天5:30—16:00,剖腹探查术中见肝脏脏面有一条索状撕裂伤,创面渗血,肝脏右膈顶有一指尖大小破裂口,上述病变考虑为右侧胸腔压力大,导致肝冠状韧带撕裂引起,行宫纱填塞术并放置引流管后返回病房。复查心电图:窦性心动过速,肢导联低电压,胸前导联T波低平,ST段轻度压低。下午复查超声心动图:各心腔大小尚正常;左心室心尖部变薄,收缩期向外膨出并呈“室壁瘤”样改变,2.6cm×3.8cm大小,各室壁中上段收缩运动正常且伴轻度代偿性运动增强,左心室射血分数54%;心包腔内无液性暗区(图1C~E)。结合患者临床病史,考虑左心室心尖球型综合征可能性大。
入院第三天,患者在应用镇静药作用下始终处于昏睡、昏迷状态,经输血、补液、小剂量升压药维持治疗生命体征平稳,血压维持在(90~100)/(60~70)mmHg,心率维持90~100次/分。但傍晚血压再次降至90/60mmHg,心率加快至130次/分,左侧腹腔引流量突然增至约200ml/h且均为血性,血常规示血红蛋白水平由96g/L降至65g/L。全院会诊考虑仍存在活动性出血,紧急送手术室,动脉造影未发现明显出血点,仅见胸主动脉分支少量渗漏,给予栓塞治疗。术者考虑原发出血已经控制,现为继发性部分血管渗漏,可能为颈动脉破裂出血引发纵隔压力过大致胸腔撕裂性损伤,或与局部动脉夹层破裂有关。暂不行剖腹探查术,继续内科止血治疗。密切监护过程中,患者意识逐渐转清,可自主睁眼,遵嘱双下肢可活动。继续静脉予艾司洛尔(12ml/L),心率控制在120~135次/分;未用血管活性药物,血压125/80mmHg左右波动。
入院第4天上午,超声心动图:心尖部球囊样膨出现扩大趋势(3.8mm×4.0mm);心室收缩功能有所下降,左心室射血分数47%;心包腔内出现明显液性暗区,左心室后壁16mm(图1F~H)。实验室检查:肌钙蛋白T 0.281ng/ml、乳酸脱氢酶459.5U/L、脑钠肽前体4178pg/ml、血红蛋白水平101g/L。专家会诊考虑上述心脏改变仍与严重创伤后应激有关,继续大剂量艾司洛尔使心率控制在125次/分左右,血压稳定后可考虑加用小剂量钙拮抗剂(如地尔硫䓬),密切观察生命体征变化。
入院第5天,剖腹探查术后第3天各引流管引流液减少,循环系统基本稳定,根据全院会诊意见行腹腔宫纱取出、左侧胸腔闭式引流术、剖腹探查术。术中按顺序将四条宫纱依次取出,探查腹腔见暗红色陈旧积血约200ml,予以清除;肝脏膈顶见直径0.5cm包膜撕裂口并渗血,予以3-0慕丝线缝合,效果满意;肝脏脏面见直径2cm裂口并活动性出血,丝线缝合效果不佳,予止血纱布填塞、局部喷洒康派特胶加固止血,观察10分钟,未见明显活动性出血;更换原左侧腹腔引流管为乳胶引流管,置于左肝下,另于右侧膈下放置乳胶引流管一根,检查无活动性出血,冲洗腹腔后逐层关腹。术后返回外科重症监护室,患者意识清楚、生命体征平稳,低热(37.5~38.3℃),持续气管插管呼吸状态,胸、腹腔引流管仍有较多暗红色引流液(1500ml/24h),未输血情况下血红蛋白在维持在100g/L左右。
入院第8天,实验室检查:肌钙蛋白、乳酸脱氢酶同工酶仍轻度升高。超声心动图:心尖部矛盾运动仍存在,球囊样扩张范围、心功能与前次检查结果比较无明显变化;少量心包积液(左心室后壁14mm)较前无明显变化。
入院后15~30天,胸、腹腔未再发现活动性出血,各脏器功能均有所好转,仍存在肺部感染征象,气管插管尚未拔出。实验室检查:心肌酶学未见明显异常;脑钠肽前体仍偏高,3821pg/ml。超声心动图:心尖部球囊样扩张范围较前略缩小,3.0mm×3.4mm;左心室射血分数56%;少量心包积液,左心室后壁12mm;余心脏结构、功能未见明显异常(图1I、J)。
入院后1~2个月,拔除气管插管,患者生命体征平稳,心肌酶学、脑钠肽前体均正常。超声心动图:心尖部球囊样扩张范围较前无明显变化,3.1mm×2.7mm;左心室射血分数56%;心包液性暗区减少,左心室后壁0.9mm;余心脏结构、功能未见明显异常(图6-1K、L)。
入院后2个月,患者一般情况好,除肝功能指标略微异常,其他实验室检测指标无明显异常。出院前1天复查超声心动图:心尖部球囊样扩张范围较前进一步减小,2.1mm× 2.0mm;左心室射血分数61%;心包腔内未见液性暗区;其余心脏结构、功能未见异常(图1M~O)。
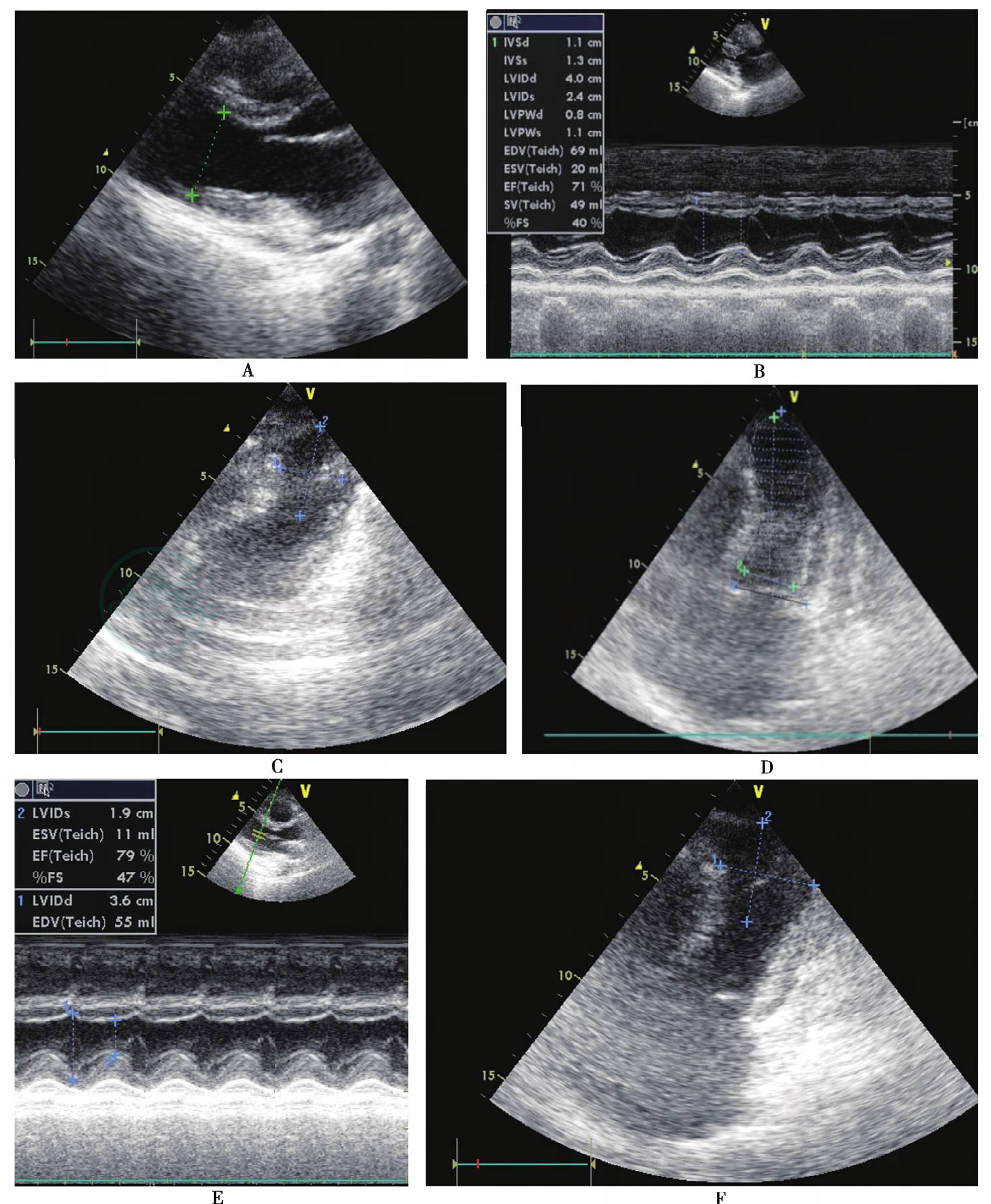
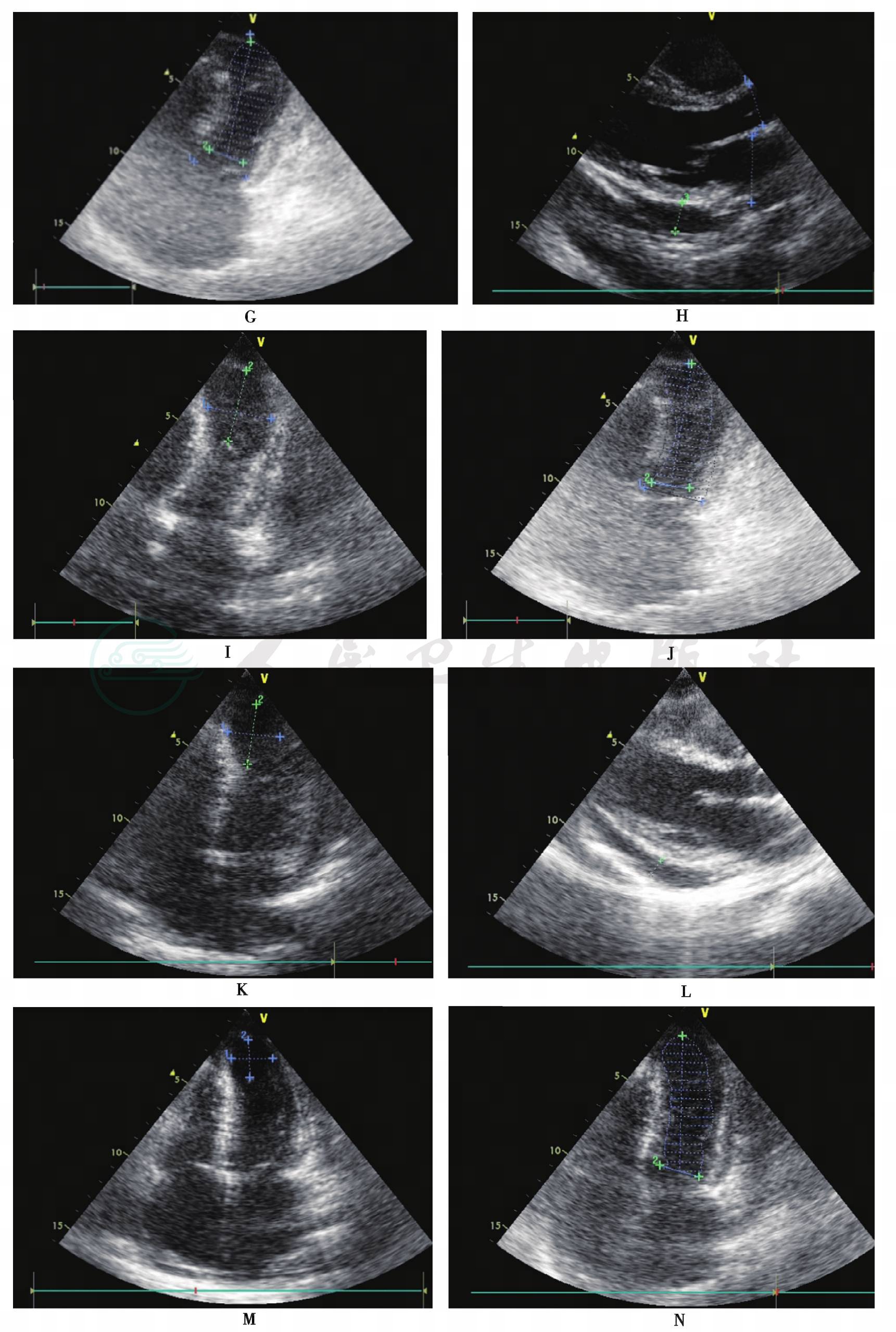
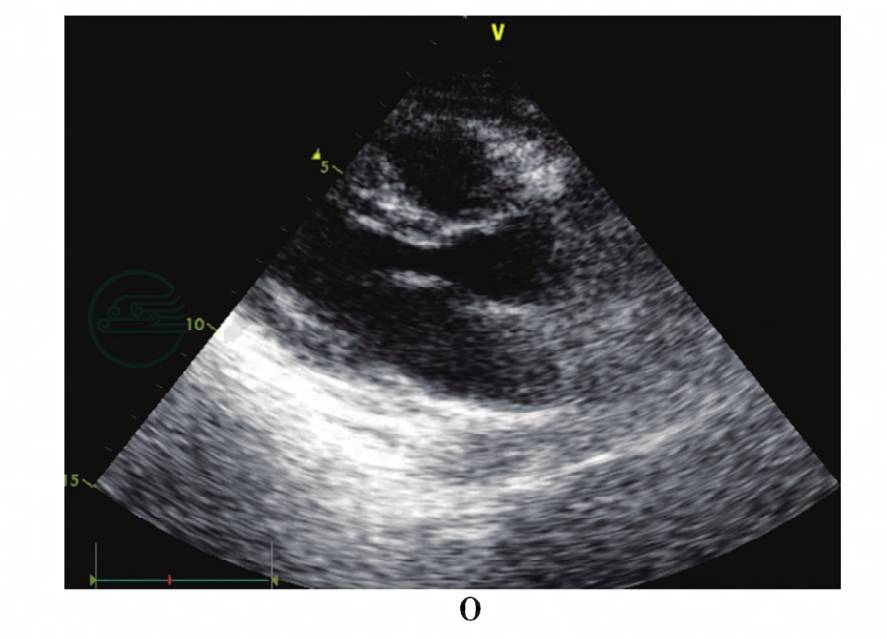
图1 患者超声心动图
A、B:入院第2天凌晨剖腹探查术前超声心动图;C~E:入院第2天剖腹探查术后超声心动图;F~H:入院第4天超声心动图;I、J:入院第20天超声心动图;K、L:入院第40天超声心动图;M~O:入院第63天超声心动图













