患者,男性,58岁,汉族,广东梅县人,职业:乡村医生
病史
主诉
行为异常3月,肢体乏力、抽搐2月,神志不清1周。
现病史
患者3个月前无明显诱因偶尔出现行为异常,如:穿错别人的鞋子、半夜起床看电视、不认得回家的路等,但上述症状未引起家人重视。2个月前因淋雨受凉后家属发现其走路不稳、左下肢乏力、动作不协调、言语减少、说话表达不清、反应迟钝、记忆力减退,左上肢出现无目的伸屈手指,并无法自控,该不自主动作入睡后也有出现。4月10日患者左侧肢体乏力加重,四肢均出现不自主运动,每次可持续数秒至数分钟,不伴双眼上翻、意识丧失、大小便失禁等。当地医院收治,予以改善脑循环等处理,疗效不佳。4月15日至5月11日转另一所医院神经科住院,拟诊为“病毒性脑炎、克-雅病未排除”,予以抗病毒、卡马西平、改善循环等治疗,效果不佳。为进一步诊治,2009年5月11日转至我院神经科。近3周来,患者言语减少、兴趣减少、行为能力下降明显,有四肢不自主运动,有不自主翻身或坐起、下床行走,激越易怒,无故打家人。近1周症状加重,患者不言语,不配合家人喂饭,对旁人言语无应答,偶尔会笑,家人无法与其沟通,生活自理能力差。
既往史
5年前因上腹不适发现“胃息肉、肠息肉”,曾行内窥镜下息肉摘除术;有“肾结石、前列腺肥大”病史3年。否认高血压、糖尿病、冠心病、脑卒中等病史。否认肝炎、结核等传染病病史。否认严重头外伤、输血史。
过敏史
否认食物、药物过敏史。
个人史
出生并原籍长大。否认到过疫区以及疫水接触史,否认特殊化学品及放射线接触史。无吸烟、饮酒等不良嗜好。
婚育史
已婚,育有2子1女,配偶和子女体健。
家族史
家族成员中未发现有类似疾病,无家族遗传病史。
体格检查
一般情况
体温36.5℃,心率82次/分,呼吸18次/分,血压140/80mmHg。发育正常,营养一般,卧床,查体不合作。全身皮肤及黏膜无发绀、黄染、苍白,全身浅表淋巴结未触及肿大。头颅五官未见畸形,巩膜无黄染,睑结膜未见异常,耳鼻未见异常分泌物,口腔黏膜光滑,无皮疹、溃疡,咽无充血,双侧扁桃体无肿大。颈软,无颈静脉怒张,未闻及颈部血管杂音,气管居中,甲状腺无肿大。胸廓无畸形,左右对称,胸骨无压痛。心肺及腹部脏器未查及异常。肛门及外生殖器未查。脊柱、四肢无畸形,双下肢无水肿。
专科检查
精神智能状态
缄默状态,查体不合作。对言语不理解,不配合指令,记忆、计算、定向等高级神经活动检查不能完成。
脑神经
嗅觉、视力、视野检查不合作,双侧眼底视乳头边缘清,A∶V=2∶3,动脉反光正常,未见动静脉压迹,视网膜未见出血、渗出。无眼裂增大或变窄,双眼睑无下垂,双眼球居中,无突出、凹陷,眼球各向运动无受限;双侧瞳孔等圆等大,直径约3.5mm,双侧直接、间接对光反射存在,调节、辐辏反射正常。疼痛刺激时,双侧面部表情肌运动对称,双侧咀嚼肌无萎缩,张口下颌无偏歪,双侧角膜反射正常,吸吮反射阳性;双侧鼻唇沟对称。双侧胸锁乳突肌与斜方肌饱满;舌肌无萎缩,未见舌肌颤动。其余脑神经检查不能配合完成。
运动系统
不能按指令配合运动检查,根据疼痛刺激时所观察到的肢体运动情况,估计四肢肌力有4级以上,四肢可见不自主抽动。
感觉系统
感觉检查不能配合,疼痛刺激时肢体可见回缩反应。
反射
四肢腱反射(+)。
病理反射
双侧巴宾斯基征、普赛征、欧本海姆征均阳性,双侧掌颌反射阳性。
脑膜刺激征
未引出。
自主神经系统
皮肤、毛发、指(趾)甲营养好,多汗,大小便不能自控,留置导尿管,皮肤划痕反应无异常。
辅助检查
以下为患者入我科住院前在其他医院的辅助检查结果:
实验室检查
血液学
血常规正常,梅毒组合、HIV抗体均为阴性。
铁蛋白、PSA、VCA-IgA、AFP、CEA、CA125、CA15-3、CA19-9正常。
自身免疫七项、类风湿因子、血沉、抗“O”、狼疮系列、ANCA组合正常。
甲状腺功能五项、甲状腺过氧化物酶抗体、甲状腺球蛋白抗体正常。
血寄生虫:裂头蚴(±),囊虫(+)。
钩体显微镜凝集试验阴性。
脑脊液
2009-4-16:压力正常,白细胞0,红细胞0,镜下发现8个可疑瘤细胞,生化未见异常。结核抗体阴性,抗酸杆菌、隐球菌阴性。
2009-4-21:压力正常,白细胞1×106/L,红细胞620×106/L,脑脊液生化正常,寄生虫检测为阴性。
电生理学与影像学检查
肌电图
未见异常。
脑电图
各区出现以4~7Hz、27~105μV的θ波为优势的慢波,呈短至长程出现,偶见单个3~3.5Hz、85~102μV的δ波,夹杂有散在的8~12Hz、10~25μV的α波。
胸片、心电图
未见异常。
电子胃镜
慢性浅表性胃炎。
骨扫描
未见骨转移癌。
鼻咽镜
鼻中隔偏曲,慢性鼻炎。
上腹部CT平扫+增强扫描
肝脏S6~S7段结节,考虑肝血管瘤;肝脏多发小囊肿;脾脏小囊肿。
局部脑血流断层显像
双侧大脑颞叶、额叶、左侧颞顶叶灌注功能降低。
甲状腺静态显像
双侧甲状腺轻度肿大、摄碘功能降低,提示甲状腺炎。
颈部、腹部超声
甲状腺稍增大,甲状腺左侧叶内小结节(2个)。双侧腋窝、腹股沟区、右侧颈部可见轻度淋巴结肿大;腹腔内未见明显肿块回声;腹膜后未见明显肿大淋巴结。
腰椎MRI
未见异常。
颅脑影像学
起病后第7、8、9、10、14周行头颅MRI检查(图1),均包括T1WI、T2WI、FLAIR、DWI和增强扫描,第2、3次检查分别进行了MRV和MRA成像,均未见异常。5次检查中,T1WI成像和增强扫描均未见异常。
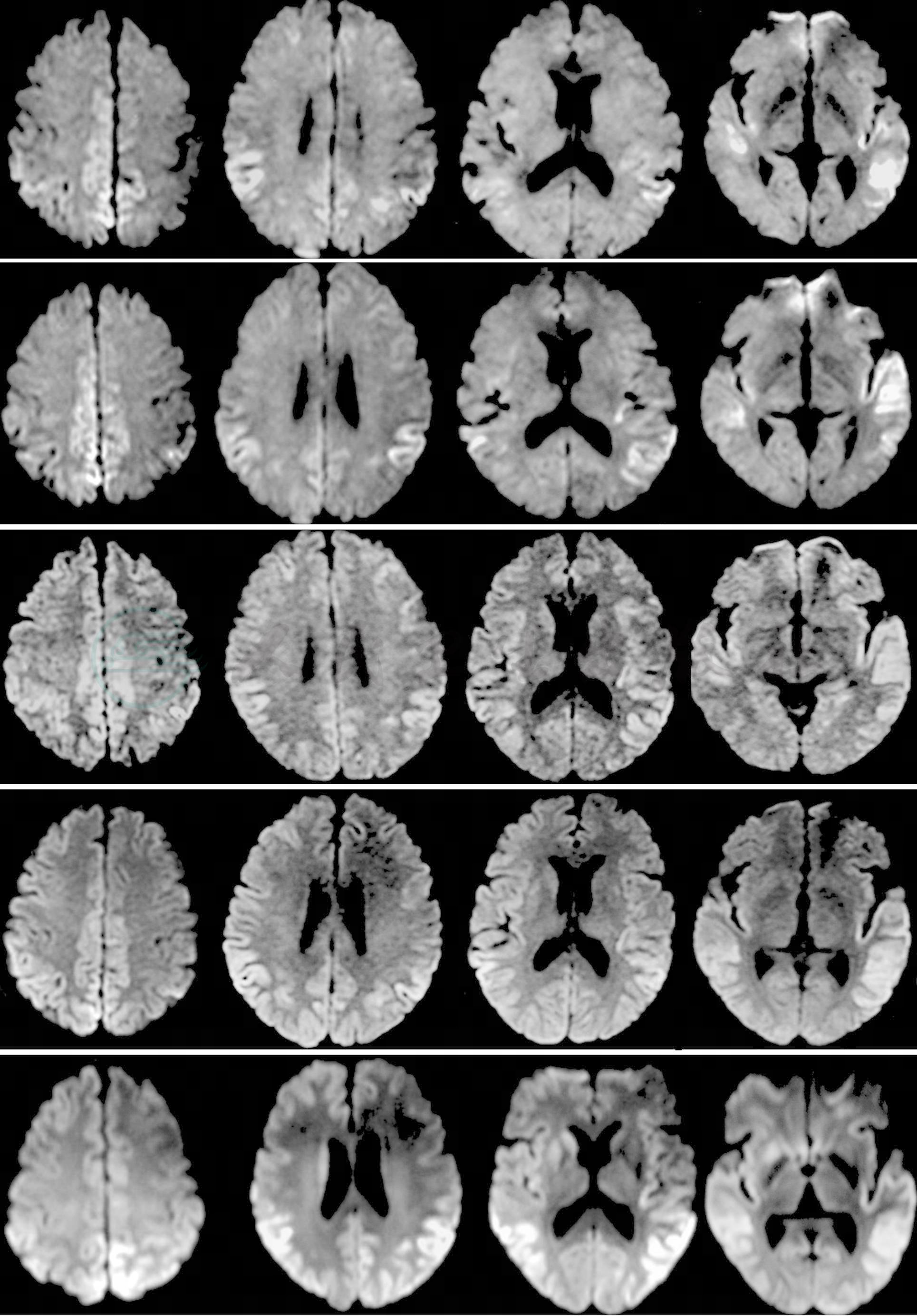
图1 发病第7、8、9、10、14周头颅MRI DWI
双侧颞、顶叶皮质、扣带回和右侧基底节(壳核前部、尾状核头部)信号不同程度增高;随着病程进展,各脑叶皮质病变范围呈现逐渐扩展趋势
DWI成像敏感性高,显示病变主要分布于双侧颞、顶叶皮质、扣带回和右侧基底节,表现为不同程度的信号增高;随着病程进展,各脑叶皮质的病变范围呈现逐渐扩展的趋势。
第3、4次检查,DWI皮质高信号范围较前明显扩大,DWI信号强度中等增高,先前明显高信号区域的DWI信号强度降低;第5次检查(入院后)出现新的DWI信号明显增高区域;双侧扣带回在第1、2、3次DWI成像为明显高信号,但其后两次检查,DWI信号强度均较前明显降低。第3、4次检查,DWI和FLAIR成像在右侧壳核前部可见信号轻度增高;第5次检查,DWI、FLAIR和T2WI成像在右侧壳核前部、尾状核头部见信号增高,ADC为低信号。
入院后辅助检查
实验室检查
血常规
血常规(2009-5-14):白细胞计数29.79×109/L,中性分叶占90%,血小板计数527×109/L;抗感染治疗后复查血常规(2009-5-18):白细胞计数12.34×109/L,中性分叶占78%,血小板计数481×109/L。
出、凝血常规
未见异常。
尿、便常规
未见异常。
甲状腺自身抗体
阴性。
甲状腺功能
未见异常。
肾功能、肝酶、肝功能、电解质
未见异常。
腰穿脑脊液(2009-5-12)
压力100mmH2O,脑脊液常规未见异常,未见细菌,葡萄糖4.3mmol/L(高于正常值),氯和蛋白正常,14-3-3蛋白阴性。
电生理学与影像学
12导联心电图、彩色多普勒超声心动图
未见异常。
胸部平片
两肺炎症。
脑电图(2009-5-20)
双侧大脑广泛弥漫的3~6.5Hz、10~60μV慢波活动,并见短-中程出现的周期性慢波、双向波。
头颅MRI平扫+增强+DWI(发病14周)
见图1-1。
入院诊断
定位:大脑。
定性:炎症感染性。
初步诊断:脑内多发病变原因待查:
(1)脑炎?
(2)克-雅病(Creutzfeldt-Jakob disease,CJD)?
入院后治疗和病情变化情况
入院后予以丙种球蛋白、激素治疗,患者病情进一步加重。卧床,缄默状态,和外界交流能力丧失,不能进食,留置鼻饲管,大小便失禁;自主运动逐渐消失,四肢出现频繁的肌阵挛,躯体逐渐呈屈曲状态,四肢肌张力明显增高,期间并发肺部感染。肌阵挛症状经左乙拉西坦(Levetiracetam)、丙戊酸钠(Sodium Valproate)治疗后有所改善,经抗感染治疗后肺部炎症得以控制,同时予以营养支持等治疗。
发病后16周复查脑电图提示:双侧大脑半球持续出现间隔0.5~0.8秒的周期性、同步性三相波,进一步支持散发型CJD的诊断。该患者未同意行脑组织病理活检。予以对症支持治疗,患者病情缓慢加重,并发肺部感染,后回当地医院治疗。出院后4个月通过电话随访,患者仍存活,但病情进一步加重。













