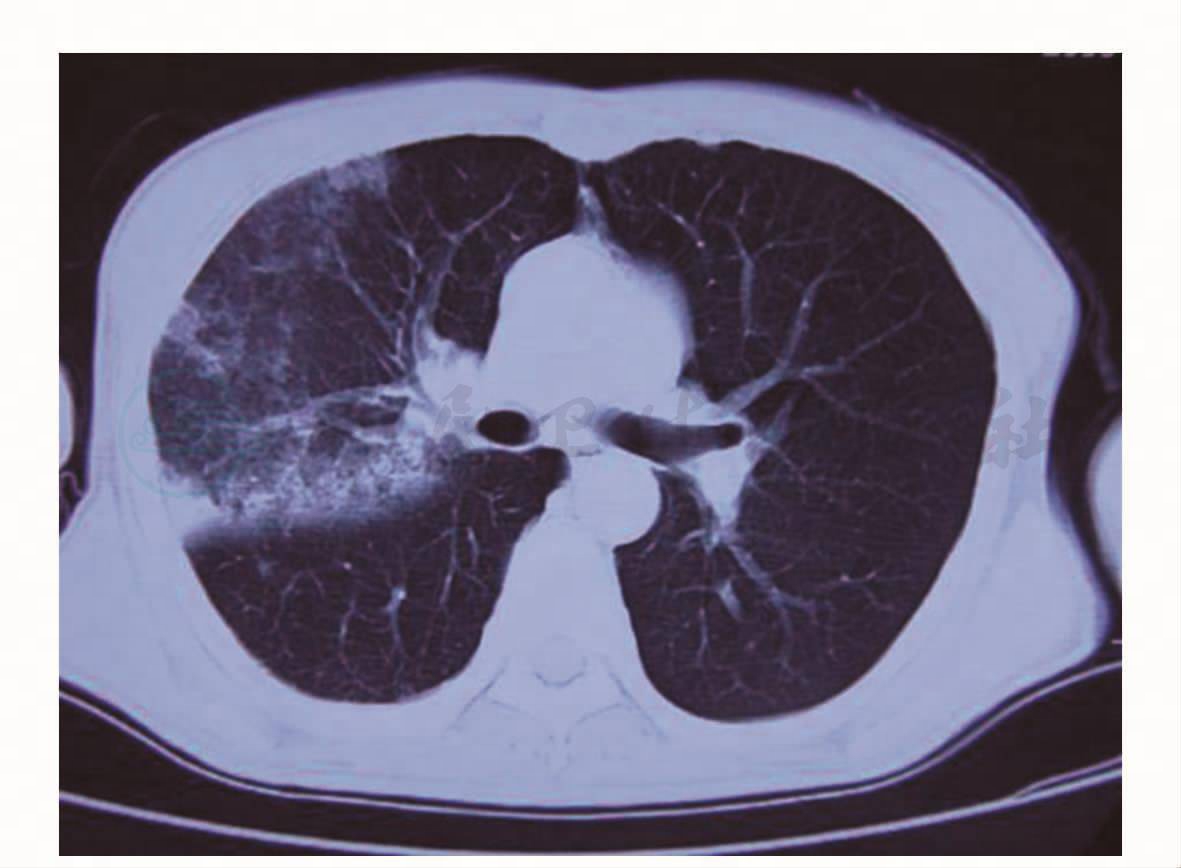
图1 胸部CT(2009年8月11日)
患者,男性,65岁。2个月余前无明显诱因下出现咳嗽、咳痰,不剧,咳黄色黏痰,伴胸闷、气急、畏寒、发热,体温最高达39.8℃,下午明显,伴头晕、乏力、视物模糊,无皮肤、巩膜黄染,无腹痛、腹胀等不适。于当地医院住院治疗,查血常规:WBC 5.9×109/ L,N 77.4%,CRP 200mg/L,ESR 140mm/h;血气分析示:PaO2 69.6mmHg,PaCO2 45.1mmHg。抗链球菌溶血素“O”、肿瘤标志物、类风湿、肝肾功能、血脂、血糖等未见明显异常。2009年8月11日,肺部CT示两肺多发渗出和实变(图1)。抗生素治疗后症状无明显好转,转来本院诊治。在外院和转入本院初期,经验性治疗先后予以亚胺培南/西司他汀、万古霉素、阿奇霉素、头孢美唑等。2009年8月21日,肺部CT平扫示:两肺炎性病灶,以右肺为著,较前有所进展,局部胸膜增厚,右侧少量胸腔积液(图2)。痰培养6次均提示头状地霉(++)~(++++)。肺功能检查示:轻度限制性通气功能障碍,弥散功能轻度降低,残气量正常。纤支镜检查右上叶各段黏膜分泌物较多,右中叶内侧支见珊瑚样白苔状物,管腔基本阻塞。病理示右中肺支气管黏膜慢性炎症。痰及纤支镜毛刷找抗酸杆菌、脱落细胞阴性。2009年8月29日起给予卡泊芬净抗真菌治疗2周。2009年9月12日起改伊曲康唑口服抗真菌治疗。2009年9月5日和2009年9月15日各复查肺部CT示两肺感染性病变对照前片吸收(图3)。患者病情好转,体温恢复正常,咳嗽、咳痰、胸闷、气急不明显。出院后口服伊曲康唑治疗。2009年9月18日复查肝功能示:总胆红素38.8μmol/L,直接胆红素8.3μmol/L,间接胆红素30.5μmol/L。2009年10月1日,患者出现反复恶心、呃逆,伴皮肤、巩膜黄染,无明显腹痛、腹胀,无反酸、嗳气。2009年10月8日至当地医院就诊查血生化,总胆红素79.1μmol/L,直接胆红素17.4μmol/L,间接胆红素61.7μmol/L,停伊曲康唑治疗。复查肺部CT示:病灶较前进展(图4),右侧胸膜增厚。为进一步诊治,来本院急诊住院。
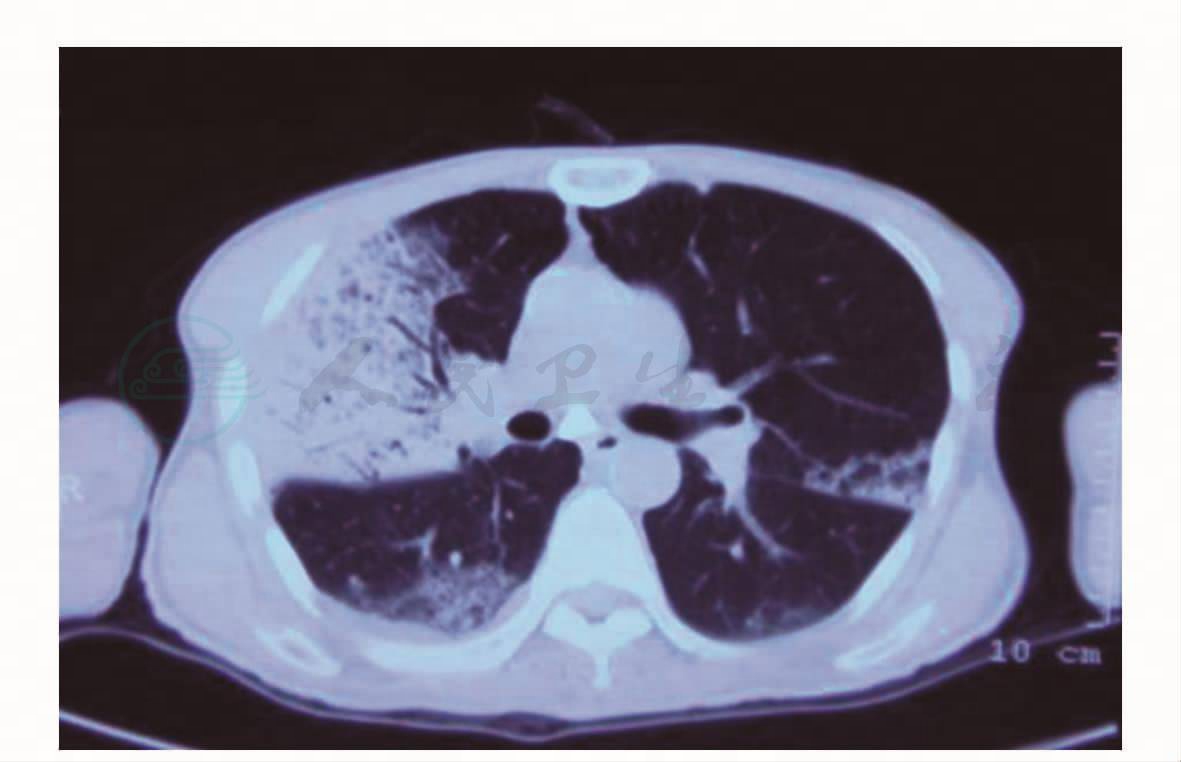
图2 胸CT(2009年8月21日)
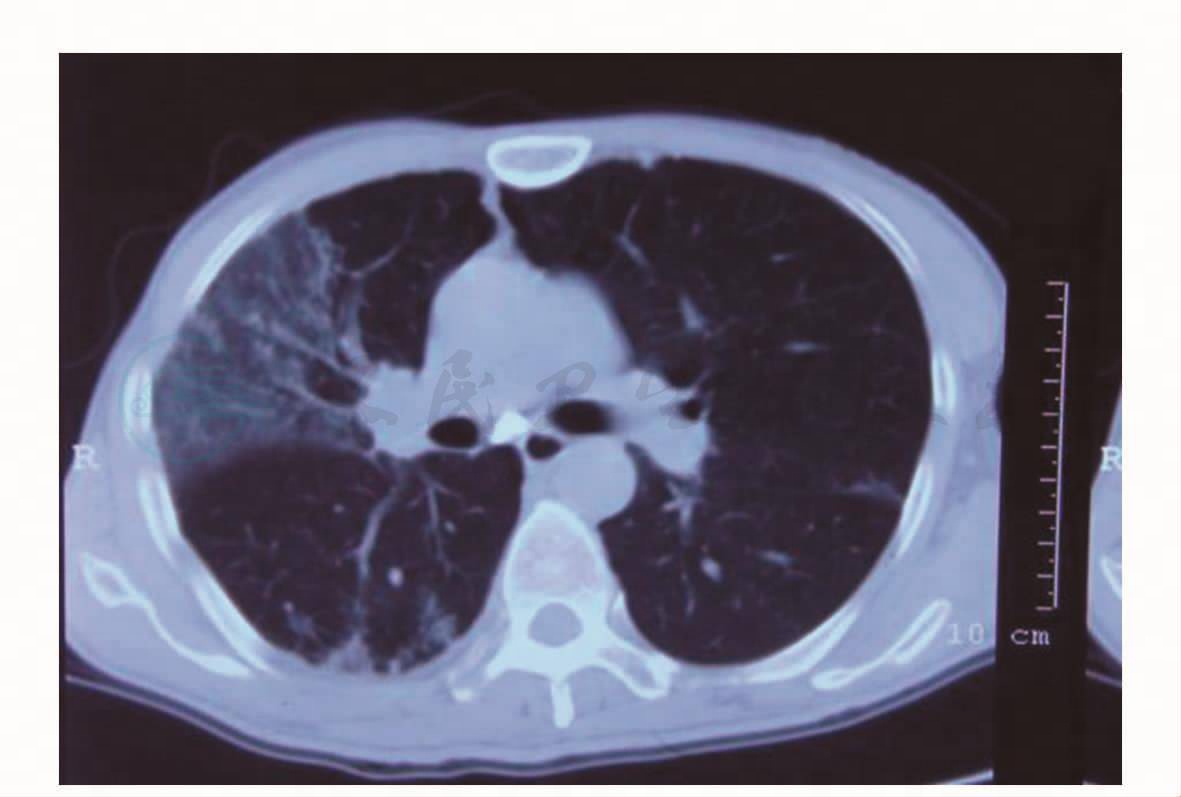
图3 胸部CT(2009年9月15日)
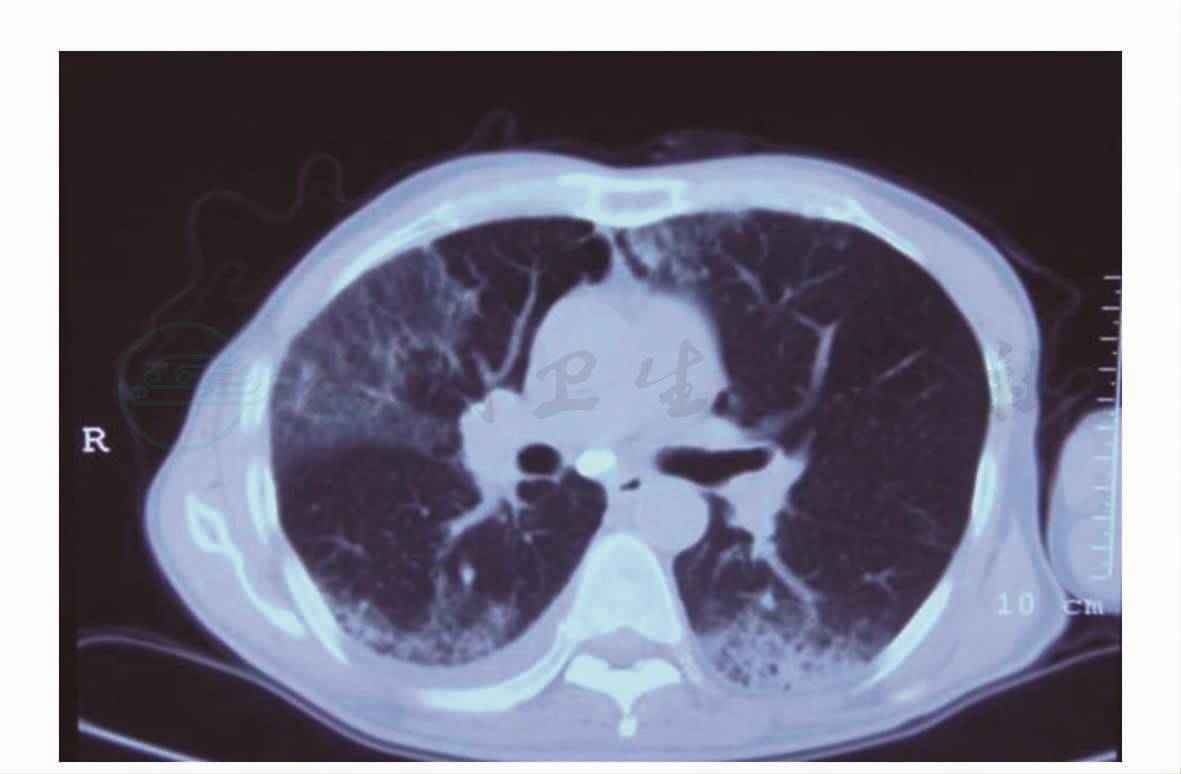
图4 胸部CT(2009年10月8日)
入院查体:T 35.6℃,P 52次/分,R 20次/分,BP 89/51mmHg,神志清,精神软,皮肤、巩膜黄染,锁骨上淋巴结未及肿大,两肺呼吸音低,未及明显干啰音、湿啰音,心律齐,未闻及病理性杂音,腹软,肝脾肋下未及,双下肢无水肿,神经系统检查阴性。
初步诊断:两肺多发病变,真菌感染?结缔组织疾病?
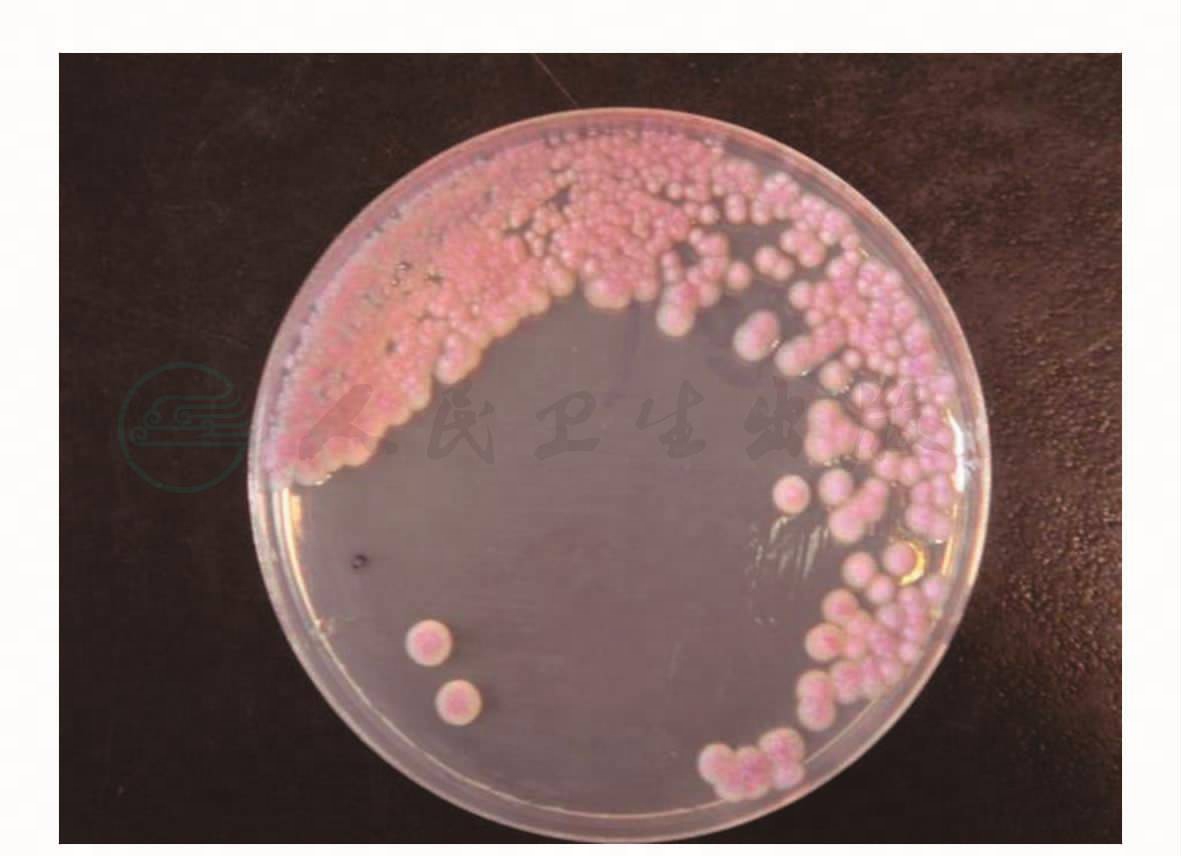
图5 毛刷培养示头状地霉
入院后辅助检查:血气分析:pH 7.47,PaCO2 36.7mmHg,PaO2 105mmHg。血常规:WBC 5.2×109/L,N 72.9%,Hb 95g/L,PLT 241×109/L。血生化:Alb 36.8g/L,ALT 42U/L,AST 76U/L,TBil 64μmol/L,DBil 41μmol/L。ESR 34mm/h;CRP 3.3mg/L。血肿瘤标志物CA125 112.4U/ml,抗核抗体(ANA)、抗中性粒细胞胞质抗体(ANCA)阴性。支气管镜检查:右中叶支气管内侧段开口狭窄,周围黏膜光滑。灌洗液非牛奶样,毛刷找抗酸杆菌阴性,2次痰培养为头状地霉。肺功能检查:中度混合性通气功能障碍,一氧化碳弥散功能重度降低。2009 年10月19日肺部CT示两肺多发感染灶;右肺门及纵隔多发淋巴结钙化。再次支气管镜检查示右中叶支气管内侧支开口闭塞。毛刷培养示头状地霉(图5)。病理示黏膜慢性炎症伴无定型物。复查肺部CT(2009年10月27)示:两肺多发感染,左肺下叶病灶有进展(图6)。
最后诊断:肺地霉病。
治疗和转归:氟康唑0.2g,每天1次,口服。20天后复查CT示病变有所吸收(图7),无明显不适主诉。
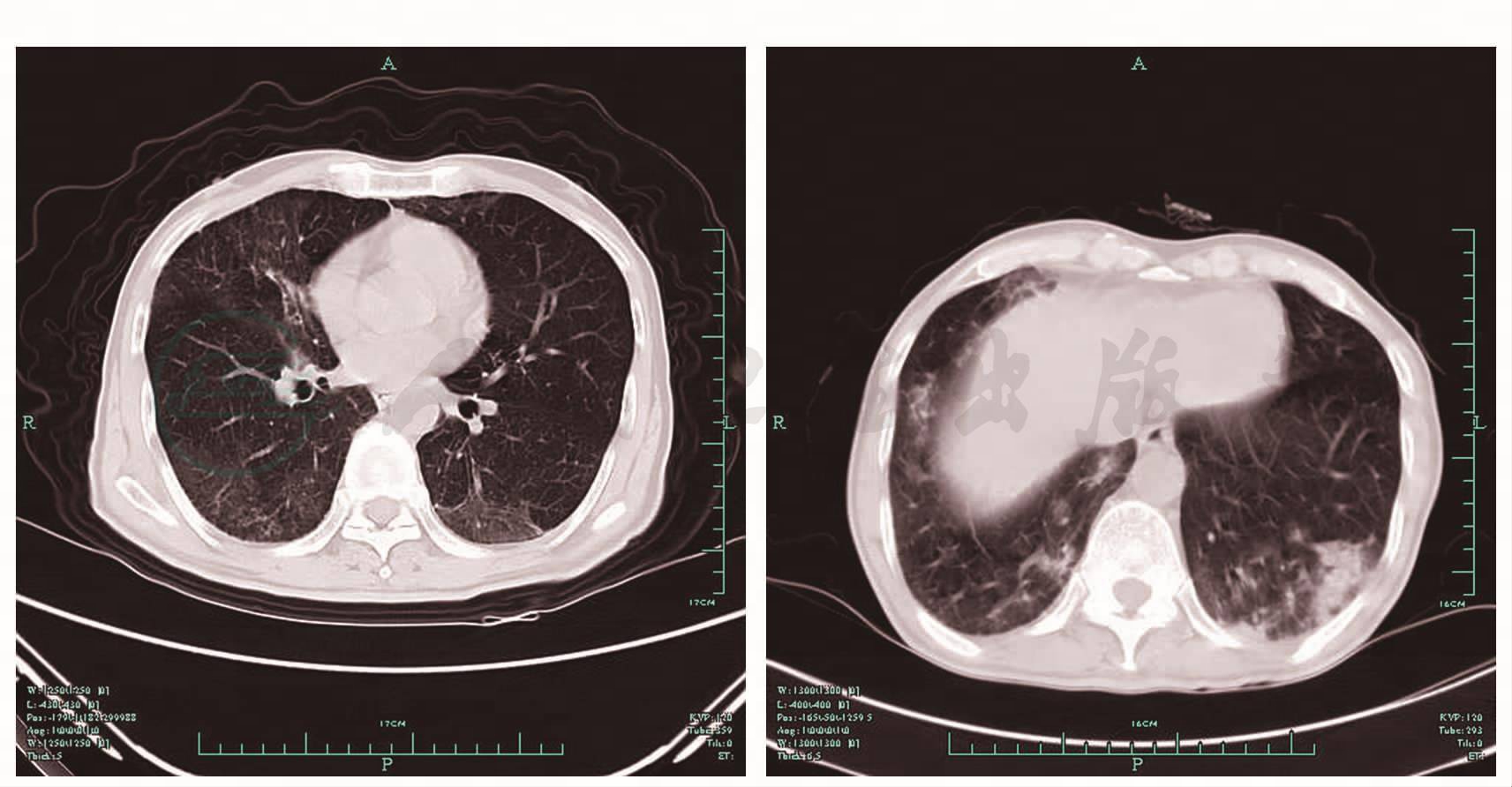
图6 胸部CT(2009年10月27日)
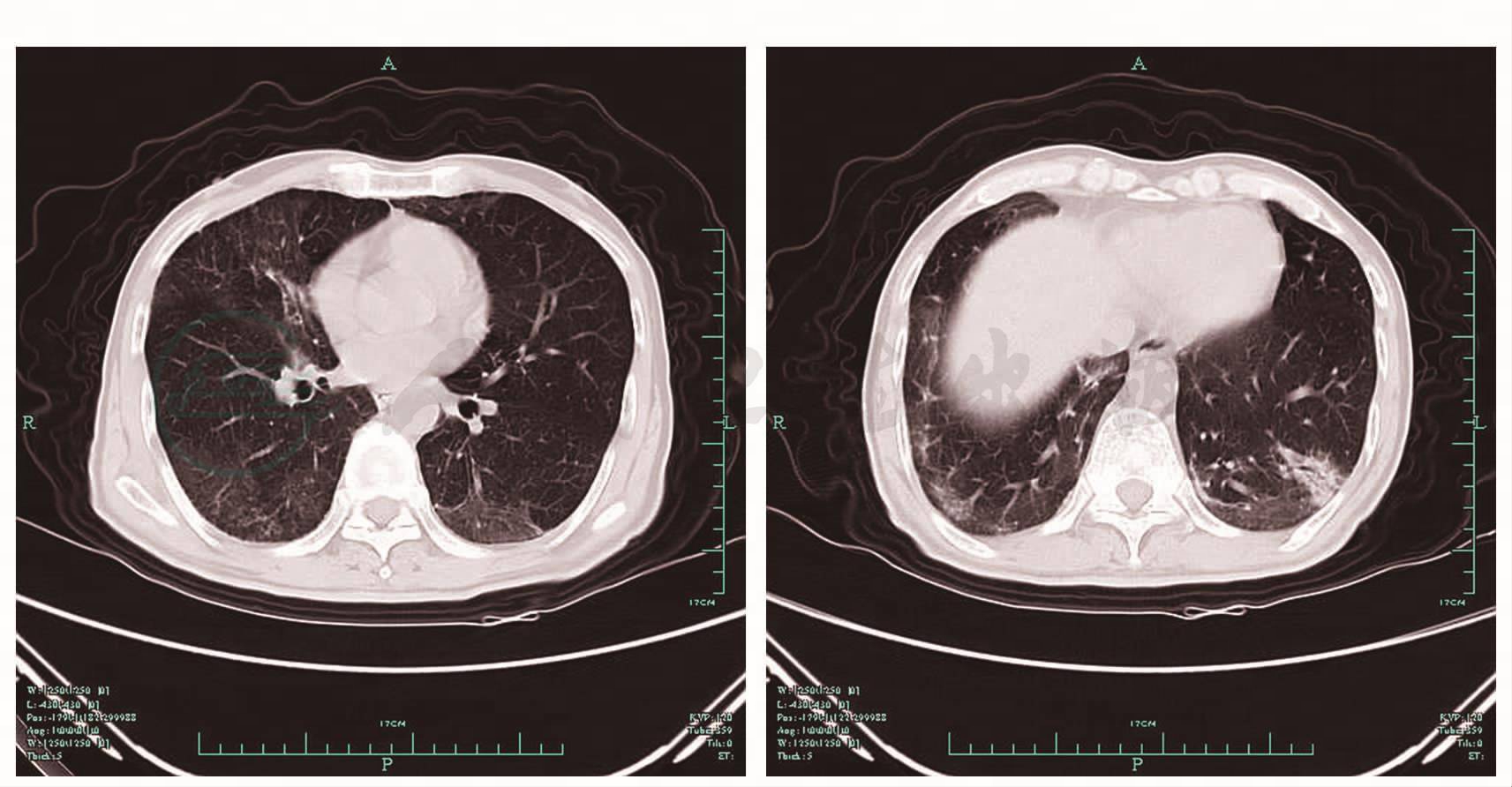
图7 胸部CT(2009年11月17日)













