患者男,71岁,因“突发右侧肢体无力伴言语不清6天”急诊以“脑梗死”于2009年8月8日入院。患者于6天前夜间起床排尿时突然出现右侧肢体无力,右上肢不能抬起、抓握,右下肢不能行走,同时伴有言语不清,但能理解家人说话。当时无头痛头晕、恶心呕吐、无发热,无视物旋转、视物成双,无吞咽困难,急到我院就诊,诊断为“脑梗死”,急诊给予抗血小板聚集、改善循环等治疗,症状略有好转,可与家人交流,右上肢可抬起,右下肢可行走。为求进一步诊治以“脑梗死”入院。
既往史:否认高血压、糖尿病、冠状动脉粥样硬化性心脏病、脂代谢紊乱等病史;吸烟50余年,40支/天;饮酒40余年,3两/天(1两=50克)。
查体:双侧血压140/80mmHg,心肺听诊正常,腹软,无压痛及反跳痛,双下肢无水肿。神经系统查体:神清,语利,双瞳等大等圆,直接及间接对光反射存在,眼动充分,未见眼震,双侧额纹对称,右侧鼻唇沟稍浅,咽反射存在,伸舌居中,转颈耸肩对称有力,右上肢肌力5级,右下肢肌力4级,左侧肢体肌力5级,四肢肌张力正常,右侧腱反射稍活跃,右侧Babinski征(+),余病理征未引出。双侧深浅感觉查体对称,指鼻及跟膝胫试验尚稳准,颈软,脑膜刺激征阴性。美国国立卫生院神经功能缺损评分(NIHSS)3分。
辅助检查
实验室检查:血、尿、便常规检查正常,凝血象、ESR检查正常;血脂:甘油三酯1.34mmol/L,低密度脂蛋白胆固醇2.81mmol/L。同型半胱氨酸44.81μmol/L。口服葡萄糖耐量试验(oral glucose tolerance Test,OGTT):空腹血糖9.99mmol/L,半小时血糖13.95mmol/ L,1小时血糖18.26mmol/L,2小时血糖21.78mmol/L,3小时血糖17.12mmol/L。糖化血红蛋白8.4%。
24小时动态血压:白天血压平均129/76mmHg,夜间血压平均125/76mmHg,收缩压最高白天146mmHg,夜间133mmHg,舒张压最高白天105mmHg,夜间84mmHg;白天22.7%收缩压>140mmHg,舒张压4.5%>90mmHg,夜间71.4%收缩压>125mmHg,舒张压42.9%>80mmHg。
影像学检查:颅脑CT(2009年8月2日):左侧放射冠可见点片状低密度影,双侧脑室旁密度减低。
颅脑MRI(2009年8月3日):双侧脑室旁、双底节区、双侧放射冠区、右侧丘脑可见多发点片状长T1、长T2信号影,DWI示左侧放射冠区可见小片状高信号(图1、图2)。
颈部血管超声(2009年8月4日):左侧颈内动脉起始处狭窄70%~90%。双侧颈动脉硬化,多发斑块形成,右侧锁骨下动脉近段多发斑块形成(右侧颈总动脉干部13.3mm×2.0mm低回声斑块,左侧颈总动脉干部3.1mm×1.7mm强回声斑块,右侧颈总动脉分叉处颈内动脉可见15.3mm×2.6mm混合回声斑块,左侧颈总动脉分叉处颈内动脉可见17.2mm×2.4mm混合回声斑块,右侧锁骨下动脉近段可见7.9mm×2.7mm等回声斑块。
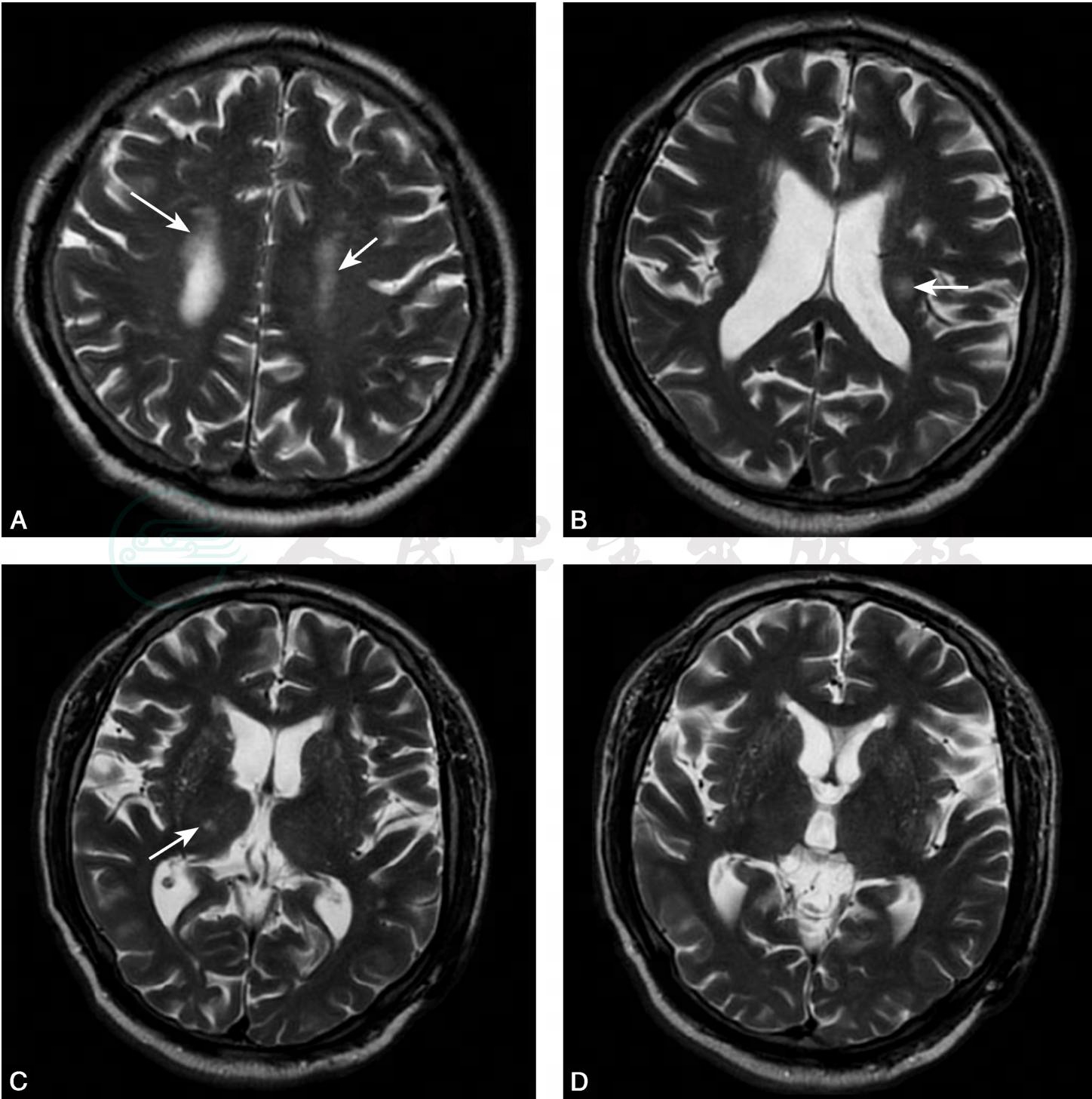
图1磁共振横断面平扫T2加权像,显示患者双侧脑室旁、双侧基底节区、双侧放射冠区、右侧丘脑可见多发点片状长T2信号影(箭头)。CHIPS量表评分64分
A.半卵圆中心层面(4分);B.放射冠层面(4分);C.高外囊层面(24分);D.低外囊层面(32分)
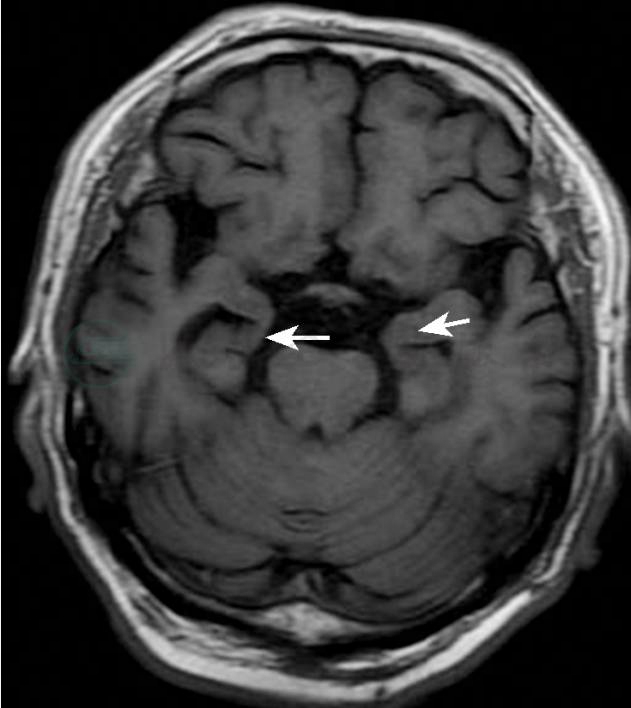
图2磁共振横断面平扫T1加权像,显示内侧颞叶和海马轻度萎缩(箭头)
增强磁共振血管成像(CE-MRA)(2009年8月11日):左侧颈内动脉起始部狭窄;双侧颈内动脉海绵窦段及海绵窦前段粗细不均,符合脑动脉硬化表现;左侧锁骨下动脉信号不均匀。
数字减影血管造影(DSA)(2009年8月24日)结果:左侧颈内动脉C1段狭窄,狭窄率约70%;右侧颈内动脉C4段狭窄,狭窄率约60%,狭窄长度约3mm;左侧椎动脉V1段狭窄,狭窄率80%,狭窄长度约5mm。
量表评测
影像学评分:卒中操作早期急性卒中分级CT评分(Alberta Stroke Program Early CT Score,ASPECTS)13分;Blennow量表评分2分;Fazekas量表评分3分;胆碱能通路白质量表(Cholinergic Pathways Hyper Intensities Scale,CHIPS)评分64分。
认知功能评测
(本例患者为初中学历)简易精神状态量表(MMSE)25分(总分30分)。其中定向力得分9分(总分10分);即刻记忆3分(总分3分);注意力与计算力4分(总分5分);回忆能力得分2分(总分3分);语言能力、重复、三步命令、阅读均满分;书写/复制交叉五边形0分(总分1分)。
蒙特利尔认知评测量表(Montreal cognitive assessment,MoCA)17分,经校正后得分18分(总分30分)。其中视空间与执行功能1分(总分5分);命名3分(总分3分);注意5分(总分6分);语言2分(总分3分);抽象0分(总分2分);延迟回忆0分(总分5分);定向力6分(总分6分)。
阿尔茨海默病评估量表认知部分(Alzheimer’s disease assessment scale—cognitive subscale,ADAS-cog)12分(总分70分)。其中单词回忆测试6分(总分10分);物体和手指命名0分(总分5分);命令1分(总分5分);结构性练习2分(总分5分);意向性练习0分(总分5分);定向力1分(总分8分);单词辨认测试:2分(总分12分);回忆测试指令0分(总分5分);口头语言表达能力0分(总分5分);找词困难0分(总分5分);口头语言理解能力0分(总分5分)。得分越高说明认知损害越重。
额叶功能评定量表(frontal assessment battery,FAB)15分(总分18分,各分项最高分均为3分)。其中相似性(概念化)2分;语言流畅性3分;运动程序(程序化)2分;矛盾性指示(对干扰的敏感性)3分;做与不做(控制与抑制)2分;抓握行为3分。得分越高说明认知损害越轻。
诊断
入脑前动脉狭窄伴脑梗死,左侧颈内动脉系统、动脉粥样硬化性;
双侧颈动脉硬化多发斑块形成;
右侧锁骨动脉近段多发斑块形成;
左侧颈内动脉C1段狭窄,狭窄率约70%;
右侧颈内动脉C4段狭窄,狭窄率约60%;
左椎动脉V1段狭窄,狭窄率约80%;
左侧颈内动脉C1段狭窄血管内支架置入术后残余狭窄率10%;
高同型半胱氨酸血症;
卒中后非痴呆认知障碍;
2型糖尿病;
脂蛋白代谢紊乱。
诊疗经过:入院后完善相关检查,给予氯吡格雷抗血小板聚集,羟乙基淀粉扩张血容量,阿托伐他汀降脂稳定斑块,并给予降血糖药物治疗。于2009年9月4日在局部麻醉下行左侧颈内动脉C1段狭窄血管内支架置入术,术前给予氯吡格雷及阿司匹林片双联抗血小板1周,术后DSA显示残余狭窄率约10%。术后建议患者双联抗血小板3个月后改为单用氯吡格雷长期口服,出院时NIHSS评分0分,肢体肌力恢复正常,无面瘫。
1.Leys D,Henon H,Mackowiak-Cordoliani MA,et al.Post stroke dementia[J].Lancet Neurol,2005,4:752-759.
2.Tombaugh TN,Mcintyre NJ.The mini-mental state examination:a comprehensive review[J].J Am Geriatr Soc,1992,40:922-935.
3.Franco-Marina F,Garcia-Gonzalez JJ,Wagner-Echeagaray F,et al.The Mini-mental State Examination revisited:ceiling and floor effects after score adjustment for educational level in an aging Mexican population[J].Int Psychogeriatr,2010,22:72-81.
4.Diniz BS,Yassuda MS,Nunes PV,et al.Mini-mental State Examination performance in mild cognitive impairment subtypes[J].Int Psychogeriatr,2007,19:647-656.
5.Nasreddine ZS,Phillips NA,Bedirian V,et al.The Montreal Cognitive Assessment,MoCA:a brief screening tool for mild cognitive impairment[J].J Am Geriatr Soc,2005,53(4):695-699.
6.Nazem S,Siderowf AD,Duda JE,et al.Montreal cognitive assessment performance in patients with Parkinson's disease with“normal”global cognition according to mini-mental state examination score[J].J Am Geriatr Soc,2009,57(2):304-308.
7.Wong GK,Wong R,Mok VC,et al.Clinical study on cognitive dysfunction after spontaneous subarachnoid haemorrhage:patient profiles and relationship to cholinergic dysfunction[J].Acta Neurochir(Wien),2009,151:1601-1607.
8.Pendlebury ST,Rothwell PM.Prevalence,incidence,and factors associated with pre-stroke and post-stroke dementia:a systematic review and meta-analysis[J].Lancet Neurol,2009,8:1006-1018.
9.Kerrouche N,Herholz K,Mielke R,et al.18FDG PET in vascular dementia:differentiation from Alzheimer's disease using voxel-based multivariate analysis[J].J Cereb Blood Flow Metab,2006,26:1213-1221.
10.Waragai M,Mizumura S,Yamada T,et al.Differentiation of early-stage Alzheimer's disease from other types of dementia using brain perfusion single photon emission computed tomography with easy Z-score imaging system analysis[J].Dement Geriatr Cogn Disord,2008,26:547-555.
11.Jellinger KA.The pathology of“vascular dementia”:a critical update[J].J Alzheimers Dis.2008,14:107-123.
12.Bocti C,Swartz R H,Gao F Q,et al.A new visual rating scale to assess strategic white matter hyperintensities within cholinergic pathways in dementia[J].Stroke,2005,36(10):2126-2131.
13.Wallin A,Sjogren M,Blennow K,et al.Decreased cerebrospinal fluid acetylcholinesterase in patients with subcortical ischemic vascular dementia[J].Dement Geriatr Cogn Disord,2003,16:200-207.
14.冯涛,王拥军,芦林龙,等.Binswanger's病的胆碱能通路白质病变MR评分与认知障碍程度的相关性[J].中国卒中杂志,2006,1:682-684.
15.Borroni B,Tiberio G,Bonardelli S,et al.Is mild vascular cognitive impairment reversible?Evidence from a study on the effect of carotid endarterectomy[J].Neurol Res,2004,26:594-597.













