患者男,61岁,山东人,因“左侧肢体无力20余天”于2008年4月24日由当地医院转入我院。
患者于入院前20日在接电话时突发头晕,伴有左侧肢体无力,无视物旋转及视物成双,无耳鸣,持续约20分钟后自行缓解。3日后,患者早晨起床后出现左侧肢体无力,但尚能行走及持物,约半小时后左侧肢体无力加重,不能行走,遂送往当地医院,诊断考虑为“脑梗死”,给予奥扎格雷钠、神经节苷酯、胞二磷胆碱等药物治疗及康复治疗,经治疗后患者症状稍有好转。入院前4日患者左侧肢体无力加重,并出现右侧上肢无力,说话语音低,语速慢,反应较迟钝,进食少,为进一步诊治遂来我院,门诊以“脑梗死”收入院。
患者自发病以来神志清楚,表情淡漠,饮食欠佳,睡眠良好,偶有小便失禁,大便正常,体重无明显变化。患者病前几日曾有左下肢水肿,发病当日有左下肢疼痛。
既往史
高血压史10余年,最高血压180/120mmHg,口服硝苯地平缓释片10mg/d,平时血压130/80mmHg;冠心病病史10余年,4年前行经皮冠状动脉支架置入术;2型糖尿病病史8年;长期吸烟史。
神经系统查体
1.血压
右上肢130/90mmHg,左上肢120/80mmHg;神志清楚,语音低沉,计算力差,反应迟钝。双侧瞳孔等大等圆,直径3mm,光反射灵敏,眼球各方向运动充分,无眼震。双侧额纹对称、面纹对称,伸舌居中。双侧软腭对称,上抬有力,咽反射存在,双侧转颈、耸肩有力。左侧上肢肌力5级弱,左侧下肢肌力4级弱,右侧肢体肌力5级,左侧上肢肌张力高,左手呈强握状,四肢腱反射存在(左>右),双侧掌颌反射阳性,左侧Babinski征阳性,右侧Babinski征可疑阳性。左侧面部针刺觉减退,左侧偏身针刺觉及音叉振动觉减退,共济运动检查不合作。颈软,布克征阴性。双侧颈动脉及锁骨下动脉听诊区可闻及3/6级收缩期吹风样血管杂音,向颅内传导。
2.颅脑CT(入院后第2天)
脑内多发梗死灶;右额点状高密度影(图1);右侧颈内动脉C7段动脉壁钙化灶[外院颅脑CT结果(2008年4月20日):右侧脑室前角旁低密度影,伴有出血]。
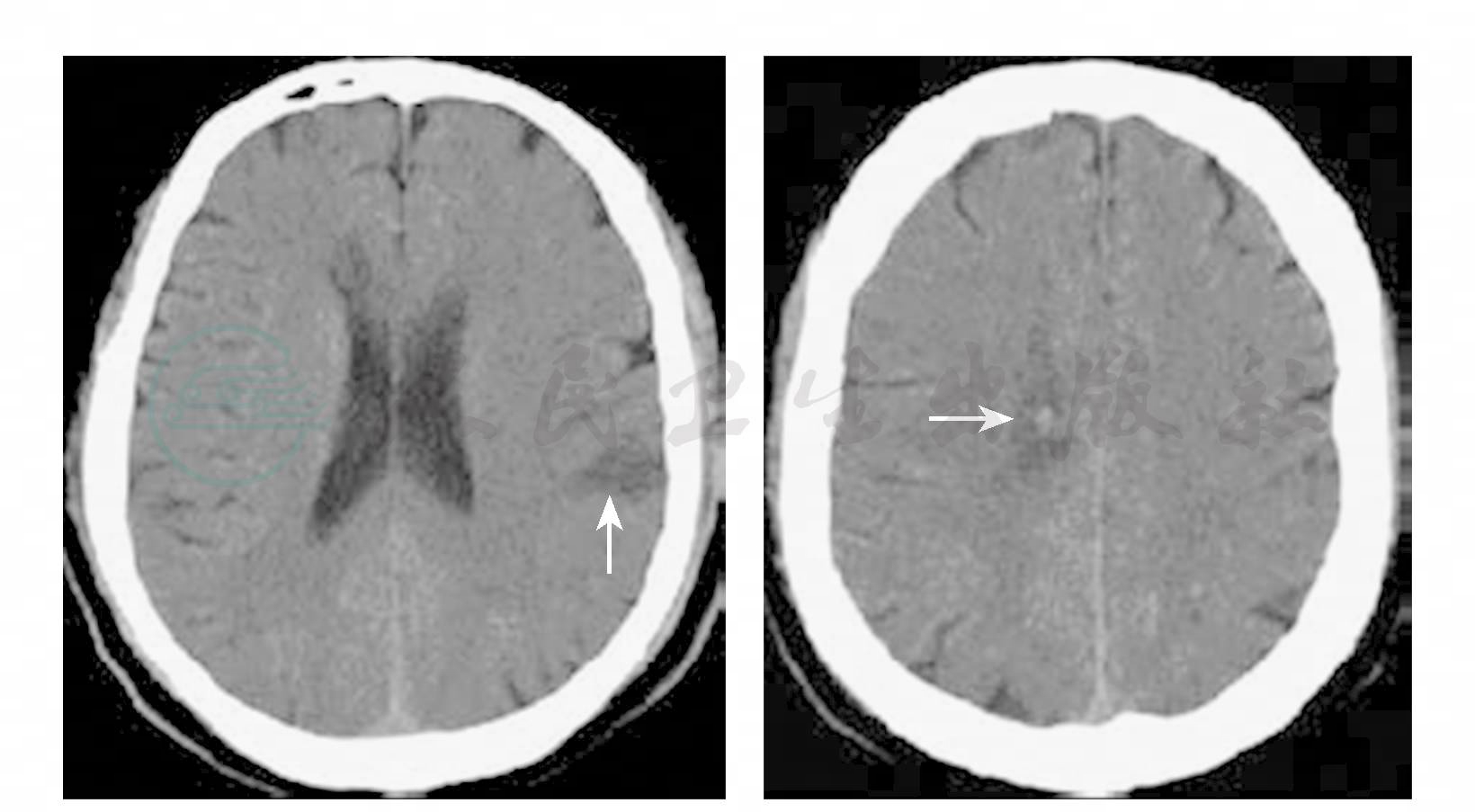
图1颅脑CT见脑内多发梗死灶伴出血(箭头)
3.MRI(入院后第2天)
脑内多发异常信号影,缺血梗死灶,右额顶伴渗出可能性大;快速FLAIR:双侧小脑半球、双额顶枕、双侧室旁可见散在高信号影。DWI:双侧小脑半球、双侧额顶枕叶可见散在异常信号影(图2)。表面弥散系数(apparent diffusion coefficient,ADC):左额顶、右额可见散在低信号影。梯度回波(gradient-recalled echo,GRE):右额顶可见低信号影。磁共振血管造影(MRA):左侧椎动脉显示不清,双侧胚胎型大脑后动脉,余各大血管走行、分布未见异常,血管粗细欠均匀。
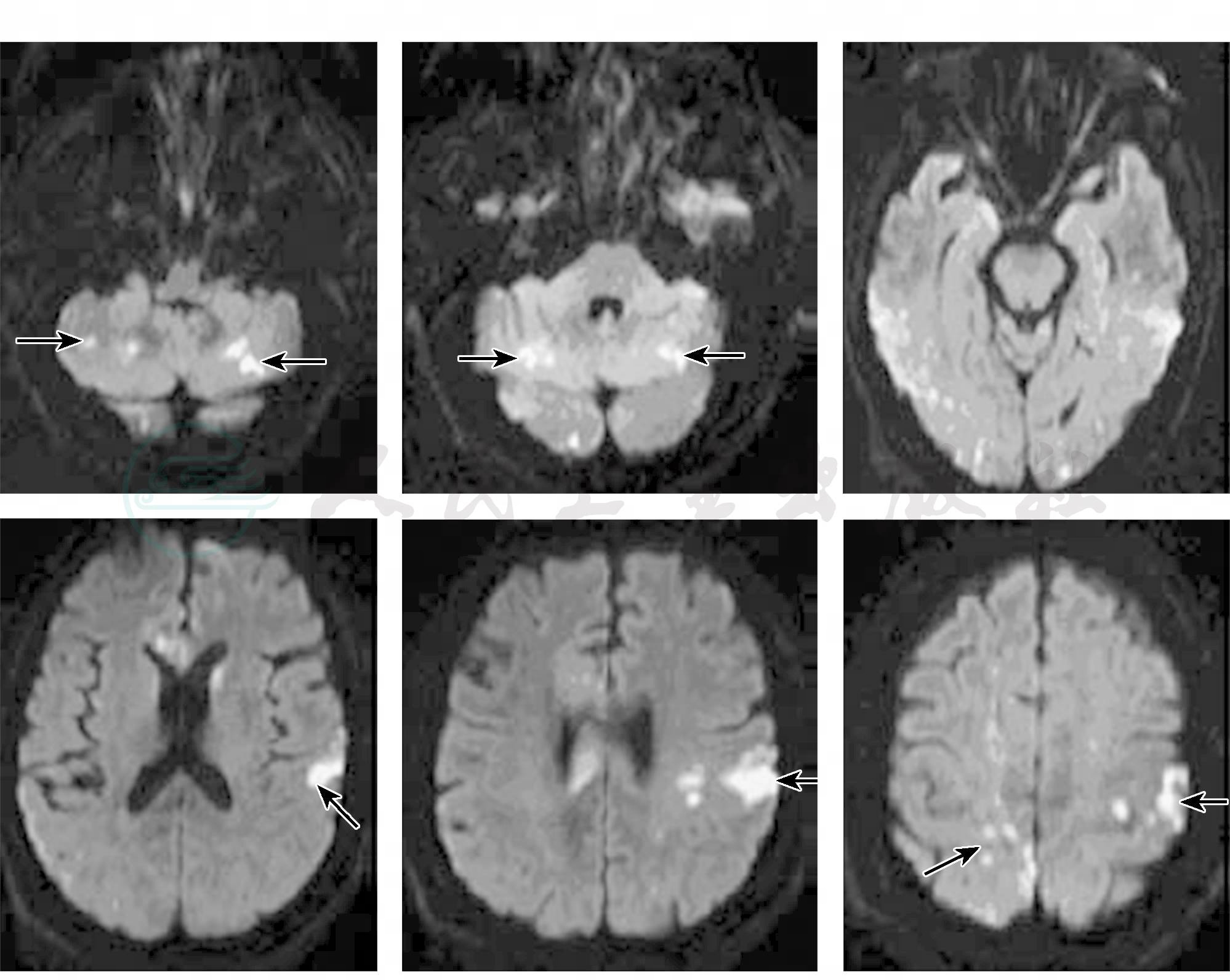
图2颅脑MRI(DWI)显示双侧小脑半球、双侧额顶可见散在异常信号(箭头)
4.超声心动图
左室舒张功能减退,主动脉瓣钙化。
5.颈部血管超声
双侧颈动脉硬化伴大量斑块形成;左侧锁骨下动脉盗血Ⅱ期,锁骨下动脉起始段狭窄;右侧锁骨下动脉起始处斑块形成;左侧椎动脉血流完全反向;右侧椎动脉血流阻力指数高。
6.TCD结果
左侧锁骨下动脉狭窄合并盗血(Ⅱ期);双侧颞窗信号欠佳,未探及双侧大脑中动脉、大脑前动脉、大脑后动脉血流信号。建议:进一步检查,患者配合差,结果仅供临床参考。
7.双下肢血管超声
双下肢动脉粥样硬化伴多发斑点形成;双侧小腿肌间静脉血栓。
8.胸部CT平扫
气管内占位;双侧胸膜肥厚并左侧少量胸腔积液。
9.腹部CT平扫
脂肪肝;肝脏多发低密度占位,考虑为转移瘤;右肾囊肿(因患者嗜睡状,CT室医生未行增强扫描)(图3)。
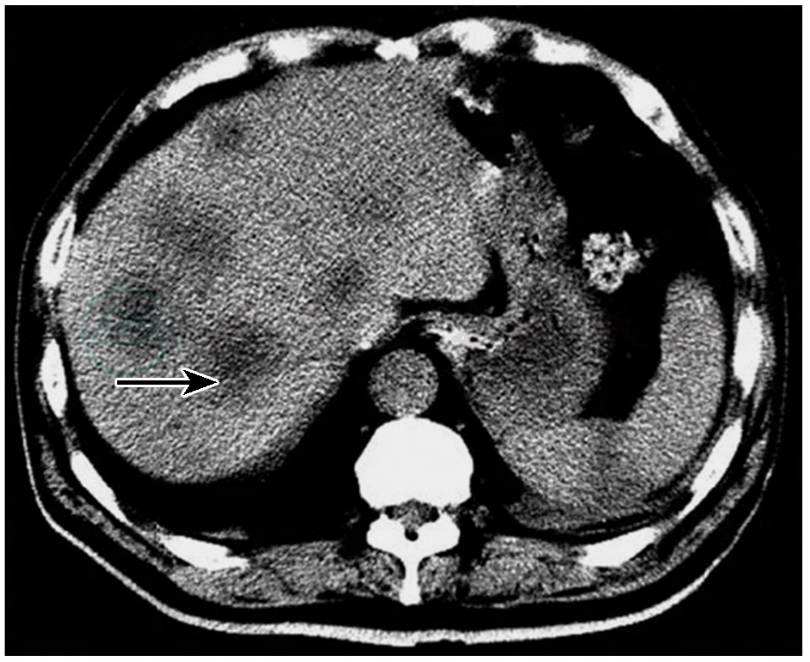
图3腹部CT平扫见肝脏多发低密度占位影(箭头)
实验室检查
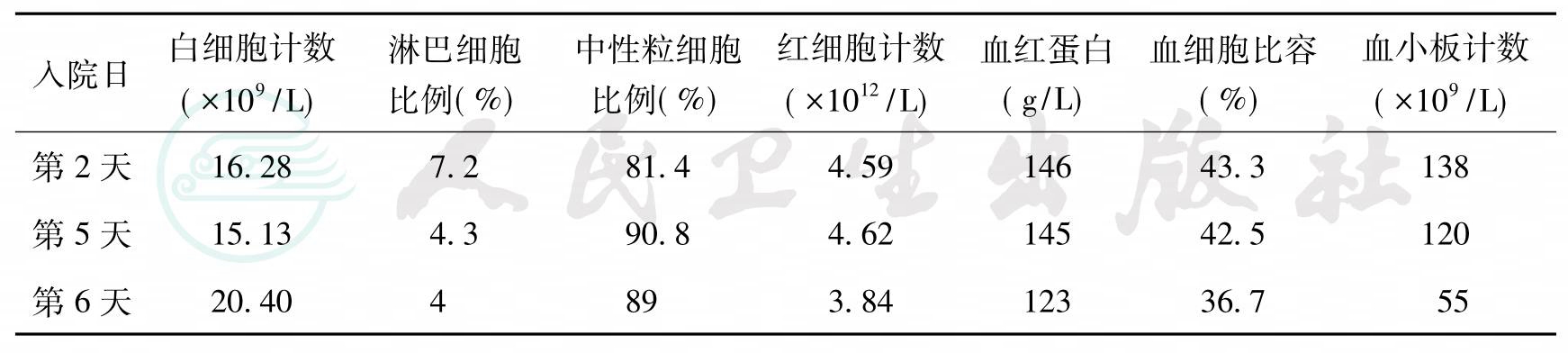
血常规:见表1。
表1入院后血常规化验结果
入院后第 2天:总胆红素 24.6μmol/L,结合胆红素 8.4μmol/L,非结合胆红素16.2μmol/L,甘油三酯2.49mmol/L,总胆固醇4.62mmol/L,高密度脂蛋白胆固醇1.03mmol/ L,低密度脂蛋白胆固醇2.93mmol/L,余正常。ESR15mm/60min。凝血象正常。前白蛋白89mg/L,超敏C反应蛋白13.3mg/L。
入院后第5天:谷丙转氨酶53IU/L,谷草转氨酶51IU/L,总蛋白79.2g/L,白蛋白40.9g/L,球蛋白38.3g/L,血糖12.78mmol/L,尿素氮5.7mmol/L,肌酐68μmol/L。抗心磷脂抗体阳性。
入院后第6天:弥漫性血管内凝血(DIC)全套结果:凝血酶原时间(prothrombin time,PT)14.5秒(正常值:10.0~13.0秒),国际标准化比值(INR)1.26(正常值:0.80~1.15),活化部分凝血活酶时间(activated partial thromboplastin time,APTT)30.6秒(正常值:23.0~35.0秒),纤维蛋白原(fibrinogen,Fbg)2.0g/L(2.0~4.0g/L),凝血酶时间(thrombin time,TT)16.5秒(正常值:12.0~19.0秒),纤维蛋白降解产物(fibrin degradation product,FDP)≥20μg/ml(正常值:0.0~5.0μg/ml),优球蛋白溶解试验(euglobulin lysis test,ELT)>90分钟(正常值:>90分钟),鱼精蛋白副凝固试验(plasma protamine paracoagulation test,3P)阳性。
患者入院后给予抗血小板、降脂、扩血管及抗炎等治疗,患者于入院后第5日病情加重,出现嗜睡,发热,体温最高39.0℃,双下肢皮肤发花。患者于入院第6日放弃进一步诊治,转回当地,复查腹部CT考虑原发性结肠癌可能大。
最后诊断
脑栓塞,心源性栓塞可能性大;非细菌性血栓性心内膜炎可能性大;结肠癌合并Trousseau综合征。













