 去看看
去看看


舌下神经为运动神经,支配舌肌的运动。
(一)核上联系
皮质运动代表区→内囊→大脑脚→桥基底×→对侧舌下神经核
舌肌由双侧大脑皮质支配。只有颏舌肌受对侧大脑皮质支配。伸舌时颏舌肌运动使舌体向前及向对侧运动。
(二)核及其纤维(图1)

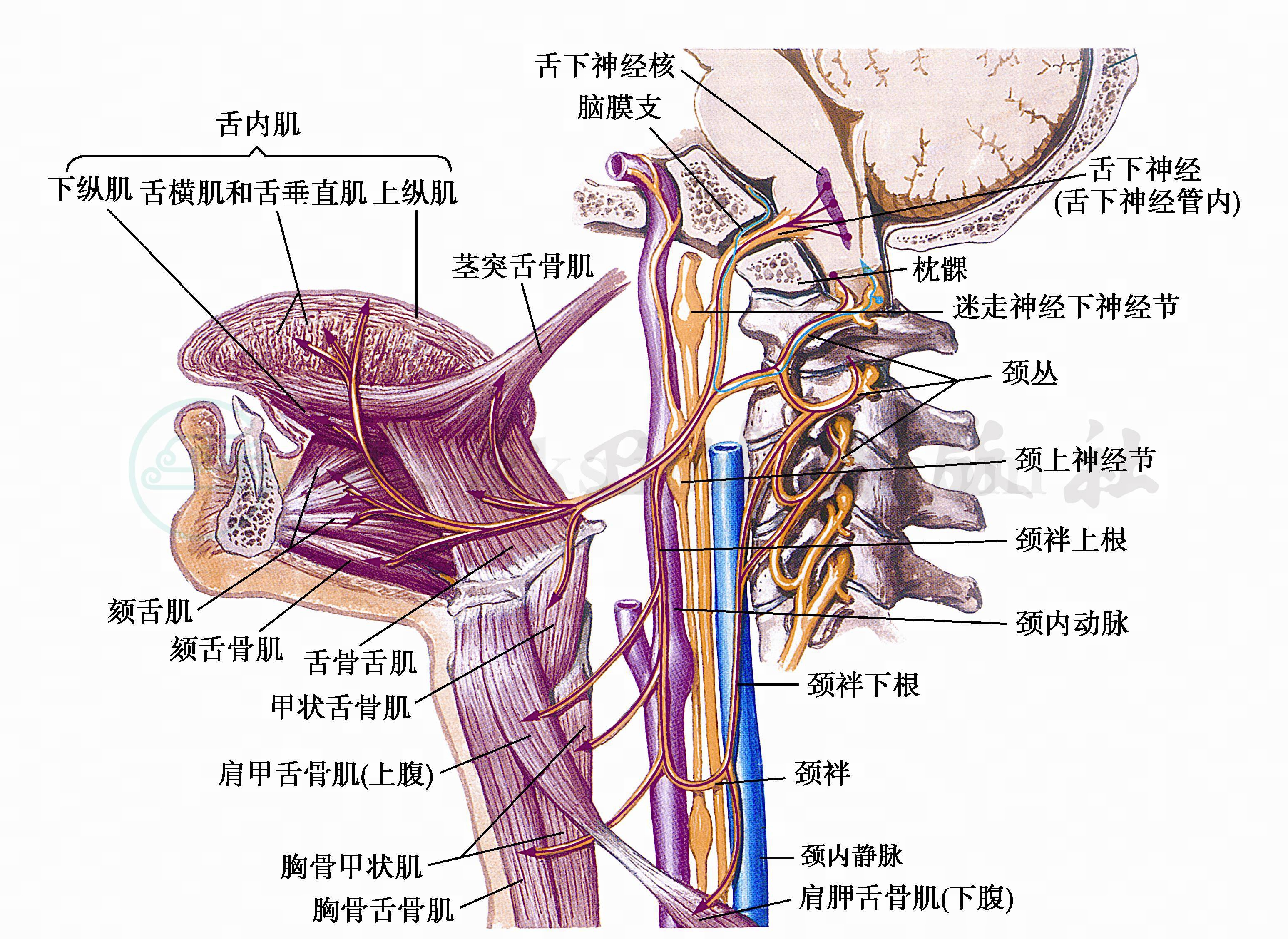
图1 舌下神经
嘱患者张口,观察舌在口腔内的位置,再嘱患者伸出舌头,注意有无偏斜、肌纤维震颤及肌萎缩。并让患者的舌尖抵住口腔的颊部,检查者用手指按压,分别试验两侧肌力情况(图2、图3)。
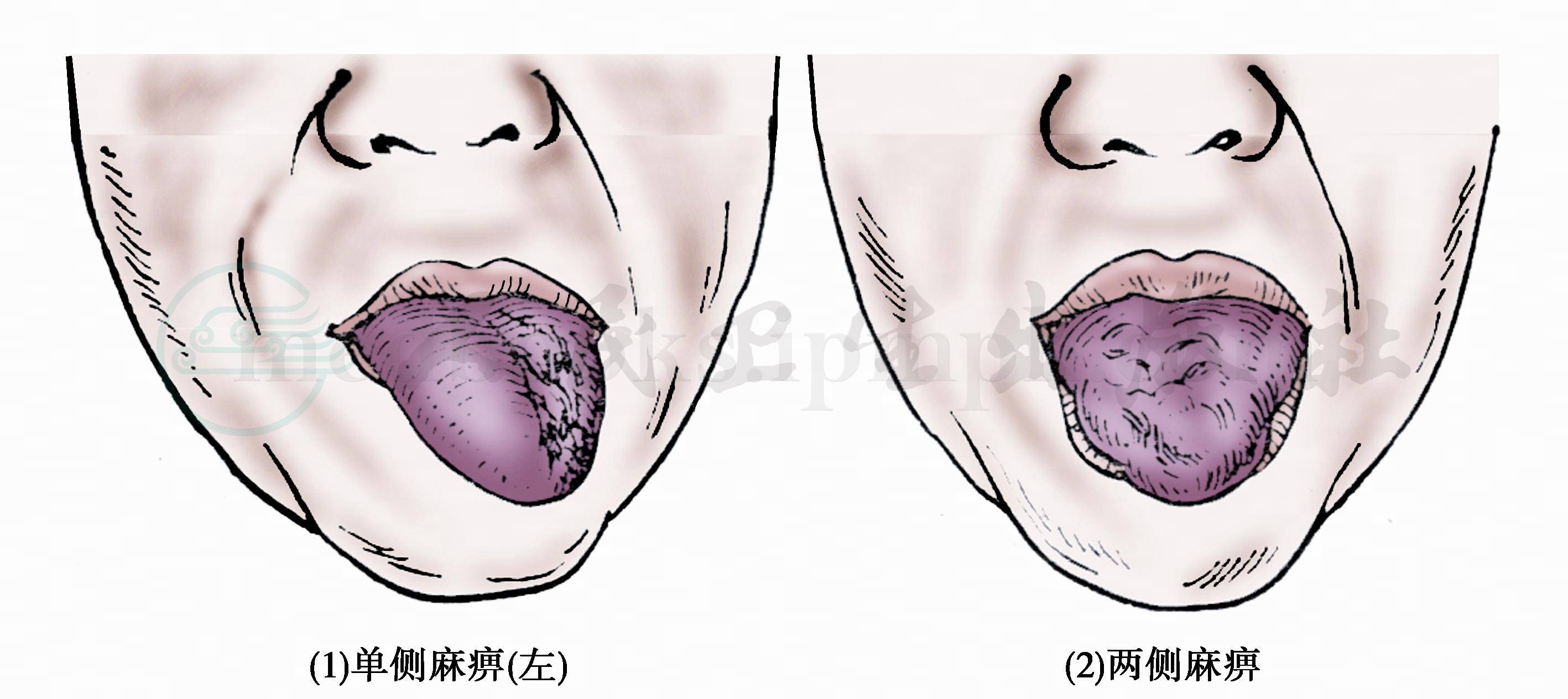
图2 舌下神经核性及核下性病变的表现
图3 左侧舌下神经核上病变的表现(伸舌偏右)
(一)核上性损害(图4)
对侧舌肌麻痹,伸舌偏向病灶对侧,无舌肌萎缩及肌纤维震颤,常伴有偏瘫及其他脑神经如面神经之核上性损害的症状。见于脑血管疾病(内囊出血)、脑外伤、肿瘤、炎症等疾病时。
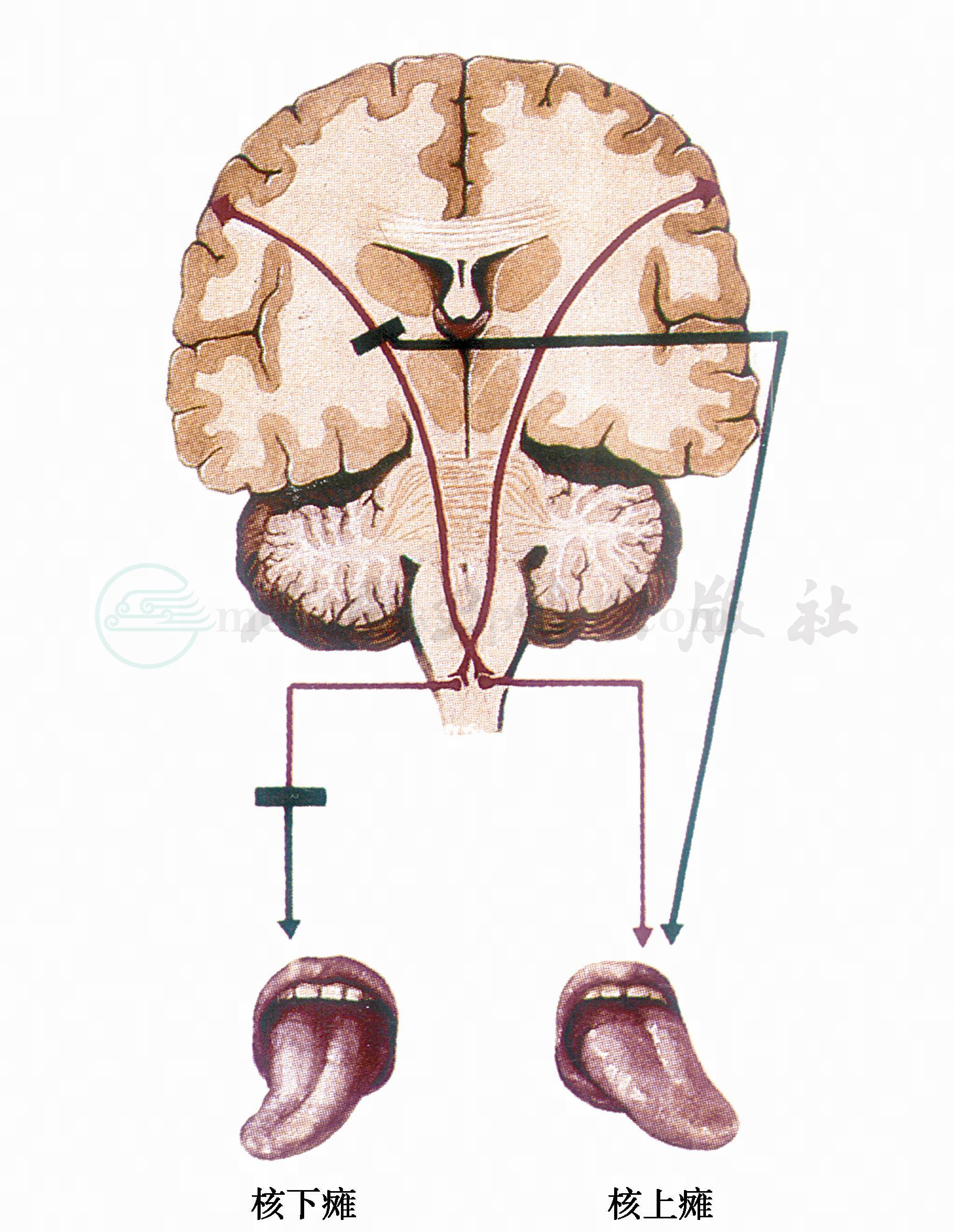
图4 舌下神经核上瘫与核下瘫
(二)核性及核下性损害(见图4)
1.患侧舌肌无力或不能运动,伸舌时偏向病灶同侧(系健侧舌肌作用,把舌推向患侧之故)并有舌肌萎缩及肌纤维震颤。
2.双侧损害时,轻者构音不清;重者不能说话(拼音不能)、舌不能动,也不能伸出,吞咽与咀嚼都很困难。
3.核性损害的另一特征,伴有口轮匝肌损害(口唇变薄,多皱,不能吹口哨)。
一、延髓麻痹(球麻痹)与假性延髓麻痹综合征
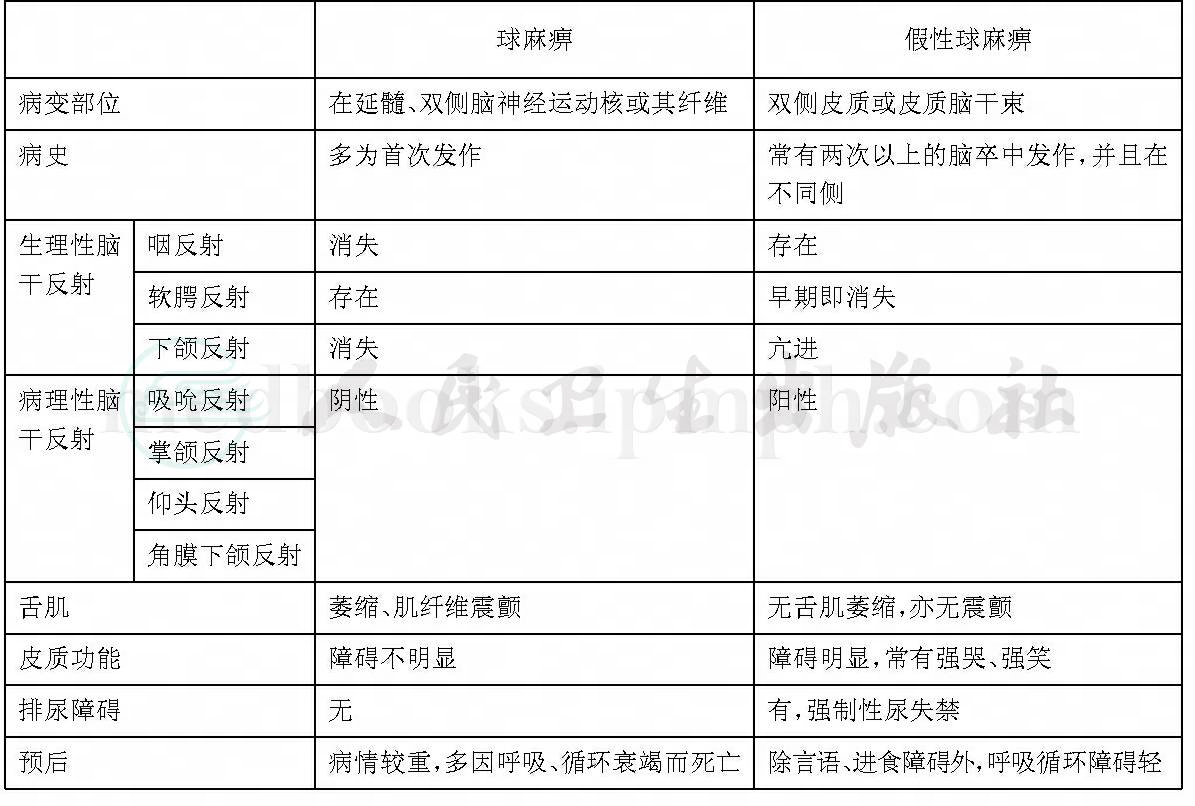
(一)延髓麻痹综合征
后4对脑神经(Ⅸ,Ⅹ、Ⅺ、Ⅻ)均发源于延髓部位,相互关系密切,可总称为延髓神经,其损害综合征称为延髓麻痹(球麻痹)。延髓麻痹既可为延髓神经核的损害也可由其神经根或神经(颅内或颅外)的损害引起。症状表现为:舌肌麻痹或不全麻痹,舌肌萎缩或有肌纤维震颤,构音不清,带鼻音或失声,吞咽困难,呛咳(饮水从鼻孔流出),咽反射减弱或消失,神经呈变性反应。病因:见于鼻咽癌、炎症、血管病、延髓空洞症、枕大孔区综合征、进行性延髓麻痹等。
(二)假性延髓麻痹综合征
为两侧皮质延髓束损害所致。属上运动神经元性瘫痪(核上性损害)。无肌萎缩,咽反射存在,无神经变性反应,或有或无肢体运动障碍。见于复发性或数处脑血管病发作的后遗症,运动神经元疾病等。
(三)球麻痹与假性球麻痹的鉴别(表1)
表1 球麻痹与假性球麻痹的鉴别
二、尾组脑神经联合损害综合征
舌咽、迷走及副神经自延髓橄榄体后沟出脑,由颈静脉孔出颅,舌下神经由橄榄体前沟出脑,由舌下神经管出颅。颈静脉孔与舌下神经管相距很近不到1cm(图5),故后颅窝不同部位的病变可以出现尾组脑神经联合损害(图6)。
(一)阿维利斯(Avel is)综合征
迷走神经与副神经内侧支损害,表现同侧软腭与咽肌麻痹,构音不良,声音嘶哑,吞咽困难,咽喉部感觉消失。见于炎症、外伤、肿瘤或淋巴结压迫等。
(二)史密特(Schmidt)综合征
为迷走神经与副神经损害,表现同侧声带麻痹和胸锁乳突肌、斜方肌肌力减弱与萎缩。见于炎症或肿瘤。
(三)泰匹(Tapia)综合征
迷走神经(喉返神经)和舌下神经损害。有时伴有舌咽神经及颈交感神经干的损害。表现舌偏向病变侧,舌肌萎缩,同侧声带麻痹,有时伴有Horner征。
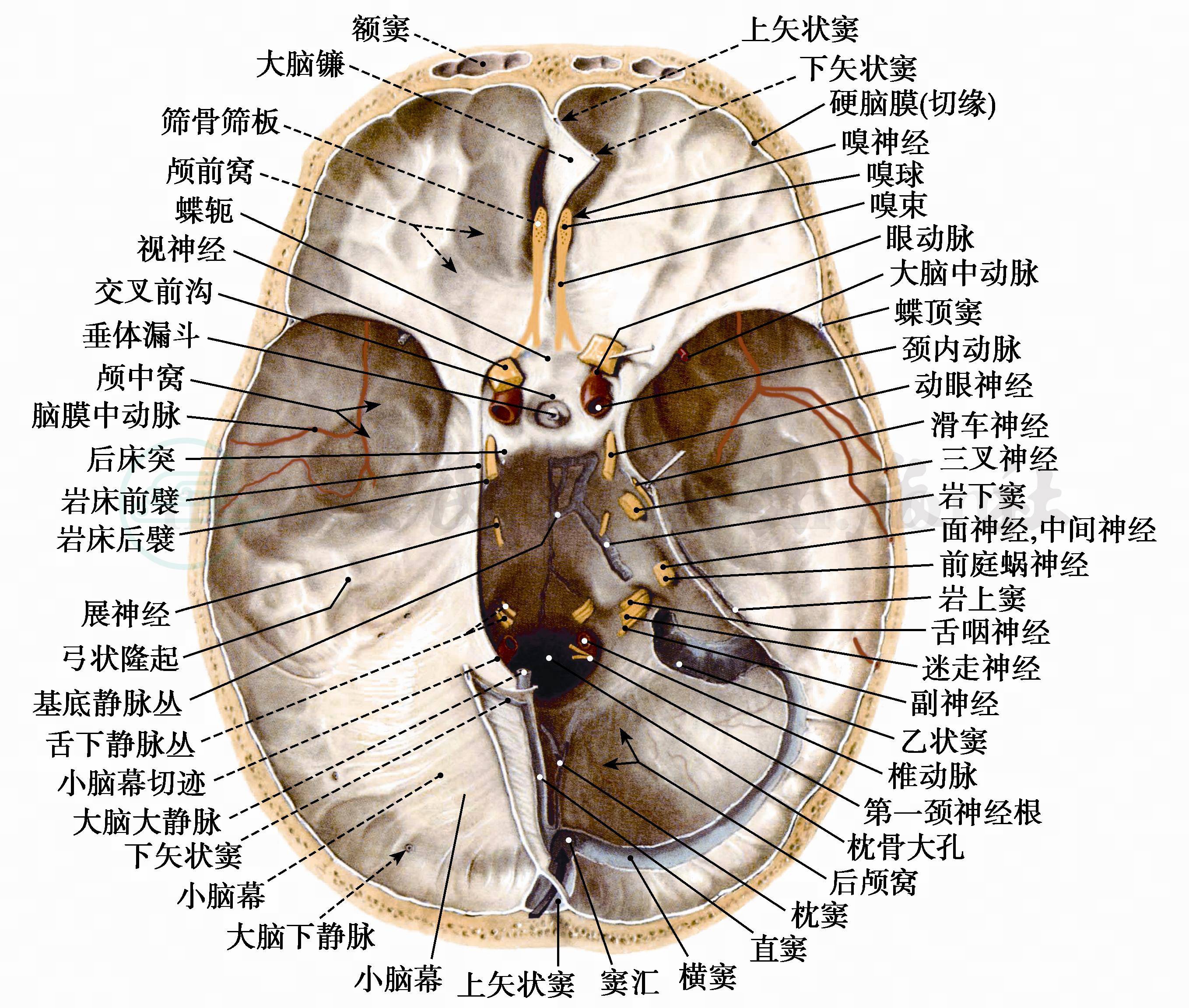
图5 颅底各脑神经的穿出部位
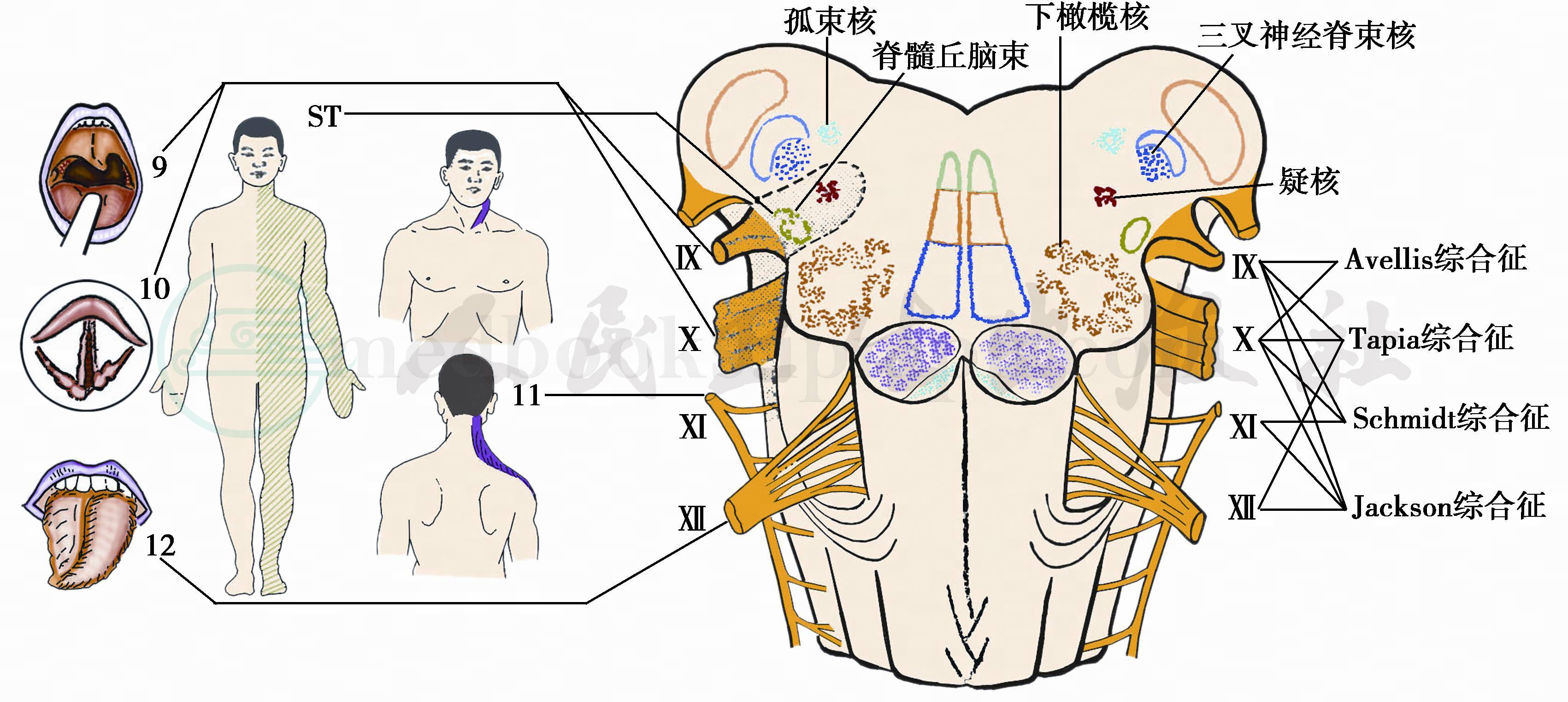
图6 后组脑神经联合损害的综合征
9、10为迷走神经受损后,病侧软腭低垂,腭垂偏向健侧,病侧声带松弛;11为副神经损伤后头轻度倾向健(左)侧,下颌转向病侧,病侧肩下垂,斜方肌萎缩;12为舌下神经损伤后的核下性舌瘫,伸舌时舌尖偏向病侧并有舌肌萎缩;ST为脊髓丘脑束受损后,痛、温觉缺失区(斜线区)
(四)杰克逊(Jackson)综合征
迷走神经、副神经及舌下神经损害。表现同侧软腭、咽喉肌麻痹,同侧舌肌萎缩,伸舌偏向病灶侧。
三、枕骨大孔区综合征(图7~图9)
枕骨大孔区综合征常由枕骨大孔附近的肿瘤和环枕部的先天性畸形所引起。其临床表现如下:
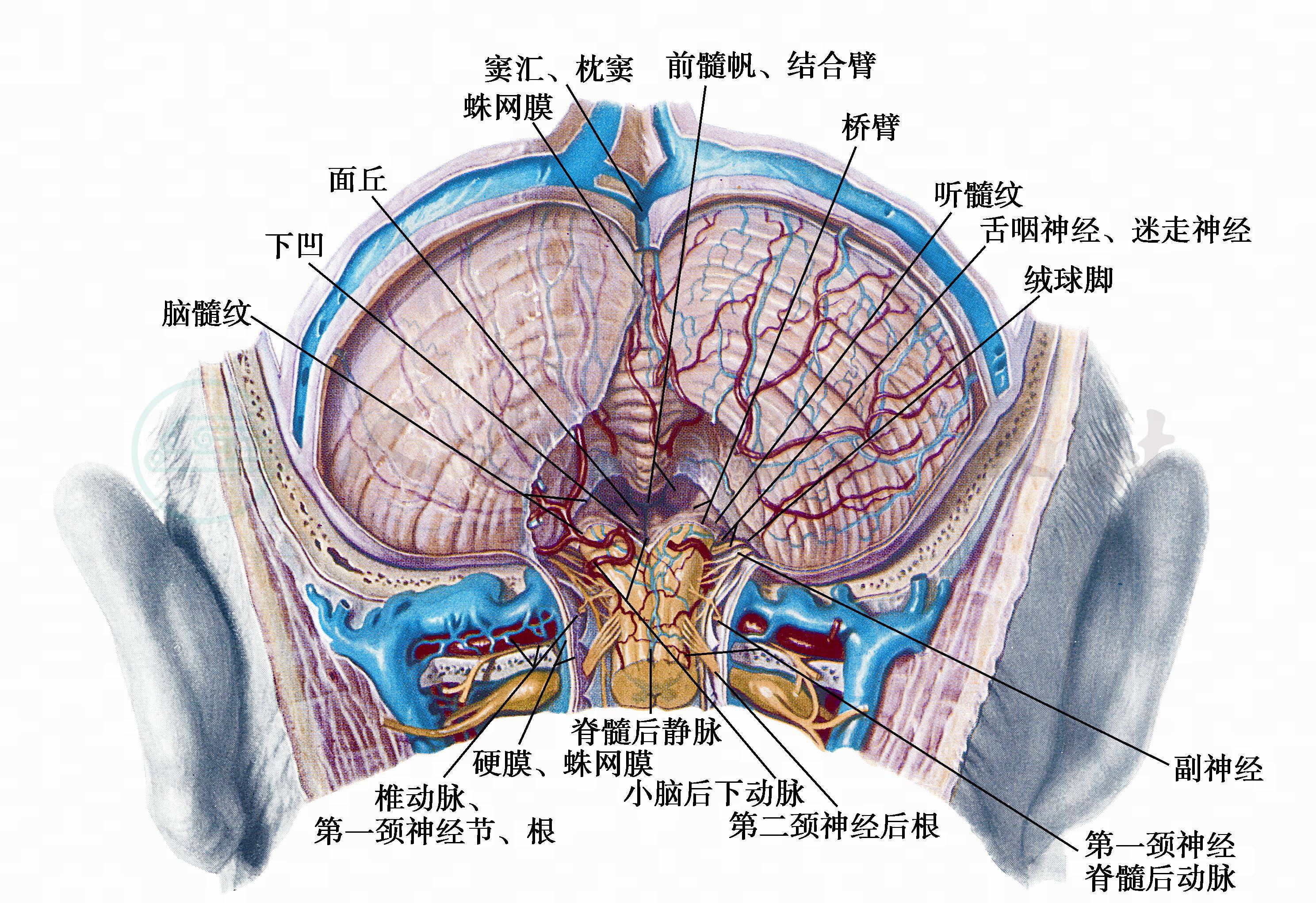
图7 枕骨大孔区(背侧面)
(示颈髓、延髓背面及小脑)
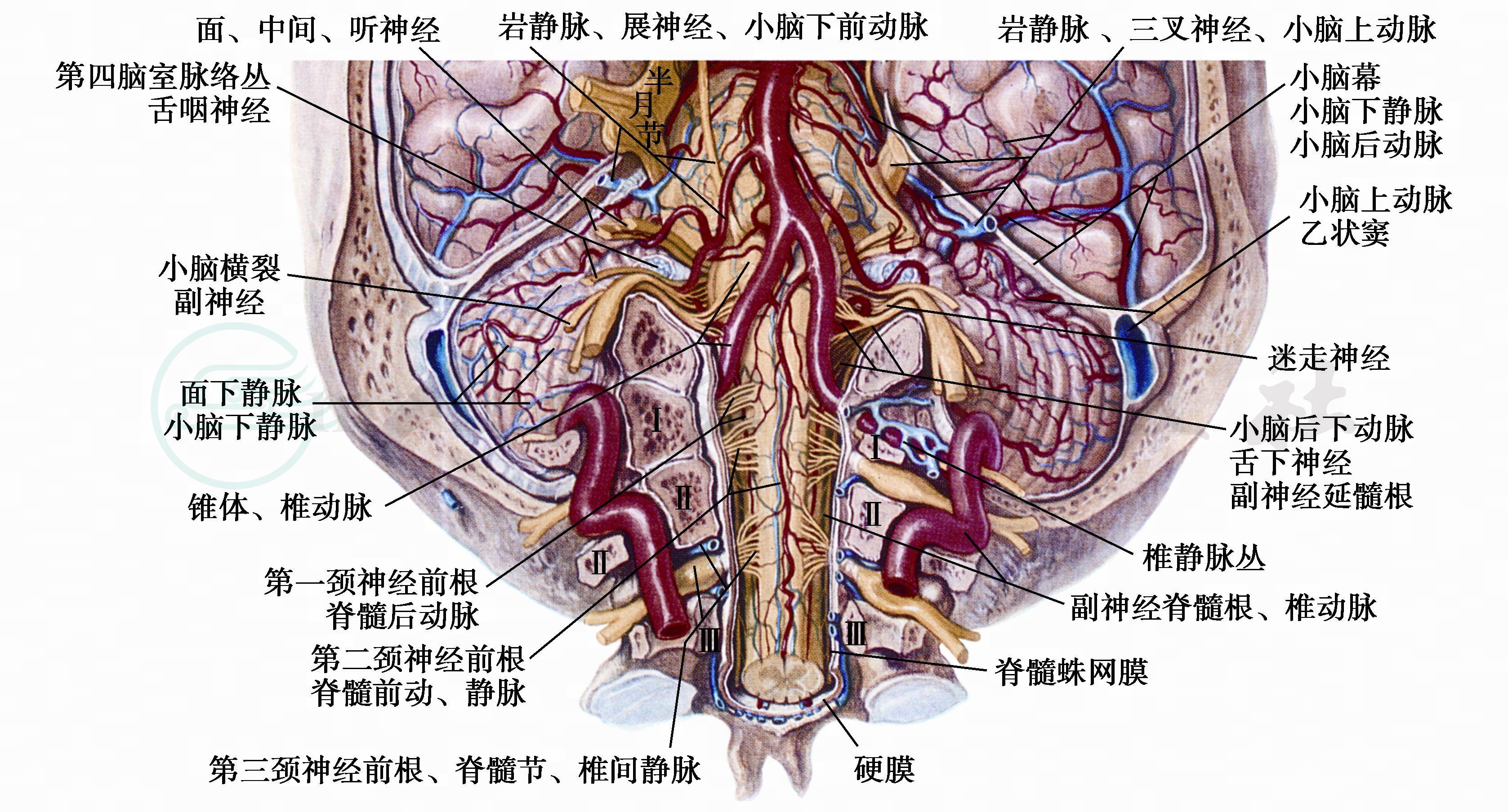
图8 枕骨大孔区(腹侧面)
(示上位颈髓、颈神经及延髓、后组脑神经和小脑)
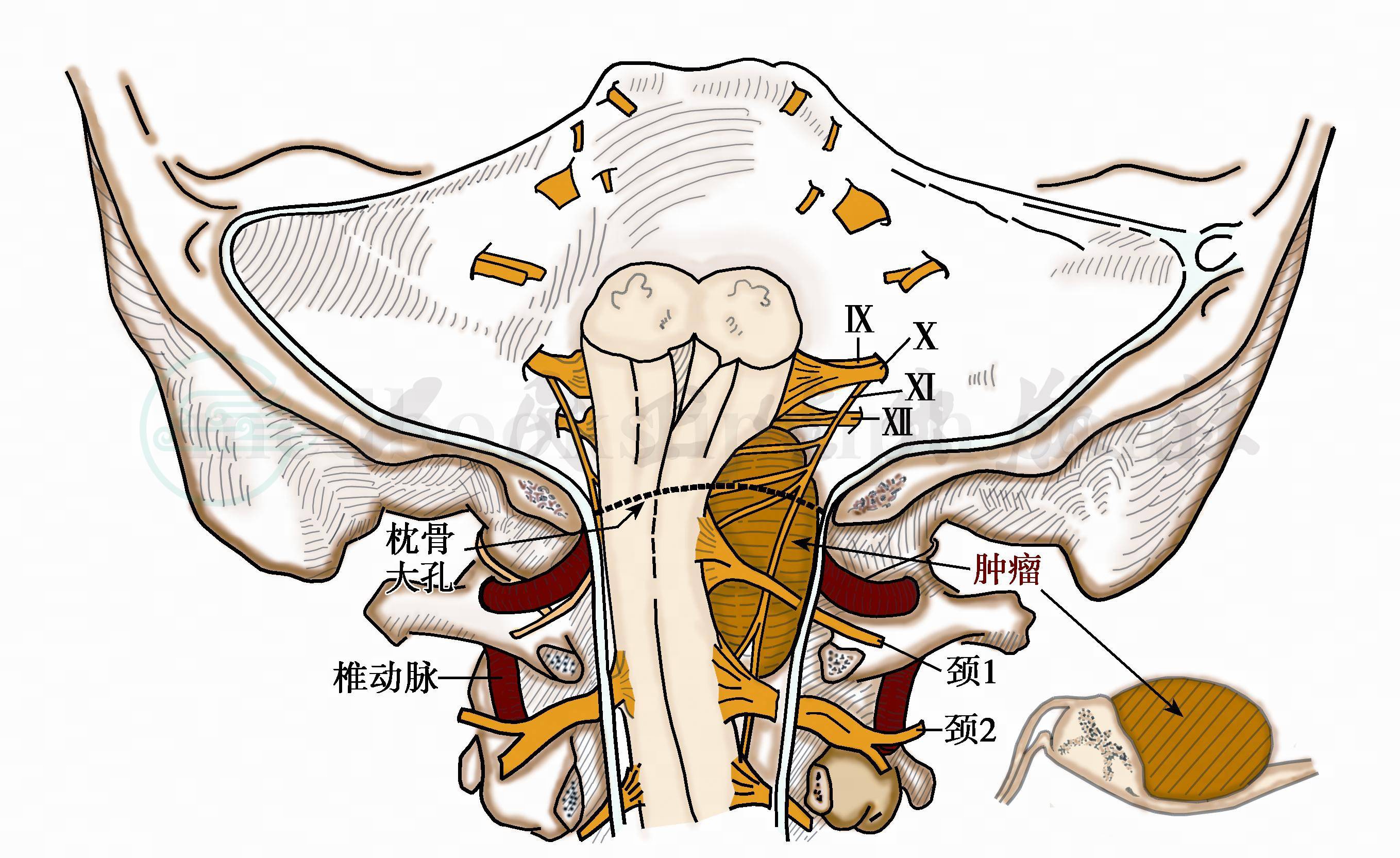
图9 枕骨大孔区肿瘤压迫延髓、后组脑神经及上颈髓、颈神经示意图
(一)尾组脑神经(Ⅸ、Ⅹ、Ⅺ、Ⅻ对脑神经)损害
出现吞咽和发音困难,斜颈与舌肌萎缩等。
(二)颈神经根受损及脑膜刺激症状
枕颈部放射性疼痛,手指发麻及上肢肌肉萎缩,后枕部感觉减退,颈项强硬,枕颈部压痛,强迫头位等。
(三)延髓及颈髓损害症状
包括锥体束征、脊髓丘脑束征,如进行性四肢无力、感觉异常或有括约肌功能障碍,晚期可出现呼吸功能障碍等。
(四)小脑损害症状
如眼球震颤、步态不稳、意向性震颤等。
某些病例于腰穿时可发现脑脊液梗阻以及有颅内压增高的征象。
四、颈静脉孔综合征(Vernet综合征)(图5,图10,图11)
由于颈静脉孔的病变引起Ⅸ、Ⅹ、Ⅺ对脑神经损害。舌咽神经损害引起咽上缩肌麻痹,出现咽下困难,患者发“啊”音时,咽壁向健侧移位。病灶侧咽部与腭帆部一般感觉障碍,舌后1/3的味觉障碍。迷走神经损害时,同侧声带麻痹,因而出现声音嘶哑。副神经麻痹产生同侧胸锁乳突肌与斜方肌肌力弱与萎缩。
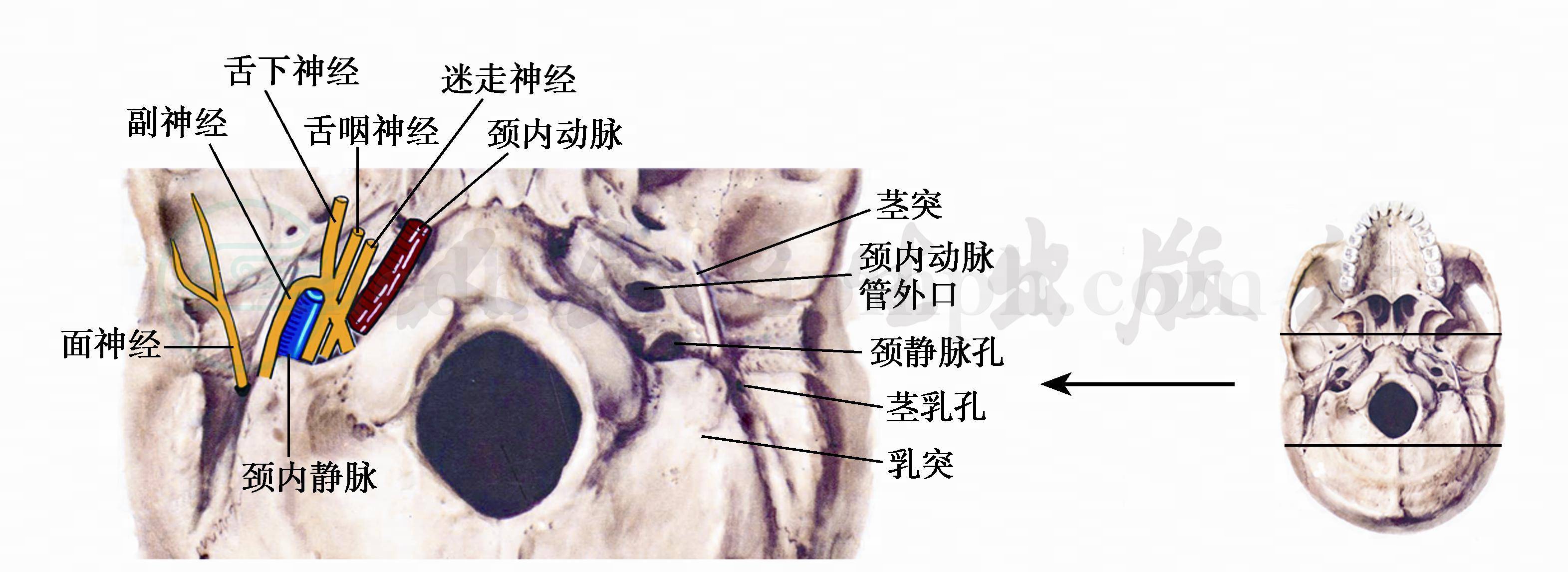
图10 颈静脉孔区及其邻近结构
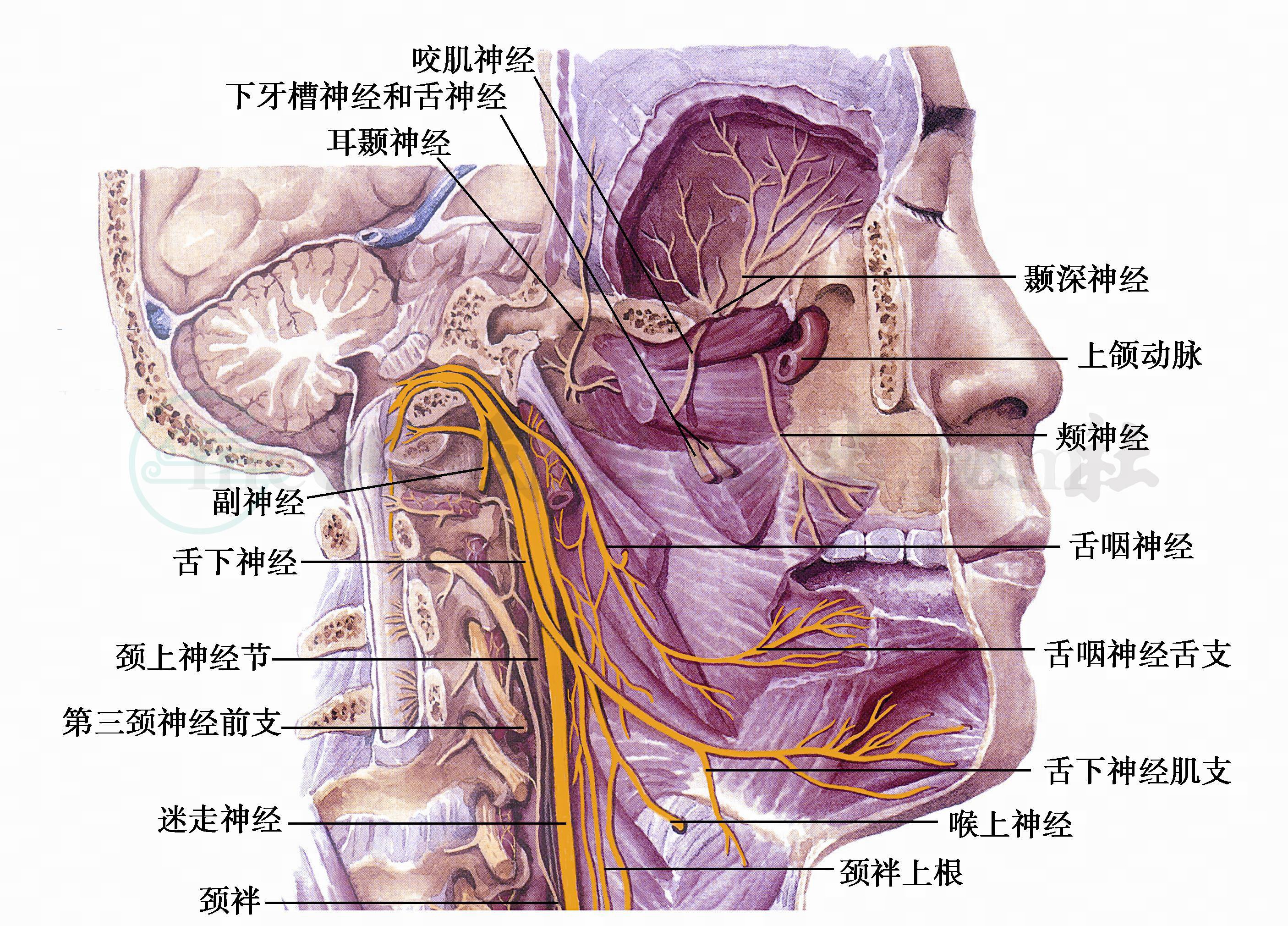
图11 后四对脑神经出颅处的局部解剖
肿瘤是本症较常见的原因,颅底蛛网膜炎、局部的淋巴结炎、颈静脉炎或动脉瘤等也可引起本症。
五、脑桥小脑角综合征(Cushing综合征)
病变侵犯一侧的Ⅴ、Ⅵ、Ⅶ、Ⅷ对脑神经,如进一步发展可累及脑干、小脑及尾组脑神经(图12)。
临床表现:
1.持续性耳鸣之后,逐渐发生一侧神经性耳聋。可伴有眩晕与同侧前庭功能减退或消失。
2.同侧面部感觉迟钝,早期可过敏。同侧角膜反射减弱或消失。
3.同侧展神经和面神经可能有轻度麻痹(周围性)。
4.晚期可出现头痛、呕吐、视神经乳头水肿等颅内压增高征象,并有声音嘶哑,吞咽困难等尾组脑神经麻痹症候。有时可发生同侧小脑性共济失调以及因锥体束损害而出现的对侧轻偏瘫。
常为脑桥小脑角肿瘤或局限性蛛网膜炎所引起,以听神经瘤最常见。
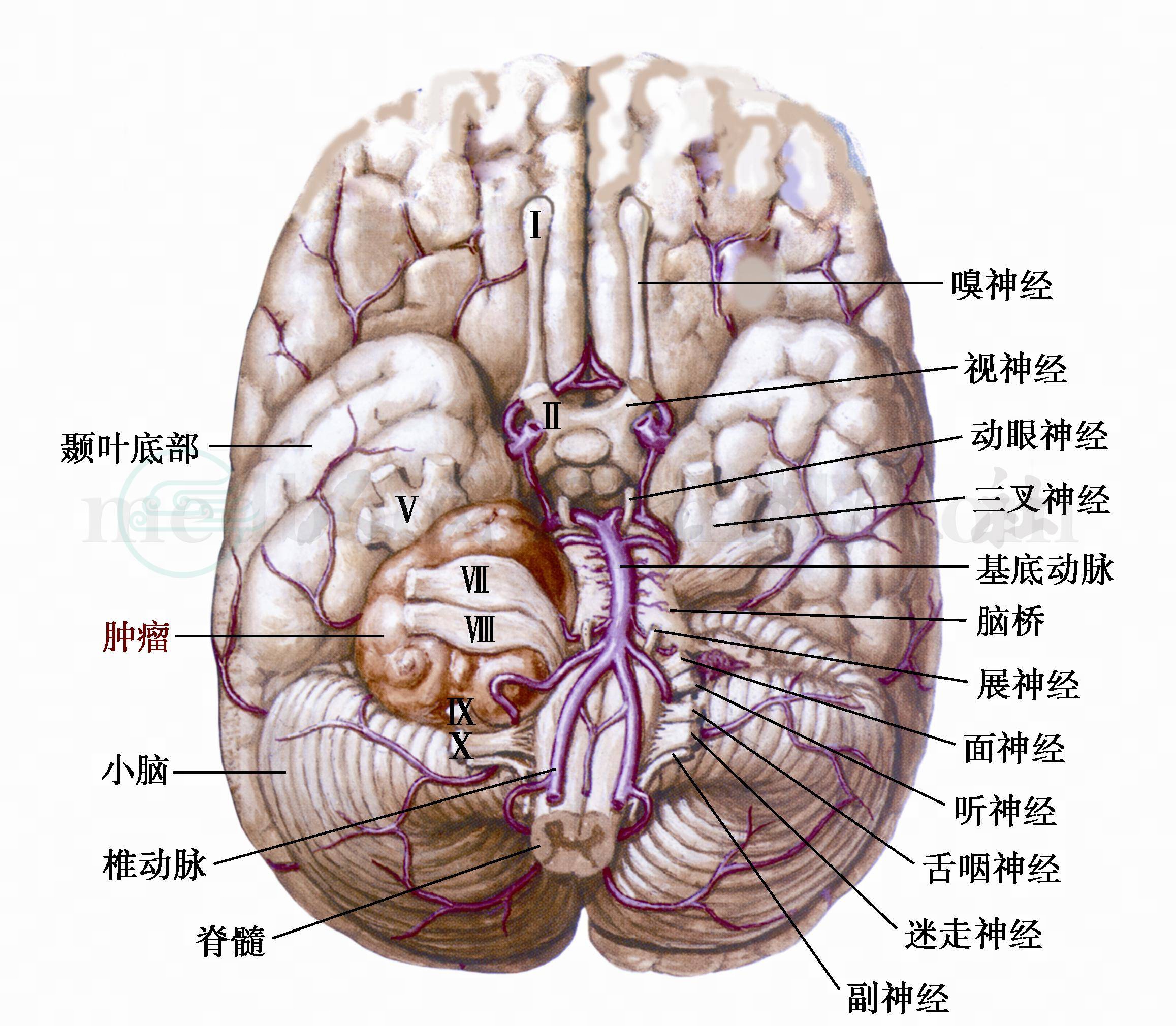
图12 右侧听神经纤维瘤
瘤体充满桥小脑角,使脑干、小脑和Ⅴ、Ⅶ、Ⅷ、Ⅸ、Ⅹ对脑神经受压扭曲
六、三叉神经半月节综合征(Raeder综合征)(图13)
在三叉神经半月节及其附近病变产生三叉神经半月节与三叉神经旁综合征(Raeder综合征),三叉神经旁区是指三叉神经半月节与颈内动脉垂直部,有时将岩尖也包括在内。

图13 三叉神经半月节病变的解剖学基础
在三叉神经分布区出现带状疱疹,提示为三叉神经节的病变。
三叉神经痛或三叉神经损害,伴有同侧Horner征时为三叉神经旁综合征(Raeder综合征)。
七、颞骨岩尖综合征(Gradenigo-Lannois综合征)
岩尖综合征的临床特点具有三个重要症状。
1.中耳炎或乳突炎 极为常见,见于急性或慢性中耳炎,常有鼓膜穿孔,一般岩尖综合征多在鼓膜穿孔后1~2个月内出现。
2.三叉神经受损征 同侧眼部和面部疼痛或麻木和角膜反射消失。
3.眼肌麻痹 由于同侧展神经受损,出现外直肌麻痹,引起眼球内斜和复视(图14)。

图14 颞骨岩部尖端的局部解剖(右侧脑膜已切除)
八、海绵窦综合征(海绵窦外侧壁综合征,垂体蝶骨综合征,Foix综合征Ⅱ)
本症见图15,再列图16及图17作进一步展示。
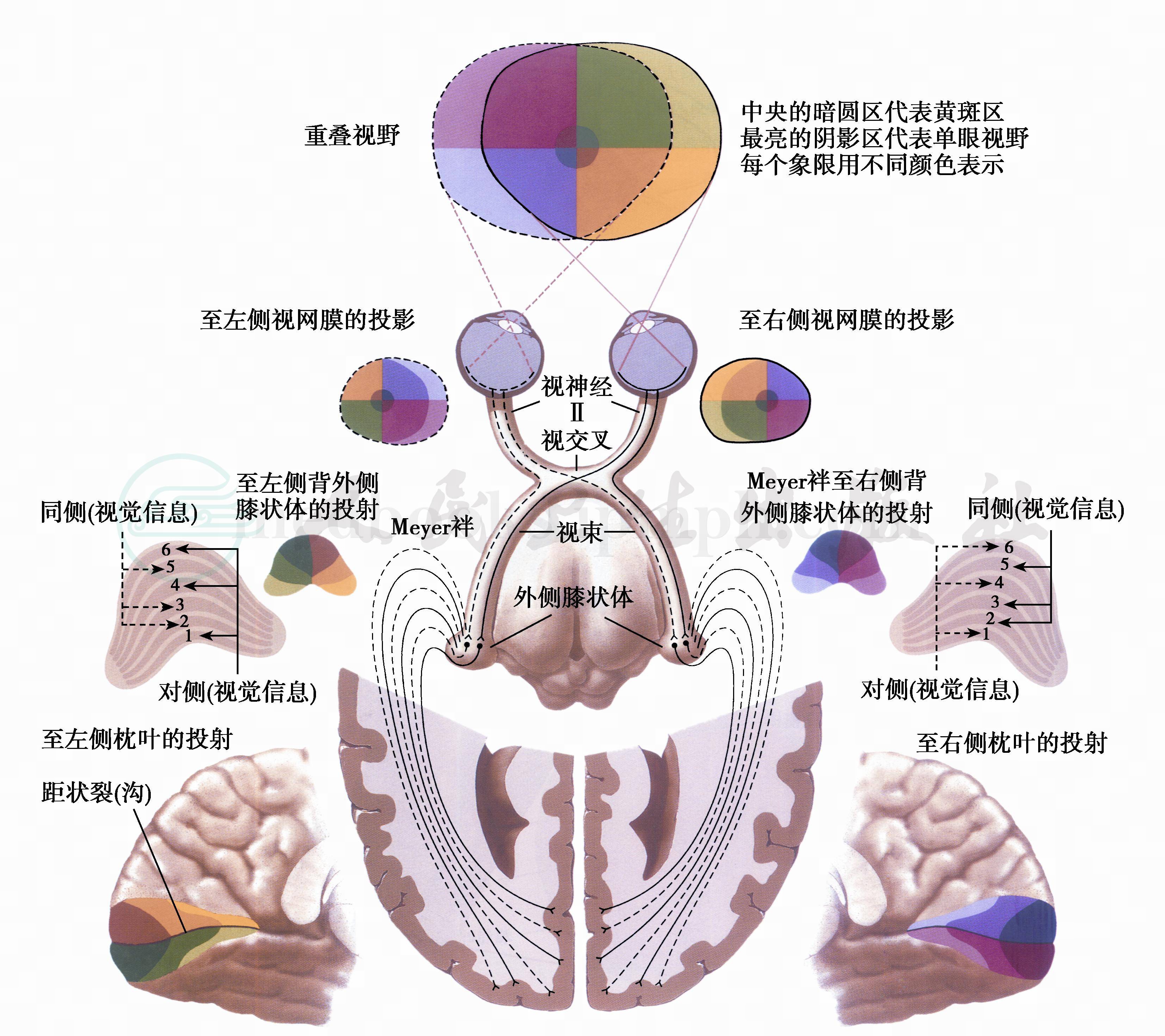
图15 视觉传导路
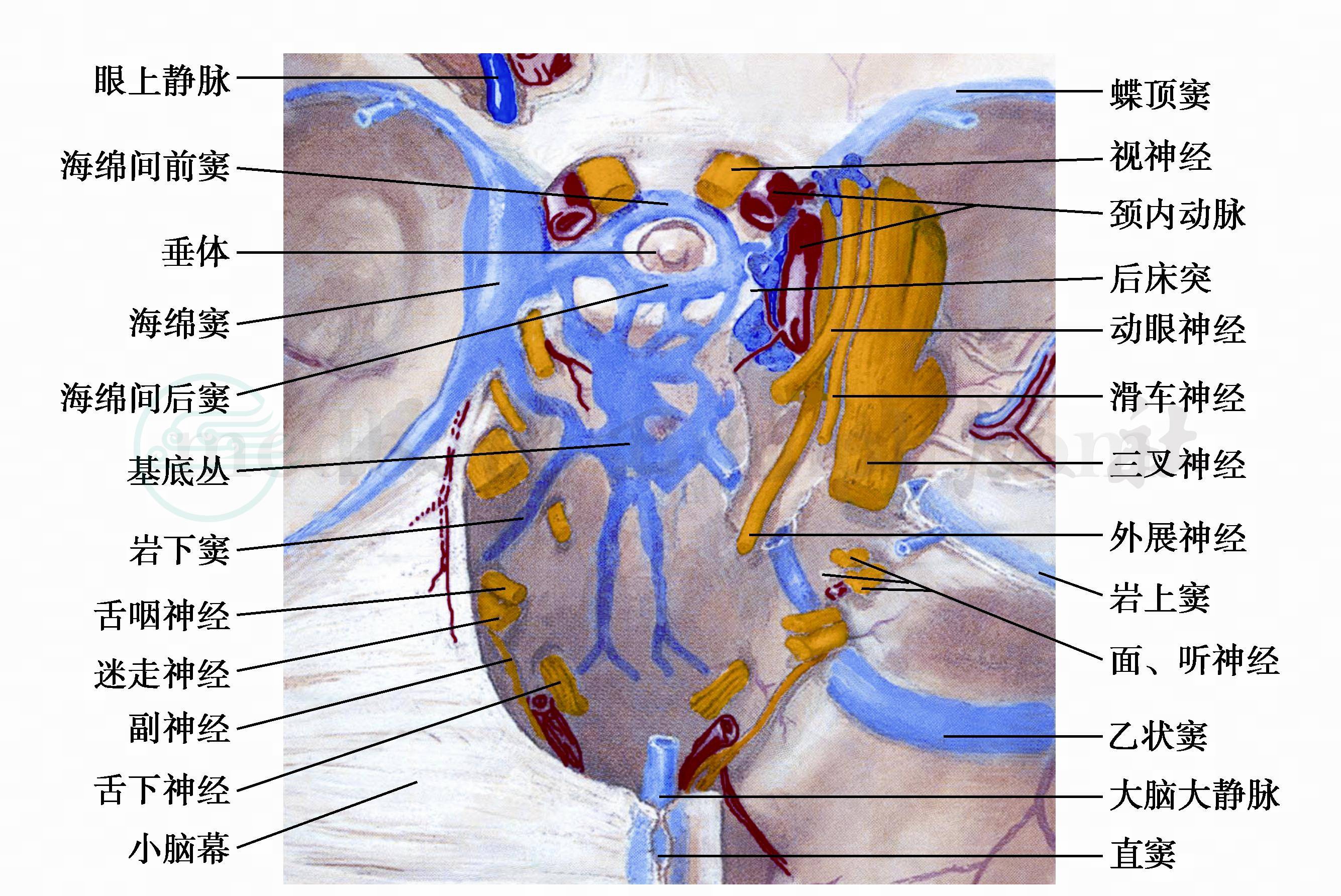
图16 海绵窦(颅底内面)
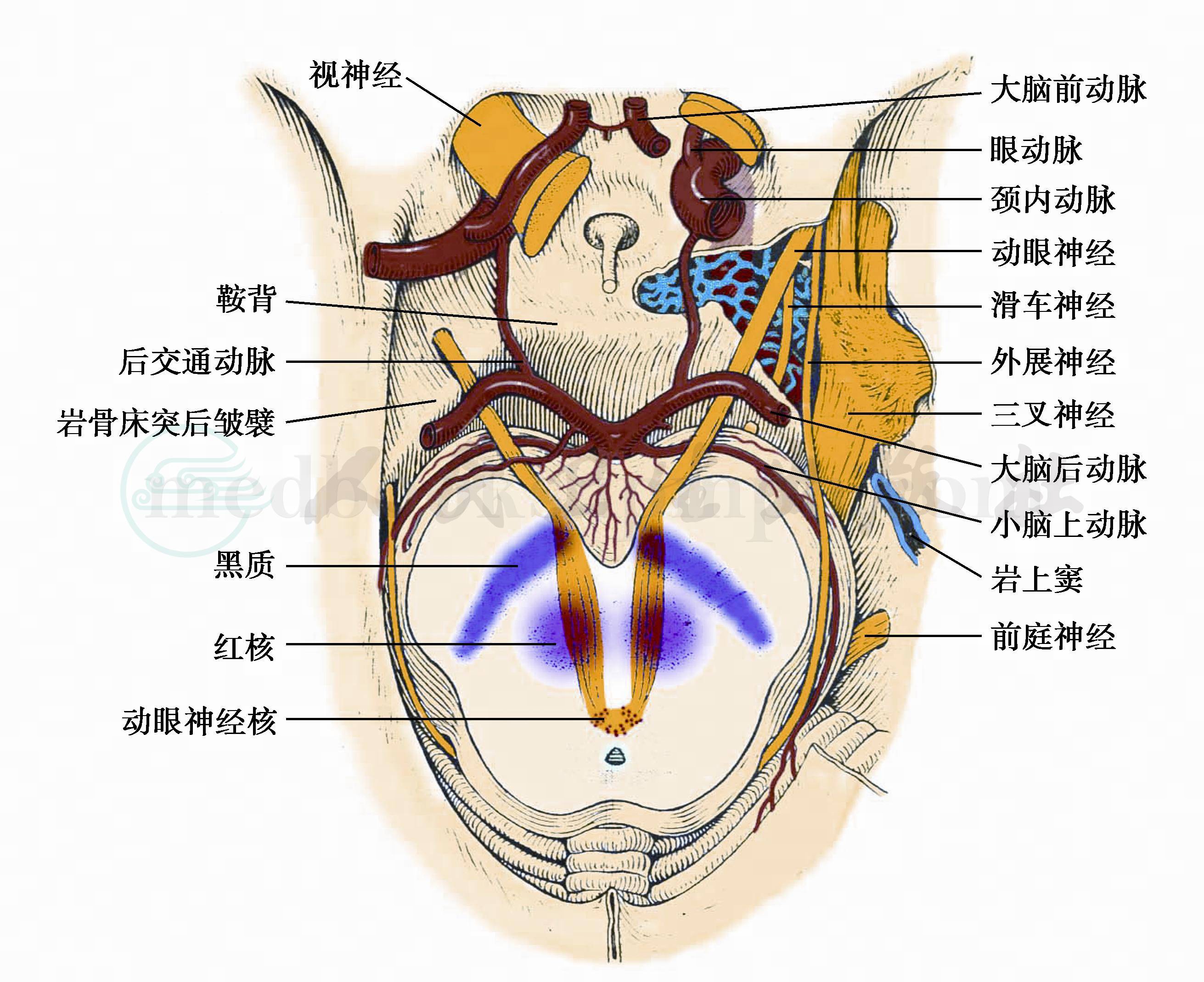
图17 颈内动脉海绵窦段与脑神经的关系
九、眶上裂综合征(Rochon-Duvigneaud综合征)
眶上裂位于颅中窝的前方,向前与眼眶相通。动眼、滑车、展神经和三叉神经第一支都穿过眶上裂进入眶内。故眶上裂病变时可产生如下临床症状:
1.由于动眼、滑车、展神经损害出现全部眼肌麻痹,上睑完全性下垂,眼球固定于正中位,瞳孔散大,对光反应完全丧失,伴有调节反应丧失。由于动眼神经进入眶上裂时分为上、下两支,故有时仅表现部分眼肌麻痹。
2.由于三叉神经眼支的损害,在额部与上睑部有感觉障碍,因为额神经与泪腺神经靠近眶上裂的外上方,故当眶上裂外上方病变时首先出现额部感觉障碍,当刺激性病变时在额部出现剧烈疼痛,伴有泪腺分泌障碍,角膜感觉减低或丧失,常伴发角膜炎。
3.眼球突出 系由于静脉受压引起眶部球后水肿所致。
4.眼的交感神经与三叉神经眼支一同经眶上裂进入眶内,故眶上裂病变时出现Horner征。瞳孔缩小,用可卡因点眼不散大,用阿托品点眼瞳孔中度扩大。
十、眶尖综合征(Roler综合征,眶上裂视神经孔综合征,简称S-O综合征)
眶尖是一个狭窄的间隙,有视神经、泪腺神经、动眼、滑车、展神经、额神经、眼动脉及交感神经丛与一些眶静脉从此处通过(图18,图19)。此部的外伤、骨折、血肿、肿瘤、急慢性炎症等都可引起一系列临床症状,称作眶尖综合征。
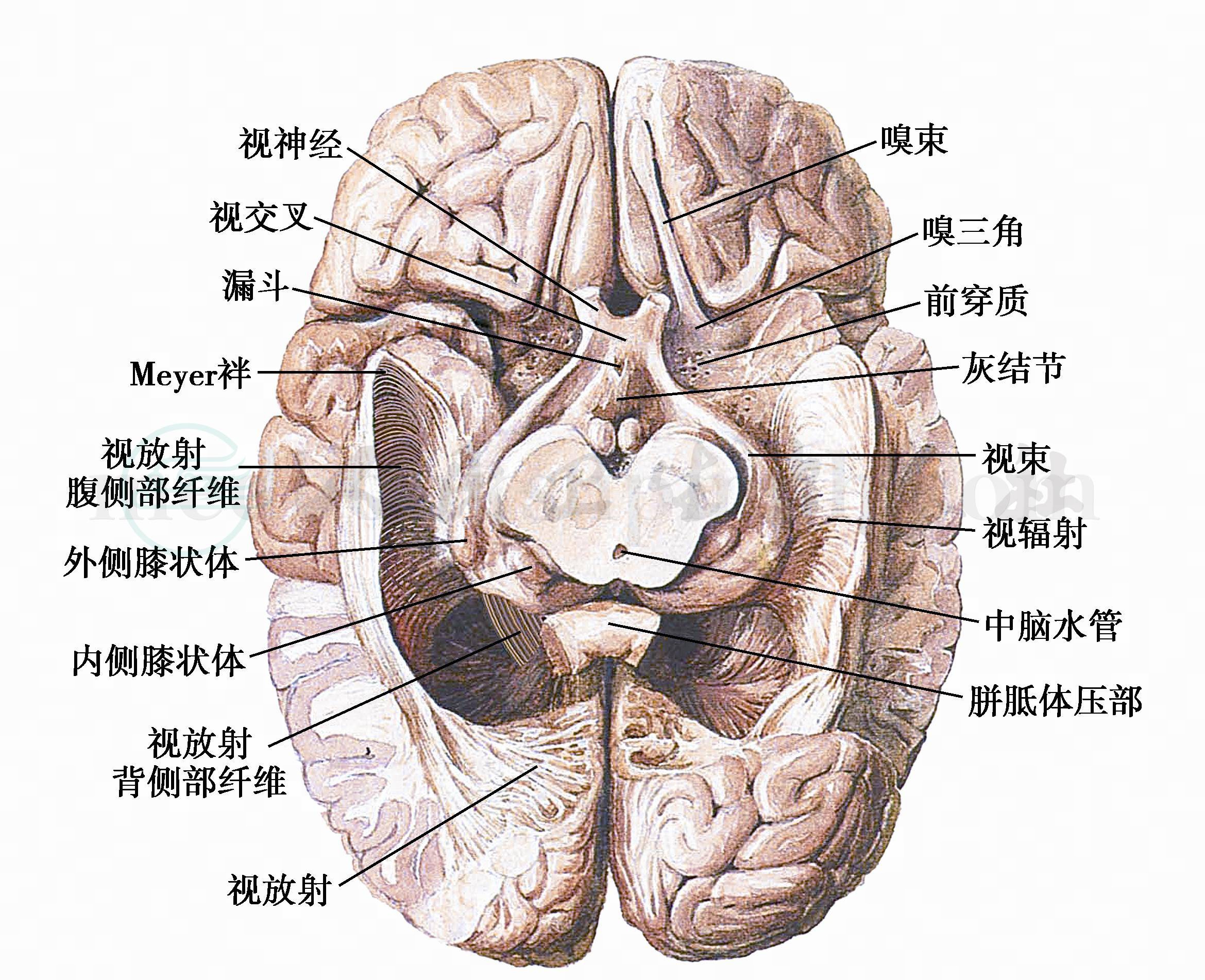
图18 视神经、视束与视放射
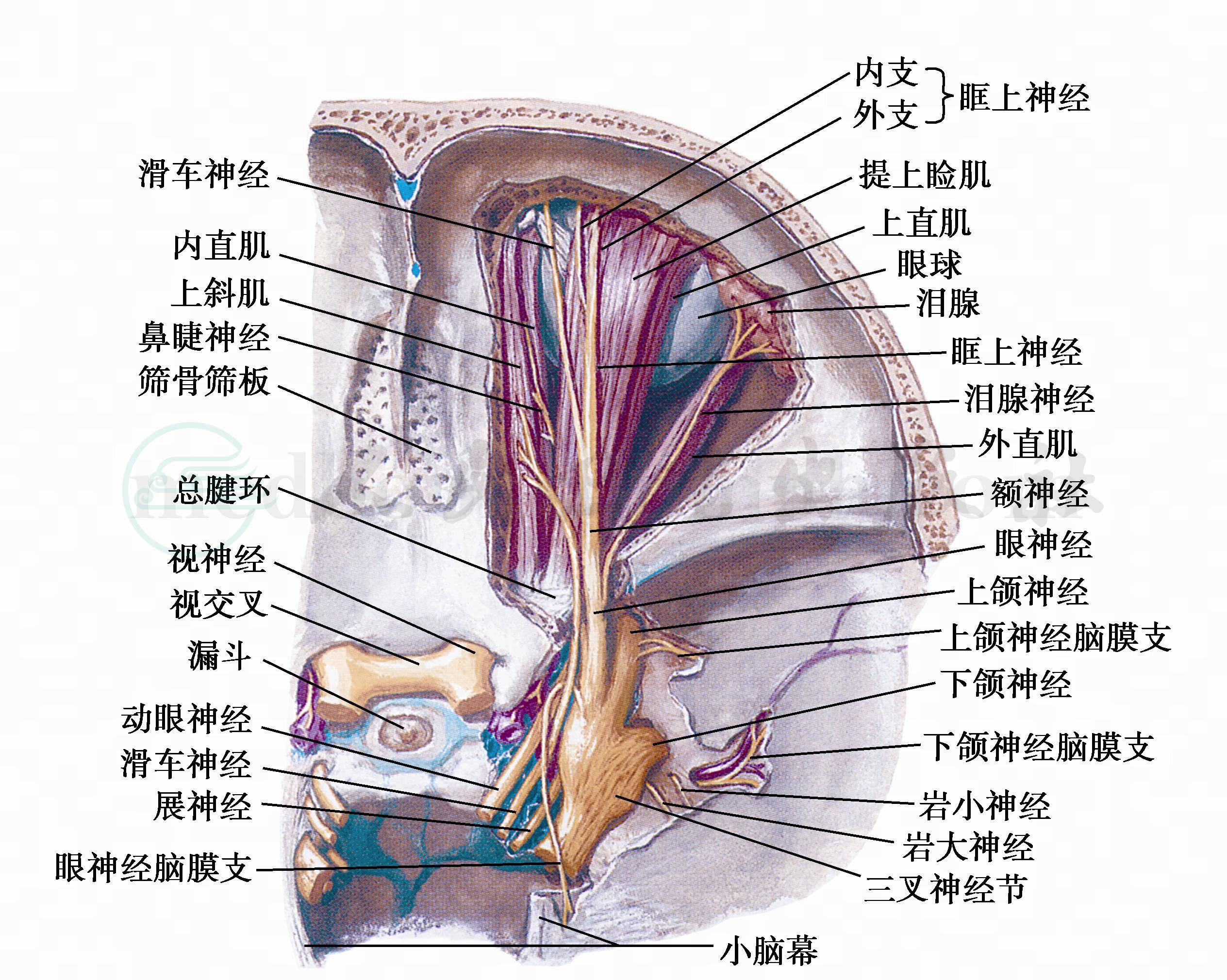
图19 眶尖与眶上裂
眶尖综合征有以下特点:
1.由于三叉神经的眼支受刺激,因而在鼻根部、上眼睑、额部、颞部、头顶等处出现剧痛,有时在这些部位伴有感觉障碍。在早期这种疼痛可以成为唯一的主诉。
2.角膜反射减低或丧失,但神经麻痹性角膜炎并不多见。
3.进行性或急性眼肌麻痹,伴有上睑下垂与复视。
4.视神经的损害一般发生较晚,但根据病因不同而异。视神经损害时出现中心暗点与周边视野缺损。
5.眼球突出有时较明显,甚至呈搏动性,伴有结膜水肿或视神经乳头水肿。
眶上裂与眶尖解剖关系极为密切,因而产生这两个综合征的临床症状和体征难以区分,病因也大同小异。常见的病因以外伤、炎症、肿瘤为多见。