一、全膝关节置换术加速康复临床路径标准住院流程
(一)适用对象
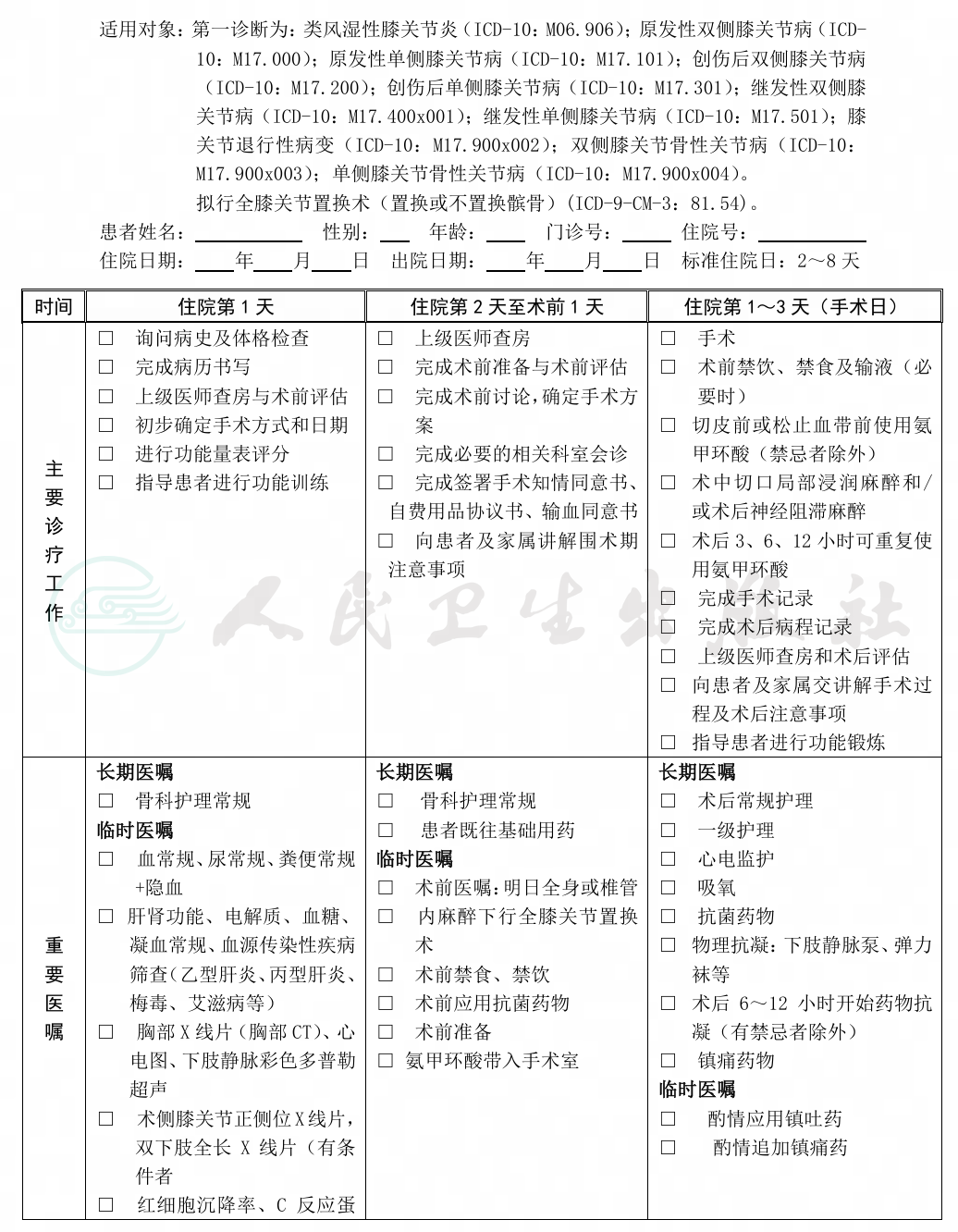
第一诊断为:类风湿性膝关节炎(ICD-10:M06.906);原发性双侧膝关节病(ICD-10:M17.000);原发性单侧膝关节病(ICD-10:M17.101);创伤后双侧膝关节病(ICD-10:M17.200);创伤后单侧膝关节病(ICD-10:M17.301); 继 发性双侧膝关节病(ICD-10:M17.400x001);继发性单侧膝关节病(ICD-10:M17.501);膝关节退行性病变(ICD-10:M17.900x002 );双侧膝关节骨性关节病(ICD-10:M17.900x003 );单侧膝关节骨性关节病(ICD-10:M17.900x004)。
拟行全膝关节置换术(置换或不置换髌骨)(ICD-9-CM3:81.54)。
(二)诊断依据
根据《临床诊疗指南:骨科学分册》(中华医学会编著,人民卫生出版社),具体依据如下:
1.病史:长期反复膝关节疼痛,严重的膝关节功能障碍。
2.查体:有明确的与症状相符的体征,如明显的关节摩擦感,屈曲畸形,内、外翻畸形和关节活动受限。
3.辅助检查:患侧膝关节正侧位X线片,双下肢全长X线片,必要时做髌骨轴位X线片、CT及MRI检查,影像学表现与症状、体征相符。
(三)治疗方案的选择及依据
根据《临床诊疗指南:骨科学分册》(中华医学会编著,人民卫生出版社),具体依据如下:
1.诊断明确,症状明显,保守治疗无效,严重影响患者的正常生活和活动。
2.无以下手术禁忌证
(1)快速破坏骨质的病变、神经性关节炎、股四头肌肌力小于3级或不能自主控制术侧肢体,以及快速进展的神经性疾病。
(2)身体存在活动性及隐匿性感染灶,感染灶的筛查方法参照《骨科择期手术加速康复预防手术部位感染专家共识》[中华骨与关节外科杂志,2022,15(10):746-753]执行。
(3)严重精神或认知障碍。
(4)恶性肿瘤晚期。
(四)标准住院日为2~8天
(五)进入路径标准
1.第一诊断必须符合类风湿性膝关节炎(ICD-10:M06.906);原发性双侧膝关节病(ICD-10:M17.000); 原 发性单侧膝关节病(ICD-10:M17.101);创伤后双侧膝关节病(ICD-10:M17.200);创伤后单侧膝关节病(ICD-10:M17.301);继发性双侧膝关节病(ICD-10:M17.400x001);继发性单侧膝关节病(ICD-10:M17.501);膝关节退行性病变(ICD-10:M17.900x002);双侧膝关节骨性关节病(ICD10:M17.900x003);单侧膝关节骨性关节病(ICD-10:M17.900x004)的诊断编码。
2.患者同时合并有基础疾病,但在住院期间不需要相应专科的特殊处理,也不影响第一诊断的临床路径流程实施时,可以进入路径。具体参照《骨科加速康复围手术期麻醉管理专家共识》[中华骨与关节外科杂志,2022,15(10): 726732]执行。
(六)术前准备(住院第1~3天)
1.患者教育与评估
(1)向患者和家属讲解手术方式、手术效果和手术风险。
(2)康复管理:教会患者手术肢体康复方法和心肺康复的方法。
(3)营养管理:具体参照《骨科大手术加速康复围手术期营养管理专家共识》[中华骨与关节外科杂志,2022,15(10):763-767)]执行。
(4)疼痛管理:具体参照《骨科加速康复围手术期疼痛管理专家共识》[中华骨与关节外科杂志,2022,15(10):739745]执行。
(5)合并基础疾病评估:具体参照《骨科加速康复围手术期麻醉管理专家共识》[中华骨与关节外科杂志,2022,15(10):726-732]执行。
(6)精神或认知障碍评估:具体参照《骨科加速康复围手术期精神卫生问题及精神障碍的评估与管理专家共识》[中华骨与关节外科杂志,2022,15(10):768-775]执行。
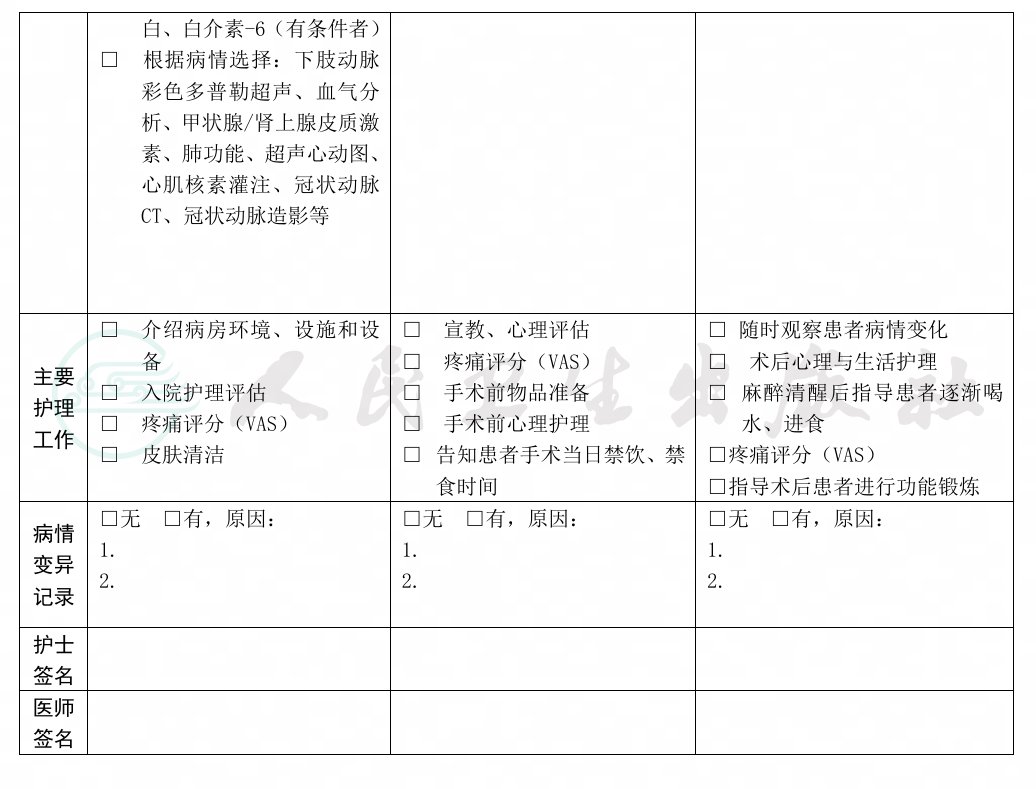
2.必需的检查项目
(1)血常规、尿常规、粪便常规+隐血。
(2)肝肾功能、电解质、血糖。
(3)术前凝血常规。
(4)血源传染性疾病筛查[乙型肝炎、丙型肝炎、获得性免疫缺陷综合征(艾滋病)、梅毒等]。
(5)血清炎性指标:红细胞沉降率、C反应蛋白。
(6)手术侧膝关节正侧位X线片,双下肢全长X线片,必要时做膝关节CT三维重建检查。
(7)胸部 X 线片、心电图、双下肢静脉彩色多普勒超声。
3.根据患者合并基础疾病选择的检查项目
(1)血气分析或肺功能检查。
(2)动态心电图。
(3)动态血压。
(4)心脏彩色多普勒超声。
(5)心肌核素灌注/冠状动脉CT/冠状动脉造影。
(6)下肢动静脉彩色多普勒超声。
(7)下肢动脉CT造影。
(8)颈动脉彩色多普勒超声、颅脑MRI、磁共振血管成像。
(9)甲状腺/肾上腺皮质激素。
(10)骨密度测定。
4.患者术前需达到的目标
(1)精神食欲好,积极配合功能锻炼。
(2)血红蛋白≥110g/L,白蛋白≥35g/L。
(3)股四头肌肌力3级以上。
(4)合并基础疾病控制良好,美国麻醉师协会分级(ASA)≤3级。
(5)无下肢新发深静脉血栓,下肢知名动脉无闭塞或侧支循环良好,肢端无缺血。
(6)合并基础疾病控制及需达到的目标参照《骨科加速康复围手术期麻醉管理专家共识》[中华骨与关节外科杂志,2022,15(10):726-732]执行。
(七)手术日准备(住院第1~3天)
1.术前禁食、禁饮及输液:具体参照《骨科加速康复围手术期麻醉管理专家共识》[中华骨与关节外科杂志,2022,15(10): 726-732]执行。
2.预防性应用抗菌药物:常规选择第一代或第二代头孢菌素,具体参照《抗菌药物临床应用指导原则》(国卫办医发〔2015〕43 号)执行。
3.术前使用氨甲环酸:于常规切皮前或松止血带前 5~10 分钟完成静脉滴注氨甲环酸20mg/kg,具体参照《骨科加速康复围手术期血液管理专家共识》[中华骨与关节外科杂志,2022,15(10): 733-738]执行。
4.麻醉方式:椎管内麻醉、神经阻滞或全身麻醉。
5.手术方式:膝关节置换术(置换或不置换髌骨)。
6.控制性降压:具体参照《骨科加速康复围手术期麻醉管理专家共识》[中华骨与关节外科杂志,2022,15(10):726-732]执行。
7.止血带使用:可选择性不使用止血带,具体参照《中国髋、膝关节置换术加速康复——围术期管理策略专家共识》[中华骨与关节外科杂志,2016,9(01): 1-9]执行。
8.术中导尿:手术时间1.5小时以内者可不导尿,具体参照《中国髋、膝关节置换术加速康复——围术期管理策略专家共识》[中华骨与关节外科杂志,2016,9(01): 1-9]执行。
9.手术内植物:人工膝关节假体(可包括髌骨假体)。
10.预防手术部位感染:具体参照《骨科择期手术加速康复预防手术部位感染专家共识》[中华骨与关节外科杂志,2022,15(10): 746-753]执行。
11.手术切口并发症的预防:具体参照《骨科加速康复手术切口操作与并发症防治专家共识》[中华骨与关节外科杂志,2022,15(10):776-784]执行。
12.术后当天康复锻炼:具体参照《现代关节置换术加速康复与围术期管理》(人民卫生出版社,2017年)执行。
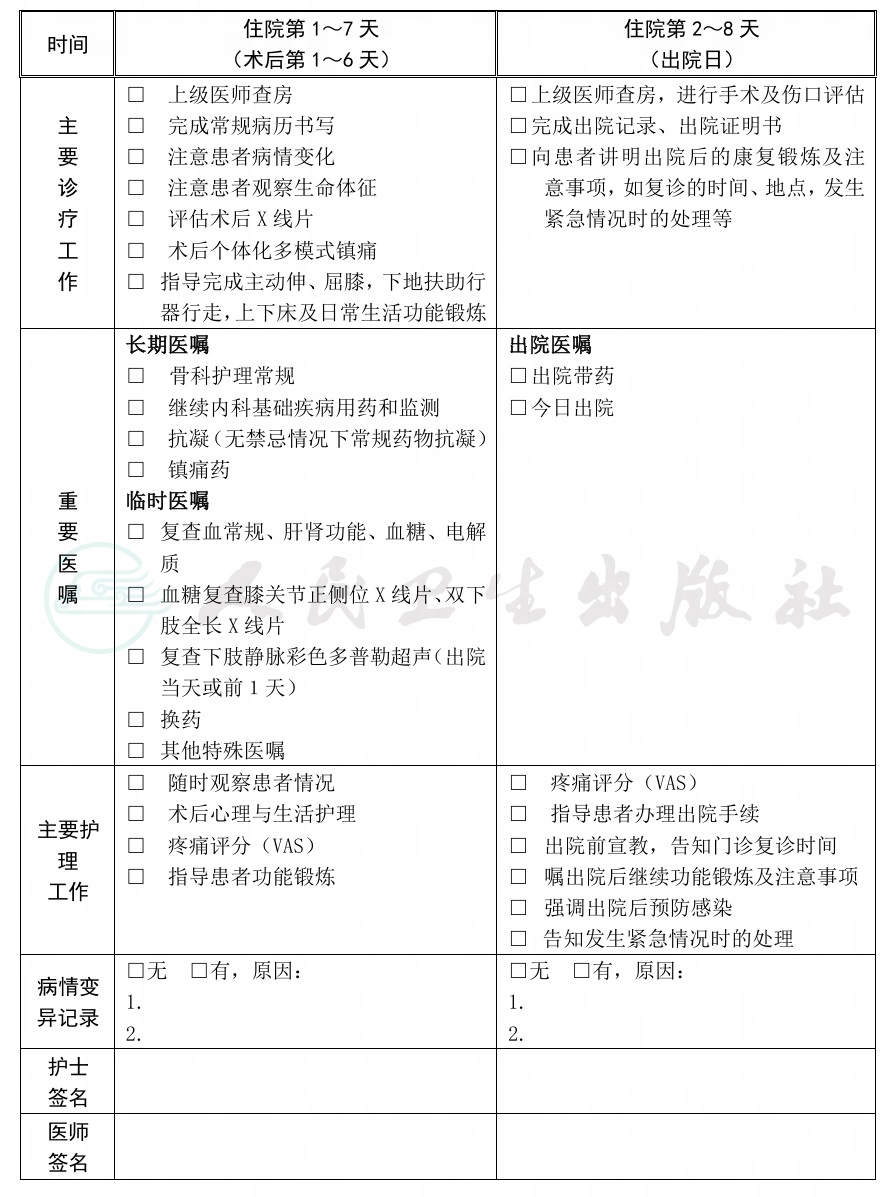
(八)术后住院康复(住院第2~8天)
1.必需的检查项目
(1)术后影像学检查:术侧膝关节正侧位X线片、双下肢全长X线片,必要时做髌骨轴位X线片。
(2)复查血常规、肝肾功能、电解质、血糖、红细胞沉降率、C反应蛋白。
(3)出院前1天或出院当天复查下肢静脉彩色多普勒超声。
2.术后处理
(1)抗菌药物:常规选择第一代或第二代头孢菌素,术后预防性使用24小时,具体参照《抗菌药物临床应用指导原则》(国卫办医发〔2015〕43号)执行。
(2)术后镇痛及镇静:提倡预防性、多模式、个体化镇痛,具体参照《骨科加速康复围手术期疼痛管理专家共识》[中华骨与关节外科杂志,2022,15(10):739-745]执行。
(3)术后康复锻炼:麻醉清醒后即可开始,以主动伸膝肌力锻炼为主,尽早下地。
(4)抗凝、预防深静脉血栓/肺栓塞:具体参照《骨科大手术加速康复围手术期静脉血栓栓塞症防治专家共识》[中华骨与关节外科杂志,2022,15(10):754-762]执行。
(5)切口处理:切口干燥无渗出者,可术后24小时以后再更换敷贴,具体参照《骨科加速康复手术切口操作与并发症防治专家共识》[中华骨与关节外科杂志,2022,15(10):776-784]执行。
(九)出院准备(住院第2~8天)
1.出院标准
(1)患者生命体征平稳、精神食欲恢复、大小便正常。
(2)切口干燥,无红肿、硬结等感染征象。
(3)术侧膝关节主动伸直0o或者-5o以内,屈曲至少达到100o,能扶助行器自主下地行走。
(4)疼痛不严重,口服镇痛药可有效控制疼痛,不影响患者的睡眠和功能锻炼。
2.出院医嘱及宣教
(1)出院带药:根据病情需要,带适当时间的药物。
(2)告知门诊复诊时间,嘱出院后继续进行功能锻炼。
(3)出院后继续抗凝,术后总的抗凝时间为10~35天,术后2~3周门诊复查下肢静脉彩色多普勒超声。
(4)强调出院后感染预防,具体参照《骨科择期手术加速康复预防手术部位感染专家共识》[中华骨与关节外科杂志,2022,15(10): 746-753]执行。
(十)变异及原因分析
1.围手术期并发症:深静脉血栓形成、伤口感染、关节感染、神经血管损伤等,可造成住院时间延长。
2.合并基础疾病:合并基础疾病控制不佳或加重,如脑血管病或心血管病、糖尿病、高血压、血栓等,手术可能导致基础疾病加重而需要进一步治疗,从而延长住院时间。
3.手术方法不同:术中根据患者年龄、膝关节功能障碍和畸形程度、骨质疏松程度手术方法不同,可能导致住院时间存在差异。
二、全膝关节置换术加速康复临床路径表单