一、 膝关节骨关节炎临床路径标准住院流程
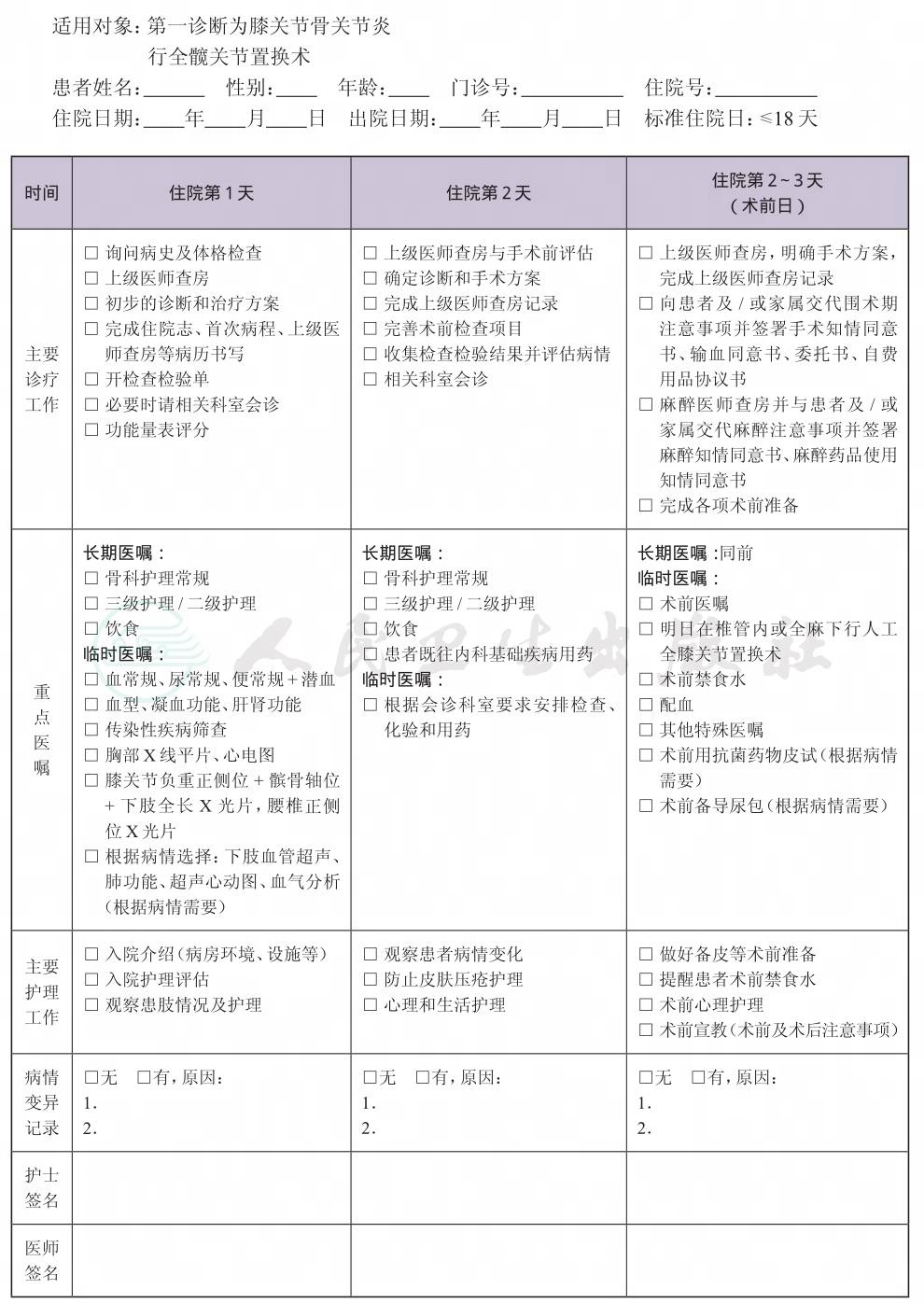
(一) 适用对象
第一诊断为膝骨关节炎(K/L Ⅲ-Ⅳ级,严重疼痛伴功能障碍)
行全膝关节置换术。
(二) 诊断依据
根据《临床诊疗常规 骨科学分册》(中华医学会编著,人民卫生出版社)。
1.病史 慢性病程,膝关节疼痛或活动受限逐渐加重;可有外伤史。
2.体格检查 患膝疼痛、活动受限,可伴有屈曲挛缩畸形或内、外翻畸形。
3.辅助检查 X线检查符合膝骨关节炎。
(三) 选择治疗方案的依据
根据《临床诊疗常规 骨科学分册》(中华医学会编著,人民卫生出版社)。
1.膝骨关节炎严重影响生活质量及活动水平。
2.膝骨关节炎病变终末期,通常年龄60岁以上,病情严重者年龄范围可适当放宽。
3.全身状况允许手术。
(四) 标准住院日
为≤18天
(五) 进入路径标准
1.第一诊断必须符合膝骨关节炎疾病编码。
2.膝骨关节炎终末期,关节间隙明显狭窄甚至消失。
3.当患者合并其他疾病,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
4.病变影响患者生活质量,患者有改善患膝疼痛及活动度的要求。
(六) 术前准备(术前评估)2~3天
1.必需的检查项目
(1) 术前完成功能量表(KSS评分);
(2) 血常规、血型(ABO血型+ Rh因子)、尿常规、便常规+潜血;
(3) 肝功能、肾功能、凝血功能检查、传染性疾病筛查(乙肝、丙肝、梅毒、艾滋病);
(4) 胸部X线平片、心电图;
(5) 手术部位X线检查:患膝负重正侧位、髌骨轴位、下肢全长片;
(6) 腰椎正侧位片。
2.根据患者病情可选择的检查项目 血沉、CRP、血气分析、肺功能检查、超声心动图、双下肢血管彩色超声、颈动脉超声等。
3.根据具体情况,预防下肢深静脉血栓形成(参照《中国骨科大手术后静脉血栓栓塞症预防指南》)。
(七) 预防性抗菌药物选择与使用时机
1.按照《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)执行,并根据患者的病情决定抗菌药物的选择与使用时间。建议使用第二代头孢菌素,头孢呋辛;如患者青霉素过敏可考虑使用克林霉素。
2.术前30分钟预防性用抗菌药物;手术超过3小时加用1次抗菌药物;术中出血量大于1500ml时加用一次。
3.术后24小时内停止使用预防性抗菌药物,可根据患者切口、体温等情况适当延长使用时间。
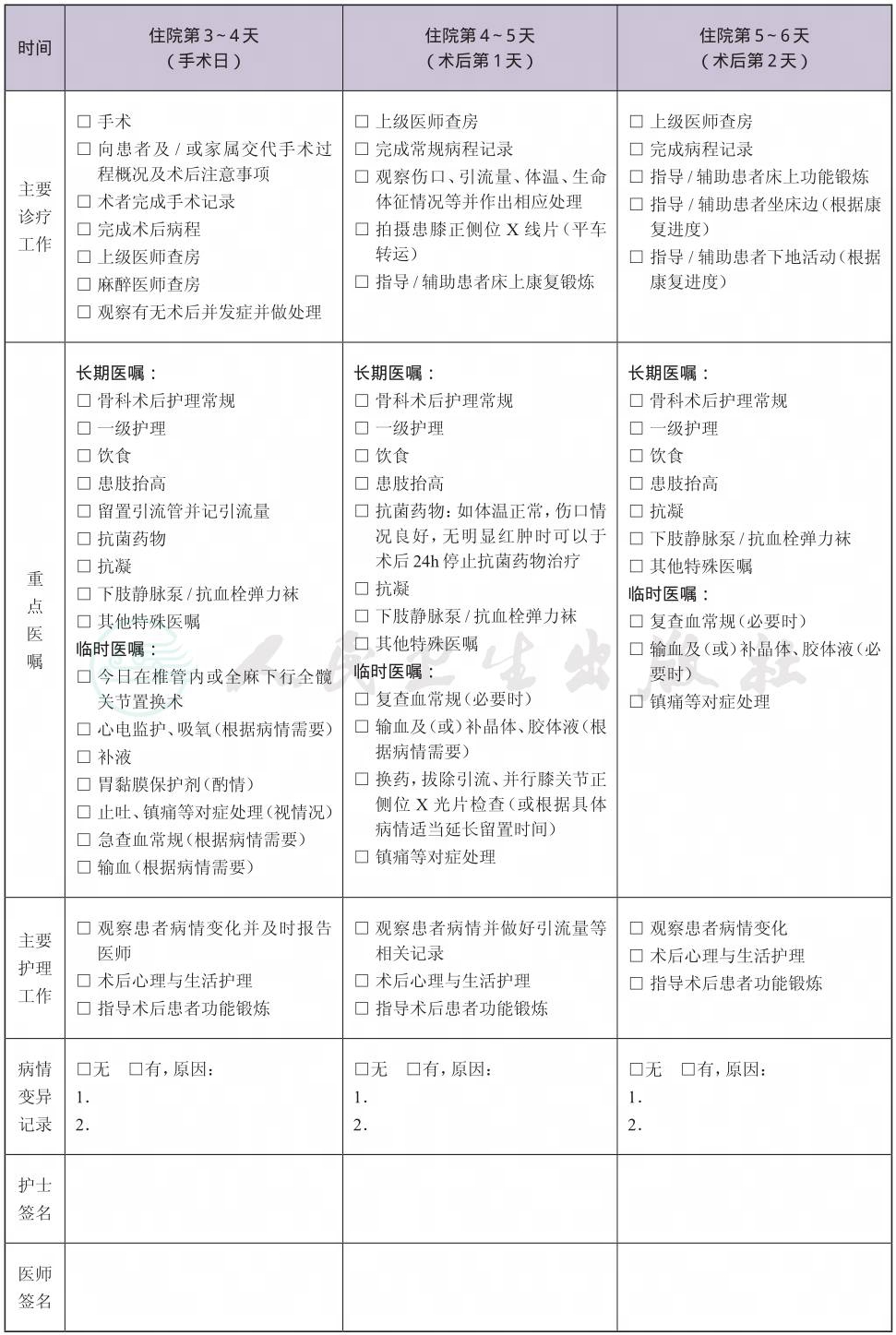
(八) 手术日为入院第3~4天
1.麻醉方式 椎管内麻醉或全身麻醉。
2.手术方式 全膝关节置换术。
3.手术内植物 人工全膝关节假体、骨水泥,特殊情况下可能需要使用螺钉。
4.引流管 通常关节腔内留置一根引流管,如确定术后出血不多可不留置。
5.术中用药 麻醉用药、抗菌药,止血药物氨甲环酸(开皮前1g静脉小壶+缝合关节腔后1g注入关节腔内)。
6.术中自体血回输 视术中具体情况,预计术中出血量较多(比如术中不打止血带)时可考虑使用。
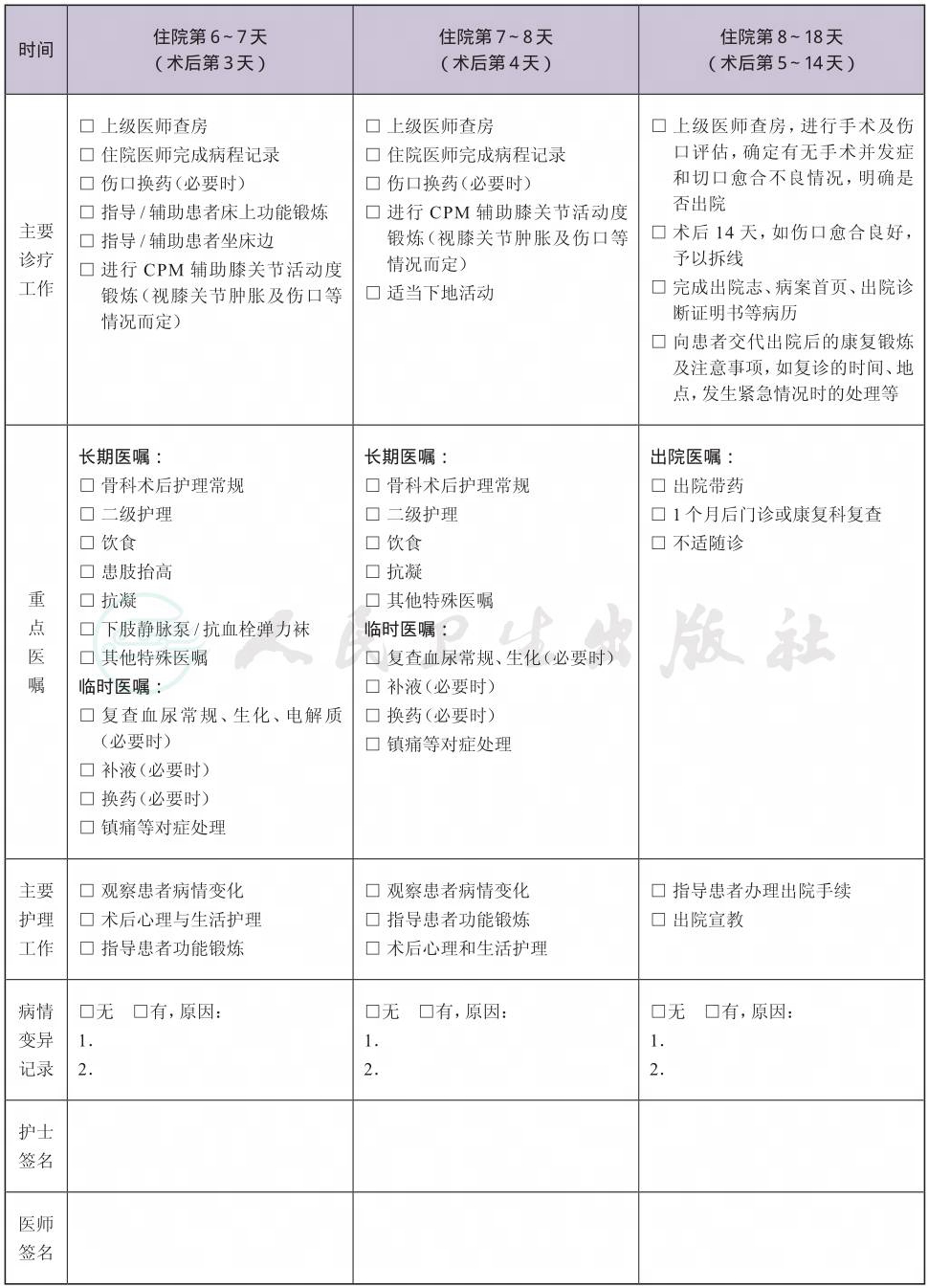
(九) 术后住院恢复4~18天
1.必需复查的项目 手术部位X线检查。
2.必要时复查的项目 下肢静脉彩超、血常规、生化、电解质等。
3.术后用
(1) 抗菌药物使用:按照《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)执行,并根据患者的病情决定抗菌药物的选择与使用时间。建议使用第二代头孢菌素,头孢呋辛;如患者青霉素过敏可考虑使用克林霉素。
(2) 术后镇痛:参照《骨科常见疼痛的处理专家建议》(《中华骨科杂志》.2008年1月.28卷.1期);
(3) 预防静脉血栓栓塞症处理:参照《中国骨科大手术后静脉血栓栓塞症预防指南》;
(4) 其他药物:消肿等。
4.功能锻炼。
(十) 出院标准
1.体温正常,血常规无明显异常。
2.伤口无感染征象(或可在门诊处理的伤口情况)。
3.术后X线片证实假体位置满意。
4.没有需要住院处理的并发症和(或)合并症。
5.患者膝关节可主动伸直,主动屈曲90°以上。
(十一) 变异及原因分析
1.并发症 术中或术后骨折、术后关节脱位、大量出血需输血、深静脉血栓形成或肺栓塞、肺部及泌尿系感染、伤口并发症或假体周围感染等造成住院时间延长和医疗费用增加。
2.合并症 如骨质疏松、糖尿病、心脑血管疾病等,需同时治疗而导致住院时间延长和医疗费用增加。
3.内植物选择 根据患者骨质条件及韧带条件选择表面置换假体(后稳定假体或后交叉韧带保留假体)、髁限制型假体、铰链式假体。此外,还可根据患者年龄等情况,选择普通聚乙烯垫片或超高交联聚乙烯垫片或抗氧化聚乙烯垫片等,可能导致住院费用存在差异。
二、 膝关节骨关节炎临床路径表单