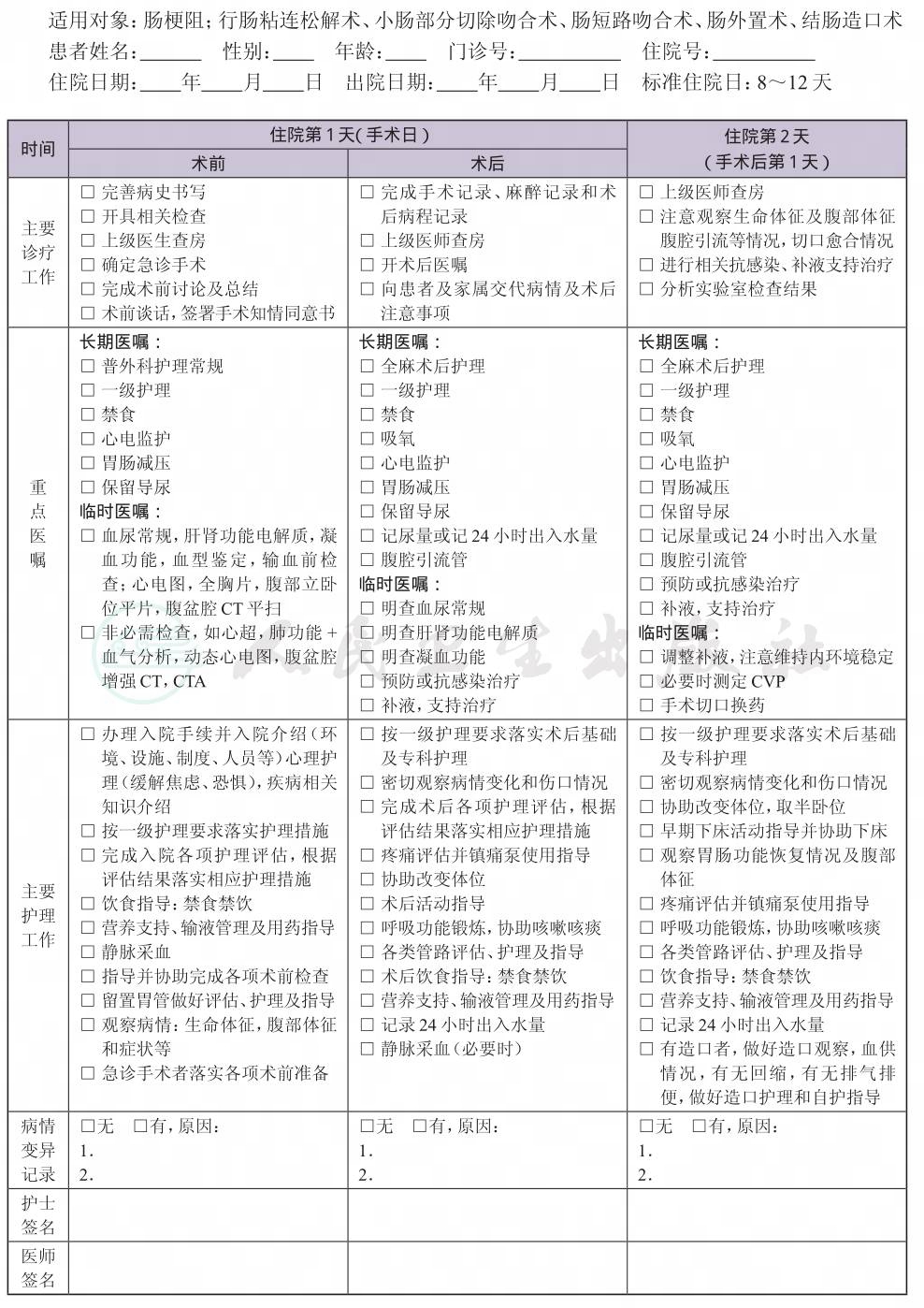
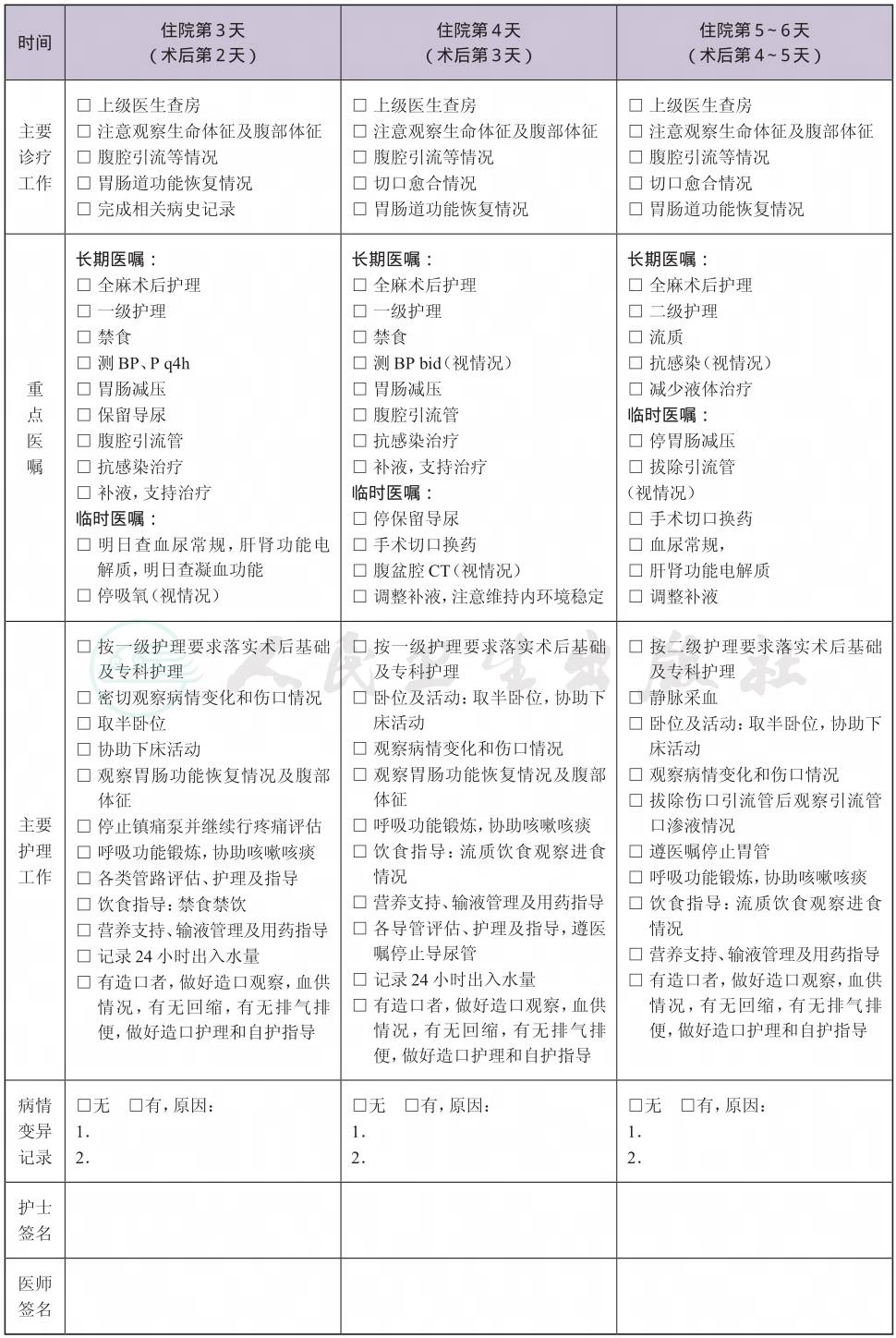
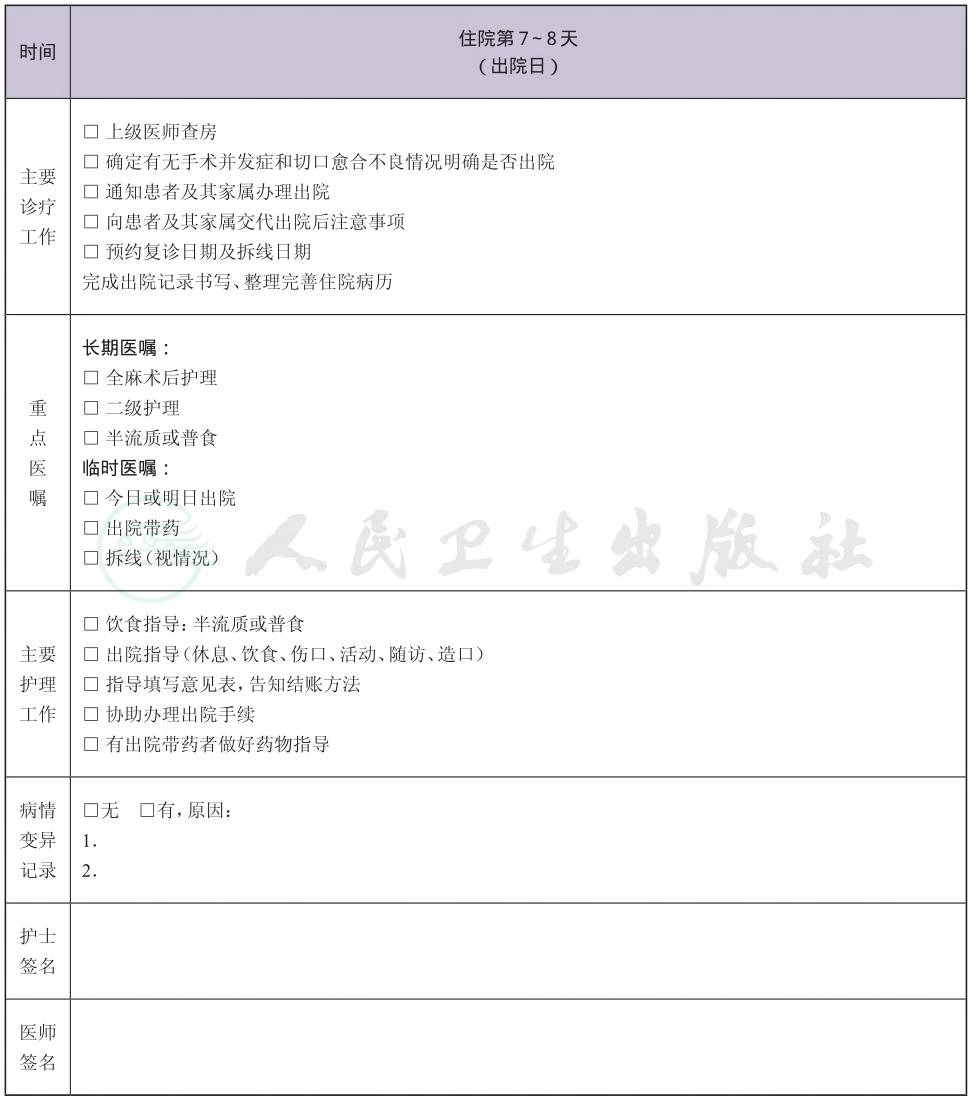
一、 肠梗阻临床路径标准住院流程
(一) 适用对象
第一诊断为肠梗阻,行肠粘连松解术、小肠部分切除吻合术、肠短路吻合术、肠外置术、结肠造口术。
(二) 诊断依据
根据《临床诊疗指南 外科学分册》(中华医学会编著,人民卫生出版社),《外科学》(第8版)(人民卫生出版社),《胃肠外科学》(人民卫生出版社)。
1.病史 腹痛、腹胀、呕吐并肛门停止排气排便。
2.查体 腹部查体可见腹胀、肠型、蠕动波,触诊可有压痛,叩诊鼓音,听诊肠鸣音活跃,可闻及气过水声及高调金属音或振水音。绞窄性肠梗阻,可表现为腹膜炎体征,有时可有移动性浊音,全腹压痛,肠鸣音微弱或消失。
3.辅助检查 白细胞计数、血红蛋白和红细胞比容都可增高,尿比重增高,血气分析、血生化、肾功能紊乱。影像学检查可辅助诊断。
(三) 进入路径标准
1.第一诊断必须符合肠梗阻疾病编码。
2.当患者合并其他疾病,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(四) 标准住院日
为8~12天
(五) 住院期间的检查项目
1.必需的检查项目
(1) 实验室检查:血、尿常规;肝功能、肾功能、电解质、凝血功能(D-二聚体);血型鉴定;输血前检查;
(2) 心电图;胸部正位片;腹部立卧位片;腹部超声(肝,胆,胰,脾,双肾+输尿管);腹盆腔CT平扫。
2.根据患者病情进行的检查项目
(1) 消化系统肿瘤标志物检查(CEA,AFP,CA199,CA125,CA724等);动脉血气分析等;
(2) 纤维结肠镜检查(急诊或灌肠后);
(3) 3.腹盆腔增强CT,以及肠系膜上血管(SMA,SMV)CTA等;
(4) 超声心动图,动态心电图,肺功能。
(六) 治疗方案的选择
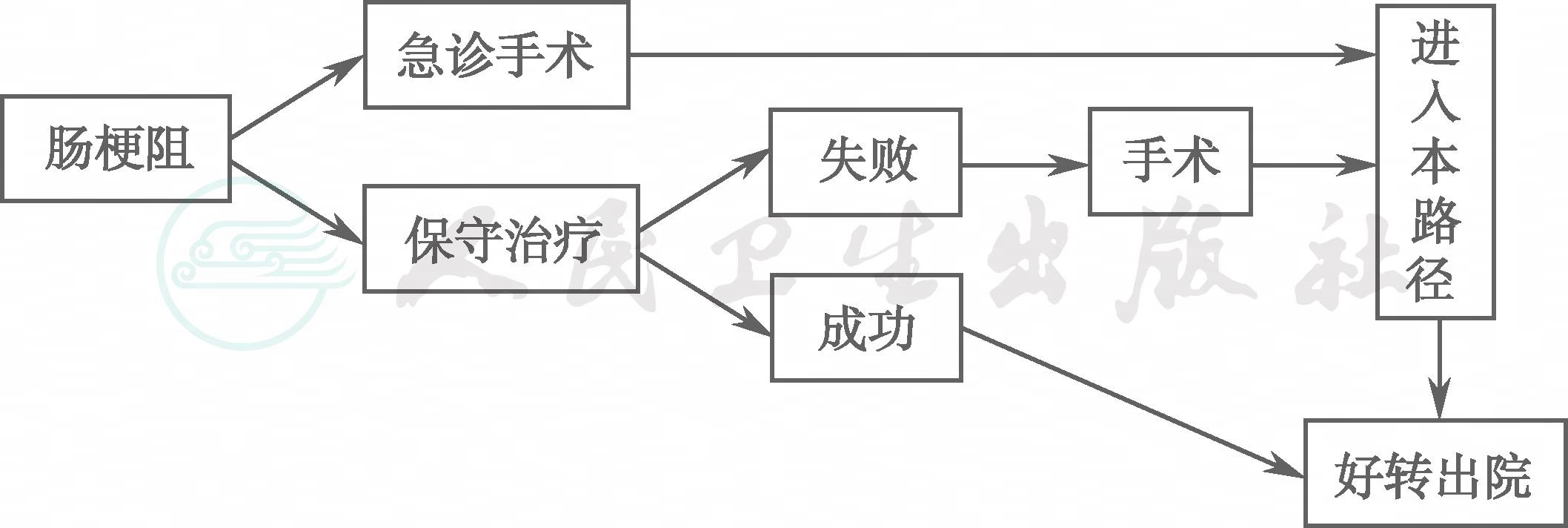
治疗方案的选择要根据肠梗阻的原因、性质、部位以及全身情况和病情严重程度而定。对于手术治疗的患者,进入本临床路径。
1.非手术治疗
(1) 禁食,鼻胃管胃肠减压(或Miller-Abbott管减压,但操作困难且疗效不确切,不常规使用);
(2) 纠正水、电解质紊乱及酸碱失衡;
(3) 抗生素应用,预防或治疗腹部感染或肺部感染;
(4) 其他对症治疗(如解痉,止痛)等;止痛药物使用需遵循急腹症治疗的原则。
(5) 部分原因引起的肠梗阻(如肠套叠、乙状结肠扭转及结肠恶性肿瘤,且无肠坏死及肠穿孔的情况下),可先选择内镜治疗解除梗阻,再择期手术。没有开展相关治疗的单位应该向患者说明,由患者及家属决定是否急诊手术或转院治疗。
2.手术治疗 一般保守治疗不超过3天。对于保守治疗效果不佳者,应及时选择手术解除梗阻,存在肠绞窄或已有肠坏死的梗阻患者,更应急诊手术探查。依据患者具体病情,选择不同手术方式,如肠粘连松解术;肠道异物取出术;肠切除术;肠短路吻合术以及肠造瘘术等。
(七) 预防性抗菌药物选择与使用时机
按照《抗菌药物临床应用指导原则》(国卫办医发〔2015〕43号)执行。建议使用第二代头孢菌素,可加用甲硝唑;明确感染患者,可根据药敏试验结果调整抗菌药物。
(八) 手术日(入院当天急诊手术,或保守治疗失败后手术)
1.麻醉方式 气管插管全身麻醉,可联合硬膜外麻醉。
2.手术方式 剖腹探查,具体手术方式术中决定,可能行肠粘连松解术、小肠部分切除吻合术、肠短路吻合术、肠外置术或结肠造口术等。
3.手术植入物 吻合器(可选用)。
4.术中用药 麻醉常规用药。
5.输血 根据术前血红蛋白状况及术中出血情况决定。
6.病理学检查 有切除标本者,常规送检病理,必要时行快速病理检查。
(九) 术后恢复
1.观察生命特征,腹部体征以及腹腔引流情况。
2.注意早期下床活动,注意肛门或造瘘口排气排便情况,胃肠动力恢复情况。
3.必须复查的检查项目 血常规、肝功能、肾功能、电解质。
4.观察切口愈合情况,术后饮食指导。
5.术后用药 抗菌药物,按照《抗菌药物临床应用指导原则》(国卫办医发〔2015〕43号)执行。选用药物,用药时间1~3天。
6.复查安排 出院1个月后门诊复诊。
(十) 出院标准
1.患者一般情况良好,体温正常,恢复饮食,肛门排气排便正常。
2.腹部无阳性体征,相关实验室检查结果基本正常,没有必须住院处理的情况。
3.引流管拔除,切口愈合良好,伤口无感染。缝线已拆(必要时可出院后门诊拆线)。
(十一) 变异及原因分析
1.术前合并其他影响手术的基础疾病,需要进行相关的诊断和治疗。
2.术前根据患者病情初步确定手术方式,根据患者术中情况更改手术方式。
3.机械性肠梗阻患者术中活检提示肿瘤、结核、克罗恩病、胰腺炎等,转入相应临床路径管理。
4.手术后继发切口感染、腹腔内感染、肠瘘、肠梗阻、吻合口出血等并发症,导致围术期住院时间延长与费用增加。
5.住院后出现其他内、外科疾病需进一步明确诊断,导致住院时间延长与费用增加。
二、 肠梗阻临床路径表单