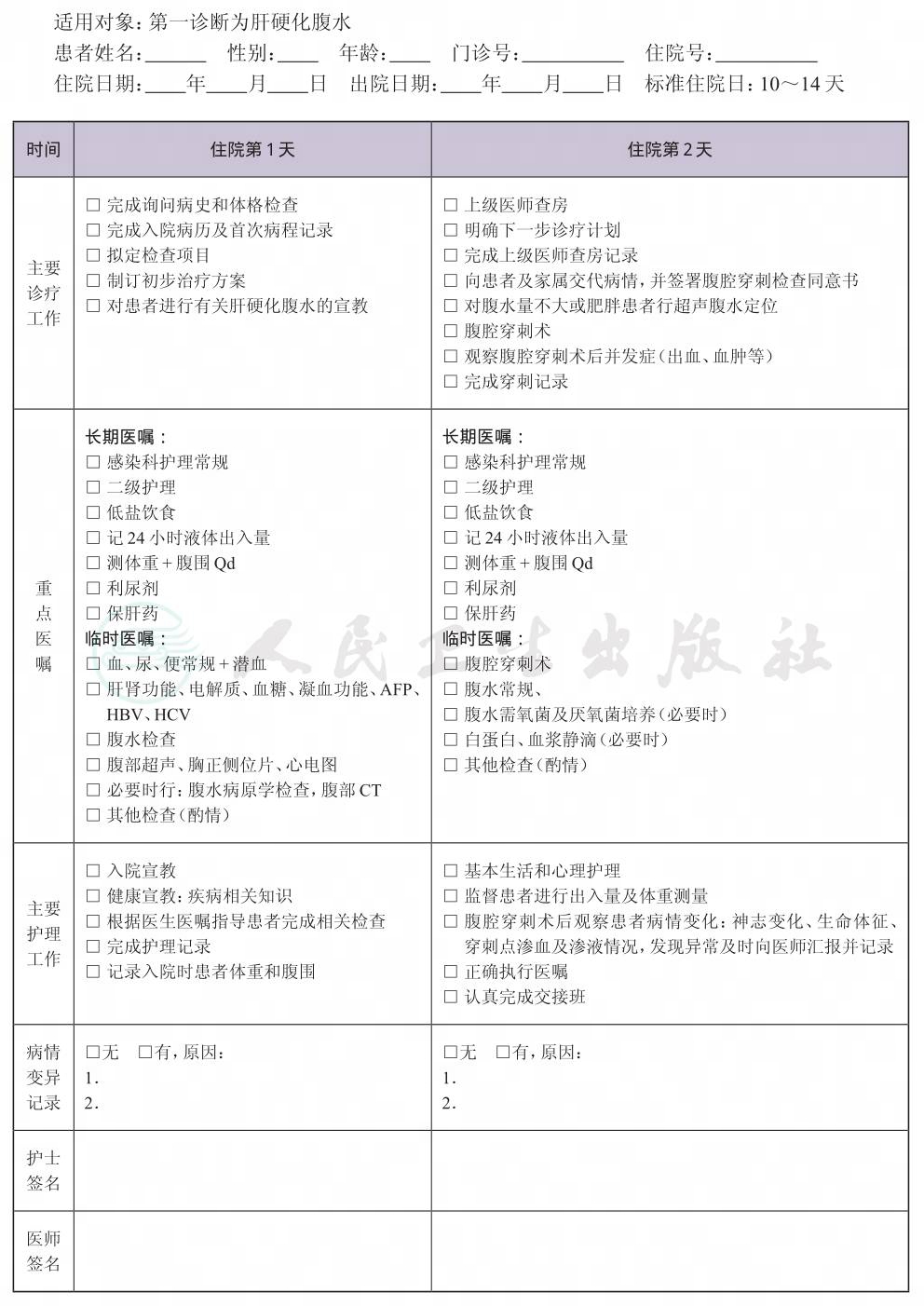
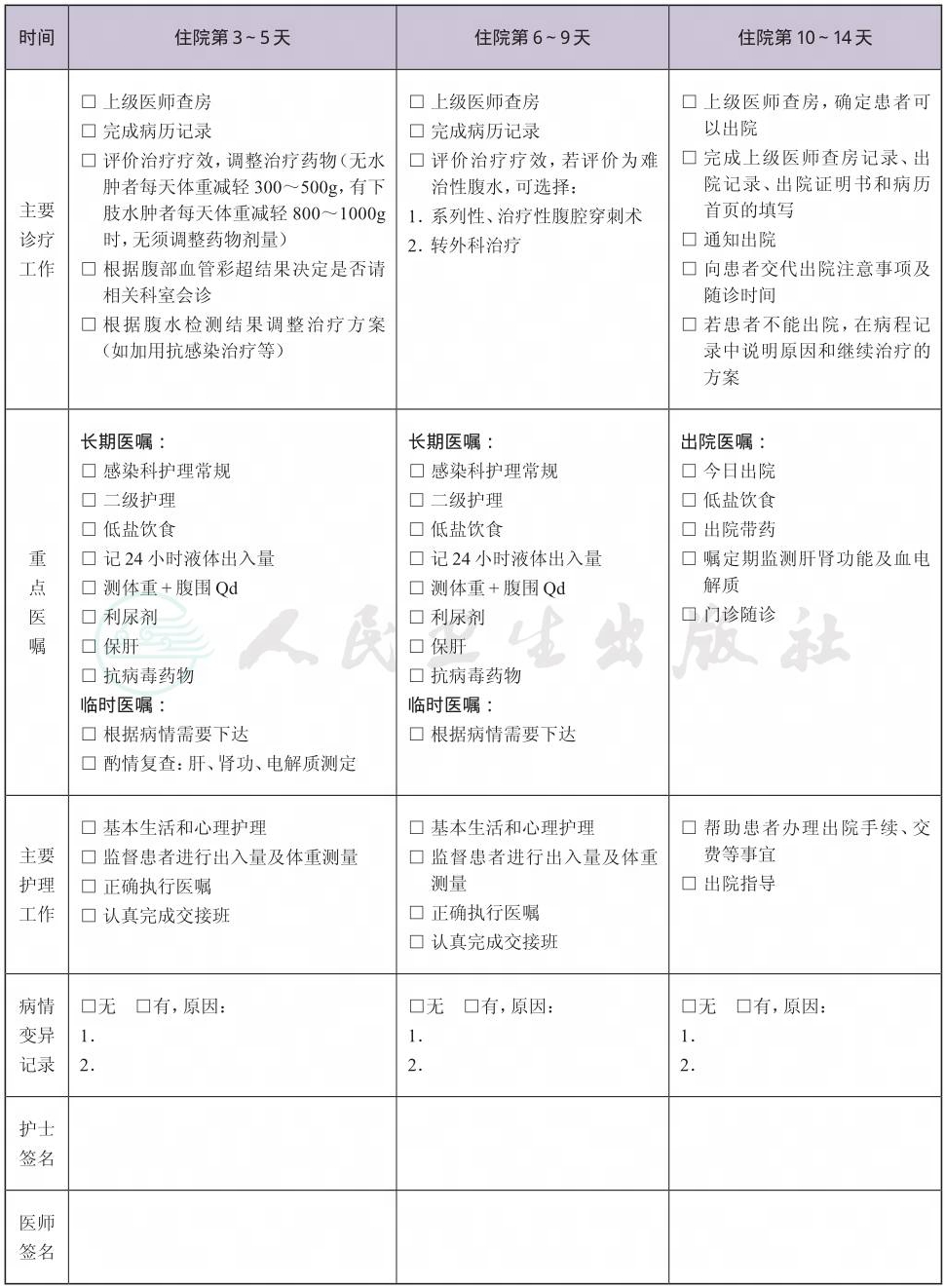
一、 肝硬化腹水临床路径标准住院流程
(一) 适用对象
第一诊断为肝硬化腹水。
(二) 诊断依据
根据《临床诊疗指南 消化系统疾病分册》(中华医学会编著,人民卫生出版社),《2004年美国肝病学会肝硬化腹水的治疗指南》及《美国肝病学会成人肝硬化腹水诊疗指南(2009年版)》等国内、外临床诊疗指南。
1.符合肝硬化失代偿期诊断标准 包括肝功能损害、门脉高压的临床表现、实验室检查及影像学检查。
2.有腹水的体征和影像学结果 腹胀、腹部移动性浊音阳性等;腹部超声或CT检查证实存在腹腔积液。
(三) 治疗方案的选择
根据《临床诊疗指南 消化系统疾病分册》(中华医学会编著,人民卫生出版社),《2004年美国肝病学会肝硬化腹水的治疗指南》及《美国肝病学会成人肝硬化腹水诊疗指南(2009年版)》等国内、外临床诊疗指南。
1.一般支持治疗
(1) 休息;
(2) 饮食:以高热量、高蛋白、维生素丰富而易消化的食物为宜。能量摄取:35~45kcal/(kg·d),蛋白摄取:1.2~1.5g/(kg·d)。
(3) 控制水和钠盐的摄入:每日摄钠不超过2000mg,不必严格限制水的摄入,如血清钠较低,需限制水的摄入,以每日摄水量不超过前一日尿量加500ml为宜。
(4) 消除病因及诱因:如戒酒、停用有损肝功的药物、限制过量钠盐摄入等。
2.药物治疗
(1) 利尿药治疗:一般口服螺内酯和呋塞米,联合使用。初始剂量易少,呋塞米20mg qd、螺内酯20mg bid,后根据尿量酌情调整剂量。效果不佳时剂量按照螺内酯:呋塞米的5∶2比例逐步增加剂量。如口服效果不佳,可静脉使用呋塞米。若条件允许可用托拉塞米,可取得较好的疗效。监测血钾,必要时口服氯化钾缓释片。
(2) 保护肝细胞药物:用于肝功异常的肝硬化患者。如还原型谷胱甘肽等。
(3) 补充蛋白:使用复方氨基酸胶囊,根据病情应用血浆、白蛋白等。
(4) 抗病毒药物:若肝功异常,HBV-DNA高者,可考虑抗乙肝病毒治疗。
(四) 标准住院日
为10~14天
(五) 进入路径标准
1.第一诊断必须符合肝硬化腹水疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六) 住院期间检查项目
1.入院后必需完成的检查
(1) 血常规、尿常规、便常规+潜血;
(2) 肝肾功能、电解质、血糖、凝血功能、甲胎蛋白(AFP)、HBV、HCV;
(3) 腹水检查:腹水常规;
(4) 腹部超声、胸正侧位片、心电图。
2.根据患者具体情况可选择
(1) 感染性疾病筛查、血型;
(2) 腹水病原学检查;
(3) 肝胆脾CT,胃镜检查;
(七) 腹腔穿刺术
1.适应证 新发腹水者;原有腹水迅速增加原因未明者;疑似并发自发性腹膜炎者。
2.术前准备 除外合并纤溶亢进或DIC。
3.麻醉方式 局部麻醉。
4.术后处理 观察病情变化,必要时补充白蛋白(大量放腹水时,应于术后补充白蛋白,按每升腹水补充8~10g白蛋白计算)。
(八) 保肝、利尿剂及抗病毒药物的应用
1.按肝硬化治疗要求,选用保肝药物。
2.利尿剂 单用螺内酯或联合应用呋塞米。
3.抗病毒药物。
(九) 出院标准
1.腹胀症状缓解。
2.腹围减小。
3.体重稳步下降。
4.无严重电解质紊乱。
(十) 变异及原因分析
1.出现并发症(如消化道出血、原发性腹膜炎、原发性肝癌、肝性脑病、肝肾综合征、肝性胸水等)转入相应路径。
2.合并结核性腹膜炎、肺部感染等转入相应路径。
3.顽固性腹水,需进一步诊治,导致住院时间延长、费用增加。
二、 肝硬化腹水临床路径表单