一、 脂肪肝临床路径标准住院流程
(一) 适用对象
第一诊断为脂肪肝。
(二) 诊断依据
根据《实用内科学》(第14版)(复旦大学医学院编著,人民卫生出版社)及《非酒精性脂肪性肝病诊疗指南(2010年修订版)》等临床诊疗指南。
凡具备下列第1~5项和第6或第7项中任何一项者即可诊断为NAFLD。
1.无饮酒史或饮酒折合含乙醇量小于140g/wk(女性< 70g/wk)。
2.除外病毒性肝炎、药物性肝病、全胃肠外营养、肝豆状核变性等可导致脂肪肝的特定疾病。
3.除原发疾病临床表现外,可有乏力、消化不良、肝区隐痛、肝脾肿大等非特异性征象。
4.可有体重超重/内脏性肥胖、空腹血糖增高、血脂紊乱、高血压等代谢综合征相关组分。
5.血清转氨酶和γ-谷氨酰转肽酶水平可有轻至中度增高(小于5倍正常值上限),通常以丙氨酸转氨酶(ALT)增高为主。
6.肝脏影像学表现符合弥漫性脂肪肝的影像学诊断标准。
7.肝活检组织学改变符合脂肪性肝病的病理学诊断标准。
(三) 进入路径标准
1.第一诊断必须符合脂肪肝疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
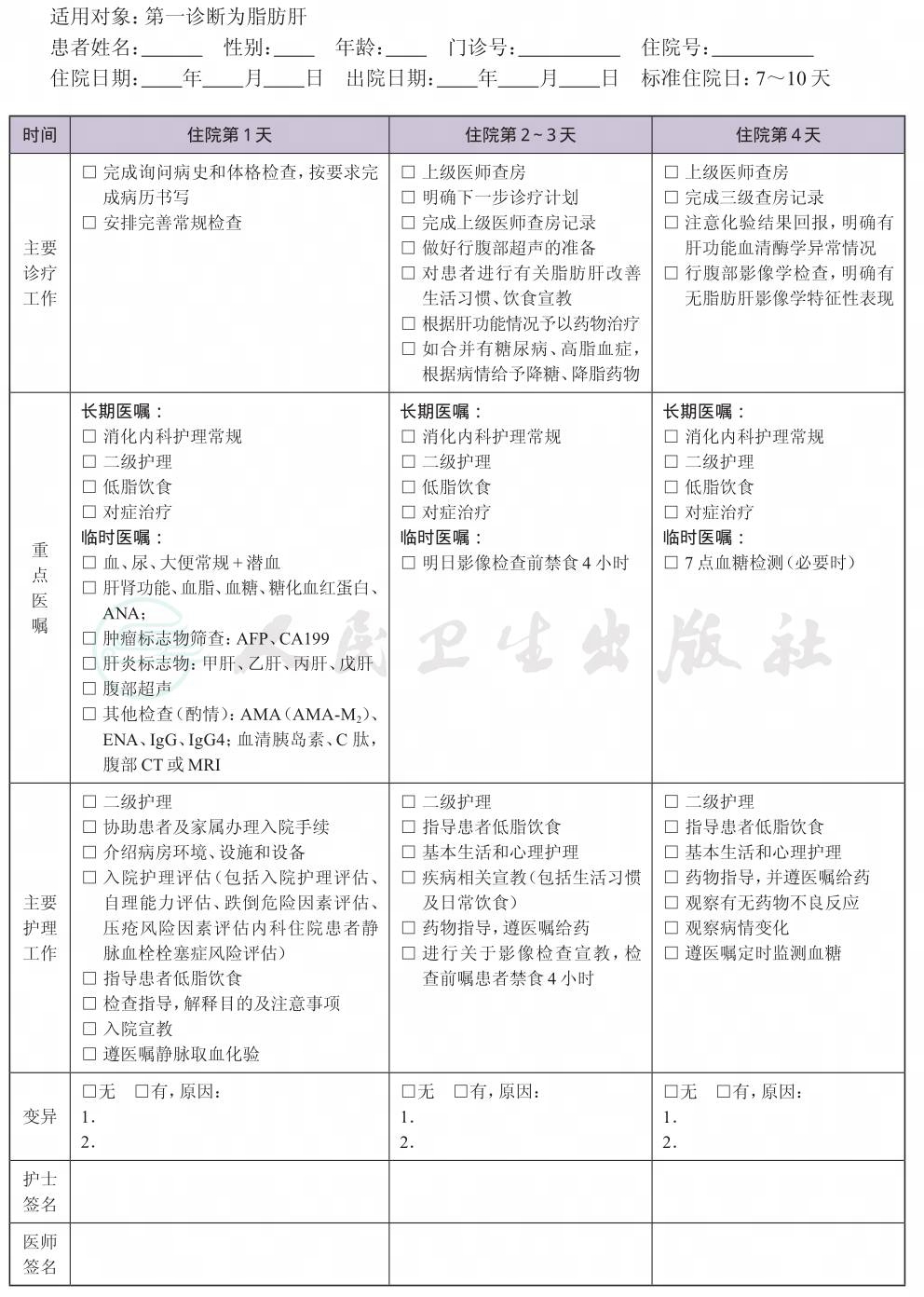
(四) 标准住院日
为7~10天
(五) 住院期间的检查项目
1.必需的检查项目
除详细采集包括近期体质量和腰围变化、饮酒史、药物与肝脏毒性物质接触史以及糖尿病和冠心病家族史外:
(1) 人体学指标(身高、体质量、腰围)和动脉血压;
(2) 血常规、尿常规、便常规+隐血;
(3) 肝肾功能、血脂(包括TG、HDL-C、低密度脂蛋白-胆固醇的血脂谱);
(4) 空腹血糖(FPG)和糖化血红蛋白,如果FPG≥5.6mmol/L且无糖尿病史者则做口服75g葡萄糖耐量试验(oral glucose tolerance test,OGTT);
(5) 肝炎病毒标志物筛查:HBsAg(阳性者检测HBV DNA)、抗-HCV(阳性者检测HCV RNA);
(6) 抗核抗体;
(7) 腹部超声。
2.根据患者病情进行的检查项目
(1) 肿瘤标志物;
(2) 颈部血管彩色多谱勒超声;
(3) 腹部CT或磁共振检查。
(六) 治疗方案的选择
根据《实用内科学》(第14版)(复旦大学医学院编著,人民卫生出版社)及《非酒精性脂肪性肝病诊疗指南(2010年修订版)》等临床诊疗指南。
1.内科治疗
(1) 健康宣传教育,改变生活方式:推荐中等程度的热量限制,肥胖成人每日热量摄入需减少2092~4184kJ(500~1000kcal);改变饮食组分,建议低糖低脂的平衡膳食,减少含蔗糖饮料以及饱和脂肪和反式脂肪的摄入并增加膳食纤维含量;中等量有氧运动,每周4次以上,累计锻炼时间至少150分钟;
(2) 控制体质量,减少腰围;
(3) 改善胰岛素抵抗,纠正代谢紊乱:根据临床需要,可采用相关药物治疗代谢危险因素及其合并症。除非存在明显的肝损害(例如血清转氨酶大于3倍正常值上限)、肝功能不全或失代偿期肝硬化等情况,患者可安全使用血管紧张素受体阻滞剂、胰岛素增敏剂(二甲双胍、吡格列酮、罗格列酮)以及他汀类等药物,以降低血压和防治糖脂代谢紊乱及动脉硬化;
(4) 保肝抗炎药物防治肝炎和纤维化:在基础治疗的前提下,建议根据疾病活动度和病期以及药物效能和价格,合理选用多烯磷脂酰胆碱、水飞蓟素(宾)、甘草酸制剂、双环醇、维生素E、熊去氧胆酸、S-腺苷蛋氨酸和还原型谷胱甘肽等1~2种中西药物,疗程通常需要6~12个月以上。
2.手术治疗 除非存在肝功能衰竭、中重度食管-胃静脉曲张,脂肪肝合并重度肥胖症患者在药物减肥治疗无效时可考虑上消化道减肥手术。
(七) 预防性抗菌药物选择与使用时机
无。
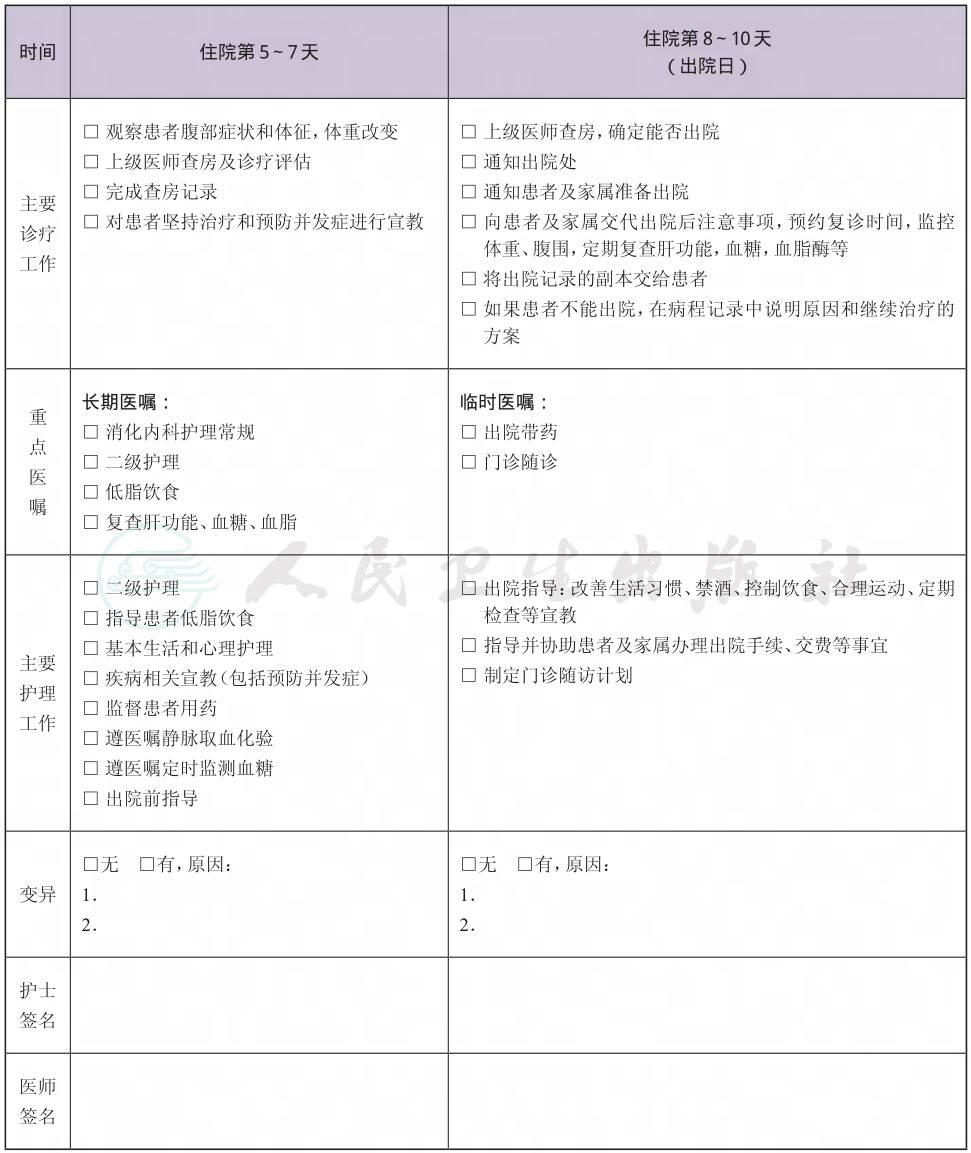
(八) 出院标准
肝功能主要是血清酶学指标好转。
(九) 变异及原因分析
1.临床症状改善不明显,调整药物治疗,导致住院时间延长。
2.需要进行减肥手术,出路径或进入相关路径。
3.合并肝硬化及肝硬化相关并发症,出路径或进入相关路径。
4.合并其他疾病,导致住院时间延长。
二、 脂肪肝临床路径表单