一、 药物性肝病临床路径标准住院流程
(一) 适用对象
第一诊断为肝损伤,但已系统性地排除其他可能导致肝损伤的病因而诊断为药物性肝病。
(二) 诊断依据
根据《2007急性药物性肝损伤诊治建议》(中华医学会消化病学分会肝胆疾病协作组),《实用内科学》(第14版)(复旦大学医学院编著,人民卫生出版社),2015版《药物性肝损伤诊疗指南》(中华医学会肝病分会药物性肝病学组)。
1.临床表现 可具有非特异性的肝病相关症状的临床表现。有时可出现肝外临床症状,如发热、皮疹等。
2.经血液生化学检查、影像学检查和肝组织学检查等检查,明确存在急性、亚急性或慢性肝病。
3.患者有明确的用药史,且服药时间与肝病的发生有时间上的相关性。
4.应用RUCAM因果关系评估量表评分≥6分,提示肝病“很可能”是由药物引起。
5.基于详细病史、血液生化学检查、影像学检查和肝组织学检查等合理应用的排除性诊断,是目前药物性肝损伤的基本诊断策略。需排除引起肝病的其他可能病因,如急性病毒性肝炎、自身免疫性肝炎、隐源性肝硬化、急性胆囊炎、原发性胆汁淤积性胆管炎、肝脏小静脉闭塞症等。
(三) 治疗方案的选择
根据《药物与中毒性肝病》(第2版)(上海科学技术出版社),《实用内科学》(第14版)(复旦大学医学院编著,人民卫生出版社),2015版《药物性肝损伤诊疗指南》(中华医学会肝病分会药物性肝病学组)。
内科治疗:
1.及时停用可疑肝损伤药物,尽量避免再次使用可疑或同类药物。应充分权衡停药引起原发病进展和继续用药导致肝损伤加重的风险。
2.支持治疗 根据患者肝损伤严重程度,可酌情考虑予适当支持治疗。
3.药物治疗
(1) 急性或亚急性肝衰竭等重型患者应尽早选用N-乙酰半胱氨酸(NAC)。成人一般用法:50~150mg/(kg·d),总疗程不低于3天。
(2) 糖皮质激素仅限于应用在超敏或自身免疫征象明显、且停用肝损伤药物后生化指标改善不明显甚或继续恶化的无禁忌证的患者,并应充分权衡治疗收益和可能的不良反应。
(3) 根据肝损伤类型,合理选择抗炎保肝类药物的治疗。肝细胞损伤型可选择甘草酸制剂、双环醇;胆汁淤积型可选择熊去氧胆酸、S-腺苷-L-蛋氨酸。
(4) 对于药物导致的各类急性、亚急性和慢性肝病如肝硬化、自身免疫性肝病、脂肪肝、血管病变等,应参照相应肝病治疗原则采取合适的治疗方案。
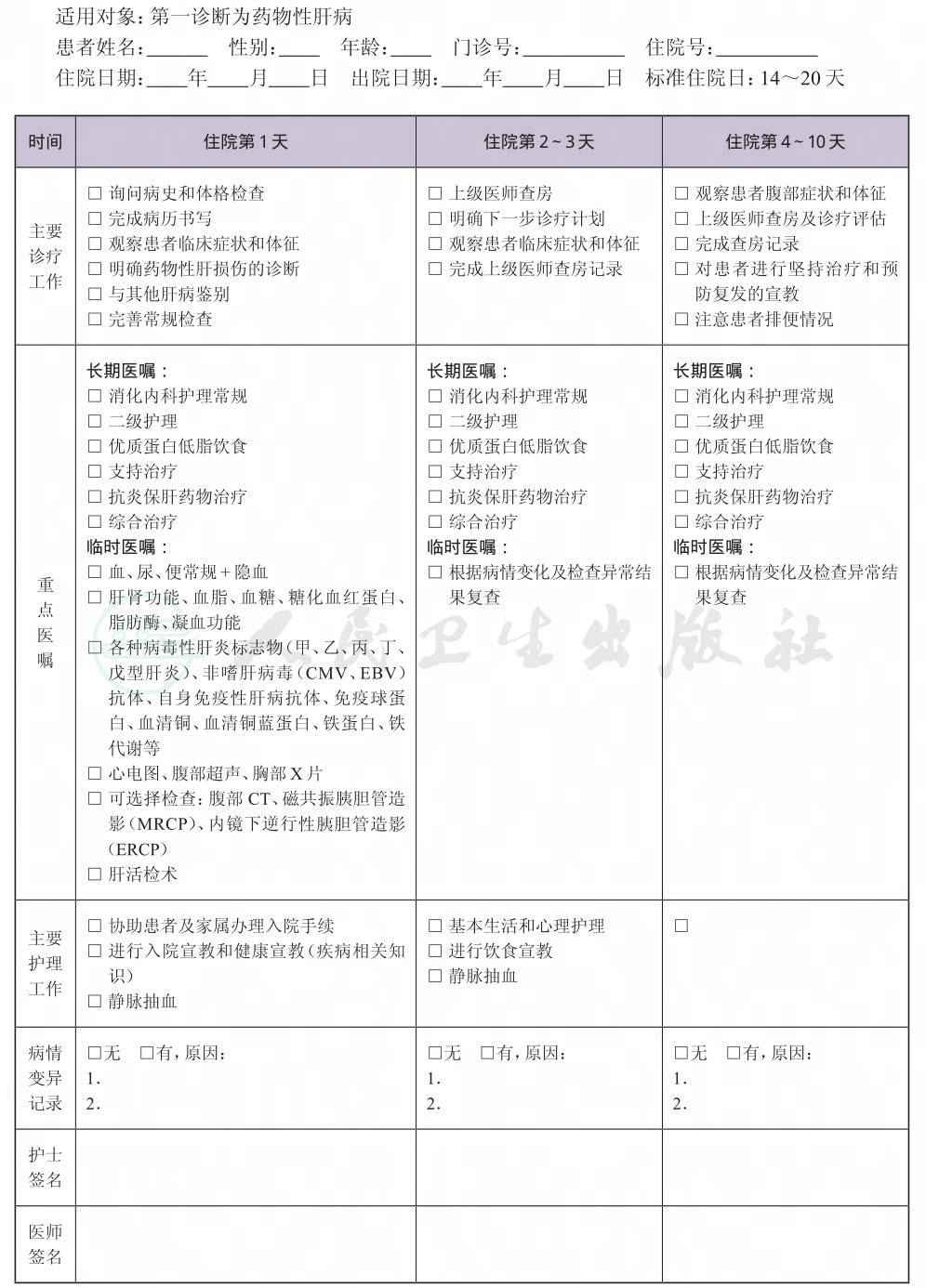
(四) 标准住院日
为14~20天
(五) 进入路径标准
1.第一诊断必须符合药物性肝病编码。
2.排除急性病毒性肝炎、脂肪肝、自身免疫性肝炎、胆道疾病、Wilson病等其他肝病。
3.排除充血性心力衰竭、严重细菌或病毒感染等可引起肝损伤的其他疾病。
4.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六) 住院期间检查项目
1.必需的检查项目
(1) 血常规、尿常规、便常规+隐血;
(2) 肝肾功能、血脂、血糖、糖化血红蛋白、脂肪酶、凝血功能;
(3) 各种病毒性肝炎标志物(甲、乙、丙、丁、戊型肝炎)、非嗜肝病毒(CMV、EBV)抗体、自身免疫性肝病抗体、免疫球蛋白、血清铜、血清铜蓝蛋白、铁蛋白、铁代谢等;
(4) 心电图、腹部超声、胸部X线片。
2.根据患者病情可选择检查项目
(1) 腹部CT、磁共振胰胆管造影(MRCP)、内镜下逆行性胰胆管造影(ERCP);
(2) 肝活检术。
(七) 选择用药
1.营养支持治疗如B族维生素、叶酸、维生素C、维生素E。
2.急性或亚急性肝衰竭等重型患者应尽早选用N-乙酰半胱氨酸(NAC)。
3.糖皮质激素仅限于应用在超敏或自身免疫征象明显、且停用肝损伤药物后生化指标改善不明显甚或继续恶化的无禁忌证的患者。
4.根据肝损伤类型,合理选择抗炎保肝类药物的治疗。肝细胞损伤型可选择甘草酸制剂、双环醇;胆汁淤积型可选择熊去氧胆酸、S-腺苷-L-蛋氨酸。
5.对于药物导致的各类急性、亚急性和慢性肝病如肝硬化、自身免疫性肝病、脂肪肝、血管病变等,应参照相应肝病治疗原则采取合适的治疗方案。
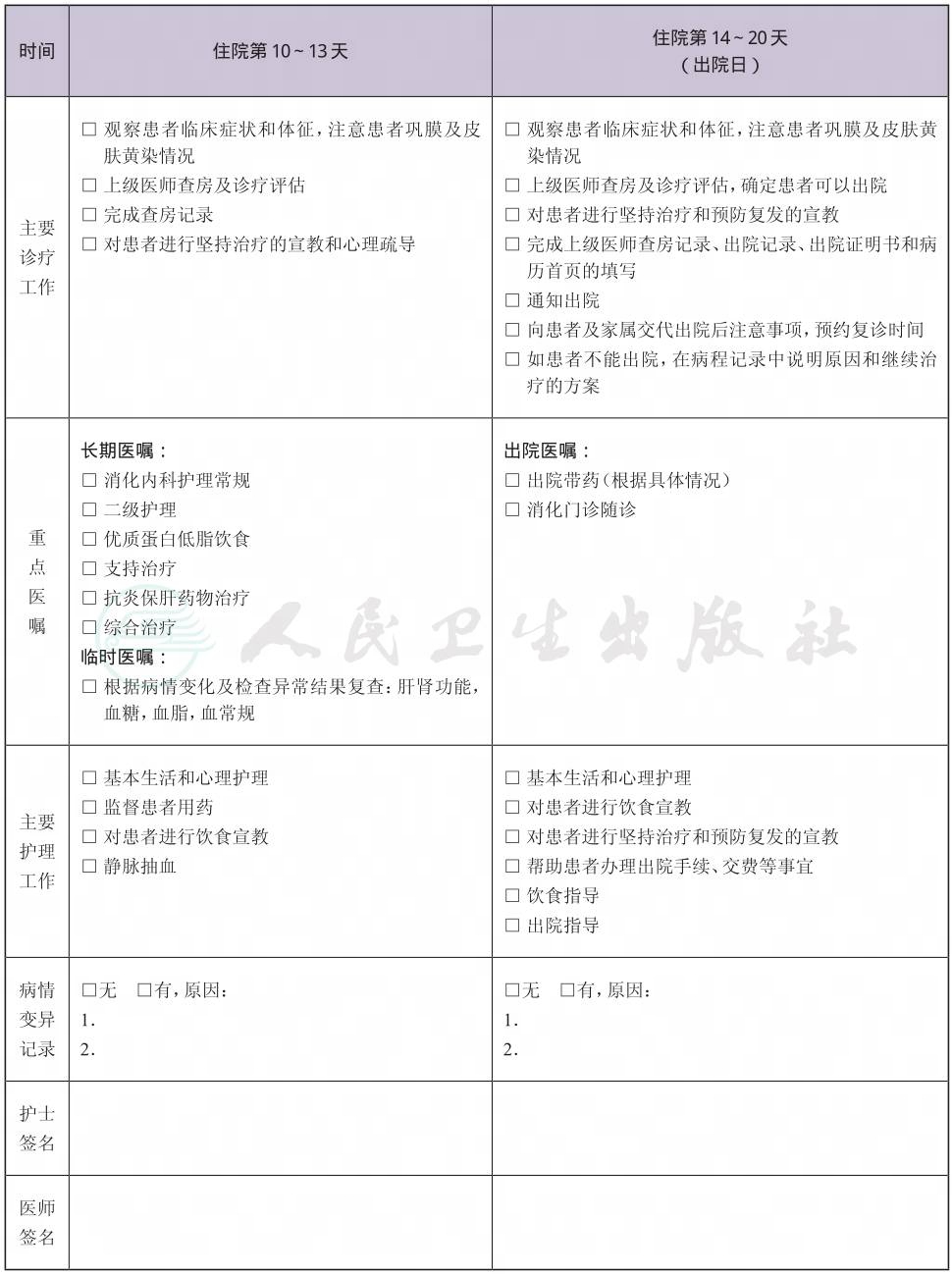
(八) 出院标准
1.异常的肝生化检查恢复正常。
2.肝损伤显著好转或肝病稳定。
(九) 变异及原因分析
1.患者肝损害明确为其他病因,退出本路径。
2.患者进展为重症肝炎或急性肝衰竭,需接受肝移植治疗时,退出本路径。
3.肝功能恶化,或患者依从性差,可导致住院时间延长。
二、 药物性肝病临床路径表单