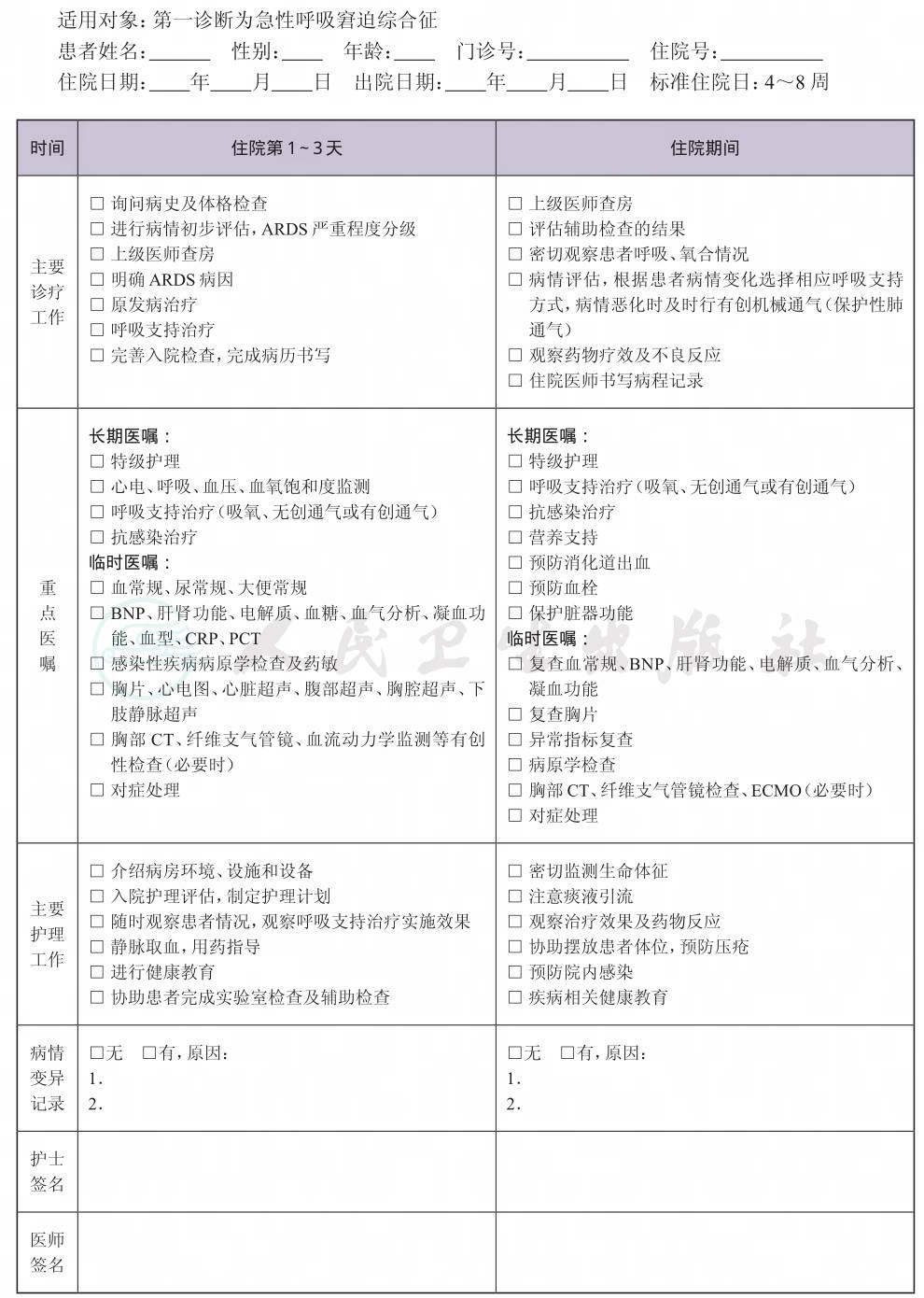
一、 急性呼吸窘迫综合征(ARDS)临床路径标准住院流程
(一) 适用对象
第一诊断为急性呼吸窘迫综合征。
(二) 诊断依据
根据《急性肺损伤/急性呼吸窘迫综合征诊断与治疗指南》(中华医学会重症医学分会,2006年版),同时将“柏林定义”(欧洲急危重症医学学会组建专家小组,2012年)作为补充。
1.起病时间 已知临床诱因后,1周之内或新发或原有呼吸系统症状加重。
2.胸部影像学 胸片或CT扫描,可见双肺浸润影,且不能完全用胸腔积液、肺叶/肺不张、结节来解释。
3.肺水肿原因 无法用心功能衰竭或液体负荷过多解释的呼吸衰竭,如果没有危险因素,需要客观评估(如心脏超声检查)除外高静水压性肺水肿。
4.低氧血症 ①轻度:200mmHg < PaO2/FiO2≤300mmHg,PEEP或CPAP≥5cmH2O(轻度ARDS患者可能采用无创通气);②中度:100mmHg < PaO2/FiO2≤200mmHg,PEEP≥5cmH2O;③重度:PaO2/FiO2≤100mmHg,PEEP≥5cmH2O。
如果所在地区纬度高于1000米,应引入校正因子计算:[PaO2/FiO(2气压/760)]。
注:FiO2:吸入氧浓度;PaO2:动脉氧分压;PEEP:呼气末正压;CPAP:持续气道正压。
(三) 选择治疗方案的依据
根据《急性肺损伤/急性呼吸窘迫综合征诊断与治疗指南》(中华医学会重症医学分会,2006年版)、《急性呼吸窘迫综合征患者机械通气指南(试行)》(中华医学会呼吸病学分会呼吸危重症医学学组,2016年版)。
1.原发病治疗。
2.呼吸支持治疗。
3.限制性的液体管理及药物治疗。
(四) 标准住院日
病情复杂多变,4~8周。
(五) 进入路径标准
1.第一诊断必须符合急性呼吸窘迫综合征疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。或患者因其他疾病诊断入院,但在治疗期间发生了急性呼吸窘迫综合征,进入路径。
(六) 住院期间的检查项目
1.必需的检查项目
(1) 血常规、尿常规、便常规;
(2) 脑钠肽(BNP)或N端BNP前体(NT-proBNP)、肝肾功能、电解质、血糖、血气分析、凝血功能、血型;
(3) 怀疑肺内或肺外感染者:血沉、C反应蛋白(CRP)、降钙素原(PCT)、病原学检查。病原标本包括感染部位标本、无菌体液,检查项目应涵盖细菌、病毒、真菌、结核,并注意各种机会感染病原体;
(4) 胸部正侧位片或床旁胸片、心电图、心脏超声。
2.根据患者病情进行 感染性疾病筛查(乙肝、丙肝、梅毒、艾滋病等)、心肌酶谱、淀粉酶、腹部超声、胸腔超声、下肢静脉超声、胸部CT、纤维支气管镜、血流动力学监测(脉波指示持续心排血量监测(PiCCO),Swan-Ganz导管等)及其他有创性检查。
(七) 治疗方案与药物选择
1.原发病治疗 如全身性感染、创伤、休克、烧伤、急性重症胰腺炎等治疗。
2.呼吸支持治疗 氧疗、无创机械通气、病情加重时及时使用有创机械通气。对极危重者可酌情使用体外膜肺(ECMO)。对有创机械通气患者,推荐保护性肺通气策略,应采用能防止肺泡塌陷的最低PEEP,保留一定程度的自主呼吸,并给予适当的镇静。对重度患者可尽早实施肺复张或俯卧位通气。
3.推荐限制性液体管理 对重度患者,可考虑补充二十碳五烯酸(EPA)和γ亚油酸。在一般治疗无效的严重低氧血症时,可尝试应用NO、补充肺泡表面活性物治疗。
4.不推荐常规应用糖皮质激素预防和治疗ARDS。
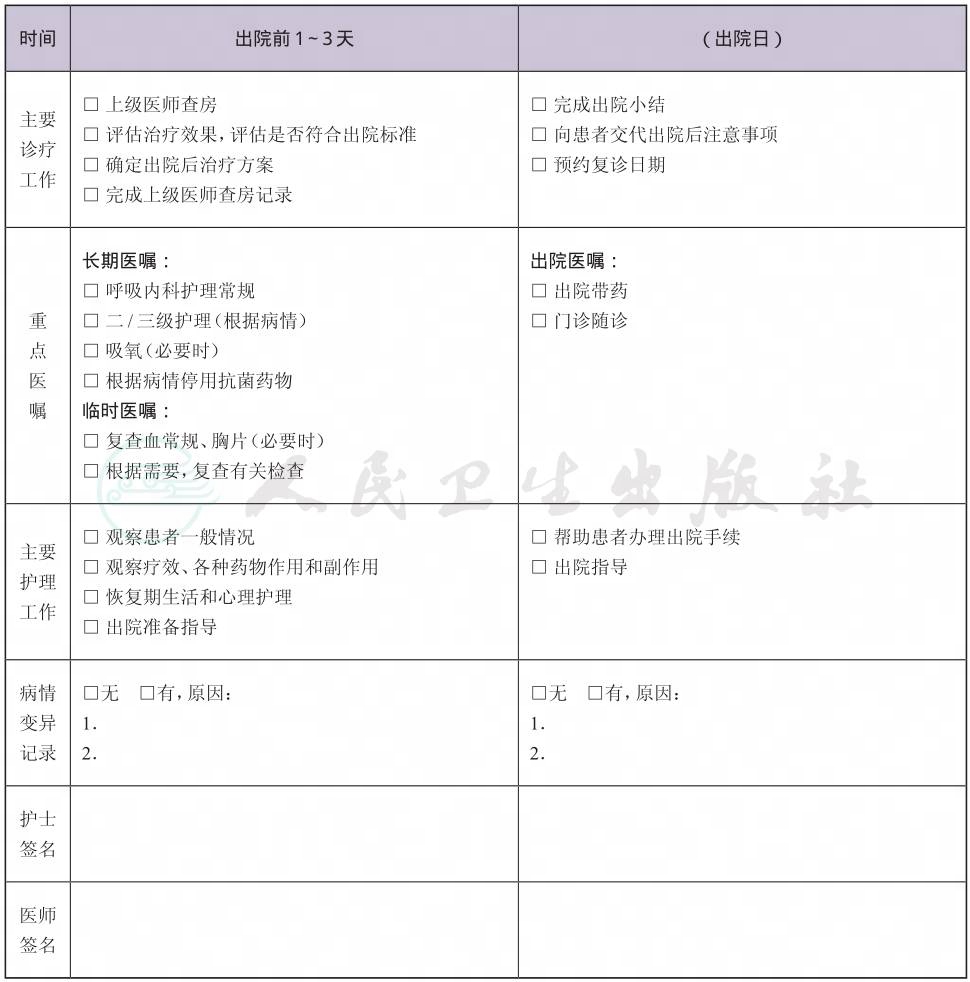
(八) 出院标准
1.症状明显缓解。
2.病情稳定。
3.没有需要住院治疗的合并症和(或)并发症。
(九) 变异及原因分析
1.病因明确,需要进行相关诊断和治疗,导致住院时间延长。
2.病因不明确、治疗无效或者病情进展,需要进行相关诊断和治疗,导致住院时间延长。
3.伴有影响本病治疗效果的合并症和并发症,需要进行相关诊断和治疗。
4.合并多器官功能障碍,转入相应路径。
二、 急性呼吸窘迫综合征临床路径表单