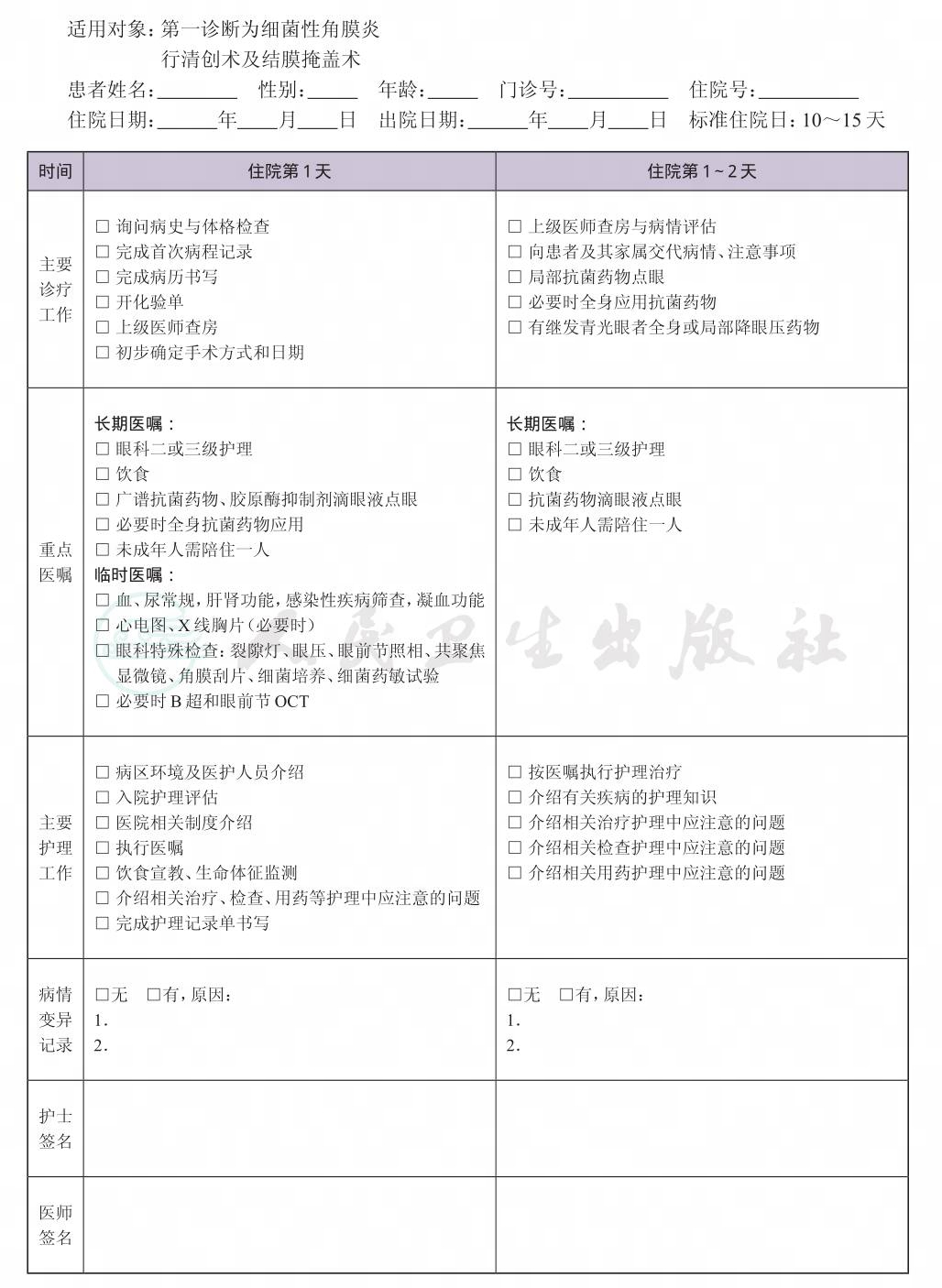
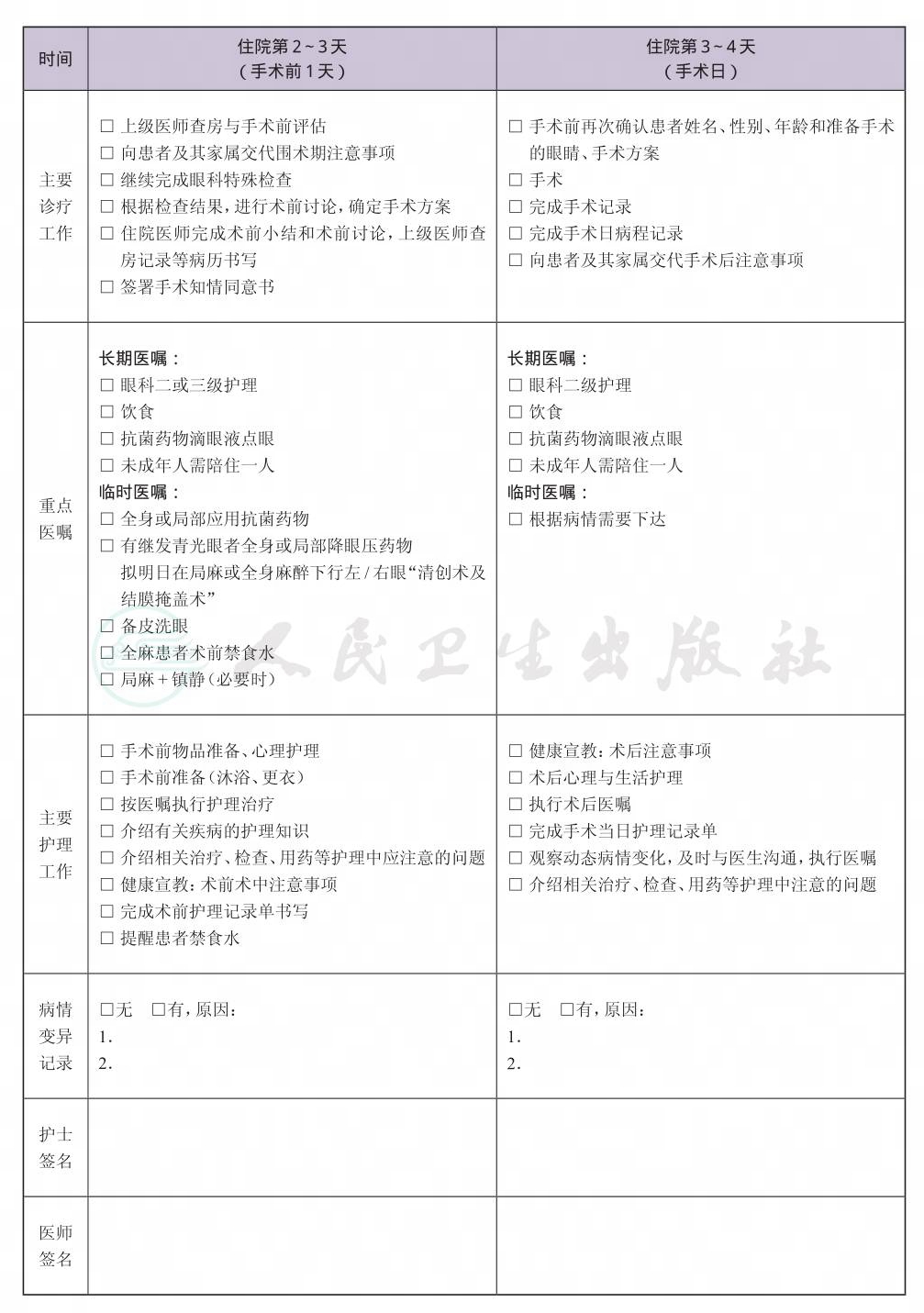
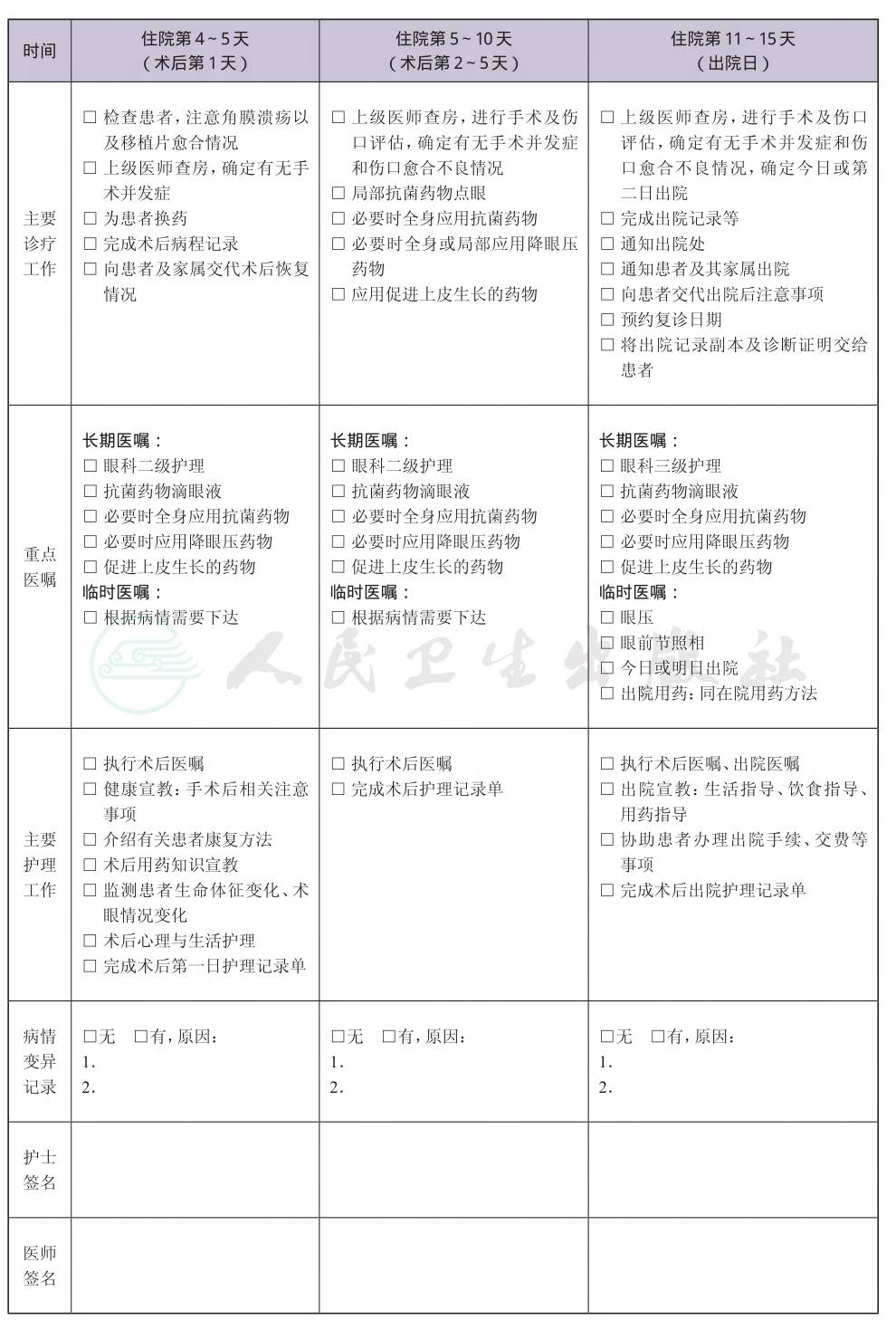
一、 细菌性角膜炎临床路径标准住院流程
(一) 适用对象
第一诊断为细菌性角膜炎。
行清创术或结膜瓣掩盖术。
(二) 诊断依据
根据《临床诊疗指南 眼科学分册》(中华医学会编著,人民卫生出版社)。
1.病史 起病急,眼红眼痛视力下降,角膜外伤史或者角膜镜接触史,角膜异物剔除史或者慢性泪囊炎史等。
2.体征 角膜溃疡病灶特征。
3.相关眼部检查 裂隙灯检查、眼压测定、角膜染色、眼前段照相、角膜刮片、细菌培养、细菌药敏试验、共聚焦显微镜检查、B超等。
(三) 治疗方案的选择
根据《临床技术操作规范 眼科学分册》(中华医学会编著,人民军医出版社):
1.对于未确定致病菌及敏感药物者,尽快局部采用广谱高效抗菌药物频繁滴眼。
2.不能配合点药者可联合广谱抗菌药物结膜下注射。
3.严重者(如有前房积脓或有眼内炎倾向)需全身联合使用抗菌药物治疗。
4.并发虹膜睫状体炎者应用1%阿托品滴眼液或眼膏。
5.局部可使用胶原酶抑制剂。
6.口服维生素A、E有助于溃疡愈合。
7.施行病灶清创术或结膜瓣掩盖术。
(四) 标准住院日
为10~15天
(五) 进入路径标准
1.第一诊断必须符合细菌性角膜炎疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六) 术前准备(术前评估)2~3天
必须检查的项目:
(1) 血常规、尿常规。
(2) 肝肾功能、凝血功能、感染性疾病筛查(乙肝、丙肝、艾滋病、梅毒等)。
(3) 心电图、X线胸片(必要时)。
(4) 视力检查、眼压测定、裂隙灯检查、共聚焦显微镜检查、角膜染色、眼前段照相、角膜刮片、细菌培养、细菌药敏试验、必要时B超和眼前节OCT检查。
(七) 预防性抗菌药物选择与使用时机
1.按照《抗菌药物临床应用指导原则(2015年版)》(卫医发〔2015〕43号)执行,根据患者病情合理使用抗菌药物。
2.选用抗菌药物滴眼液,根据病情调整用量。
3.病情严重者全身应用抗生素。
(八) 手术日为入院第3~4天
1.麻醉方式 局部麻醉。
2.术中用耗品 缝线、一次性角膜刀。
(九) 术后住院恢复3~10天
1.术后需要复查的项目:视力、裂隙灯、眼压、眼前节照相。
2.术后用药
(1) 局部应用抗菌药物。严重者(如有前房积脓或有眼内炎倾向)需全身联合使用抗菌药物治疗;
(2) 局部非甾体抗炎药物;
(3) 出现继发青光眼时局部或全身降眼压药物;
(4) 抗菌药物:按照《抗菌药物临床应用指导原则(2015年版)》(卫医发〔2015〕43号)执行,结合患者病情合理使用抗菌药物。
(十) 出院标准
1.病灶缩小,炎症浸润减轻,病情稳定。
2.角膜溃疡愈合。
3.切口愈合好,结膜瓣及缝线在位。
4.没有需要住院处理的并发症。
(十一) 变异及原因分析
1.合并眼内积脓(化脓性眼内炎)者不进入路径。
2.病情严重有穿孔可能而需联合施行羊膜移植或角膜移植者不进入路径。
3.结膜瓣掩盖术后仍有穿孔可能,需二次手术者。
4.病情恢复慢,需延长住院观察时间。
5.病情严重,为避免交感性眼炎的发生,需摘除眼球或进行眼内容剜除。
6.术前化验检查异常,需要复查相关检查,导致住院时间延长。
二、 细菌性角膜炎临床路径表单