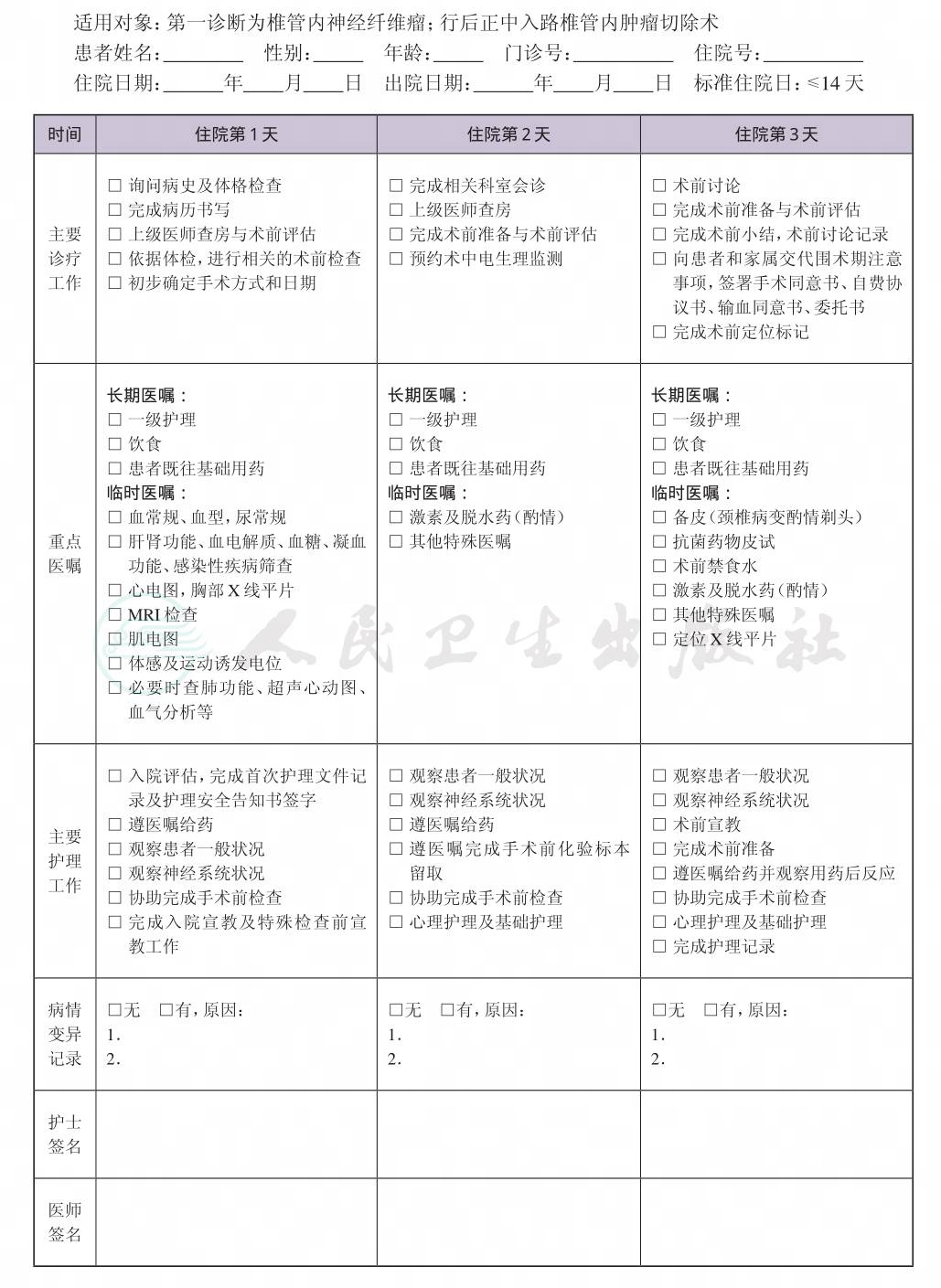
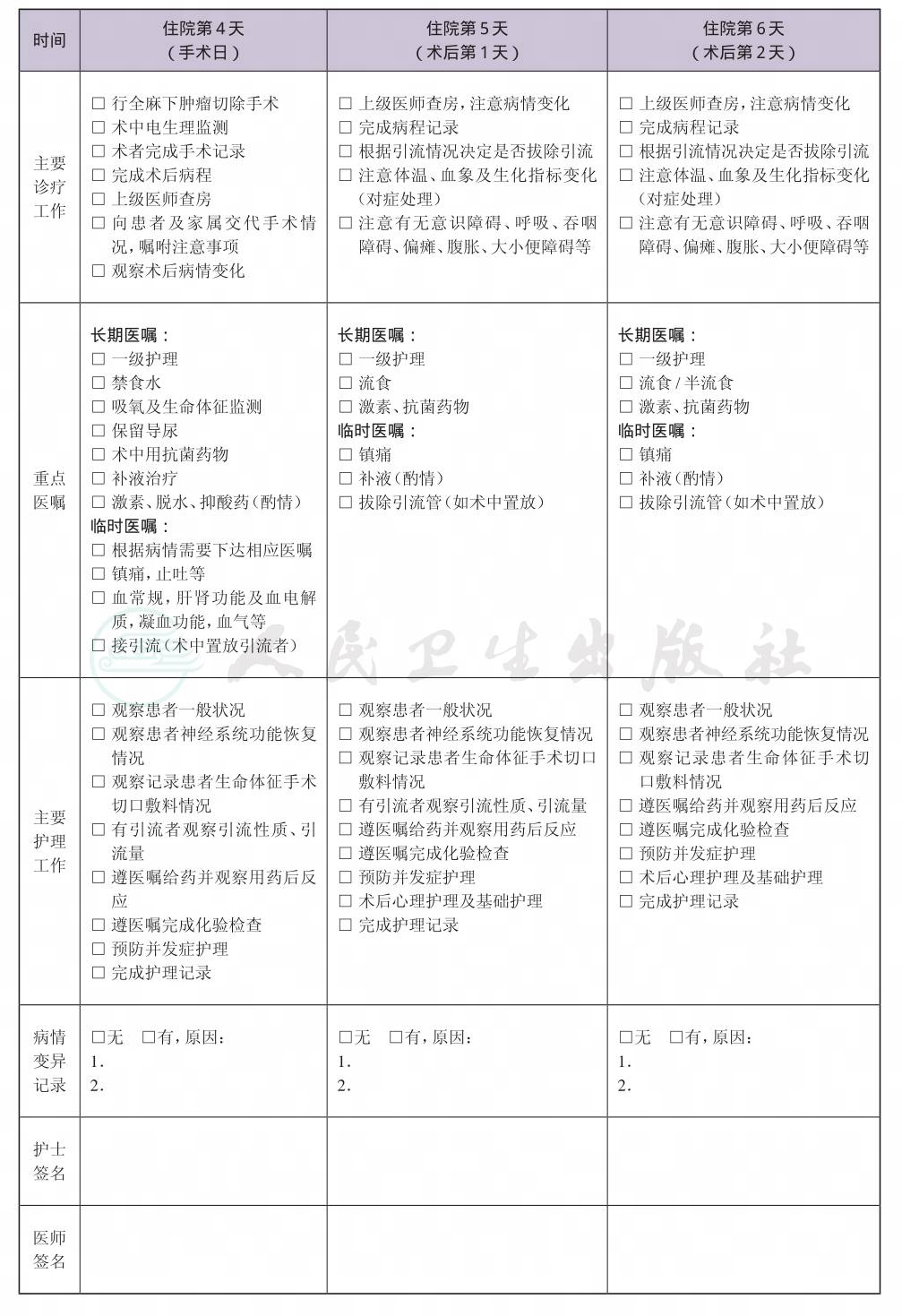
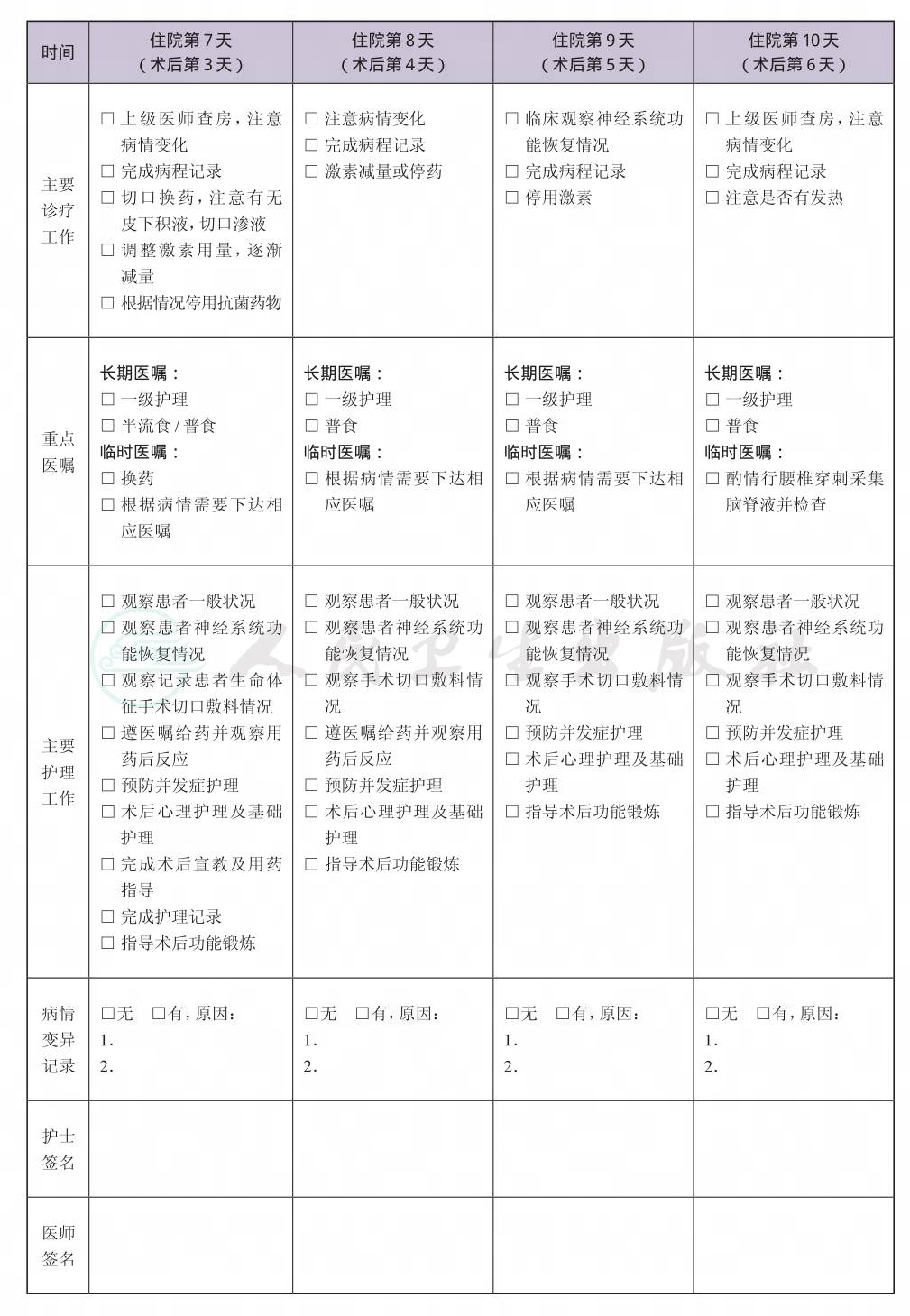
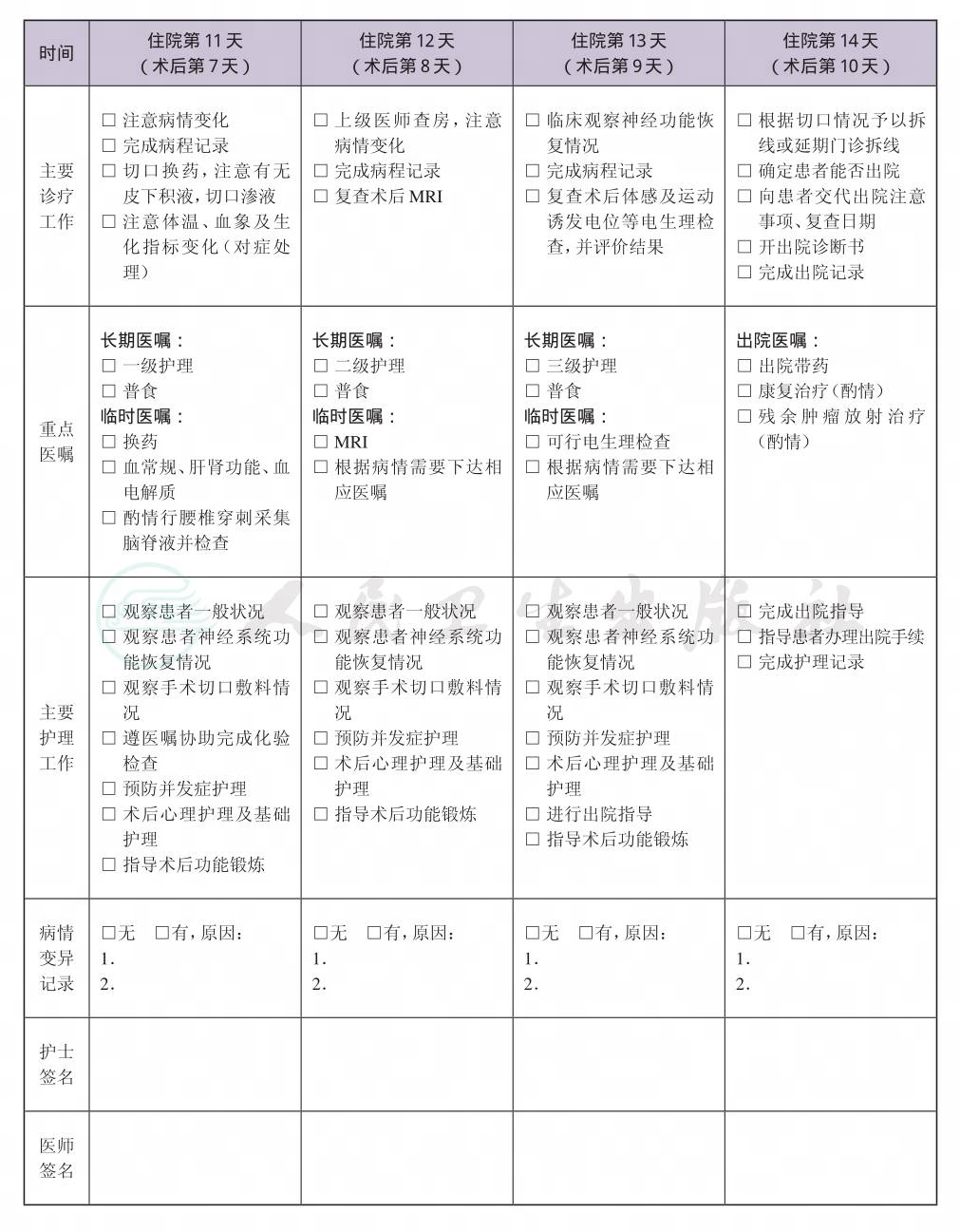
一、 椎管内神经纤维瘤临床路径标准住院流程
(一) 适用对象
第一诊断为椎管内神经纤维瘤。
行后正中入路椎管内肿瘤切除术。
(二) 诊断依据
根据《临床诊疗指南 神经外科学分册》(中华医学会编著,人民卫生出版社)、《临床技术操作规范 神经外科分册》(中华医学会编著,人民军医出版社)、《王忠诚神经外科学》(王忠诚主编,湖北科学技术出版社)、《神经外科学》(赵继宗主编,人民卫生出版社)。
1.临床表现 病变部位不同,临床表现存在差异。在疾病早期可出现神经根性刺激症状,夜间痛和平卧痛较为典型。可出现受压平面以下同侧肢体运动障碍、肌肉萎缩,对侧感觉障碍,感觉障碍平面多由下向上发展等。
2.辅助检查
(1) X线平片:可了解椎骨的继发性改变,如椎体的吸收、破坏及椎弓根间距扩大、椎间孔增大等;
(2) MRI和CT:MRI最具定位及定性诊断意义,可直接观察肿瘤的形态、部位、大小以及与脊髓的关系等。
(三) 选择治疗方案的依据
根据《临床诊疗指南 神经外科学分册》(中华医学会编著,人民卫生出版社)、《临床技术操作规范 神经外科分册》(中华医学会编著,人民军医出版社)、《王忠诚神经外科学》(王忠诚主编,湖北科学技术出版社)、《神经外科学》(赵继宗主编,人民卫生出版社)。
1.临床诊断为椎管内神经纤维瘤,出现神经系统症状或病情进展者需手术治疗。根据肿瘤的具体部位,行后正中入路椎管内肿瘤切除术。
2.手术风险较大者(高龄、妊娠期、合并较严重内科疾病),需向患者或家属交代病情;如不同意手术,应当充分告知风险,履行签字手续,并予严密观察。
(四) 标准住院日
为≤14天
(五) 进入路径标准
1.第一诊断必须符合椎管内神经纤维瘤疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需特殊处理、不影响第一诊断的临床路径流程实施时,可以进入路径。
(六) 术前准备3天
1.必需的检查项目
(1) 血常规、尿常规,血型;
(2) 凝血功能、肝肾功能、血电解质、血糖、感染性疾病筛查(乙型肝炎、丙型肝炎、艾滋病、梅毒等);
(3) 心电图、胸部X线平片;
(4) MRI检查,包括增强扫描;
(5) 肌电图、体感及运动诱发电位检查,进行神经功能评估。
2.根据患者病情,行术前X线定位片检查,必要时行心、肺功能检查及脊柱CT检查。
(七) 预防性抗菌药物选择与使用时机
1.按照《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)选择用药。建议使用第一、二代头孢菌素,头孢曲松等;明确感染患者,可根据药敏试验结果调整抗菌药物。
2.预防性用抗菌药物,时间为术前30分钟。
(八) 手术日为入院第4天
1.麻醉方式 全身麻醉。
2.手术方式 后正中入路椎管内神经纤维瘤切除术。
3.手术置入物 脊柱及椎板固定材料,硬脊膜修复材料及脊柱膜防粘连(脊柱膜)材料。
4.术中用药 激素、抗菌药物。
5.输血 根据手术失血情况决定。
6.建议术中可选用C型臂、B超以及神经导航辅助,以便精确定位;术中可行神经电生理监测,降低术中神经副损伤发生几率。
(九) 术后住院恢复10天
1.术后必须复查的检查项目 MRI、脊柱CT,肌电图、体感及运动诱发电位,血常规、尿常规,肝肾功能、电解质、血糖。
2.术后用药 根据病情选用激素、脱水药、抗菌药物。
3.术后应用脊柱外固定支具(1~3个月)。
(十) 出院标准
1.患者病情稳定,体温正常,手术切口愈合良好;生命体征平稳。
2.没有需要住院处理的并发症和(或)合并症。
(十一) 变异及原因分析
1.术后继发椎管内血肿等并发症,严重者需要二次手术,导致住院时间延长、费用增加。
2.术后切口感染、中枢神经系统感染,术后渗液和神经功能障碍等,导致住院时间延长与费用增加。
3.术后继发其他内、外科疾病需进一步诊治,导致住院时间延长。
二、 椎管内神经纤维瘤临床路径表单