一、 前交通动脉瘤开颅夹闭术临床路径标准住院流程
(一) 适用对象
第一诊断为前交通动脉瘤,病情处于出血一周以上的急性期。
行开颅动脉瘤夹闭术。
(二) 诊断依据
根据《临床诊疗指南 神经外科学分册》(中华医学会编著,人民卫生出版社)、《临床技术操作规范 神经外科分册》(中华医学会编著,人民军医出版社)、《王忠诚神经外科学》(王忠诚主编,湖北科学技术出版社)、《神经外科学》(赵继宗主编,人民卫生出版社)。
1.临床表现
(1) 破裂动脉瘤:
1) 动脉瘤破裂出血症状:前交通动脉瘤破裂可引起蛛网膜下腔出血(SAH)、脑内出血、脑室出血或硬脑膜下腔出血等。其中SAH最为常见,典型症状和体征有剧烈头痛、呕吐甚至昏迷等;
2) 脑血管痉挛症状:症状通常逐渐发生,表现为精神异常或意识障碍,伴局灶性神经功能缺损;
3) 癫痫发作:可发生抽搐,多为癫痫大发作;
4) 脑积水:动脉瘤出血后,可因凝血块阻塞室间孔或中脑导水管,引起急性脑积水;或基底池粘连、蛛网膜颗粒吸收障碍,引起慢性脑积水。
(2) 未破裂动脉瘤:可表现为头痛、头晕、癫痫、TIA发作等,也可无任何症状,经查体或其他原因偶然发现。
2.辅助检查
(1) 头颅CT:是SAH首选诊断方法,通过CT扫描还可评定以下几方面。
1) 脑室大小:部分动脉瘤破裂患者立即发生脑积水;
2) 血肿,有占位效应的脑内血肿或大量硬脑膜下血肿;
3) 梗死;
4) 脑池和脑沟中出血量:血管痉挛的重要预后因素;
5) 合并多发动脉瘤时,CT可能初步判断责任动脉瘤;
6) 部分患者可以通过头颅CT初步预测动脉瘤的位置:出血主要在侧裂及鞍上池,出血破入脑室,位于额叶靠近中线大脑镰者,高度怀疑前交通动脉瘤。
(2) CT脑血管造影(CTA):多数情况下可以显示动脉瘤的部位、大小、形态、有无多发动脉瘤、载瘤动脉及动脉瘤的钙化情况,以及病变与骨性结构解剖关系。
(3) 腰椎穿刺:SAH最敏感的检查方法,但目前不应当作为首选诊断方法。降低脑脊液压力有可能因增加跨血管壁压力而导致再出血,故建议仅用于CT不能证实而临床高度怀疑的病例,应当使用较细的腰椎穿刺针,放出少量脑脊液(几毫升)即可。
(4) 数字减影脑血管造影(DSA):目前是诊断颅内动脉瘤的“金标准”,大部分患者可显示出动脉瘤的部位、大小、形态、有无多发动脉瘤,仅少数患者归于“不明原因SAH”。另外,DSA还可以显示是否存在血管痉挛及其程度。
(5) 头颅MRI:对于大动脉瘤应行头颅MRI检查。磁共振血管成像(MRA)可用于体检筛查动脉瘤。
(三) 选择治疗方案的依据
根据《临床诊疗指南 神经外科学分册》(中华医学会编著,人民卫生出版社)、《临床技术操作规范 神经外科分册》(中华医学会编著,人民军医出版社)、《王忠诚神经外科学》(王忠诚主编,湖北科学技术出版社)、《神经外科学》(赵继宗主编,人民卫生出版社)。
1.诊断为前交通动脉瘤,有明确手术适应证需开颅手术治疗,手术方法是行额颞开颅翼点,额外侧入路或眶上眉弓入路动脉瘤夹闭术,不包括须颅内外动脉搭桥血流重建的病例,也不包括适合血管内栓塞治疗的病例;
2.手术风险较大者(高龄、妊娠期、合并较严重内科疾病或长期口服抗血小板或抗凝药者),需向患者或家属强调病情及其风险,或请介入科医生会诊;如不同意手术,应当充分告知再出血风险,履行签字手续,并予严密观察。
(四) 标准住院日
为≤13天
(五) 进入路径标准
1.第一诊断必须符合前交通动脉瘤疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需特殊处理、不影响第一诊断的临床路径流程实施时,可以进入路径。
(六) 术前准备≤4天
1.必需的检查项目
(1) 血常规、尿常规,血型;
(2) 凝血功能、肝肾功能、血电解质、血糖、感染性疾病筛查(乙型肝炎、丙型肝炎、艾滋病、梅毒等);
(3) 心电图、胸部X线平片;
(4) 全脑血管造影DSA和(或)CTA;
(5) 头颅CT扫描。
2.根据患者病情,必要时行头颅MRI,心、肺功能、神经电生理检查和认知功能评定。
(七) 预防性抗菌药物选择与使用时机
按照《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)选择用药。建议使用第一、二代头孢菌素,头孢曲松等;明确感染患者,可根据药敏试验结果调整抗菌药物。
(八) 手术日为入院后≤5天
1.麻醉方式 气管插管全身麻醉;
2.手术方式 额颞开颅翼点入路、额外侧入路或眶上眉弓入路动脉瘤夹闭术;
3.手术置入物 动脉瘤夹,术中止血材料,硬脑膜修复材料,颅骨固定材料,动脉瘤包裹材料,引流系统;
4.术中用药 抗菌药物、抗血管痉挛药物,酌情使用激素及抗癫痫药物;
5.输血 根据手术失血情况决定。
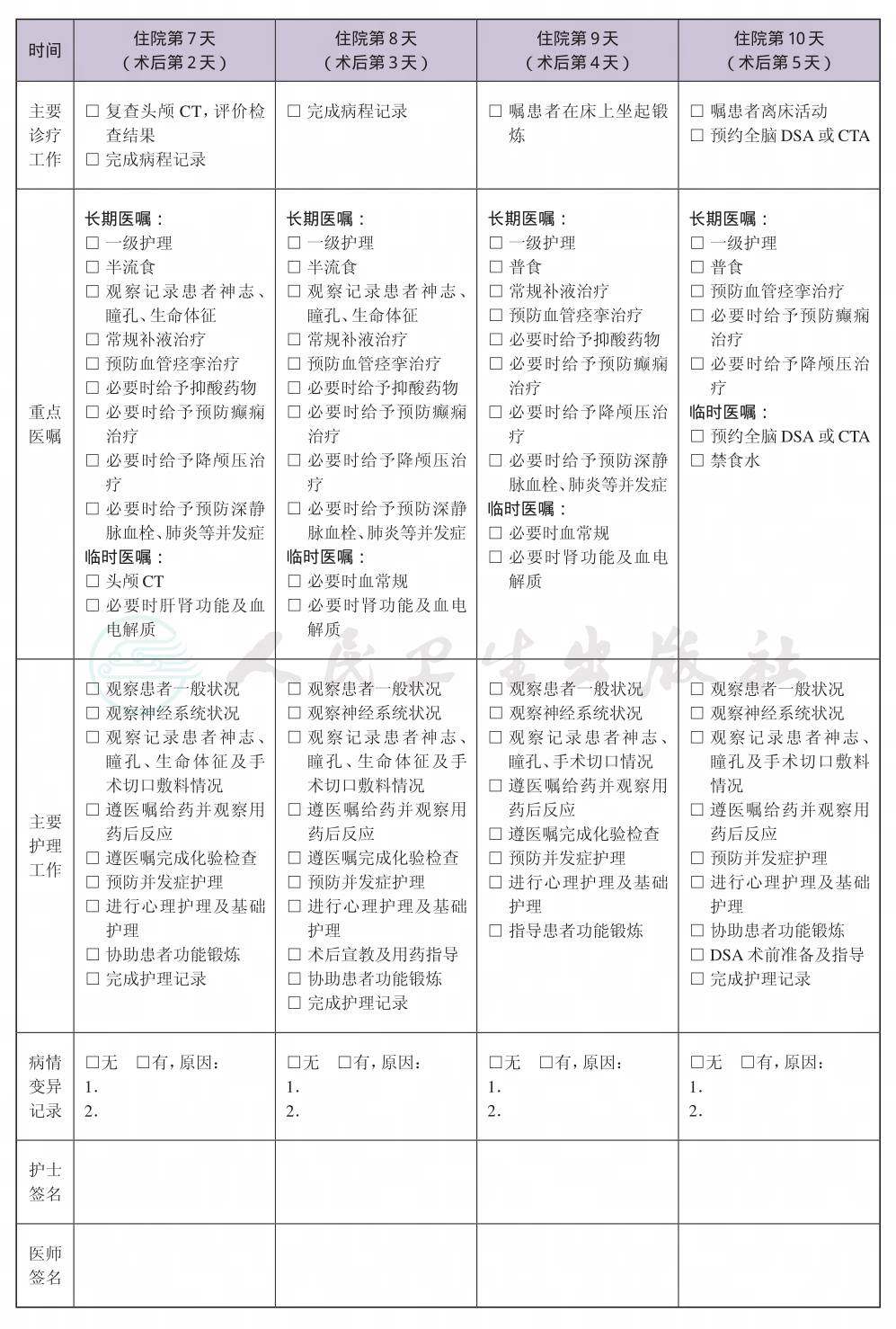
(九) 术后住院恢复8天
1.必须复查的检查项目 全脑血管造影DSA或CTA,头颅CT扫描;化验室检查包括血常规、肝肾功能、血电解质。
2.术后用药 抗血管痉挛药物、抗菌药物,酌情使用抗癫痫药物、脱水药、激素等。
3.每2~3天手术切口换药1次。
4.术后7天拆除手术切口缝线,或根据病情酌情延长拆线时间。
5.根据患者病情,必要时复查心、肺功能,行认知功能评定。
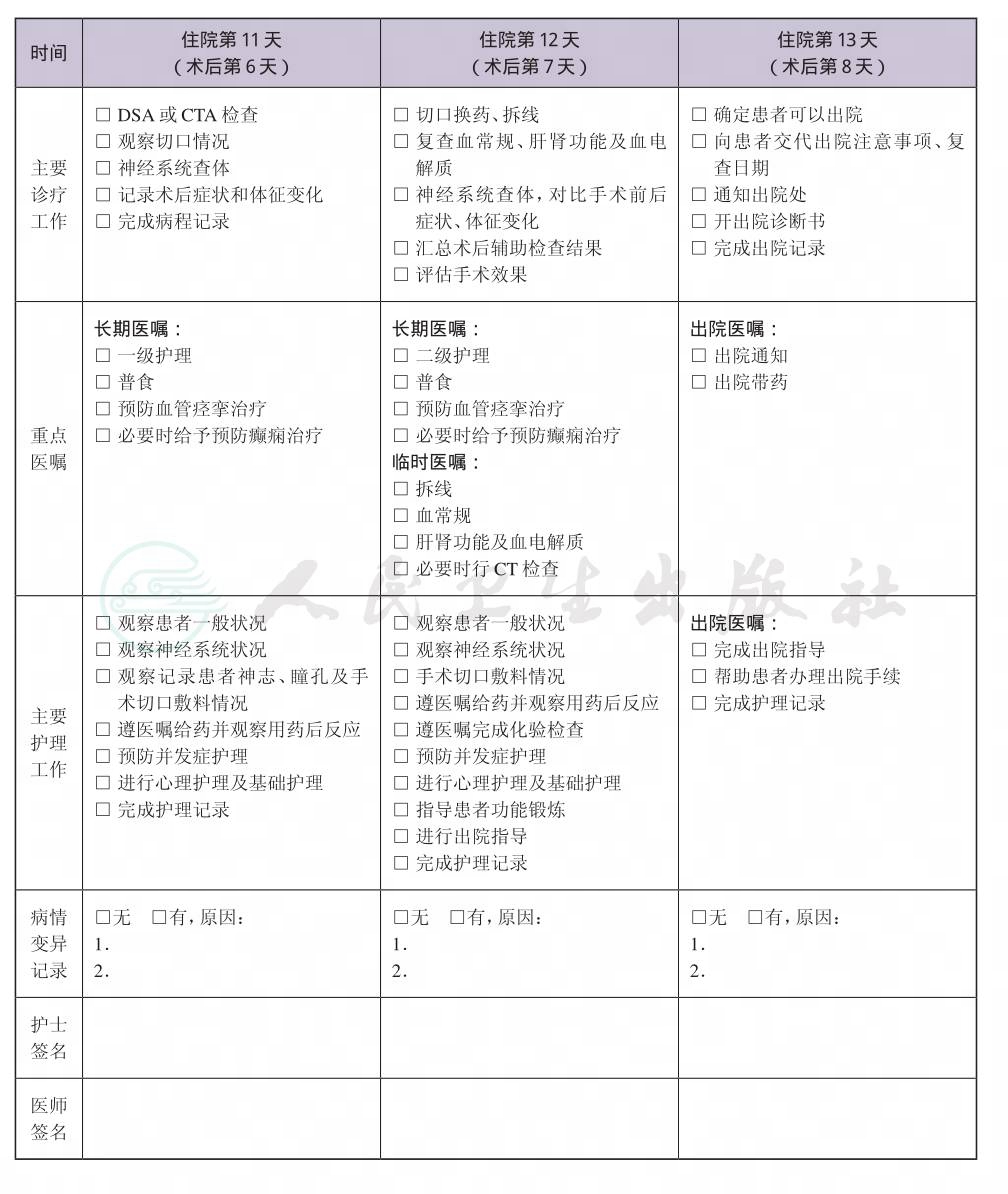
(十) 出院标准
1.患者病情稳定,生命体征平稳。
2.体温正常,各项化验无明显异常,手术切口愈合良好。
3.复查CTA或全脑血管DSA显示动脉瘤夹闭满意。
4.仍处于昏迷状态的患者,如生命体征平稳,经评估不能短时间恢复者,没有需要住院处理的并发症和(或)合并症,可以转院继续康复治疗。
(十一) 变异及原因分析
1.术中或术后继发手术部位或其他部位的颅内血肿、脑水肿、脑梗死等并发症,严重者或其他情况需要二次手术,导致住院时间延长、费用增加。
2.术后神经系统感染和神经血管损伤等,导致住院时间延长。
3.术后继发其他内、外科疾病需进一步诊治,导致住院时间延长。
二、 前交通动脉瘤开颅夹闭术临床路径表单