一、 急性粒细胞缺乏症临床路径标准住院流程
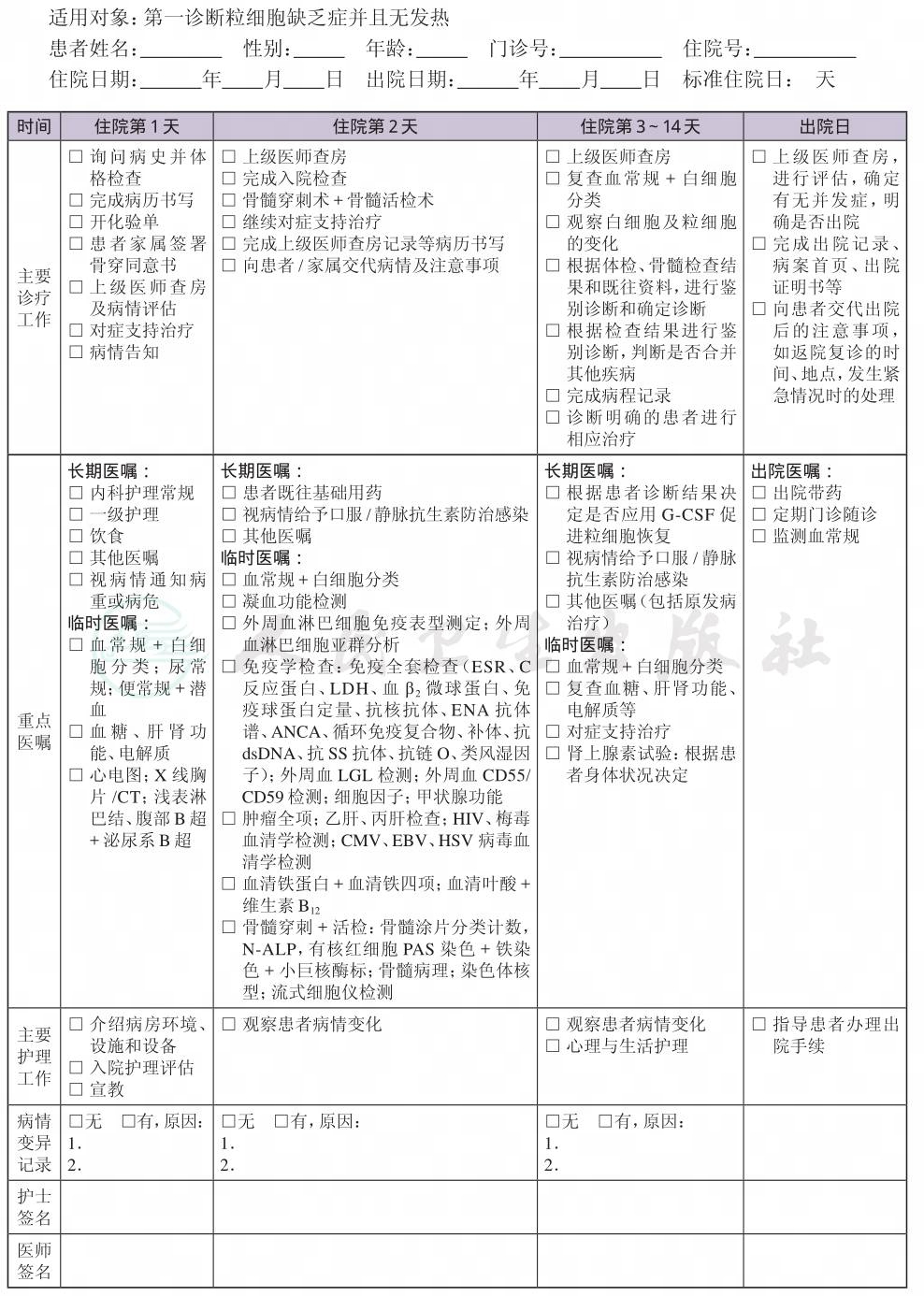
(一) 适用对象
外周血中性粒细胞绝对值低于0.5×109/L的患者。
(二) 诊断依据
《血液病诊断及疗效标准》(第3版)(张之南 沈悌主编)。《血液病学》(第2版)(张之南、郝玉书、赵永强、王建祥主编)。具体为:
1.中性粒细胞缺乏 外周血中性粒细胞绝对计数(ANC)<0.5×109/L或预计48小时后ANC<0.5×109/L;严重中性粒细胞缺乏:ANC<0.1×109/L。
2.可伴有或不伴有发热 口腔温度单次测定≥38.3℃(腋温≥38.0℃)或≥38.0℃(腋温≥37.7℃)持续超过1小时。
3.可伴有或不伴有感染临床表现/体征 咳嗽、咳痰,腹痛、腹泻,尿频、尿痛等呼吸、消化、泌尿系统感染。
(三) 进入路径标准
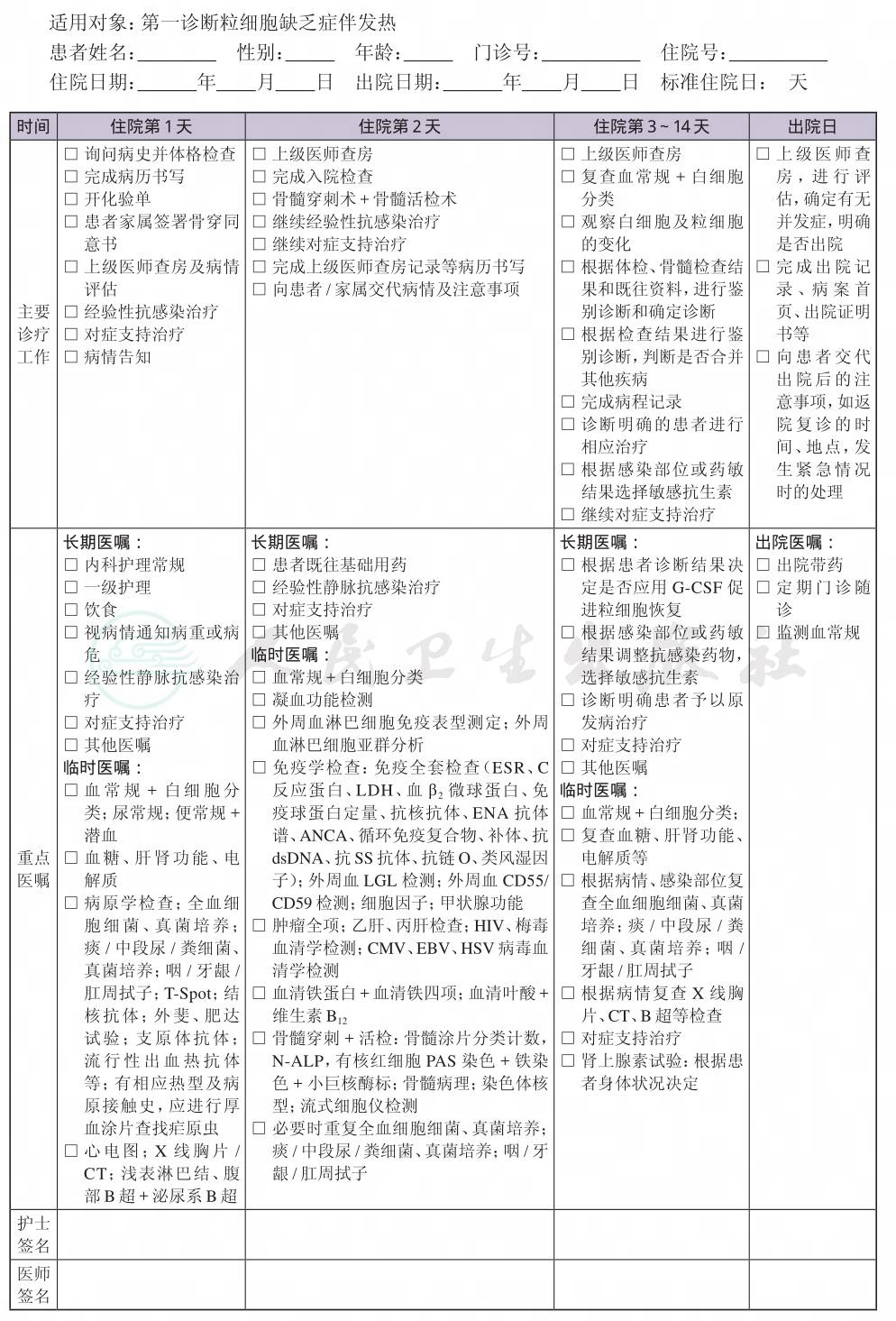
1.粒细胞缺乏症同时伴发热、感染患者应立即住院并参照相关指南给予经验性抗感染治疗。
2.粒细胞缺乏症同时合并两系/全血细胞减少患者不进入本路径。
3.粒细胞缺乏症患者应详细询问病史和体检,追问既往病史、家族史、毒物、药物接触史。
(1) 有已确诊非血液系统肿瘤患者并接受放、化疗后出现本症不进入本路径;
(2) 有已明确自身免疫性疾病患者并接受免疫抑制剂治疗后出现本症不进入本路径;
(3) 有已明确血液系统恶性肿瘤并接受放、化疗后出现本症不进入本路径。
(四) 标准住院日
1.粒细胞缺乏症伴发热患者平均住院日应参照粒细胞缺乏伴发热相关治疗指南的临床治疗时间。
2.粒细胞缺乏症初治患者自入院至确诊时间应3~14天,确诊后住院治疗时间应参照不同疾病治疗需要决定。
(五) 病史询问和住院期间的检查项目
1.询问病史和体格检查 包括详细询问本次疾病发作史、有无诱因及伴随症状;既往病史,毒物、药物、射线接触史;既往是否曾有粒细胞缺乏的发作以及规律性,发作年龄及家族史以除外遗传性中性粒细胞缺乏症。体格检查有无感染相关阳性体征。
2.必需的检查项目
(1) 常规检查:全血细胞计数+白细胞分类;尿常规;便常规+潜血;空腹血糖、肝肾功能、电解质;凝血功能检查;外周血淋巴细胞免疫表型测定;外周血淋巴细胞亚群分析。
(2) 免疫学检查:免疫全套检查(ESR、C反应蛋白、LDH、血β2微球蛋白、免疫球蛋白定量、抗核抗体、ENA抗体谱、ANCA、循环免疫复合物、补体、抗dsDNA、抗SS抗体、抗链O、类风湿因子);外周血LGL检测;外周血CD55/CD59检测;细胞因子;甲状腺功能。
(3) 肿瘤全项;乙肝、丙肝检查;HIV、梅毒血清学检测;CMV、EBV、HSV病毒血清学检测。
(4) 其他生化检查:血清铁蛋白+铁代谢四项;血清叶酸+维生素B12。
(5) 骨髓检查:骨髓涂片分类计数,N-ALP,有核红细胞PAS染色+铁染色+小巨核酶标;骨髓活检;染色体核型;流式细胞仪检测。
(6) 伴发热患者的病原学检查;全血细胞细菌、真菌培养;痰、中段尿、粪便细菌+真菌培养;咽、牙龈、肛周拭子;T-Spot;结核抗体;外斐、肥达试验;支原体抗体;流行性出血热抗体等;有相应热型及病原接触史,应进行厚血涂片查找疟原虫。
(7) 肾上腺素试验:根据患者身体状况决定。
(8) 其他检查:心电图;X线胸片/CT;浅表淋巴结、腹部B超+泌尿系B超;
3.根据患者病情进行的检查项目 根据必需的检查项目结果回报,做进一步检测如患者考虑骨髓增生异常综合征应进行基因突变检测等。
(六) 诊疗方案的选择
1.粒细胞缺乏症是一种“症”而非单一疾病,故治疗方案的选择应根据诊断明确后的疾病进行。
2.在诊断明确前,应根据患者具体病情对症处置,如患者合并发热则应根据相关指南给予经验性抗感染治疗等。
(七) 预防性抗菌药物选择与使用时机
1.粒细胞缺乏伴发热患者的抗菌药物使用参照相关指南。
2.粒细胞缺乏症患者无发热但已出现咳嗽、咳痰,腹痛、腹泻,尿频、尿痛等呼吸、消化、泌尿系统感染症状/体征,也应在积极查找病原微生物的同时给予经验性抗感染治疗。
(八) 出院标准
1.感染性/药物性粒细胞缺乏症 中性粒细胞绝对值恢复正常且感染基本控制。
2.其他疾病所致粒细胞缺乏症应按相应疾病临床路径进行。
(九) 变异及原因分析
1.治疗反应不稳定,中性粒细胞数值波动较大。
2.粒细胞缺乏伴发热患者出现严重并发症:心功能衰竭、呼吸衰竭、肾衰竭等。
二、 急性粒细胞缺乏症临床路径表单