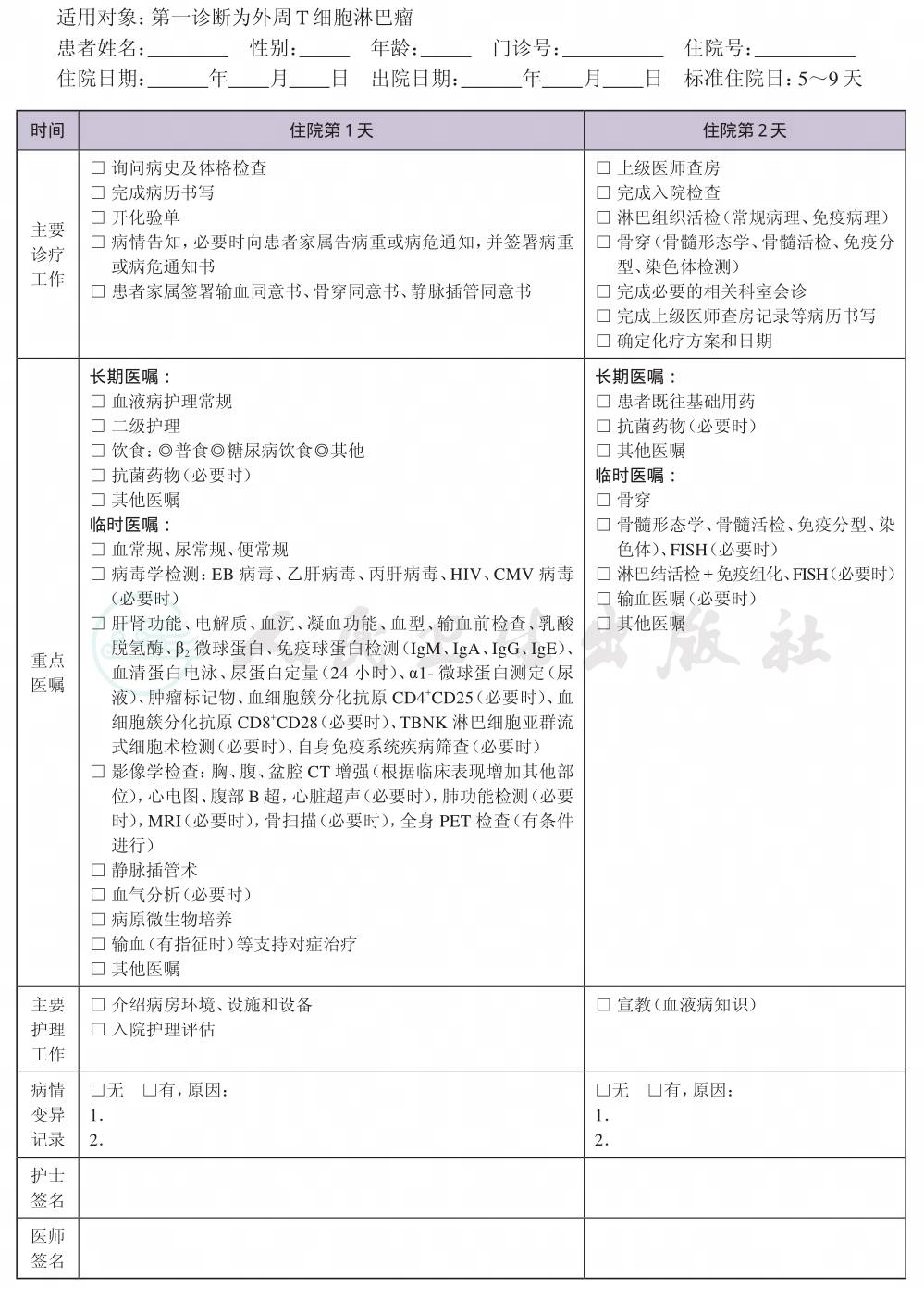
一、 外周T细胞淋巴瘤(初治)临床路径标准住院流程
(一) 适用对象
第一诊断为外周T细胞淋巴瘤。
(二) 诊断及分期依据
根据《NCCN非霍奇金淋巴瘤指南(2016)》,《血液病诊断和疗效标准》(第3版)(张之南、沈悌主编,科学出版社,2008年),《World Health Organization Classification of Tumors.Pathology and Genetic of Tumors of Haematopoietic and Lymphoid Tissue》(2008年)。
诊断标准:
1.临床表现 无痛性淋巴结肿大是主要临床表现之一,常常伴有脾脏累及和骨髓侵犯。瘤块浸润、压迫周围组织而有相应临床表现。可有发热、乏力、盗汗、消瘦等症候。
2.实验室检查 血清乳酸脱氢酶(LDH)可升高。侵犯骨髓可造成贫血、血小板减少,中性粒细胞可减低、正常或升高;涂片或可见到淋巴瘤细胞。
3.病理组织学检查 系确诊本病必需的依据:
外周T细胞淋巴瘤,非特指型。
肿瘤细胞表达CD45、全T细胞标记物(CD2、CD3、CD5、CD7)、CD45RO、CD43,大多病例CD4+/ CD8-,部分大细胞的肿瘤可表达CD30,仅极少数结内PTCL病例表达CD56和细胞毒颗粒蛋白(TIA-1、granzyme B、perforin),偶可检出EB病毒(多在反应性B细胞中)。
临床实践中,石蜡切片免疫组化辅助诊断PTCL常用抗体组合及典型免疫表型:肿瘤细胞CD45(LCA)+、CD3+、CD45RO(UCHL1)+、CD43(Leu22)+、CD20(L26)−、CD79a−、CD68(KP1)−、Ki-67+(检测瘤细胞增殖活性)。
90%患者有TCR基因重排,以γ位点的重排多见。遗传学异常较常见,如+7q、+8q、+17q、+22q、5q-、10q-、12q-、13q-等。
4.影像学检查 颈、胸、腹、盆腔CT。外周T细胞淋巴瘤,非特指型按照CT以及体检所发现的肿大淋巴结分布区域进行分期及评价疗效。分期标准(Anne Arbor-Cotswolds分期)见表1。PET-CT对于淋巴瘤的分期和疗效评价更可靠,有条件者可直接行PET-CT检查。
(三) 治疗方案的选择
根据《NCCN非霍奇金淋巴瘤指南(2016)》。
PTCL-U呈侵袭性,预后较差,5年整体存活率和无病存活率仅为20%~30%。EBV阳性、NF-κB信号途径失调、增殖指数高、表达细胞毒性分子的患者预后较差(表2)。
表1 Ann Arbor-Cotswolds分期
Ann Arbor-Cotswolds分期
注:有B症状者需在分期中注明,如Ⅱ期患者,应记作ⅡB;肿块直径超过10cm或纵隔肿块超过胸腔最大内径的1/3者,标注X;受累脏器也需注明,如脾脏、肝脏、骨骼、皮肤、胸膜、肺等分别标记为S、H、O、D、P和L

注:有B症状者需在分期中注明,如Ⅱ期患者,应记作ⅡB;肿块直径超过10cm或纵隔肿块超过胸腔最大内径的1/3者,标注X;受累脏器也需注明,如脾脏、肝脏、骨骼、皮肤、胸膜、肺等分别标记为S、H、O、D、P和L
表2 PTCL-U预后指数(PIT)

(四) 标准住院日
为5~9天(如为初次诊断,诊断明确后开始)
(五) 进入路径标准
1.第一诊断必须符合外周T细胞淋巴瘤疾病编码。
2.当患者同时具有其他疾病诊断,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六) 住院期间的检查项目
1.必需的检查项目
(1) 病变淋巴组织的活检,行常规病理和免疫组织病理学检查。
(2) 影像学检查:颈、胸、腹、盆腔CT(根据临床表现增加其他部位)、浅表淋巴结及腹部B超、超声心动图。
(3) 血常规及分类、尿及便常规和潜血、心电图。
(4) 肝肾功能、LDH、电解质、血型、输血前检查。
(5) 骨髓穿刺涂片及活检:形态学、免疫组化。
(6) 病毒学检查(包括HBV、EBV、HSV、CMV,有条件行HTLV等)。
(7) 出、凝血功能检查。
2.根据患者情况可选择的检查项目
(1) MRI、PET-CT检查。
(2) 发热或疑有某系统感染者应行病原微生物检查。
(3) 流式细胞仪免疫表型分析、细胞分子遗传学。
(七) 治疗开始于确诊并完善检查后第1天
(八) 治疗方案与药物选择
Ⅰ、Ⅱ期(aaIPI低危/低中危):临床试验或4~6周期联合化疗+局部放疗(30~40Gy)。
Ⅰ、Ⅱ期(aaIPI高危/中高危)及Ⅲ、Ⅳ期:临床试验或6~8周期联合化疗±放疗。
治疗结束后复查所有原阳性检查,若PET-CT仍有阳性结果,在更换方案前建议再次活检。达到CR后可行临床试验,或考虑干细胞移植,或观察。未达CR改用二线方案。
1.化疗
一线方案:CHOEP
CHOP
GDPT
CHOP序贯ICE
CHOP序贯IVE(IFO+VP-16+EPI)与中剂量MTX交替,Da-EPOCH
HyperCVAD
二线方案:GDPT吉西他滨0.8g/m2 d1,8 ivgtt
顺铂 75mg/m2分3~4天ivgtt
地塞米松20mg d1~5 ivgtt
沙利度胺 200mg/d qn PO
一线巩固方案:所有患者均应考虑大剂量化疗联合干细胞移植
2.抗感染及对症支持治疗 抗菌治疗可参考①美国传染病学会(IDSA)中性粒细胞减少肿瘤患者抗菌药物应用临床实践指南(2010年);②中国中性粒细胞缺乏伴发热患者抗菌药物临床应用指南(2012年);③2013年ASCO成人中性粒细胞减少伴发热指南。
3.必要时局部放疗。
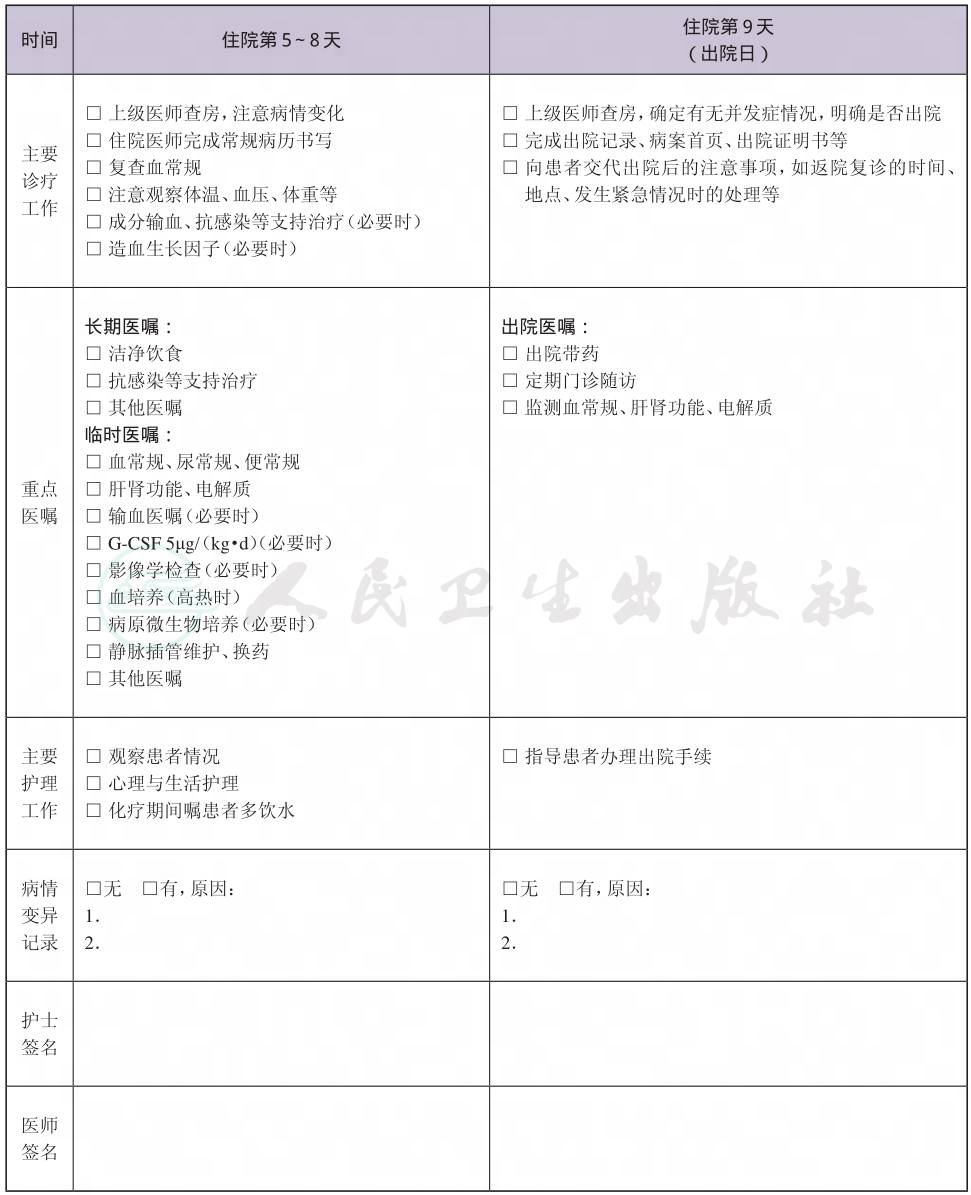
(九) 出院标准
1.一般情况良好。
2.没有需要住院处理的并发症和(或)合并症。
(十) 变异及原因分析
1.治疗中或治疗后有感染、贫血、出血及其他合并症者,进行相关的诊断和治疗,并适当延长住院时间。
2.若有中枢神经系统症状,建议腰穿检查,并鞘注化疗药物直至脑脊液检查正常,同时退出此路径,进入相关路径。
3.常规治疗反应不佳、疾病进展或复发需要选择其他治疗的患者退出路径,进入相关路径。
二、 外周T细胞淋巴瘤(初治)临床路径表单