伯基特淋巴瘤(BL)临床路径标准住院流程
(一) 适用对象
第一诊断为伯基特淋巴瘤。
(二) 诊断依据
根据《World Health Organization Classification of Tumors. Pathology and Genetic of Tumors of Haematopoietic and Lymphoid Tissue》(2008),《血液病诊断及疗效标准》(第3版)(张之南,沈悌 主编,科学出版社),《NCCN Clinical Practice Guidilines in Oncology:Non-Hodgkin Lymphoma》(version 1,2011)。
1.临床表现 地方性BL非洲高发,常以颌面骨肿块为首发症状,散发性BL多以腹部肿块为首发表现,结外受累及中枢神经系统(CNS)在BL多见,注意询问有无头痛、视物模糊等可疑中枢神经系统(CNS)侵犯表现,患者可伴有发热、乏力、出血等症状。
2.实验室检查 血常规、肝肾功能、电解质、乳酸脱氢酶(LDH)、EBV血清学。
3.组织病理检查 肿瘤细胞中等大小,形态相对单一,弥漫浸润生长,“星空现象”和高增殖指数(ki-67>95%)是其特征。病理免疫组化抗体应包括sIgM、CD45(LCA)、CD20、CD3、CD10、Ki-67、c-MYC、BCL-2、BCL-6、TdT。组织荧光原位杂交(FISH)检查明确是否存在c-MYC异位。
4.骨髓检查 包括形态学、流式免疫分型、病理及免疫组化,有骨髓侵犯者行染色体核型检查,组织病理FISH结果不理想时,可行骨髓细胞FISH检测MYC异位。
5.鞘注及脑脊液检查 发病时怀疑CNS受累者应进行脑脊液检查,包括常规、生化,有条件时行流式免疫分型检测。
6.影像学检查 颈、胸、腹、盆腔CT,明确肿瘤侵犯范围。有条件者可直接行PET-CT检查。必要时行MRI检查。
7.分期及预后分层
(1) 伯基特巴瘤的Murphy分期
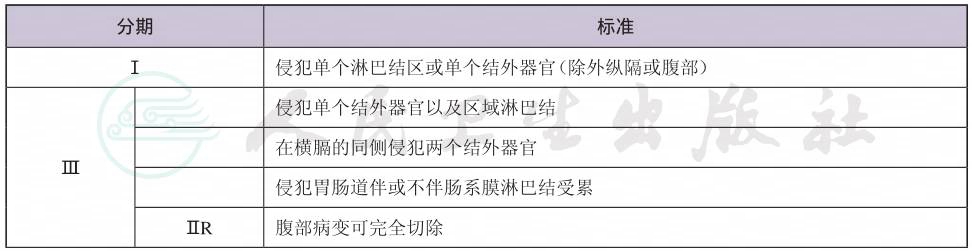
续表
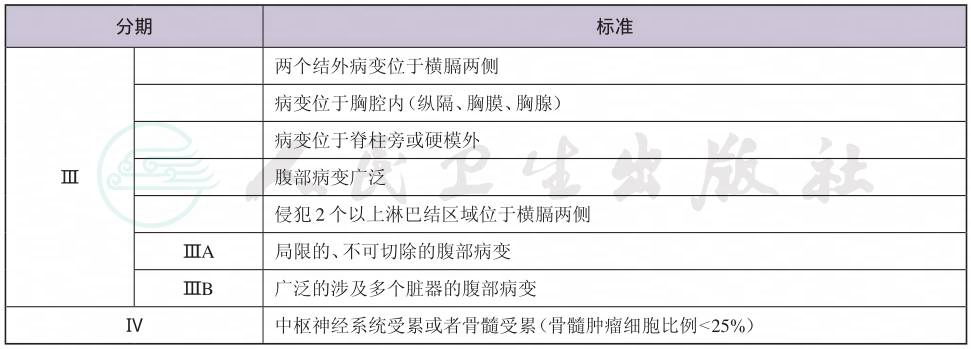
(2) 危险度分级
低危组:LDH正常,腹部病灶完全切除或者单个腹外病灶直径<10cm;
高危组:不符合低危判断标准的患者即为高危。
(三) 选择治疗方案的依据
根据《淋巴瘤》(石远凯主编,北京大学医学出版社,2007年)、《恶性淋巴瘤》(第2版)(沈志祥、朱雄增主编,人民卫生出版社,2011年)、《肿瘤学治疗指南 非霍奇金淋巴瘤NCCN 2015》。
1.治疗选择
(1) 低危组:可采用CODOX-M或Hyper-CVAD方案3~4疗程且CR后至少巩固1疗程;身体状态不佳或老年患者,可采用EPOCH方案3~4疗程且CR后至少巩固1疗程;经济条件许可建议联合利妥昔单抗治疗。
(2) 高危组:可采用CODOX-M/IVAC交替方案共2~3个循环(含4~6疗程)或Hyper-CVAD/MA交替方案共2~3个循环(含4~6疗程);身体状态不佳或老年患者,可采用EPOCH方案4~6疗程;经济条件许可建议联合利妥昔单抗治疗。
(3) 肿瘤溶解综合征的防治:化疗前2~3天开始口服别嘌醇,充分水化,化疗期间严密监测电解质和肾功能,高肿瘤负荷的患者可提前给予小剂量预治疗[CTX 200mg/d×(3~5)天,Pred 1mg/kg×(3~5天)]。
(4) 中枢神经系统(CNS)侵犯的防治:化疗过程中每疗程均行腰穿及鞘内注射,确诊CNS侵犯退出本路径。
2.化疗方案及剂量
(1) CODOX-M/IVAC±R(AB方案)
1) A方案(改良的CODOX-M±R):
R:375mg/(m2·d)第0天,为预防肿瘤溶解,第1疗程时可推迟应用。
CTX:800mg/(m2·d)第1天,200mg/(m2·d)第2~5天。
ADM:40mg/(m2·d)第1天。
VCR:1.5mg/(m2·d)最大2mg,第1,8天。
MTX:3g/(m2·d)第10天(第1小时输入总量1/3,剩余2/3持续输注23小时,输毕12小时开始亚叶酸钙解救)。
鞘注:Ara-C 50~70mg第1,3天,MTX 10~12mg第15天。
2) B方案(IVAC±R):
R:375mg/(m2·d)第0天。
IFO:1.5g/(m2·d)第1~5天。
美司那:360mg/(m2·次)q3h,第1~5天。
VP-16:60mg/(m2·d)第1~5天。
Ara-C:2g/(m2·次)q12h,第1~2天。
鞘注:MTX 10~12mg第5天。
(2) HyperCVAD/MA±R(AB方案)
1) A方案(HyperCVAD±R):
R:375mg/(m2·d)第0天,为预防肿瘤溶解,第1疗程时可推迟至第5天应用。
CTX:300mg/(m2·次)q12h 每组输注3小时,第1~3天。
美司那:600mg/(m2·d)CTX前2小时开始,维持24小时,至末次CTX后6小时结束,第1~3天。
VCR:1.4mg/(m2·d),最大2mg,第4,11天。
ADM:50mg/(m2·d)维持24小时,第4天。
DXM:30~40mg/d第1~4,11~14天。
鞘注:MTX 10mg+Ara-C 50mg+DXM 10mg 化疗间歇期,每疗程2次。
2) B方案(MA±R):
R:375mg/(m2·d)第0天。
MTX:1g/(m2·d)第1天(第1小时输入总量1/3,剩余2/3持续输注23小时,输毕12小时开始亚叶酸钙解救)。
Ara-C:2g/(m2·次)q12h第1~2天。
鞘注:MTX 10mg+Ara-C 50mg+DXM 10mg第1天。
(3) EPOCH±R:
R:375mg/(m2·d)第0天,为预防肿瘤溶解,第1疗程时可推迟至第6天应用。
VP-16:50mg/(m2·d)维持24小时,第1~4天。
VCR:0.4mg/(m2·d)维持24小时,第1~4天。
ADM:10mg/(m2·d)维持24小时,第1~4天。
(VP-16、VCR、ADM混合配制在一组500~1000ml NS中输注)
CTX:750mg·/(m2·d)第5天(后续美司那解救3~4次)。
Pred:60mg/(m2·次)po,第1~5天。
鞘注:MTX 10mg+Ara-C 50mg+DXM 10mg 化疗间歇期,每疗程2次。
(4) 大剂量MTX后亚叶酸钙解救方法
1) MTX使用后监测用药后24小时、48小时、72小时浓度。
2) 若MTX代谢正常,24小时浓度≤20μmol/L,48小时浓度≤1μmol/L,72小时浓度≤0.1μmol/L。
3) MTX停药后12小时开始亚叶酸钙解救。
4) 若24小时浓度≤20μmol/L,首剂50mg iv,然后15mg q6h共8次,直到MTX浓度小于0.1μmol/L;若24小时≥20μmol/,则50~100mg q4~6h直到MTX浓度小于0.05μmol/L。
(四) 根据患者的疾病状态选择路径
初治伯基特淋巴瘤临床路径和治疗有效的伯基特淋巴瘤临床路径(附后)。













