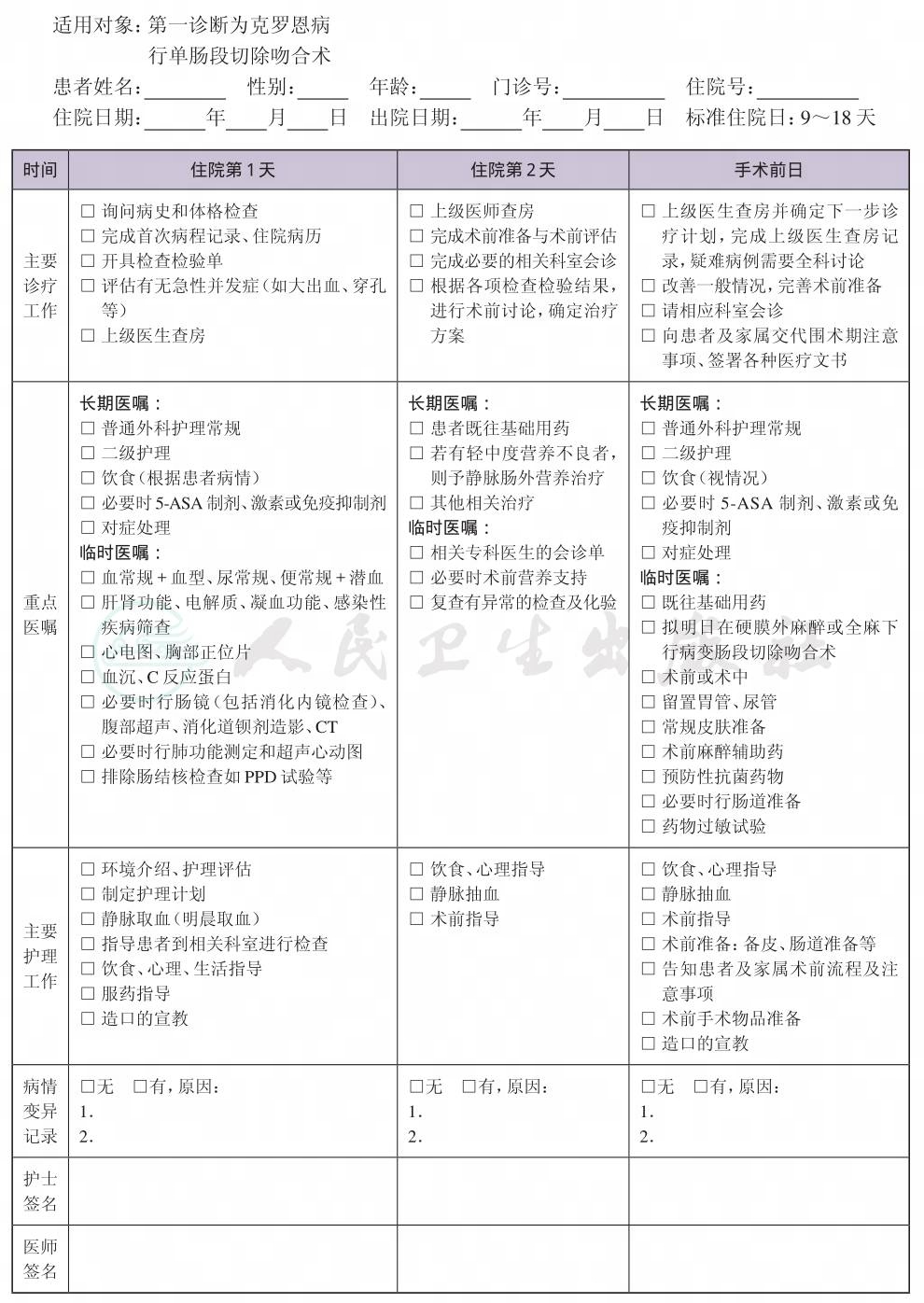
一、 克罗恩病临床路径标准住院流程
(一) 适用对象
第一诊断为克罗恩病,行单肠段切除吻合术。
(二) 诊断依据
根据《临床诊疗指南 普通外科分册》(中华医学会编著,人民卫生出版社)、《克罗恩病的诊断及治疗标准》(中华医学会2000年修订)。
1.临床表现 慢性、反复发作性右下腹或脐周腹痛、腹泻、腹胀,可伴腹部肿块、肠瘘和肛门病变,以及发热、贫血、体重下降、发育迟缓等全身症状。
2.体征 消瘦体质,脐周轻压痛,常伴肠鸣音亢进,偶可有炎性包块或外瘘口。
3.辅助检查 钡剂小肠造影、钡剂灌肠或纤维结肠镜检查可明确诊断,超声内镜检查有助于确定病变范围和深度,确诊需要病理结果支持。
(三) 选择治疗方案的依据
根据《临床诊疗指南 普通外科分册》(中华医学会编著,人民卫生出版社)、《克罗恩病的诊断及治疗标准》(中华医学会2000年修订)。
1.基本治疗 包括营养支持、纠正代谢紊乱、心理支持及对症处理等。
2.药物治疗 根据病情选择水杨酸制剂,病情重时改用免疫抑制剂或皮质类固醇激素,肠道继发感染时加用广谱抗菌药物。
3.必要时手术治疗。
(四) 标准住院日
为9~18天
(五) 进入路径标准
1.第一诊断必须符合克罗恩病疾病编码。
2.当患者合并其他疾病,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六) 术前准备检查项目
1.必需的检查项目
(1) 血常规+血型、尿常规、便常规+潜血;
(2) 肝功能、肾功能、电解质、凝血功能、感染性疾病筛查(乙肝、丙肝、艾滋病、梅毒等);
(3) 血沉、C反应蛋白;
(4) 心电图、胸部正位片。
2.根据患者病情选择 肠镜(包括纤维结肠镜或小肠镜,可门诊完成)、腹部超声、消化道钡剂造影、CT、肺功能测定、超声心动图等。
(七) 选择用药
1.口服药物 柳氮磺胺吡啶片(SASP),或水杨酸类制剂,免疫抑制剂、地塞米松或泼尼松(必要时)。
2.灌肠剂 地塞米松、5-ASA制剂。
3.抗菌药物 按照《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)执行。建议使用第二代头孢菌素或头孢曲松或头孢噻肟,可加用甲硝唑;明确感染患者,可根据药敏试验结果调整抗菌药物。预防性用抗菌药物,时间为术前0.5小时,手术超过3小时加用1次抗菌药物;总预防性用药时间一般不超过24小时,个别情况可延长至48小时。
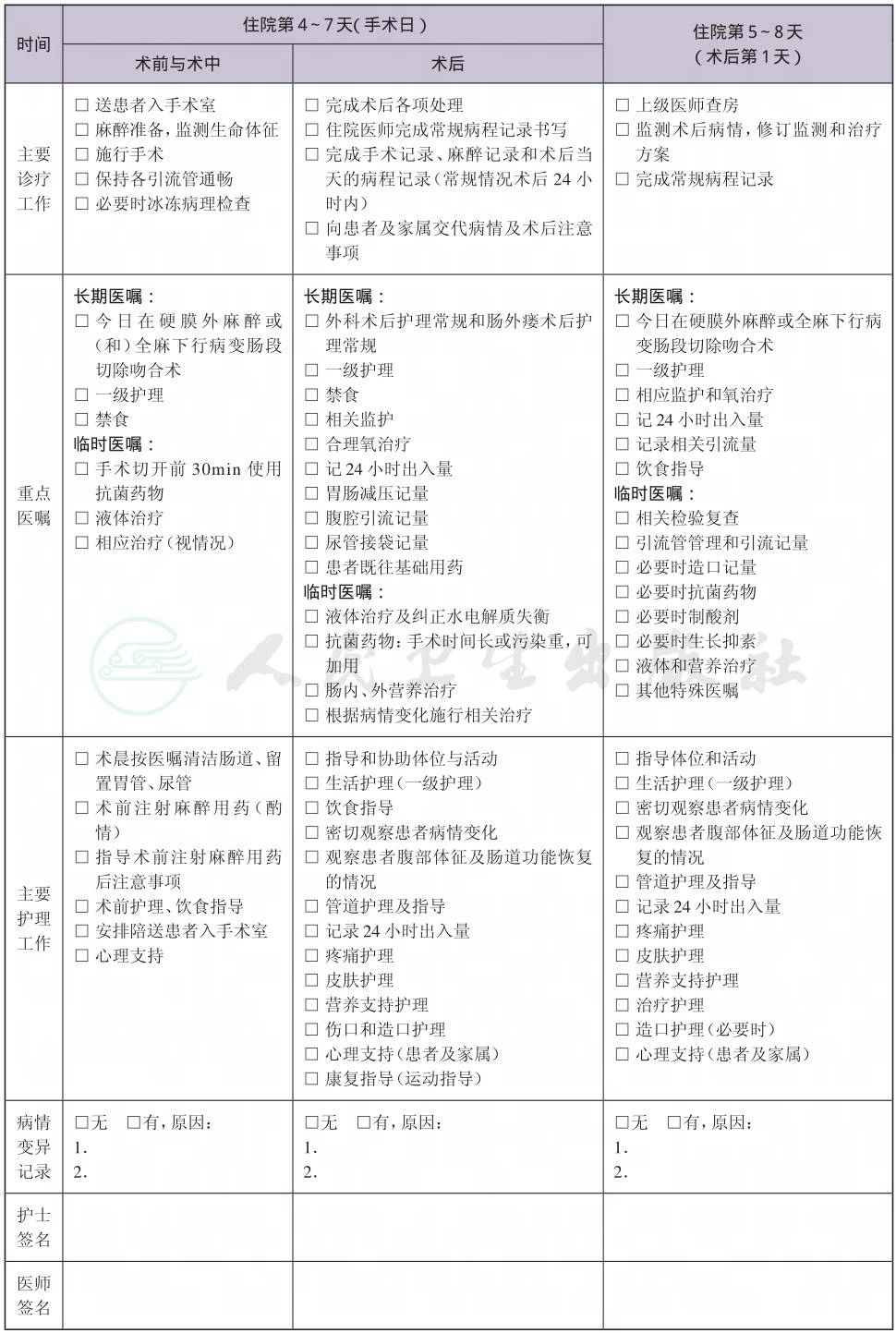
(八) 手术日为入院后第4~7天
1.麻醉方式 气管内插管全身麻醉和(或)硬膜外麻醉。
2.术中用药 麻醉常规用药。
3.输血 根据术前血红蛋白状况及术中出血情况而定。
4.根据患者病情使用空肠营养管,吻合器,PICC。
5.病理学检查 切除标本解剖后作病理学检查,必要时行术中冰冻病理学检查。
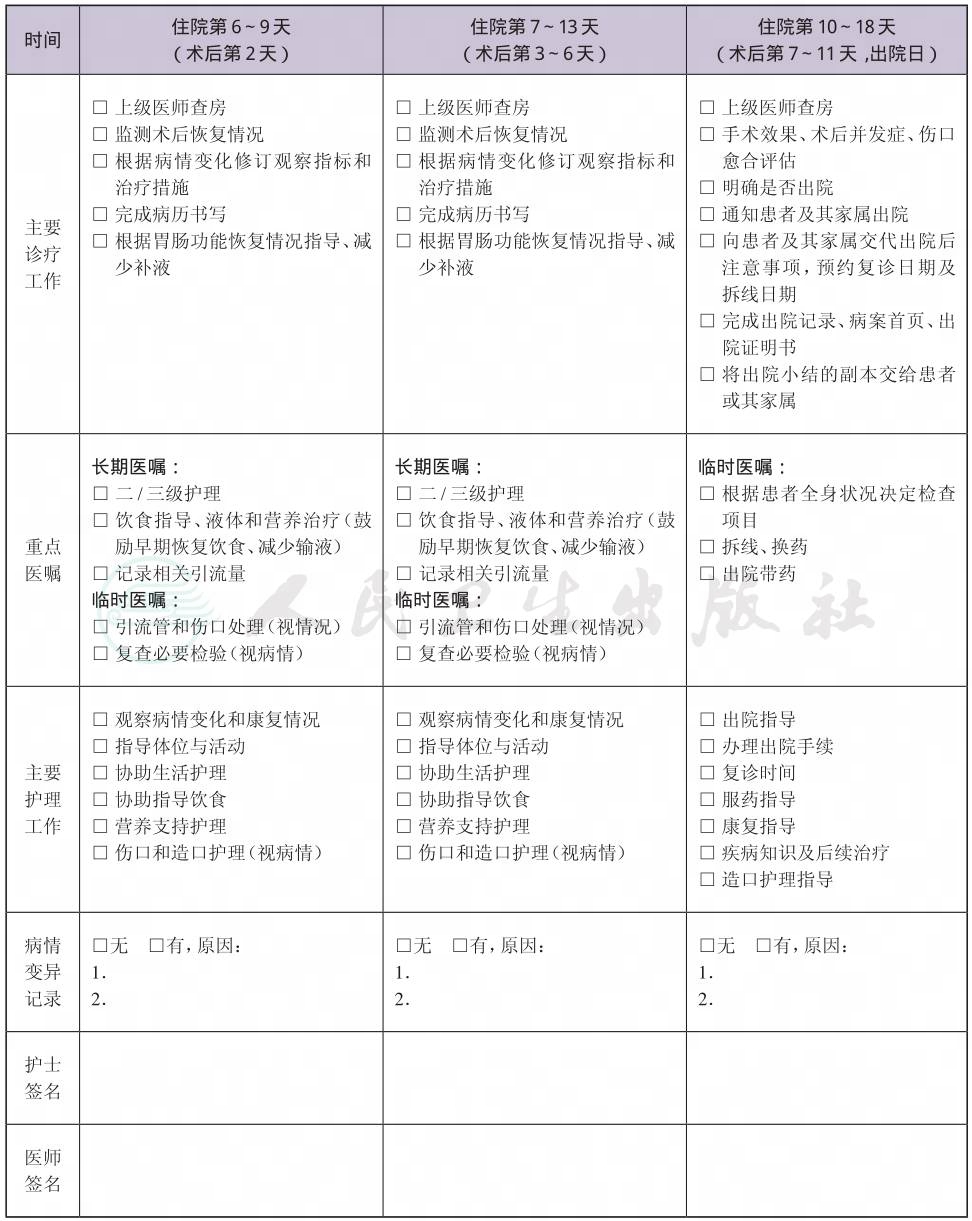
(九) 术后住院恢复6~11天
1.术后复查检查检验项目
(1) 必需复查的检查项目:血常规、肝肾功能、电解质;
(2) 可选择的复查项目:CRP,血沉。
2.术后用药
(1) 抗菌药物:按照《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)选用药物。
(2) 可选择用药:生长抑素、生长激素(必要时)。
3.术后饮食指导。
4.出院1个月内门诊复诊。
(十) 出院标准
1.无发热,恢复肛门排气排便,可进半流食。
2.没有需要住院处理的并发症和(或)合并症。
(十一) 变异及原因分析
1.术前合并重度营养不良或合并腹盆腔脓肿、内瘘以及其他基础疾病影响手术的患者,不进入本路径。
2.临床症状改善不明显,调整药物治疗,导致住院时间延长。
3.复杂性病例以及需要多肠段切除,再次手术或复发性病例,不进入本路径。
4.出现术后并发症(手术切口不愈合,吻合口瘘、术后早期炎性肠梗阻等),则转入相应临床路径。
二、 克罗恩病临床路径表单