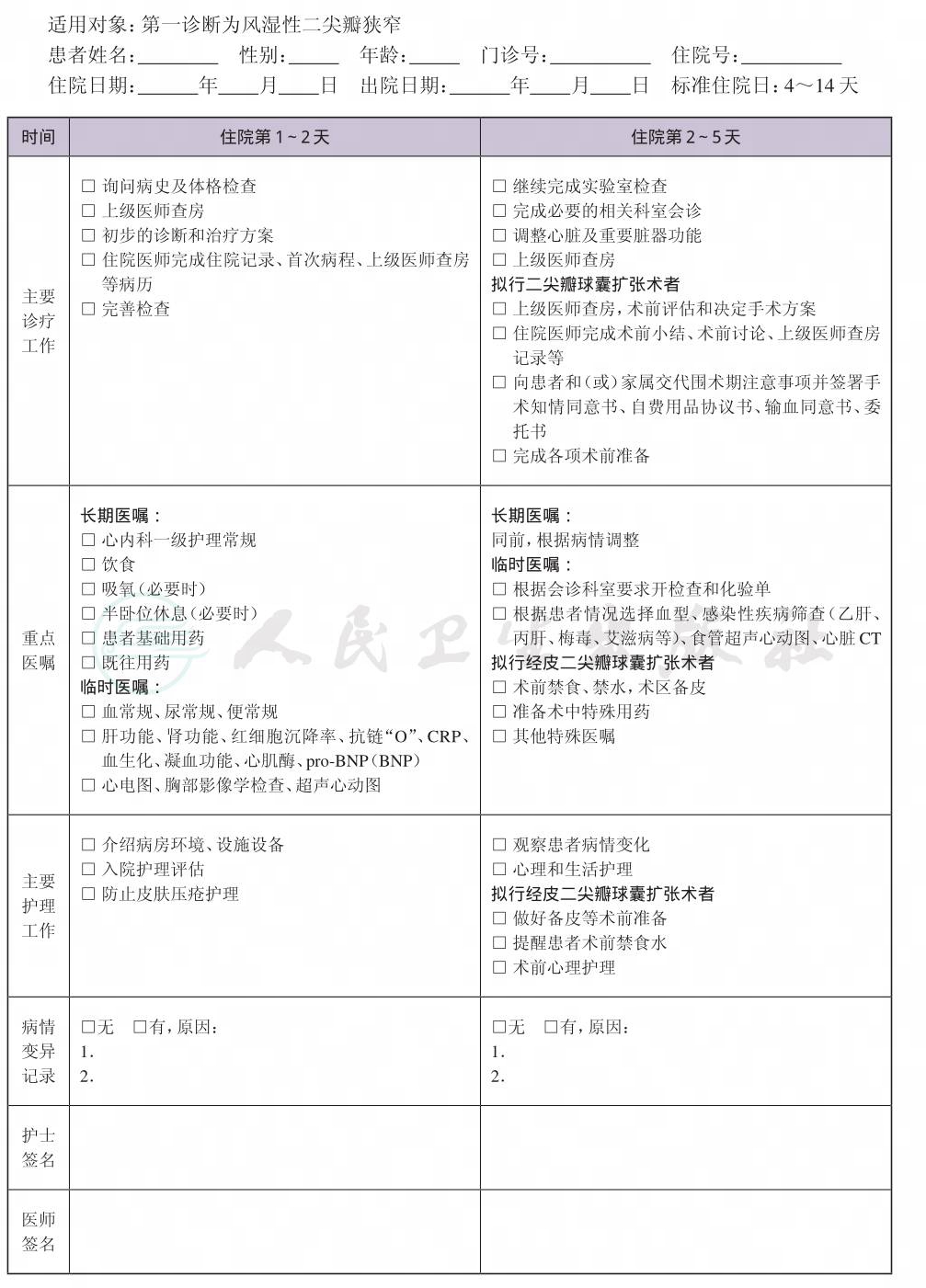
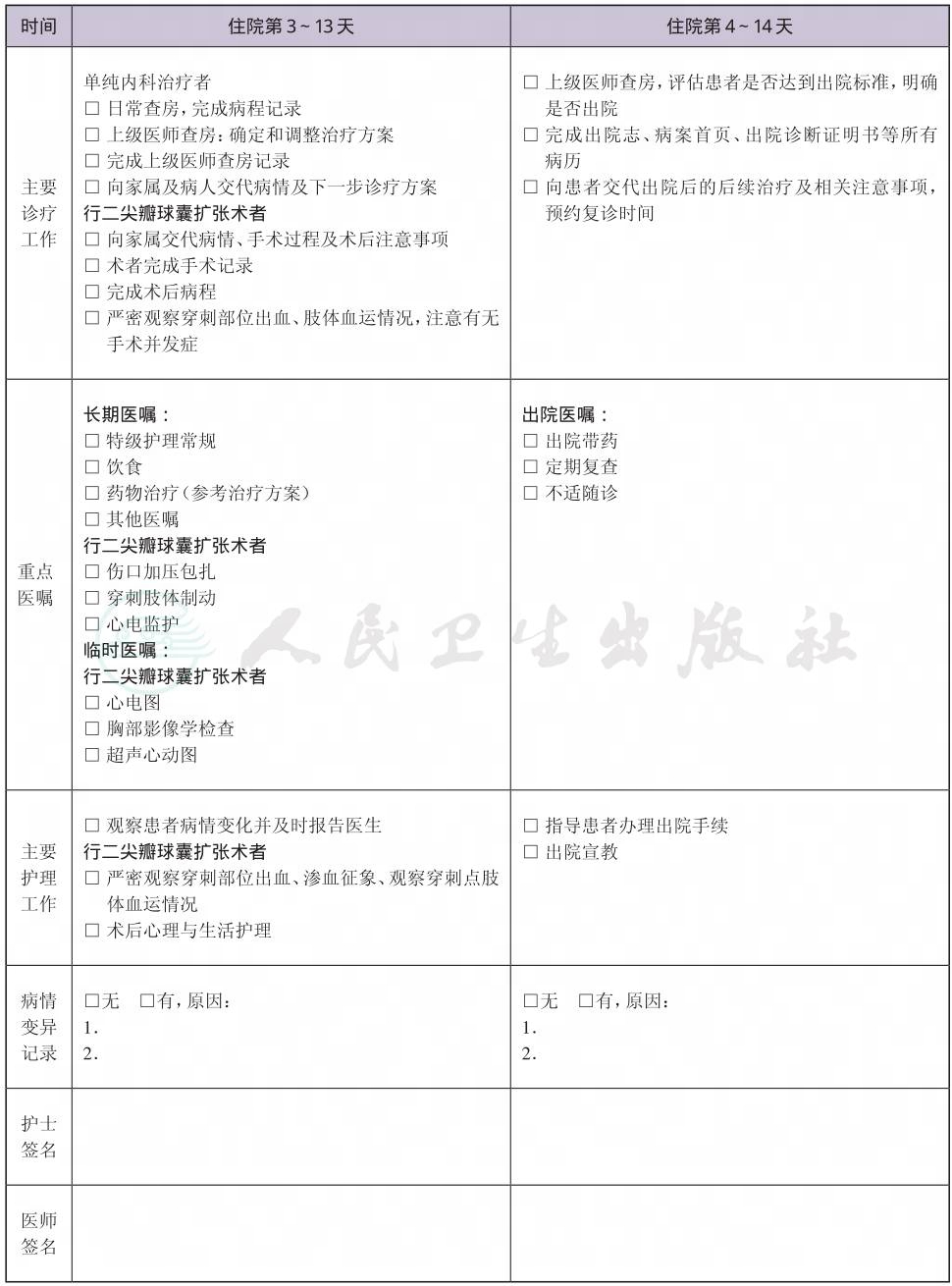
一、 风湿性二尖瓣狭窄临床路径标准住院流程
(一) 适用对象
第一诊断为风湿性二尖瓣狭窄。
(二) 诊断依据
根据《临床诊疗指南 心血管内科分册》(中华医学会编著,人民卫生出版社,2009年)、全国高等医药院校教材《内科学》(第8版,人民卫生出版社,2013年)、2012年ESC和2014年AHA/ACC“瓣膜性心脏病管理指南”。
1.临床表现 可有呼吸困难、咳嗽、咯血、声嘶和右心衰竭症状以及心律失常、急性肺水肿、肺部感染、血栓栓塞和感染性心内膜炎等并发症。
2.体格检查 心尖区可闻及第一心音亢进和开瓣音、低调的隆隆样舒张中晚期杂音、可触及舒张期震颤。可有肺动脉高压和右心扩大的心脏体征。
3.辅助检查 心电图、胸部影像学检查、超声心动图等有相应表现。
(三) 选择治疗方案的依据
根据《临床诊疗指南 心血管内科分册》(中华医学会编著,人民卫生出版社,2009年)、全国高等医药院校教材《内科学》(第8版,人民卫生出版社,2013年)、2012年ESC和2014年AHA/ACC“瓣膜病管理指南”。
1.内科治疗
(1) 一般治疗:减少体力活动,限制钠盐摄入,适当应用利尿剂,避免和控制诱发病情加重的因素,如感染、贫血等。
(2) 处理急性肺水肿。
(3) 心房颤动和血栓栓塞的防治:抗凝、转复或控制心室率。
(4) 抗风湿治疗。
(5) 二尖瓣球囊扩张术。
2.外科治疗 直视分离术和人工瓣膜置换术。
(四) 标准住院日
4~14天
(五) 进入路径标准
1.第一诊断必须符合风湿性二尖瓣狭窄。
2.只需要内科治疗,进行二尖瓣球囊扩张者,需要无禁忌证(需要外科手术治疗者,进入外科相关路径)。
3.进行二尖瓣球囊扩张 ①具有二尖瓣狭窄症状:二尖瓣口面积≤1.5cm2或二尖瓣口面积>1.5cm2,症状不能用其他原因解释;②无二尖瓣狭窄症状:二尖瓣口面积≤1.0cm2或二尖瓣口面积≤1.5cm2伴新发心房颤动。
4.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六) 住院期间的检查项目
1.必需的检查项目
(1) 血常规、尿常规、便常规。
(2) 肝功能、肾功能、红细胞沉降率、抗链“O”、C反应蛋白(CRP)、血生化、凝血功能、心肌酶、pro-BNP(BNP)。
(3) 心电图、胸部影像学检查、超声心动图。
2.根据情况可选择的检查项目 血型、感染性疾病筛查(乙肝、丙肝、梅毒、艾滋病等)、经食管超声心动图、心脏CT等。
(七) 治疗方案与药物选择
1.评估患者是单纯内科药物治疗、二尖瓣球囊扩张还是需要外科手术治疗(进入外科手术路径)。
2.单纯内科药物治疗
(1) 抗风湿治疗。
(2) 合并心房颤动患者:转复可以使用普罗帕酮、胺碘酮等;控制心室率可以使用β受体阻滞剂,非二氢吡啶类类钙离子拮抗剂和洋地黄类;抗凝可以使用华法林等。
(3) 合并慢性心力衰竭:可使用利尿剂和硝酸酯类药物等。
3.二尖瓣球囊扩张术。
(八) 出院标准
1.患者症状明显缓解,心功能Ⅰ~Ⅲ级。
2.二尖瓣球囊扩张术者,没有需要住院处理的并发症和(或)合并症。超声心动图证实瓣膜功能良好,无明显并发症。
(九) 变异及原因分析
1.二尖瓣球囊扩张术围术期并发症 脑卒中、瓣膜功能障碍、心功能不全、栓塞、心包压塞、出血、溶血、感染性心内膜炎、术后伤口感染、重要脏器功能不全等造成住院日延长和费用增加,如并发症严重需要专科治疗则退出路径。
2.出现治疗相关不良反应时,需要进行相关诊断和治疗。
3.患者入院后已发生严重的肺部感染、心功能不全、脑梗死等,需进行积极对症治疗和检查,导致住院时间延长,增加住院费用等,如并发症严重需要专科治疗则退出路径。
4.当患者同时具有其他疾病诊断,住院期间病情发生变化,需要特殊处理,影响第一诊断的临床路径流程实施时,需要退出路径。
5.患者需要进行外科手术处理二尖瓣时,退出路径。
二、 风湿性二尖瓣狭窄临床路径表单