一、 急性应激反应临床路径标准住院流程
(一) 适用对象
第一诊断为急性应激反应。
(二) 诊断依据
根据《国际精神与行为障碍分类》(第10版)(人民卫生出版社)。
异乎寻常的应激源的影响与症状的出现之间必须有明确的时间上的关系。症状即使没有立刻出现,一般也在几分钟之内。此外症状还应:
1.表现为混合性且常常是有变化的临床相,除了初始阶段的“茫然”状态外,还可有抑郁、焦虑、愤怒、绝望、活动过度、退缩,且没有任何一类症状占优势。
2.如果应激环境消除,症状迅速缓解;如果应激持续存在或具有不可逆转性,症状一般在24~48小时开始减轻,并且大约在3天后往往变得轻微。
本诊断不包括那些已符合其他精神科障碍标准的患者所出现的症状突然恶化。但是,既往有精神科障碍的病史不影响诊断。
包含:急性危机反应,战场疲劳,危机状态,精神休克。
(三) 治疗方案的选择
根据《精神科住院医师培训手册 理念与思路》(于欣编著,北京大学医学出版社)、《精神病学》(第5版)(沈渔邨著,人民卫生出版社)。
1.进行系统的病史采集及精神检查,完善实验室和相关其他检查,制定治疗策略。
2.心理治疗为主,按照患者状态安排急性危机干预治疗,各类心理治疗包括支持、心理教育、认知、暴露、集体、森田、眼动脱敏、正念、冥想、放松等。
3.药物治疗为辅助,抗精神病药物、抗抑郁药物、抗焦虑药物治疗。
4.对伴有兴奋、冲动、自伤、伤人、外逃、自杀观念和行为木僵、拒食等症状的患者,为迅速控制病情,可单独采用或合并以下治疗方法:改良的快速神经阻滞剂化疗法(氟哌啶醇短期肌内注射疗法),联合苯二氮
类药物治疗(肌肉注射或口服氯硝西泮、地西泮、劳拉西泮、阿普唑仑等药物);甚至MECT治疗。
5.后续心理治疗,人格的成长、社会支持力量的获得等。
(四) 标准住院日
为≤30天
(五) 进入路径标准
1.第一诊断必须符合急性应激反应疾病编码。
2.当患者合并其他疾病,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六) 住院后的检查项目
1.必需的检查项目
(1) 血常规、尿常规、便常规;
(2) 肝肾功能、电解质、血糖、血脂、心肌酶、凝血功能、抗“O”、抗核抗体、感染性疾病筛查(乙肝、丙肝、梅毒、艾滋病等)、甲状腺功能、激素等;
(3) 胸片、腹部B超、心电图、脑电图、头部MRI;
(4) 测查量表:阳性和阴性症状量表(PANSS)、攻击风险因素评估量表、自杀风险因素评估量表、不良反应量表(TESS)、护士用住院患者观察量表(NOSIE)、日常生活能力量表、人格测查、应激相关量表、焦虑抑郁量自评以及他评量表、心理治疗类量表、社会支持量表等。
2.根据具体情况可选择的检查项目 内分泌检查、超声心动图、甲状腺B超、血药浓度及贫血相关检查。
(七) 选择用药
1.选择原则
(1) 根据临床症状的特征、既往用药史(品种、疗效、不良反应等)以及患者的经济承受能力,结合药物的受体药理学、药代动力学和药效学特征,遵循个体化原则,选择最适合患者的抗精神病药物、抗抑郁药物、抗焦虑药物。
(2) 症状严重,有自杀或兴奋躁动、过度攻击行为的患者必要时可联合使用情感稳定剂和(或)抗抑郁药物,甚至MECT治疗。
2.药物种类
优先选用副作用少的药物,范围主要是第二代(非典型)抗精神病药物,一线抗抑郁药物、短效抗焦虑药物。
3.药物剂量调节
遵循个体化原则。从小剂量开始,疗程无须过长。病情稳定后,确定最佳剂量。
(八) 出院标准
1.大部分症状精神病性症状、焦虑抑郁症状、失眠等得到控制。
2.配合医疗护理,生活能自理(病前生活不能自理者除外)。
3.能主动依从服药,能配合心理治疗并取得初步成效的患者。
4.出院后能配合继续的药物和心理干预的患者。
(九) 变异及原因分析
1.辅助检查异常,需要复查和明确异常原因,导致住院治疗时间延长和住院费用增加。
2.应激源过于危重,无法消除的应激源,家庭环境和社会基础支持不利,涉及巨大经济和财产纠纷,涉及法律相关事宜,人格有很大异常,住院期间病情加重,或出现并发症,需要进一步诊治,导致住院治疗时间延长和住院费用增加。
3.既往合并有其他精神或躯体疾病,精神分裂症等精神病性障碍可能导致合并疾病加重而需要治疗,从而延长治疗时间和增加住院费用。
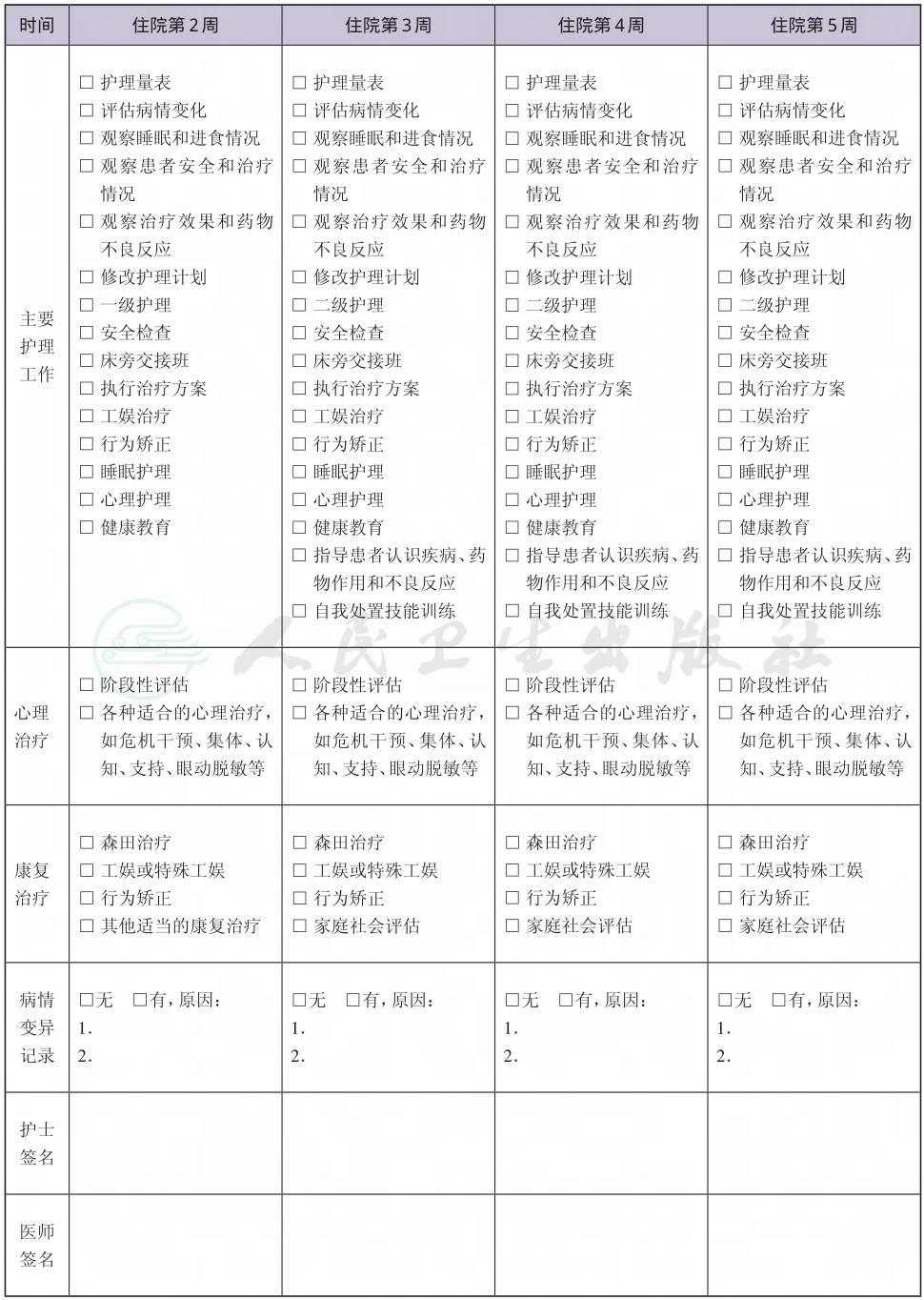
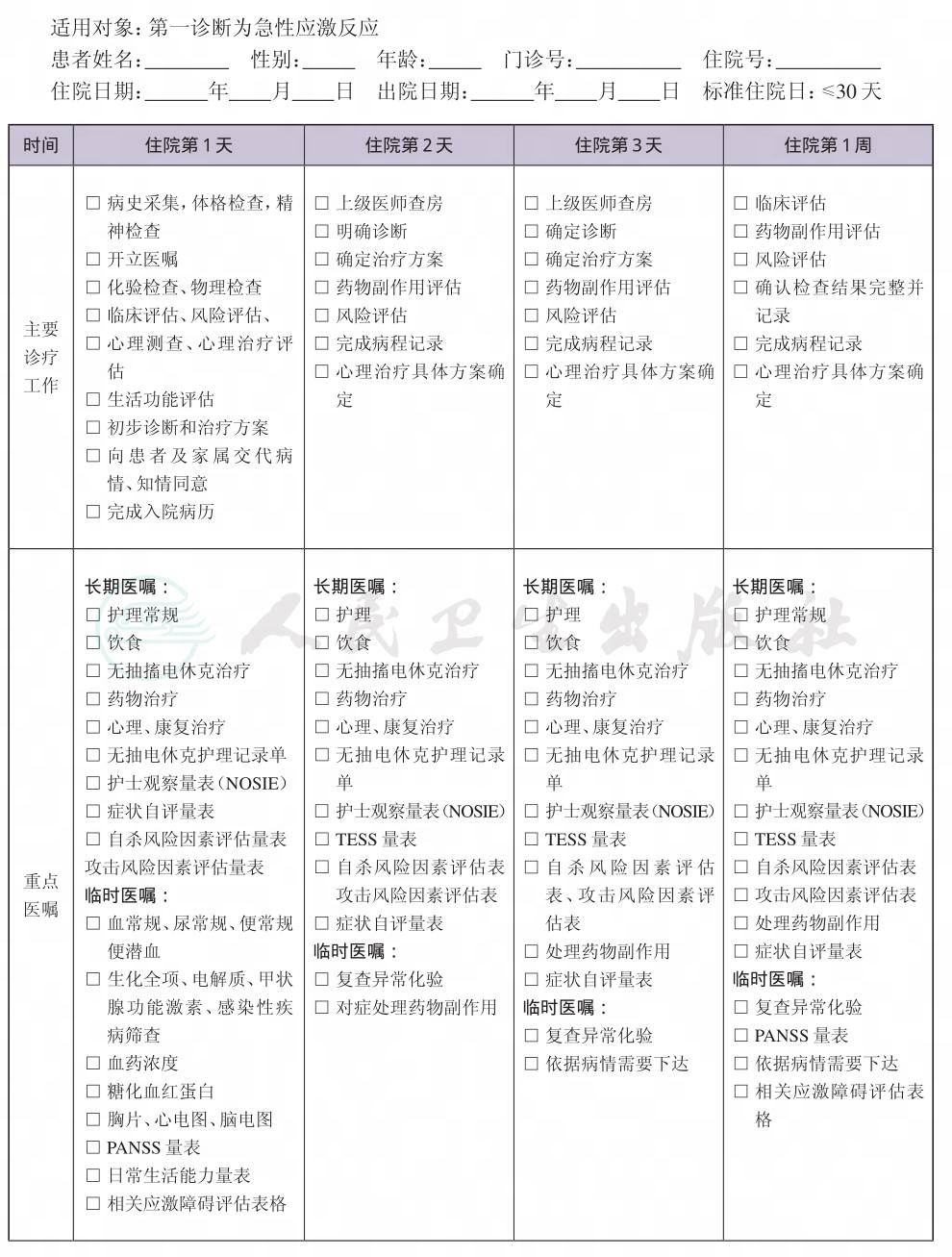
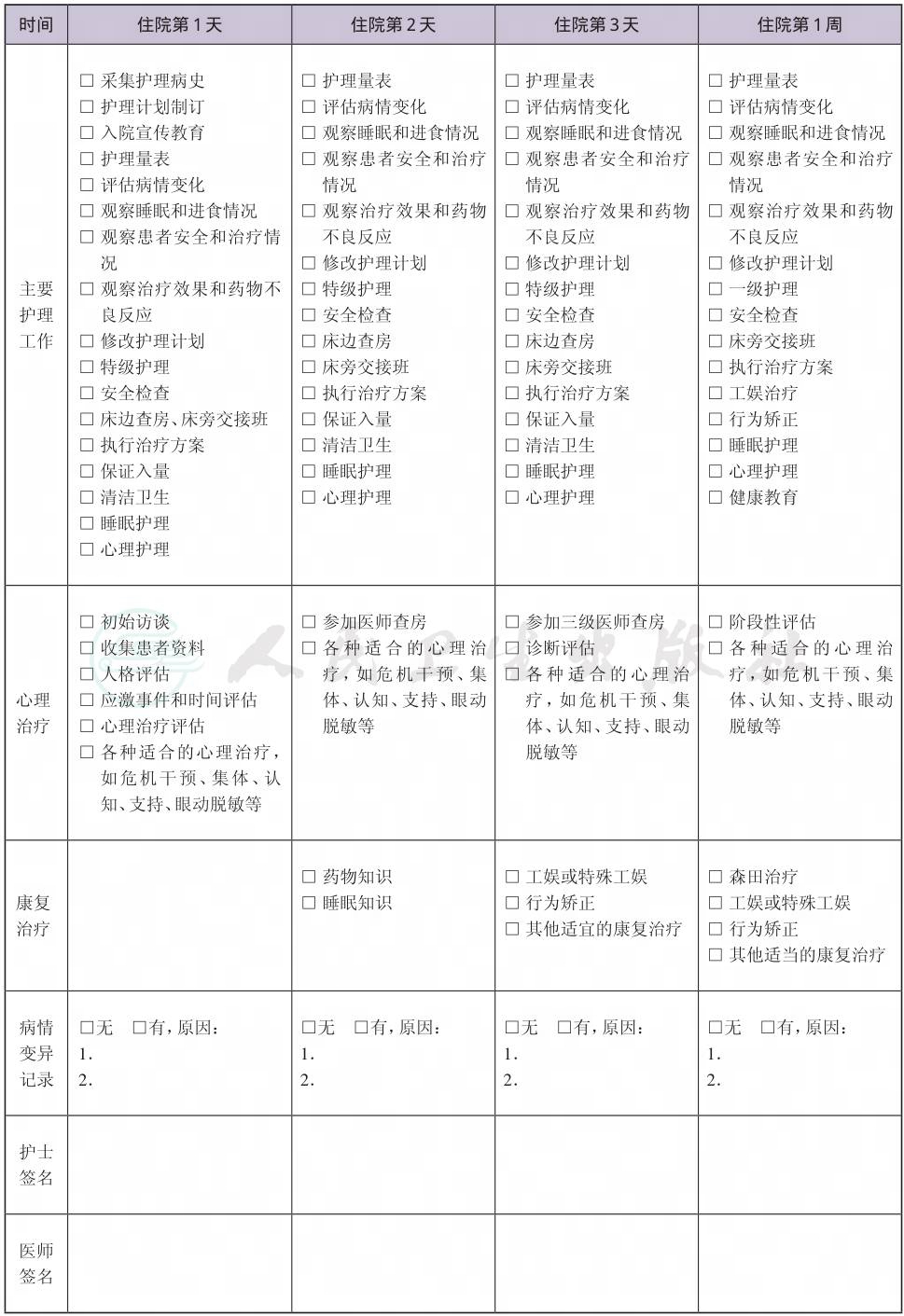
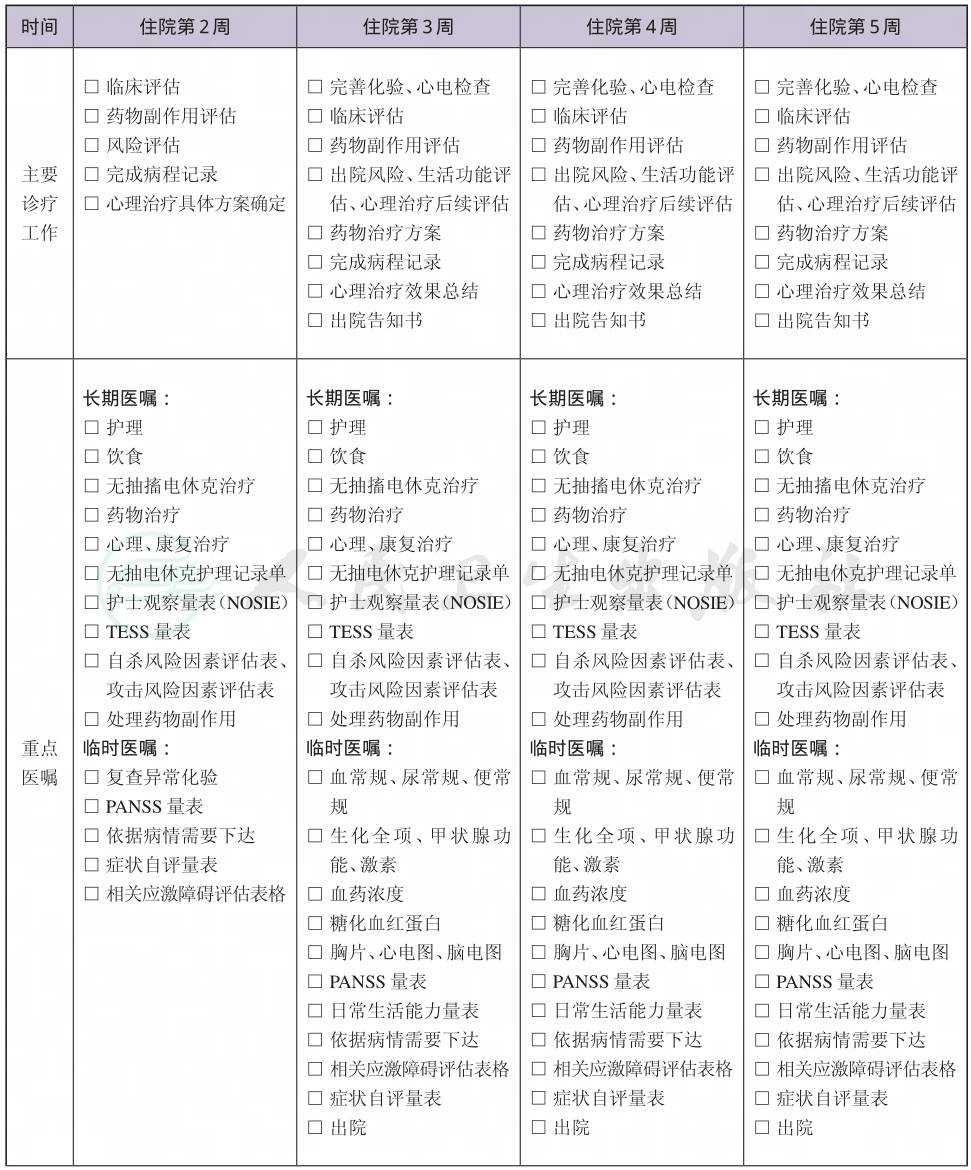
二、 急性应激反应临床路径表单
续表
续表