 去看看
去看看


子宫切除术(hysterectomy)是妇科手术中的一种基本手术,它解除了许多妇女的痛苦,但同时许多病人也为此献出了自己的生命,才换来今天成熟的子宫切除术式。随后,子宫切除术越来越普遍,几乎成为妇科医师趋于成熟的标志。据估计,2003年我国共切除子宫2 817 353例,印度2 310 263例,美国636 973例。如此大量的子宫被切除,使手术也越来越成熟。但同时,子宫切除也越来越泛滥,无数妇女在缺乏明确指征的情况下被切去了子宫。对于广大女性来说,尽管能达到治疗疾病的目的,但毕竟失去了一份自信。随着对女性生殖器官生理和病理的彻底了解、盆腔疾病的临床表现,以及正常心理、性医学的发展,人们已高度认知子宫存在的重要性和必要性,“将妇女的整个子宫切除,意味着拿走了她的灵魂”。
近年来,随着功能、脏器保留理念的出现及微创外科的发展,子宫切除的指征及手术途径也在悄然发生着变化,并派生出多种新的、旨在促进提高术后生活质量的手术方法。但同时在临床实践中,对子宫切除的途径和指征也产生了一些质疑和争论。
腹腔镜下全子宫切除术(total laparoscopic hysterectomy,LTH)是一种在腹腔镜下切断所有连接子宫的血管、韧带及阴道壁等组织,使子宫完全游离后从阴道取出,并在腹腔镜下缝合阴道断端的手术方式。尽管该术式操作难度大、技术要求高,但经过20年的临床摸索,已总结出LTH术式的操作程序,使该术式由复杂变得相对简单、并发症也相对少。
(1)多发性子宫肌瘤或宫颈肌瘤年龄≥50岁,患者要求全子宫切除。
(2)重度子宫内膜病变(复杂性增生过长、不典型增生、多发性子宫内膜息肉、黏膜下肌瘤等),年龄≥50岁。
(3)重度子宫颈病变(CIN-Ⅲ、CIS),且患者年龄≥45岁。
(4)重度子宫内膜异位症或子宫腺肌症须行子宫切除。
(5)子宫内膜癌Ⅰ期。
(6)子宫颈癌ⅠA期。
1.相对手术禁忌证
(1)子宫及肌瘤体积>孕16周。
(2)患者全身状况不能耐受腹腔镜手术。
(3)腹腔镜下全子宫切除术操作技巧不熟练者。
2.绝对手术禁忌证
(1)年龄≤45岁需保留生育功能。
(2)下肢畸形无法置膀胱截石位。
(3)宫颈浸润癌或Ⅱ期以上子宫内膜癌。
(4)合并严重盆、腹腔粘连无法置镜或镜下难以分离。
腹腔镜下全子宫切除最容易损伤的脏器是膀胱、盆段输尿管及肠管。有些是因为操作不当所致,有些是解剖不清引起,更多的是操作工具的不良反应。
1.膀胱损伤处理与预防
(1)膀胱损伤原因
LTH手术时,如果患者既往有腹式盆腔手术,由于组织粘连就有可能增加膀胱损伤的几率。术组配合不默契,也会增加膀胱损伤的危险性。笔者早期在做一例LTH时,由于助手没有把子宫推向盆腔正中,在剪开膀胱腹膜反折时不慎将膀胱剪开20mm(图101、图102)。术中发现膀胱损伤及时修补,预后极佳,但如果在术中没有发现损伤,则很可能出现膀胱阴道瘘。笔者所在单位施行的一例LTH,手术过程顺利,术后两天拔除尿管,阴道流液增多,怀疑膀胱阴道瘘,做膀胱镜检查没有发现明显的瘘孔,但阴道流液持续增多,两周后再做膀胱镜检查,从阴道残端插入探针,膀胱镜下可以清楚地看到探针,证实是膀胱阴道瘘。该例之所以出现术后膀胱阴道瘘,是由于损伤极小,术中没有引起注意,没有及时修补。
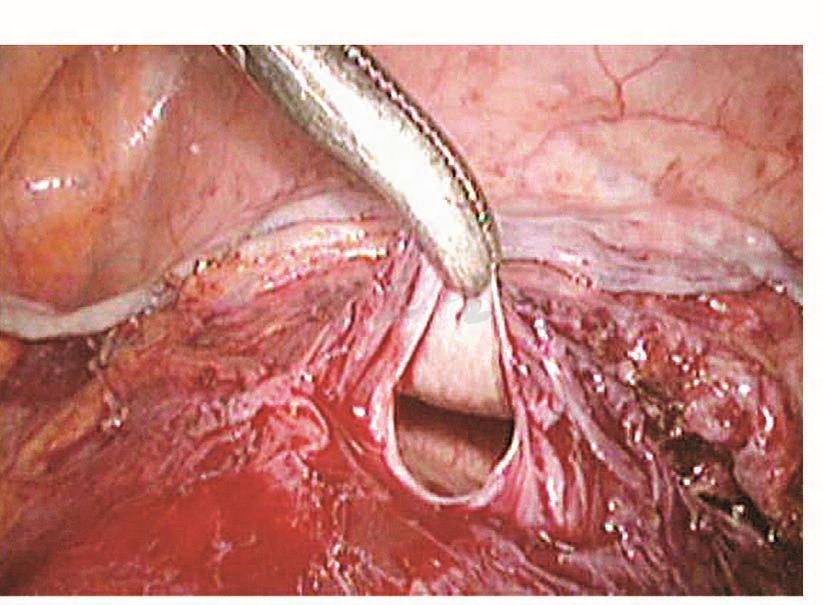
图101 膀胱穿孔
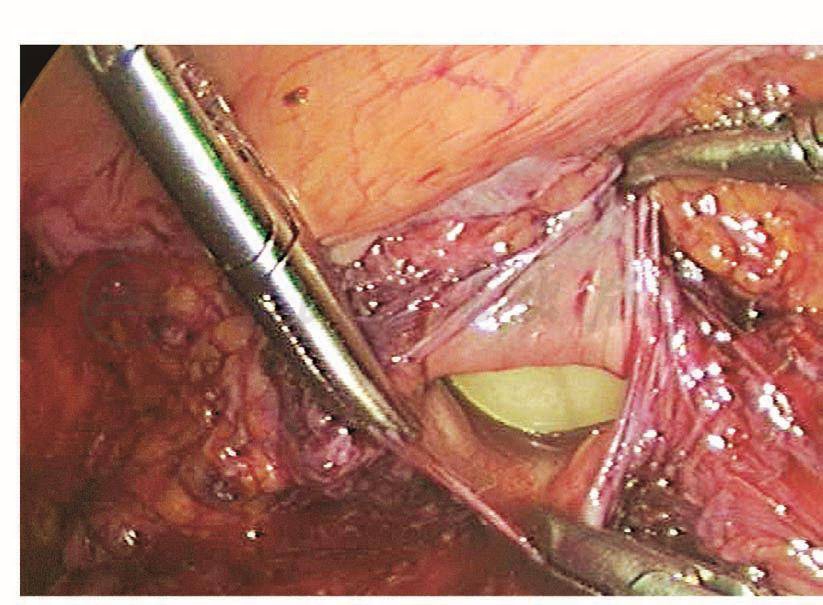
图102 穿孔内的导尿管气囊
(2)膀胱损伤处理
膀胱破裂后,术中能及时发现并修补,预后比较理想。以往凡是膀胱破裂基本都是中转开腹并由泌尿大夫修补,现在妇科大夫基本已掌握了膀胱破裂修补的技巧,而且腹腔镜下的操作技巧也比较娴熟,所以膀胱破裂后的修补基本都是由妇科内镜医生进行。膀胱裂口的位置决定修补的难度,膀胱前壁及侧壁相对容易,而后壁相对难度较大。膀胱裂口缝合后的愈合与缝合的方法密切相关。以前修补膀胱裂伤是采用不吸收的缝线,所以最主要的问题是怕缝线穿透了膀胱黏膜,引起术后膀胱结石,现在采用的是可吸收缝线,术后引起膀胱结石的问题已得到了解决,只要组织层正确对合,裂伤可以愈合。缝合前先将裂口两侧的膀胱黏膜边缘适当修剪齐,缝合时用5-0可吸收线从距离膀胱裂口边缘约5mm进针,穿过黏膜层,镜下打结后连续缝合黏膜层,再用3-0可吸收线8字形缝合膀胱肌层(图103~图110)。修补膀胱破裂口时必须要注意:
1)裂孔外的膀胱壁是否薄弱或已经受到损伤,并对损伤的范围和深度进行评估,必要时应缝合受损的膀胱壁或膀胱壁薄弱的部分,预防缝合膀胱裂孔后发生组织坏死导致尿漏。
2)缝合膀胱黏膜层后用稀释的亚甲蓝溶液200ml注入膀胱,检测是否有漏出点,如果有必须8字形加固缝合,然后再间断缝合肌层以加固第一层,必要时加固缝合第三层,预防尿漏的发生。
3)膀胱底部是重要的支撑组织,此处的损伤未能发现并加以修补,则容易形成瘘,如果不能确定损伤部位,可以经静脉给予5ml的靛胭脂,使蓝染的尿液在几分钟内自输尿管口喷出,并且通过膀胱镜加以观察,确定损伤部位。修补时,可行输尿管插管,以避免损伤输尿管口。
4)术后停留导尿管至少10天以上,以保持保持膀胱排空,降低膀胱肌肉张力,促进伤口愈合。
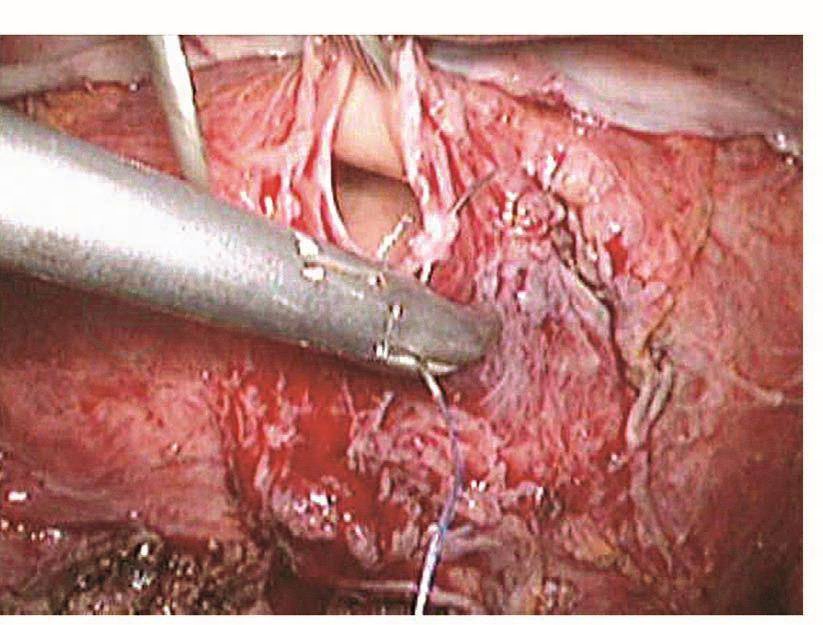
图103 膀胱裂口边缘进针
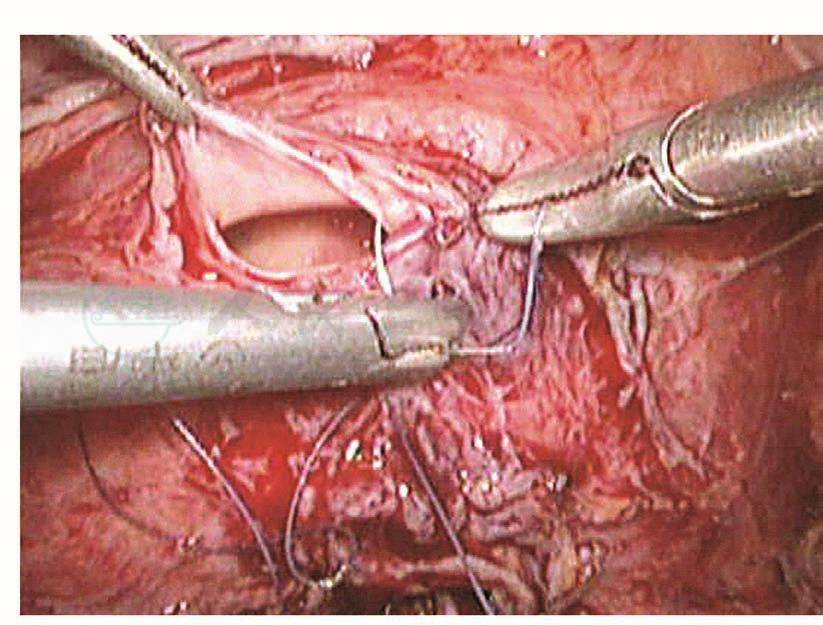
图104 膀胱黏膜前进针
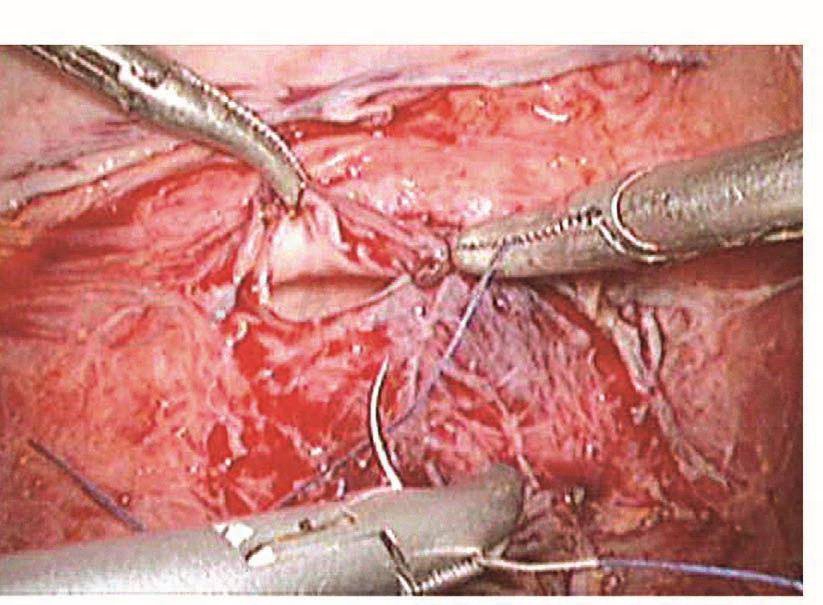
图105 裂口中间黏膜前进针
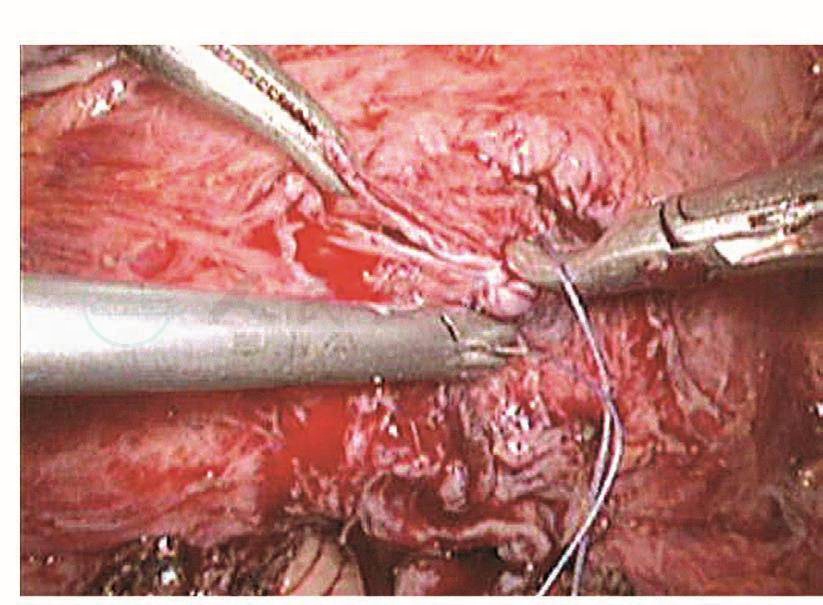
图106 缝合对侧黏膜层
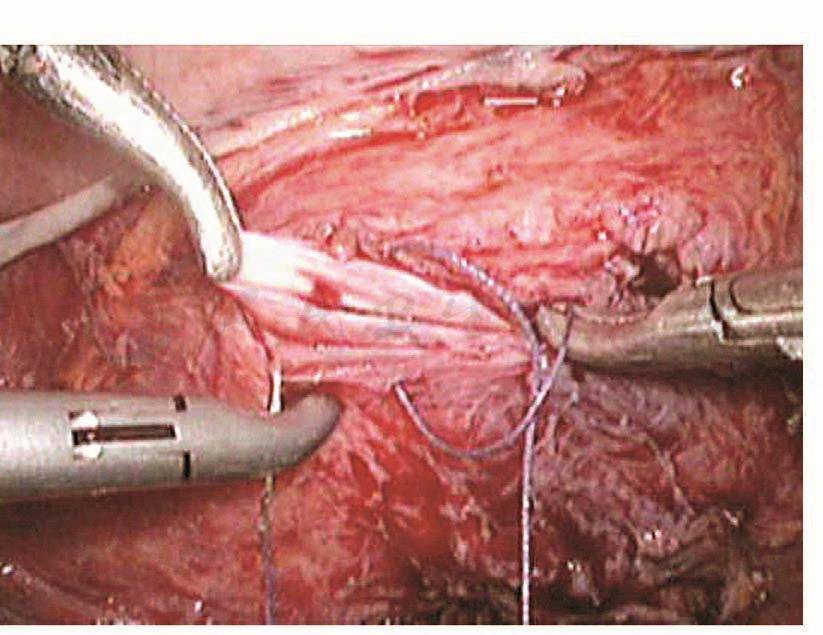
图107 缝合裂口对侧边缘
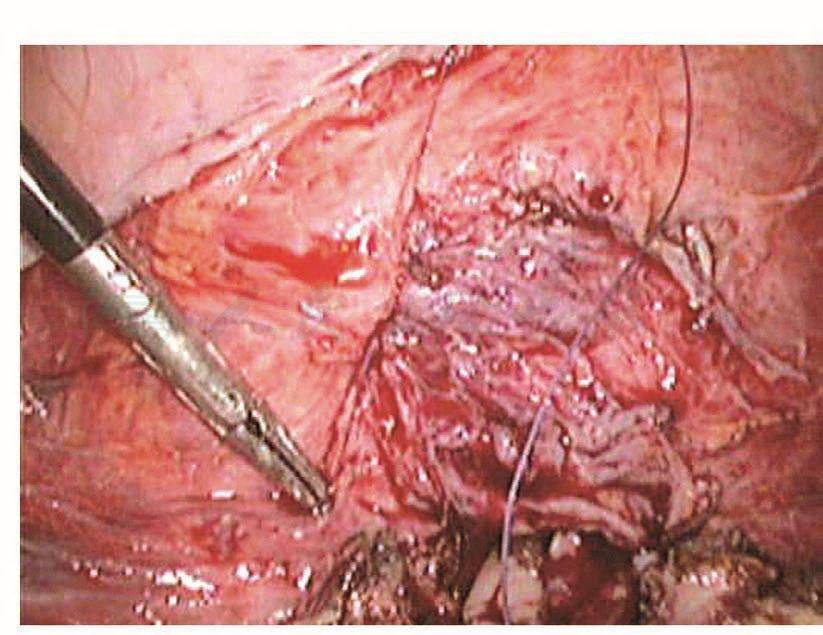
图108 封闭破裂口
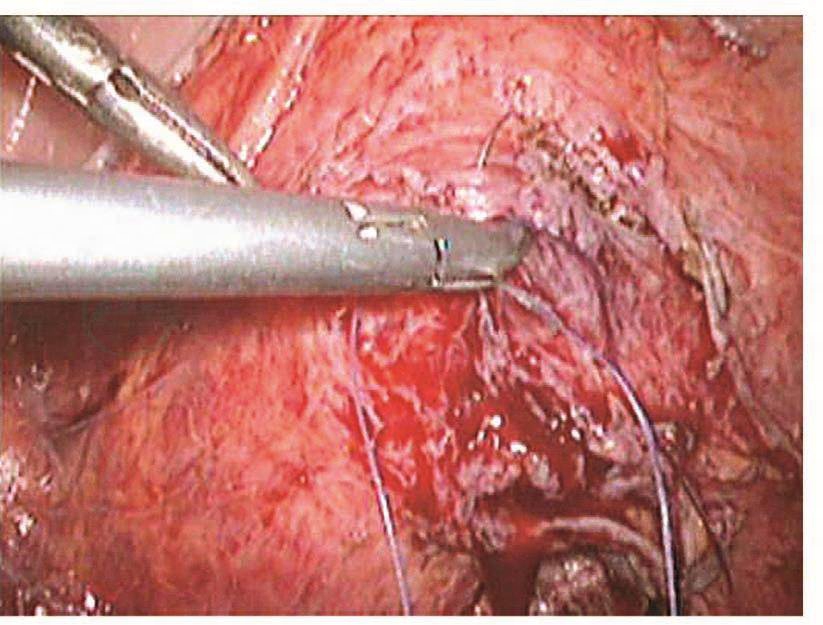
图109 缝合前浆肌层
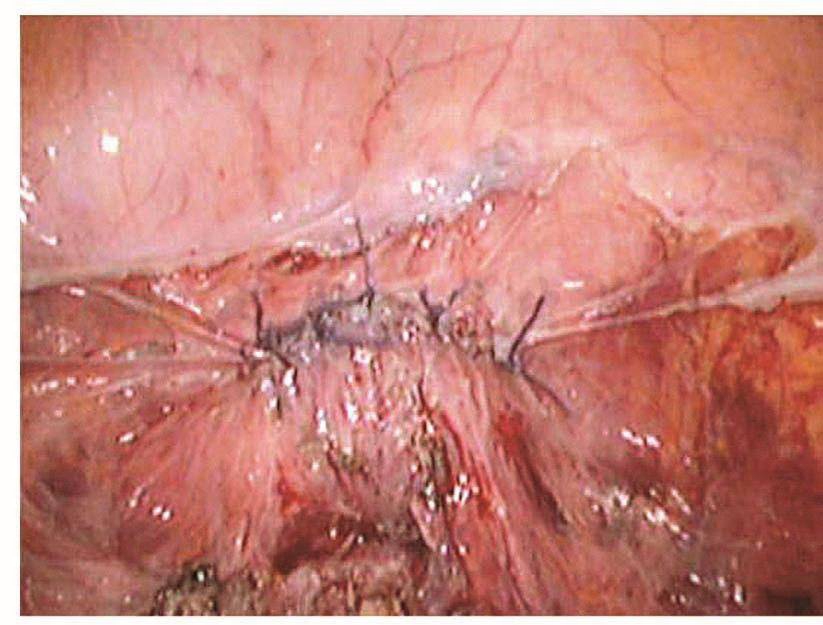
图110 修补后的创面
5)拔除导尿管后观察排尿情况及注意阴道分泌物的质与量,及时发现膀胱子宫瘘及膀胱阴道瘘。
(3)膀胱损伤预防
1)术组术中密切配合
可以减少损伤的发生。
2)观察尿袋颜色
结束手术前常规观察尿袋的量及颜色,如果发现尿液红色,排除膀胱受压后,必须考虑是否膀胱损伤,可以用膀胱镜检查予以排除。
3)膀胱镜检查(可用宫腔镜代替)
术中怀疑膀胱损伤而镜下无法辨认时,可以考虑通过检查膀胱黏膜是否完整、膀胱内是否有出血或血块,以判断膀胱是否损伤。
4)定点电凝膀胱壁出血点
膀胱宫颈间隙比较疏松,剪开腹膜反折很容易将膀胱推离到宫颈外口,一般不会损伤膀胱。但在膀胱壁电凝止血,如果操作不当,就会造成膀胱壁热损伤。或由于宫颈下段手术史导致膀胱粘连,分离时就有可能损伤膀胱。因此,在膀胱壁电凝止血时,必须看清出血点,用双极钳快速电凝出血点,“点到即止”,切不可对组织长时间、大范围电凝。在分离粘连的膀胱时,如果怀疑膀胱损伤,可以通过尿管灌注加入亚甲蓝的生理盐水300~500ml,使膀胱充盈,镜下观察是否有蓝色液体流出,判断膀胱是否损伤。
2.输尿管损伤处理与预防
在进行LTH手术中,最畏惧的就是输尿管的损伤。输尿管损伤部位最常见于输尿管膀胱连接部20~30mm或在盆腔边缘处。在子宫骶骨韧带区域使用电灼控制出血、烧灼子宫内膜异位症或用超声刀、PK刀、激光刀等器械分离盆腔粘连时,特别容易损伤输尿管。
(1)输尿管损伤原因
1)术中损伤
在有盆腔粘连的子宫切除手术中,最容易损伤输尿管。笔者早期在进行一例LTH时,由于盆腔粘连,右侧输尿管穿行于粘连带紧贴右侧子宫骶骨韧带,并附于子宫下段,在用超声刀锐性分离粘连组织过程中,发现一条索状组织有液体流出,仔细观察,始知损伤输尿管。另一例是子宫肌腺病行LTH术,由于粘连严重,手术极为困难,手术结束前详细检查各创面,没有发现输尿管损伤的任何迹象,术后3天,病人出现发热、尿少、并有腹膜炎症状,经IVP证实输尿管损伤,留置双J管3个月后痊愈。
2)缝合性损伤
缝合操作不规范,也会引起输尿管的损伤。笔者曾经遇一例LTH手术,术后第4天发现阴道水样分泌物,膀胱镜检查证实膀胱阴道瘘,寻找原因,主要是缝合阴道残端时过多过深。笔者会诊外院一例LTH手术后2个月腰部疼痛的患者,经过IVP检查,发现是输尿管梗阻导致肾积水,逆行插管顺利,没有停留双J管,一个月后又出现腰部疼痛,最后留置双J管3个月后痊愈。估计该例患者输尿管梗阻的原因是由于在缝合盆底腹膜时过度牵拉腹膜,使输尿管形成直角导致梗阻。
3)热损伤
输尿管热损伤无法预测,其后遗症却又十分严重。笔者所在单位有一例LTH患者,术后10天出现腰酸痛、低热、血WBC增高,腹部移动性浊音(+),B超扫描提示盆腔液性暗区120mm×120mm,IVP检查证实右侧输尿管瘘,损伤部位靠近膀胱入口,损伤长度25mm。复查原病例及翻看手术录像,估计是电凝子宫血管残端过程中引起的输尿管热损伤。
(2)输尿管损伤处理
1)保守治疗原则
按照泌尿外科的处理原则,如果输尿管损伤长度<5mm,可以插双J管支架进行保守性治疗,3个月后取出。
2)传统治疗原则
如果损伤长度>5mm,则需要手术处理。以往是先行暂时性肾盂造瘘下修补:根据笔者经验,如果术后15天内发现损伤,则可以直接采用腹腔镜下修补,可以减轻患者痛苦,缩短住院时间。该方法最关键的步骤是游离粘连的输尿管,因为,术后15天内组织开始出现明显的组织粘连。术前必须与患者及家属沟通并征得泌尿外科大夫同意后才进行手术。操作时,腹腔镜下探查盆腔,明确粘连程度及输尿管走向,分离粘连组织,暴露损伤的输尿管创面,从膀胱镜下插入导管,对合损伤面,用4-0的可吸收线在输尿管前、左、右三个方位各穿合一针。缝合时缝针从损伤口远端输尿管浆肌层进针,穿过黏膜层,再从近端黏膜层进针,穿出浆肌层,拉紧穿线,镜下打结。修补损伤面后,在膀胱镜下取出导管,再插入输尿管镜,明确输尿管通畅。然后,通过输尿管镜放进双J型支架,床边X线机明确双J管的位置,盆腔放置引流管,如果引流不多,48小时后取出。术后3个月在膀胱镜下取出双J管(图111~图116)。
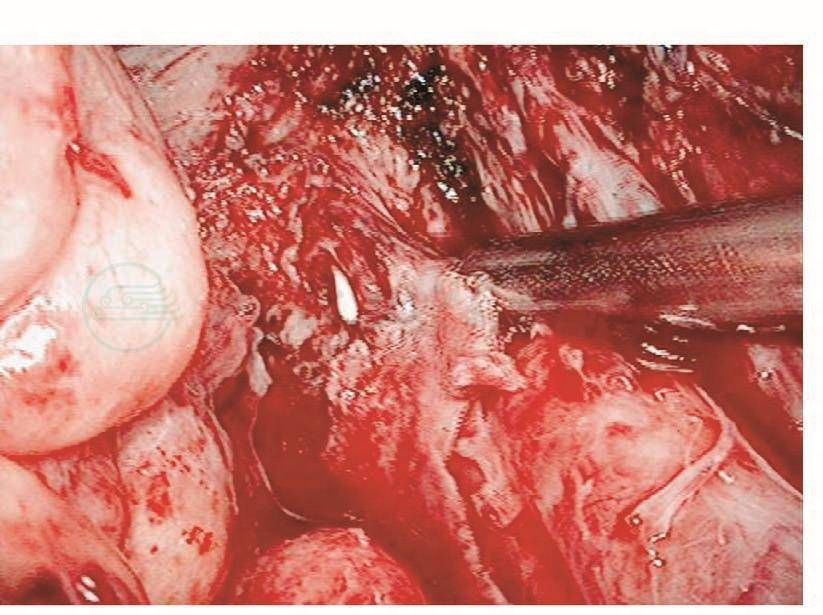
图111 明确输尿管损伤部位
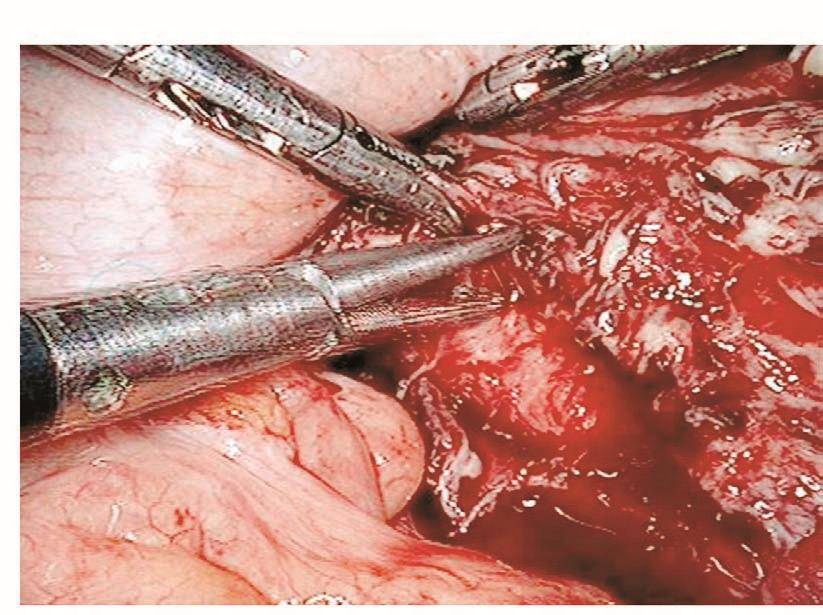
图112 游离输尿管
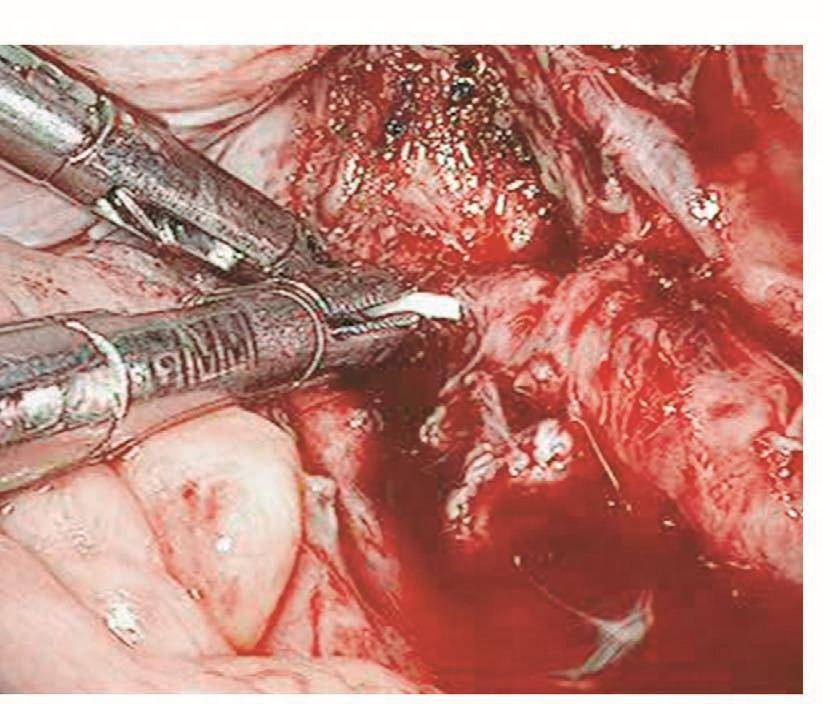
图113 将导管送进输尿管
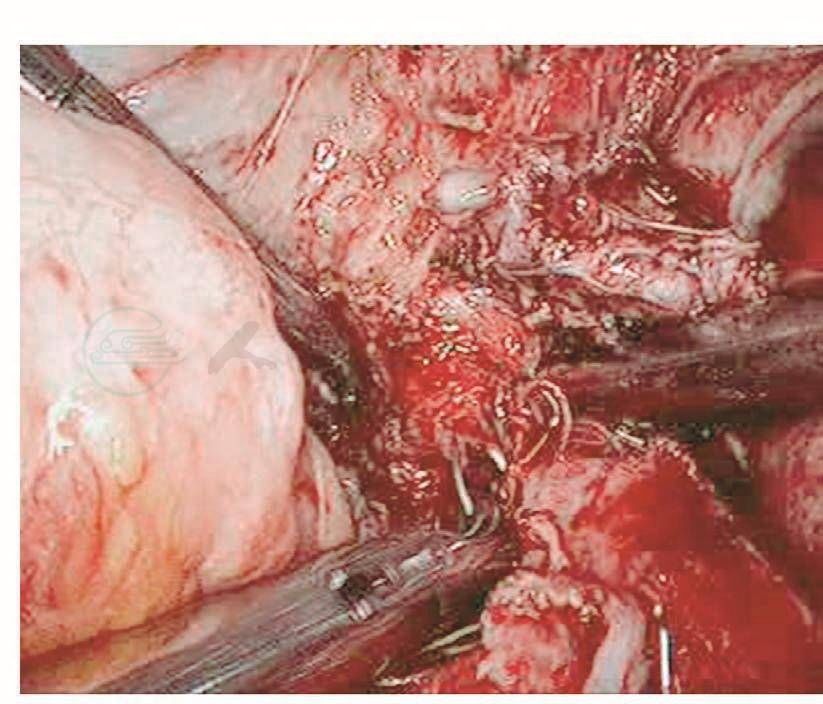
图114 吻合输尿管
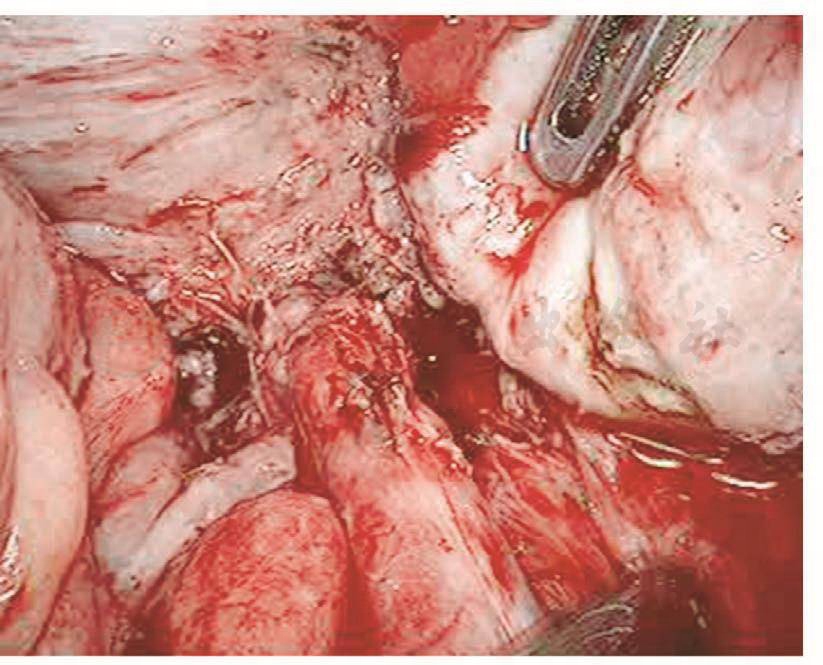
图115 修复后的输尿管
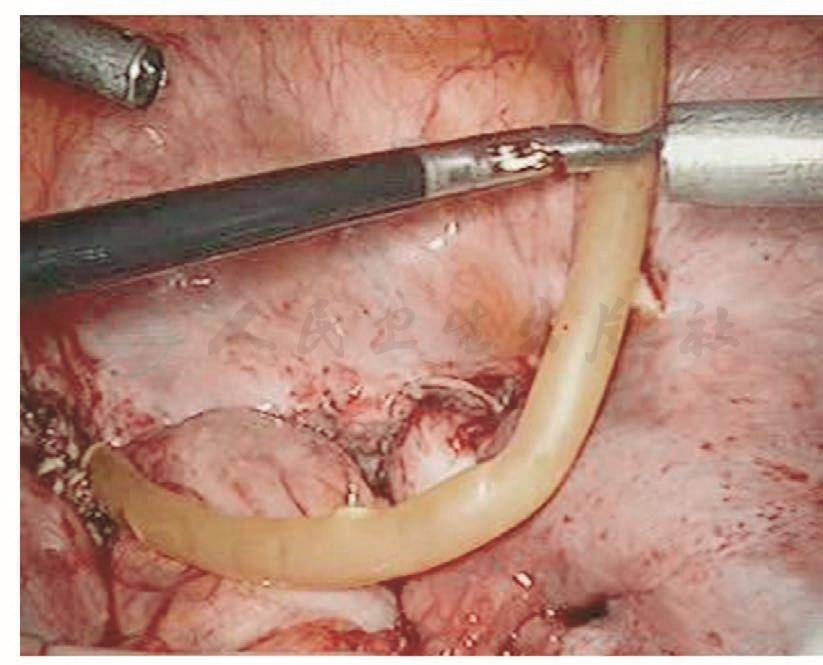
图116 放置引流管
(3)输尿管损伤预防
在没有严重盆腔粘连的LTH手术中,输尿管损伤主要发生在处理子宫血管时。尽管采用了各种各样的预防办法,输尿管损伤依然不可避免地发生,真令妇科内镜医师们望而生畏。其实,手术时只要谨慎、小心,输尿管损伤是可以降低到最少,甚至是完全可以避免的。
1)术前检查输尿管的蠕动
离断子宫血管前,提起离断的附件,拨开肠管,镜下寻找到盆壁腹膜后的条索状物,轻敲促其蠕动,根据蠕动方向判断其进入子宫颈管与子宫血管的距离,在输尿管上方至少20mm、或相当于子宫颈峡部用弯分离钳钳夹子宫血管,然后在分离钳的上方用双极钳电凝血管,再用剪刀、超声刀等将其离断。
2)必要时术中游离输尿管
对于严重的盆腔粘连,特别是子宫内膜异位症需要行LTH时,看清输尿管的解剖位置尤其重要,如果镜下无法确认输尿管的位置,必须打开阔韧带后叶,解剖出输尿管。有时候在输尿管正常行径的部位寻找,即使暴露了髂内外血管,消耗1~2小时,也无法看到输尿管的踪影,却原来发现输尿管与漏斗韧带黏在一起,或躲在子宫骶骨韧带的深处。所以,打开阔韧带后叶,在漏斗韧带的下方、骶骨韧带的外侧找不到输尿管时,就应该在上述的两个部位寻找,先游离输尿管,再进行手术。
3)术前插入输尿管导管:
估计手术困难,可以考虑术前插入输尿管导管,利于术中辨认,起到预防损伤的作用。
4)缝合阴道残端预防输尿管损伤:
由于输尿管的正常走向与子宫骶骨韧带相邻,在封闭阴道残端时,会把子宫骶骨韧带缝上,如果缝合部位偏高,并且接近盆腔侧壁,可能损伤输尿管。因此,缝合时,必须看清输尿管的解剖位置,缝合后也要检查输尿管的蠕动部位与缝线的距离,确保输尿管的正常解剖。
5)膀胱镜检查:
如果术中无法确认输尿管是否损伤,可以考虑在结束手术前进行膀胱镜检查,观察输尿管出口的喷尿情况。膀胱镜下先找到膀胱黏膜,在膀胱底部找到突出的部位,此处即为膀胱三角区,输尿管出口位于其两侧。有时候输尿管蠕动的间隔比较长,必要时可以静脉注射呋塞米20mg,促进输尿管蠕动、喷尿。如果观察到两侧输尿管出口正常蠕动并有喷尿,说明输尿管没有断裂性损伤,但不能排除热损伤(图117~图120)。
图117 膀胱三角区
图118 左侧输尿管出口
图119 右侧输尿管出口
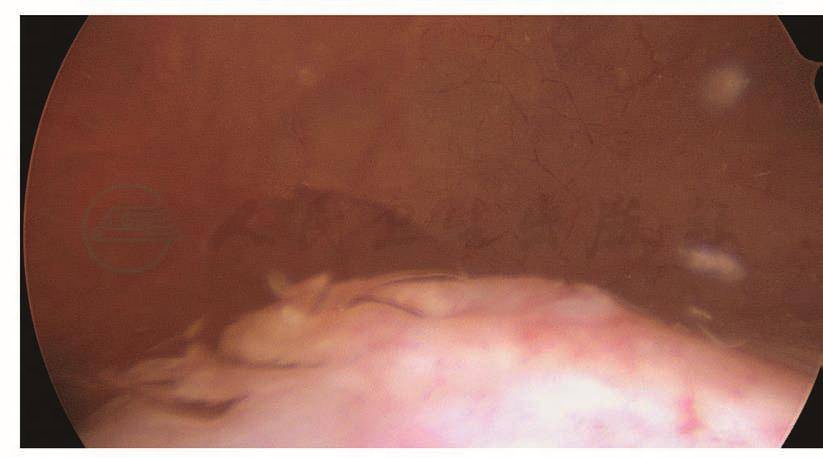
图120 输尿管出口喷尿
3.肠管损伤
多发生在术者镜下操作技术不熟练、解剖关系不清所致。肠管损伤包括小肠、乙状结肠和直肠损伤,损伤类型可以是撕裂伤、烧伤(电凝、激光)、Veress针、腹腔镜套管、辅助套管等损伤。以往腹部手术史、肠胀气、肠道炎症性疾病等都是危险因素。撕裂损伤常常在腹腔镜手术时即确诊,而烫伤常在手术以后,应予重视。腹腔镜手术松解粘连时,钝性剥离肠管往往容易导致肠管损伤。故对于合并有子宫内膜异位症、盆腔炎或盆腔粘连的患者,分离致密粘连或组织层次不清楚时最好采用锐性而不用钝性剥离。
4.残留卵巢综合征
主要发生在切除子宫并保留卵巢的患者。术后由于卵巢肿大可出现腹部隐痛、腰酸、性交痛等症状。腹腔镜检查常可见到卵巢因周围粘连而固定,有的卵巢下垂于后穹隆或附着于阴道残端,或因血运改变而发生囊性蜕变。如果手术时注意保持卵巢血运,防止感染,该并发症多数可以避免。缝合盆底腹膜时最好采用连续缝合,将卵巢裸露于腹膜之外并保持在原来的解剖位置,应避免将卵巢组织连同圆韧带、固有韧带、输卵管峡部等缝成一团或向下牵拉而使卵巢下垂或附于阴道残端上。不缝合盆底腹膜对于减少术后残留卵巢综合征也有所裨益。