 去看看
去看看


早在1885年Regnand和Loge首先发现了迷走神经对胃酸分泌的刺激作用。Pavlov的实验研究证实切断迷走神经可使狗的胃酸分泌减少75%以上,这一结果为迷走神经切断术治疗溃疡病奠定了理论基础。1904年,他为此荣获诺贝尔奖。1901年Jaboulay首次实施迷走神经干切断术。1917年Duceschi第一次明确指出切断迷走神经干可以减低胃酸的分泌,故建议用其治疗溃疡病。1922年Latarjet等详细地研究了胃的神经分布。但由于迷走神经干切断术术后溃疡复发率较高,临床效果不满意,而逐渐被弃用。直到1943年Dragstedt等研究了胃的分泌生理及迷走神经对酸度产生的作用以后,迷走神经切断术治疗十二指肠溃疡病才又恢复了它的生命力。但因迷走神经干切断术后存在较高的胃潴留和腹泻及溃疡复发率,同时附加胃引流术又破坏了幽门功能,易导致术后倾倒综合征、胆汁反流等并发症发生。Jackson和Ksson于1948年首先介绍了选择性胃迷走神经切断术(selective gastric vagotomy)治疗十二指肠溃疡病,由于只切断迷走神经的胃分支而保留肝支和内脏支,从而使术后腹泻发生率下降,但仍需附加胃引流术,效果并未改善。而迷走神经切断加胃窦切除术,虽然有效降低溃疡复发率,但又不可避免地造成了胃切除术后的营养障碍。为了防止上述并发症,1967年Holle和Hart提出了高选择性迷走神经切断术(highly selective vagotomy)。1970年 Johnston和 Amdrup先后介绍了不附加引流术的高选择性迷走神经切断术,或称壁细胞迷走神经切断术(parietal cell vagotomy),也有人称选择性近端胃迷走神经切断术(selective proximal vagotomy),使十二指肠溃疡的外科治疗又进入了一个新的阶段。由于手术设计比较合理,仅切断胃的壁细胞迷走神经支配,而不改变胃的正常功能,手术安全,手术死亡率极低,手术后遗症和并发症少,因此迅速引起外科医师的重视。目前在欧美国家高选择性迷走神经切断术已完全取代了胃大部分切除术,成为治疗十二指肠溃疡病的首选术式。
迷走神经解剖:迷走神经在纵隔内分成许多小分支环绕食管周围,进入腹腔时形成左右两主干。左右迷走神经在食管前后形成食管神经丛。在食管下段,此神经丛又相互吻合成前后迷走神经干,沿食管下行,向下穿过膈的食管裂孔进入腹腔。前迷走神经干在贲门水平分为肝支及前主胃支。肝支支配肝胆系统,经肝胃韧带前叶走行达肝门,同时又分出2~3支至幽门。前主胃支亦称胃前Latarjet神经,其直径为0.2~0.5mm左右。此神经干距胃小弯侧胃壁约0.5~2.0cm,在胃小弯侧中段原位测量该支胃壁之间距离,保持在1.0cm左右占92%,但有8%却紧贴胃小弯缘的胃壁下行。胃前神经沿胃小弯下行过程中向胃壁发出若干前胃支,一般4~6条分支,平均5条分支,再分成多条小支,这些分支均在血管的浅面,消失于胃前壁浆膜肌层中。在靠近角切迹处呈扇形分出数条小分支入胃窦部前壁,状似鸦的足趾,称为鸦爪神经,支配胃窦的运动。 后迷走神经干在贲门稍下方分出腹腔支和后主胃支,称为胃后Latarjet神经。直径为1.1~3.0mm左右,后迷走神经干发出一较粗的分支到腹腔神经丛称为内脏支,分布到小肠、右半结肠、胰十二指肠。胃后Latarjet神经位于小网膜后叶沿胃小弯后壁下行,在胃小弯侧中段原位测量该支和胃壁之间距离,保持在1.2cm左右者占89%,仅11%紧贴胃小弯缘的胃壁下行,在下行过程中向胃后壁发出5~7条分支,平均6条分支;在角切迹处呈鸦爪型分支,分布于胃窦部后壁。后迷走神经干在分出Latarjet神经前可发出1~2小分支分布到食管胃底(His角)和胃短血管之间,在迷走神经切断术中易被遗漏,造成溃疡病复发,故被称为罪恶神经。由后迷走神经干分出分支经腹腔神经丛沿胃大弯侧供应胃体部和迷走神经前干的肝支在肝门附近分出一分支沿胃十二指肠动脉下行,随胃网膜右动脉分布于胃大弯侧支配胃体部(胃体酸分泌区),这一分支约占51%。只有彻底切除这些神经纤维,才能有效地降低胃酸。迷走神经前后干在分出前后Latarjet神经前均有发出分支分布到食管下段肌层,并在肌层下细小神经纤维交织成网,支配着酸的分泌。壁细胞迷走神经切断术中要求食管下段游离至少5~7cm,对减少术后溃疡复发至关重要(图1)。神经干(支)通过膈的食管裂孔平面与食管的位置关系(图2)。迷走神经干(支)的宽度:神经干(支)的形态多为卵圆形或扁平形,其宽度亦不同。以神经通过食管裂孔平面为准,前干(支)宽0.5~2.0mm者占80%,后干宽1.1~3mm者占75.6%。胃窦支进入胃壁处距幽门为5~8.5cm,平均6.7cm±0.8cm。胃小弯侧的窦体组织学分界距幽门为5.5~8.5cm,平均为7.5cm±0.9cm。
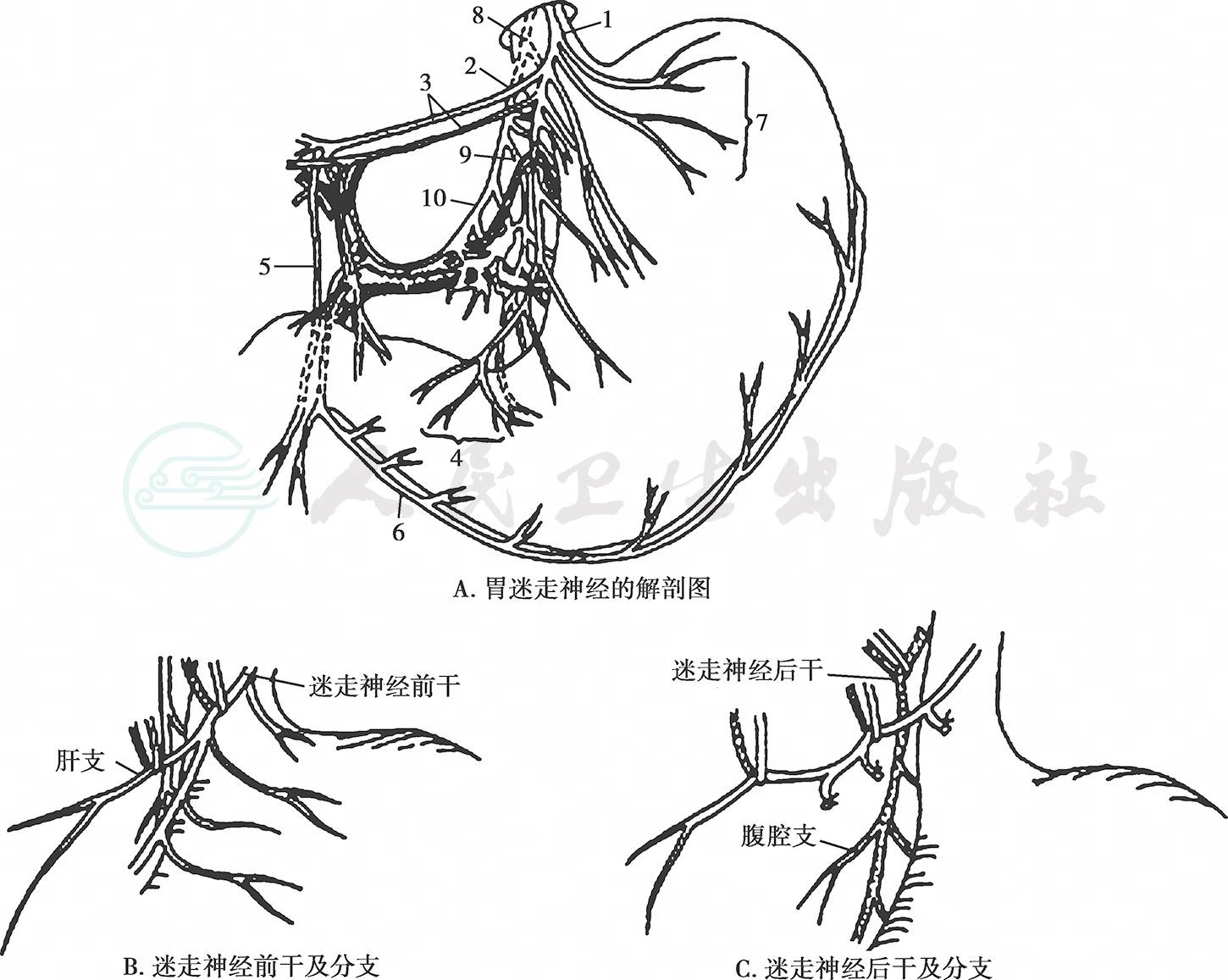
图1 胃迷走神经的解剖
1.迷走神经前干;2.胃前支;3.肝支;4.前鸦爪支;5.幽门支;6.Rosati神经支;7.罪恶支;8.迷走神经后干;9.胃后支;10.腹腔支
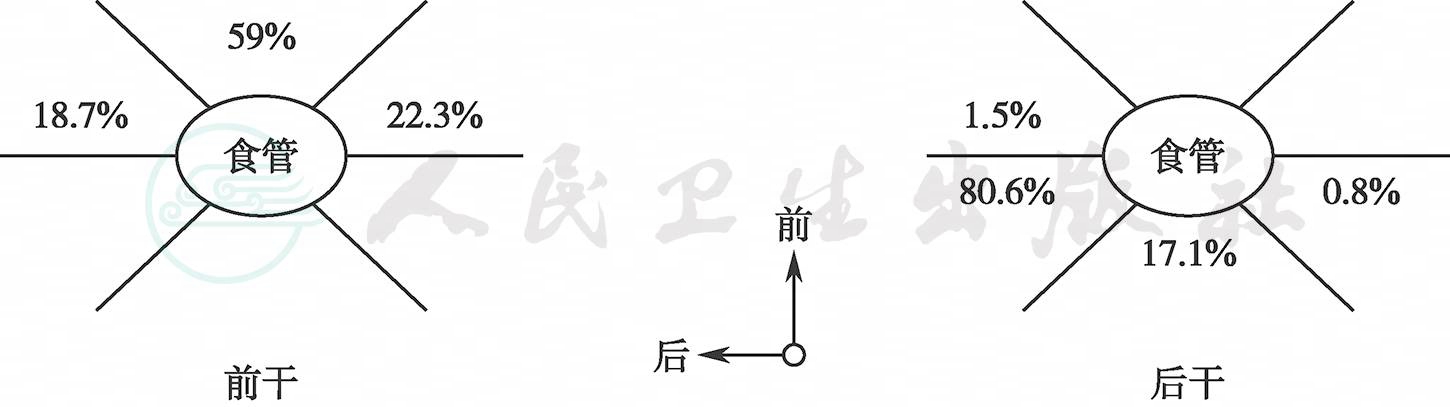
图2 胃迷走神经的解剖
神经干(支)通过膈的食管裂孔与食管的位置
目前对无并发症的慢性十二指肠溃疡,经过内科系统药物治疗,大部分患者可治愈,这已得到医师的公认。慢性十二指肠溃疡经胃镜确诊,并经内科系统药物治疗6个月以上,溃疡症状未消失者;虽经内科系统治疗,但溃疡反复复发者;顽固性疼痛性十二指肠溃疡;十二指肠溃疡伴有高胃酸状态者,应考虑施行手术。
十二指肠溃疡并发急性穿孔到手术的最佳时间窗,原则是穿孔到手术时间一般不应超过8小时,手术对患者的安全性大,另外,腹腔污染不重,年龄在70岁以下,无严重心、肺疾病。十二指肠溃疡急性大出血手术指征;在内科住院治疗期间发生急性溃疡大出血,伴有严重休克,经内科序贯止血,出血不能控制,患者能承受手术者,应及早进行手术为宜。
1.食管穿孔
文献报道发生率低于0.5%。主要是在分离食管贲门部时,因麻醉不满意,显露不好,解剖不清误伤食管,或因切断穿入食管肌层的神经支时造成的损伤。所以在小网膜前后叶未游离切断前,最好不要过早解剖食管周围。另外,在游离解剖食管下段时,麻醉一定要满意,手术野显露要清楚,在直视下游离是可以避免损伤食管的。穿孔发生后,如能在术中及时发现并当即缝合修补,预后较好。若食管穿孔被遗漏,将会引起非常严重的纵隔炎。
2.胃小弯侧胃壁缺血性坏死和穿孔
发生率约为0.2%,死亡率高达50%。胃小弯侧胃壁缺血性坏死,虽是较少见的并发症,但危险性大,死亡率高。发生的原因系由于胃小弯侧前后壁2cm左右胃组织的血运,来源于胃左、胃右动脉发出的终末分支。其局部黏膜下无丰富的吻合支,所以小弯区本身就存有潜在的缺血区域。迷走神经切断时将小弯侧肌层裸露,去除血管支,迅速减低了胃黏膜的血流量,从而容易发生缺血性坏死。为此,在迷走神经切断后一定要把胃小弯侧解剖面的裸区行浆肌层包埋缝合,使其腹膜化,亦可避免小弯侧缺血坏死或穿孔。坏死穿孔发生的时间最早于手术后第3天,最晚于手术后第6天,一旦发生应及时开腹引流,早期争取施行胃次全切除术,而穿孔修补死亡率较高。
3.脾脏损伤
发生率约为2.5%。由于术中操作不慎,损伤脾脏是迷走神经切断术常见的并发症。脾脏损伤多发生在游离贲门左侧神经分支时,或由于手术过程中过度牵拉胃大弯侧造成胃脾韧带和脾膈韧带张力突然增大,导致韧带附着部位的脾被膜撕裂。所以在操作时,术者左手应从胃食管后壁拖住胃脾韧带上缘,分离应细心,用力应均匀,避免过度牵拉。一旦发生脾损伤,应尽量保全脾脏,可用无损伤针线深缝,加吸收性明胶海绵衬垫,轻轻对拢打结,一般缝1~2针即可。如修补失败才考虑脾切除。
4.出血
据文献报道发生率为0.3%~0.8%。主要原因为术中解剖迷走神经切断结扎其分支时,常有许多伴行的血管,这些血管来自胃左、胃右动静脉,到达胃壁时形成终末支,沿胃壁分离神经时易损伤伴行的血管支,极易缩入胃壁引起出血。另外,由于手术中血管结扎不妥,可因术中牵拉、抓捏胃壁或术后胃蠕动使血管结扎线脱落。常见部位在食管周围、胃左动脉上行支、小网膜缘及胃小弯侧胃壁等处。所以,胃壁侧血管应行贯穿缝扎,止血应仔细彻底,术终应认真检查。术后一旦发生出血,视病情变化来决定是否再次手术止血。
5.吞咽困难
这是迷走神经切断术后常见的并发症,尤以壁细胞迷走神经切断术后较为常见,其发生率可高达40%。正常人贲门以上5cm范围食管环肌增厚形成括约肌,平时它保持张力性收缩状态,其余食管节段皆松弛。当吞咽时,蠕动波向下经食管推移食物前进,收缩波前的舒张波可使贲门松弛开放,将食物挤入胃内。正常人食物停留在贲门口约1~3秒。由于食管下段1/3纯属迷走神经支配,迷走神经完全切除后,短时间内使食管下段的蠕动力和贲门的舒张力减弱,因此当患者术后开始进半流食尤其是进干食以后,易发生吞咽困难,多发生在术后第一次进干食时,继之连续多次发生,当一进干食就预示将出现噎的症状,患者心理上出现紧张。所以当患者术后开始进食时,首先向患者指出进食注意要点,应小口进食、稀干搭配、细嚼慢咽,只要患者注意,通常是可以避免的。这一并发症是暂时性的,多数患者在术后2~4周逐渐消失,只有极少数患者症状严重,持续时间达3个月后缓解,无需手术治疗。
6.胃潴留
迷走神经干切断或选择性迷走神经切断术未加引流者发生率约达20%,如加引流者则发生率降至5%。壁细胞迷走神经切断术后很少发生胃潴留。但如术中损伤了Latarjet神经及其终末支,则会出现胃排空障碍。严重者需再次手术行胃窦切除。一旦发生潴留应给予持续胃肠减压、输液和维持营养治疗。经钡餐造影证实无机械性幽门梗阻后,可以给予拟副交感神经药物氨甲酰胆碱,以加强胃的蠕动。其用法是0.25mg,皮下注射,每6小时一次,经48小时以后改为0.5mg口服,每日4次,继续使用48~72小时。经过较长时间耐心的保守治疗,绝大多数病例症状会逐渐消失。
7.腹泻
迷走神经干切断后腹泻发生率为20%~65%,加幽门成形者为20%~25%。选择性迷走神经切断术后发生率为15%以下,而壁细胞迷走神经切断术后很少有腹泻发生。腹泻发生的原因可能是:迷走神经的肝支被切断后胰腺功能下降,胰酶分泌减少;腹腔支被切断后小肠失去迷走神经支配,肠蠕动加快及胆汁酸吸收不良;附加胃引流术或胃窦切除术使幽门功能丧失。腹泻常于术后数周或数月才出现。一般腹泻不重,多为暂时性或间歇性,随着时间的推移逐渐好转或消失。最好选择壁细胞迷走神经切断术而尽量不选择迷走神经干切断术或选择性迷走神经切断术。
8.胆石症
据文献报道迷走神经干切断胆石症发生率为22.8%,选择性迷走神经切断术胆石症发生率为2%左右。壁细胞迷走神经切断术后几乎不发生胆石症。切断了肝支后引起胆囊张力下降,内容滞留,胆囊增大,排空不良,加之胃潴留,食糜排出频率降低,致使胆囊收缩素的分泌减少,胆囊收缩力减弱,影响胆囊排空,可能增加胆汁淤滞,再加上钙盐沉着等产生化学变化均是形成结石的因素。
9.复发性溃疡
迷走神经切断术后的复发性溃疡发生率文献报道差异悬殊。一般认为,迷走神经切断加胃窦切除术后的溃疡复发率低于迷走神经切断加引流术后,高选择性迷走神经切断术后溃疡复发率明显高于前者,而扩大壁细胞迷走神经切断术后溃疡复发率又低于后者。近年来,由于手术方法的不断改进、完善,手术经验的日益丰富以及手术医师技术水平的提高,迷走神经切断术后溃疡复发率进一步降低,从20世纪70年代末的10.1%,至80年代初至中期的9.1%,而到90年代初中期,溃疡复发率已下降至8.8%左右。
溃疡复发的原因,目前认为,支配壁细胞的迷走神经切断不彻底,使胃酸分泌量没有降到临界水平以下,是造成术后溃疡复发的主要原因。其他原因可能有:①解剖学因素:迷走神经的分布和变异,一是易损伤迷走神经干和Latarjet神经,二是易造成迷走神经切断不全;②食管远端的解剖,当食管远端解剖不足3cm时,溃疡复发率高达22%,而将食管全周径剥光5~7cm切断所有沿食管壁的迷走神经纤维时,溃疡复发率下降至3%,甚至无溃疡复发,食管远端解剖长度与术后溃疡复发有密切关系;③胃大弯侧胃体区和胃底区均有前后迷走神经干分出支配酸分泌区的分支,这些神经纤维不彻底切除,会造成抑酸不足,也是非常重要的溃疡复发原因;④手术医师的技术水平、经验和熟练程度与术后溃疡复发有直接关系。
复发溃疡的处理:大多数可经内科药物治疗愈合,仅有极少数患者药物不能控制时才考虑再手术。再次手术探查寻找被遗漏的迷走神经分支再切断,另一种是施行创伤较小的胃窦切除术,其疗效较好。经PVC手术后的复发溃疡者,其胃酸分泌实验证实基础酸和最大酸分泌量均稍高,但均未超过十二指肠溃疡病者水平,所以应用H2受体阻滞剂治疗其溃疡迅速愈合,并容易控制。同时也应注意幽门螺杆菌存在与否,在应用H2受体阻滞剂同时,也不能忽视对幽门螺杆菌药物的使用,这对已治愈后的溃疡复发也是重要的。