 去看看
去看看


完成甲状腺手术后,全面检查创口,确认无异物或出血点,以等渗盐水冲洗创口。放平两肩或垫高头部。褥式缝合被切断的颈前肌群(图2A),撤去有齿止血钳后结扎。在术侧气管旁置乳胶片引流,经胸锁乳突肌前缘至皮肤切口引出体表。逐层间断缝合颈深筋膜、颈阔肌和皮肤。可用皮肤缝线固定引流片(图2B、C)。胸骨劈开处一般不放引流,因甲状腺功能亢进症或甲状腺癌而手术者,应放置引流管(图2D~F)。
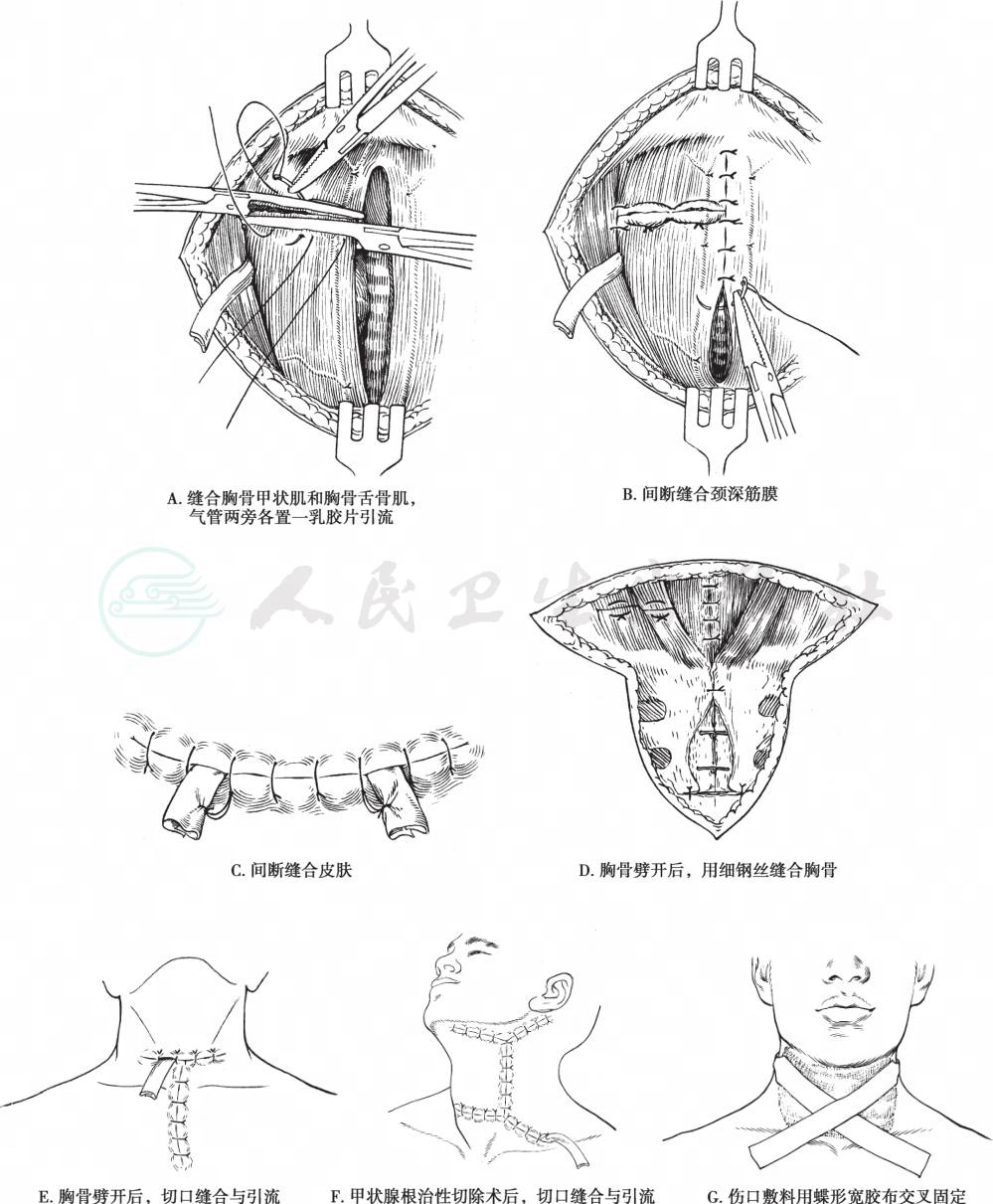
图2 甲状腺手术切口缝合与引流
1.呼吸困难
原因及处理如下。
(1)伤口内出血:
多发生在术后24~48小时内,常见原因包括:术中止血不彻底或术后剧烈咳嗽、呕吐使甲状腺血管结扎线脱落;对较常出现的甲状腺下动脉变异未有警惕而处理不当;残留甲状腺断面渗血不止;亦可能因切断甲状腺前肌群止血不彻底致肌肉断面或肌间出血;大量输入抗凝血药导致凝血机制障碍,从而引起创面渗血。因颈前区空间小及颈深筋膜的封闭作用,如果引流不畅,即使积血50ml都可能引起气管压迫症状,超过100ml可明显压迫气管引起呼吸困难或窒息。如发现伤口引流血液量多且持续不止或无引流物、颈部肿胀或皮下淤血、进行性呼吸困难或窒息并发绀,立即检查伤口,果断拆除缝线,清除积血,进行血管处理,必要时行气管切开术。持续吸氧。
(2)喉头水肿及呼吸道分泌物阻塞:
多发生在术后24小时内。与麻醉及手术对气管刺激有关。气管内插管麻醉尤其是反复插管可造成喉头损伤;手术操作不细致,对气管及其周围组织刺激可加重喉头水肿并使呼吸道分泌物增多;加之患者原有呼吸系统疾病未很好控制及术后畏痛不敢咳嗽以排出呼吸道分泌物,均可造成呼吸道阻塞。轻者可及时吸氧、雾化吸入,鼓励并协助排痰,适量短期使用氢化可的松,重者需及时行气管切开术。
(3)气管软化、塌陷:
多因巨大甲状腺肿、重度甲亢或甲状腺癌长期压迫气管,使气管软骨环变薄、弹性减弱甚至消失,术前在甲状腺及周围组织支撑下尚可维持呼吸道通畅,腺叶及峡部被清除后,软化的气管壁随呼吸活动而塌陷,造成气道阻塞导致窒息。术中发现时应将软化气管被膜悬吊于胸锁乳突肌或颈前肌上,严重者应及时行气管造口导管置入术支撑塌陷的气管环,或行气管切开术。2~4周后气管腔复原后拔除导管。
(4)气管痉挛:
是少见的严重并发症。与气管受强烈刺激或原有支气管哮喘、交感神经兴奋型患者术后用普萘洛尔有关。可突发呼吸极度困难、发绀、明显喉鸣及三凹征等症状,应立即给氧及紧急气管切开,吸净呼吸道分泌物,给予强力气管扩张喷雾剂及地塞米松10mg静脉推注,以降低应激反应,缓解气管痉挛。
2.神经损伤
(1)喉返神经损伤:
分暂时性和永久性两种。前者因术中牵拉或挫夹神经、血肿或组织压迫神经或解剖神经过长引起缺血所致。轻者术后2周可恢复,重者需3~6个月才可自行恢复。后者因神经被结扎或切断所致,需进行结扎松解或神经重建术。如常规显露喉返神经的技术不成熟,而又没有配置神经监测设备,可考虑使用颈丛麻醉,可在术中随时了解患者发声情况,如有改变应立即查找原因,或松解结扎缝线解除压迫,如神经被切断应找出神经两断端予以吻合。单侧喉返神经损伤后导致同侧声带麻痹呈外展状态。双侧喉返神经损伤致双侧声带麻痹则立即发生严重呼吸困难和窒息,应立即行气管切开术。长期不能拔管者,考虑择期行杓状软骨移位术或声带固定术,使声门开放以维持呼吸道通畅。
(2)喉上神经损伤:
喉上神经内侧支损伤使喉部黏膜感觉消失、会厌反射消失,在饮水或进流质饮食时常引起误吸及呛咳,甚至导致吸入性肺炎。喉上神经外侧支损伤因环甲肌瘫痪致声带松弛,引起声调降低、发声无力、讲话易疲劳。暂时性麻痹经神经营养药物、氢化可的松及局部理疗等治疗,多可逐步适应或恢复。
3.甲状腺危象
是甲状腺功能亢进症病情急剧加重的表现,发生率虽已较低,却仍是死亡率较高的并发症之一。多在术后36小时内出现中枢神经、心血管及胃肠系统功能紊乱症状:惶恐烦躁,脉搏加快超过120次/分,血压升高,发热39℃以上,呕吐水泻,谵妄甚至昏迷。少数患者因并发肾上腺皮质功能衰竭而出现反应迟钝、淡漠、无力、嗜睡、低体温、心率慢等淡漠型甲状腺危象,尤应警惕。在密切观察中发现先兆时立即同时进行下列治疗:
(1) 口服复方碘溶液1~3滴或用10%碘化钠溶液10ml溶于10%葡萄糖溶液500ml内持续静脉滴注。
(2) 氢化可的松200~400mg或地塞米松10~20mg于5%葡萄糖生理盐水100ml中静脉滴入,必要时重复,随病情逐渐递减。
(3) 在心电监护下,使用肾上腺素能受体阻滞药如普萘洛尔5~10mg于葡萄糖液内静脉滴注,调整脉速后,继以口服,有哮喘或心衰者禁用。有心衰症状,应对症用药。
(4) 在使用氢化可的松的同时加用物理降温,必要时可加用冬眠药物。
(5) 监测并及时纠正水、电解质和酸碱失衡,以葡萄糖为主同时补充水溶性维生素类尤其是B族维生素。
(6) 鼻导管给氧,氧流量 2~5L/min。
经综合治疗,一般36~72小时好转,1~4天恢复。
4.甲状旁腺功能减退
常见原因是术中损伤了供应甲状旁腺的血运或因两个以上甲状旁腺被切除所致。分暂时性和永久性两类。近年有报道不同疾病行甲状腺次全切除以上手术,其术后暂时性低钙抽搐发生率有明显差异。甲亢组比甲状腺癌组发生率高,可能与甲亢性骨营养不良性改变及降钙素术后改变均引起血钙降低或围术期应用某些药物影响钙的吸收和利用有关。
症状多在术后1~3天出现,少数可在术后数小时即出现因低钙引起的神经肌肉应激性增高和精神症状:发作早期为乏力、胸闷,面部、口唇及肢端麻木;血钙降至1.7~1.9mmol/L及血磷升高至1.92mmol/L以上时可发生手足抽搐,典型表现为疼痛性肌肉痉挛,手部强直性收缩,双腕及掌指关节强直性屈曲,指间关节伸直,拇指内收,每次发作数分钟至十多分钟,严重者可发生全身性痛性痉挛,以四肢抽搐为主;发作间歇期神经肌肉对刺激的应激性仍增高,低钙击面征(Chvostek征)阳性。患者意识始终清醒,可出现精神紧张、悲观、恐惧、焦虑及情绪不稳等精神症状。
早期口服钙剂,低钙抽搐一旦出现立即静脉推注10%葡萄糖酸钙10ml可及时缓解症状,以后静脉滴注10%葡萄糖酸钙10ml 2~3次/日,控制抽搐使之不发作后,口服钙剂并逐渐减量,同时给予维生素D。症状持久或严重者可使用二氢速固醇,一般口服该药3~10ml/d,3~4天后根据血钙恢复情况渐减至维持血钙正常无抽搐。顽固者可行甲状旁腺移植术。
5.甲状腺功能亢进复发
常在术后2~5年发生。原因可因原发病而异。原发性甲状腺功能亢进症术后复发多因甲状腺体残留过多所致,亦有因锥体叶未切除、甲状腺上、下动脉未结扎引起。结节性甲状腺肿并甲亢的术后甲亢复发因忽略甲状腺肿病因,机体仍处于持续缺碘状态,而甲状腺体的切除增加甲状腺素的不足使促甲状腺素代偿性增多,刺激甲状腺体过度增生而致;垂体性甲亢的术后复发则是未治疗垂体肿瘤所致。
临床均表现为典型的甲亢症状,但多较轻。以非手术治疗及病因治疗为主,使用抗甲状腺药物或核素碘治疗多能控制。仅在腺体肿大明显有压迫症状才考虑再手术治疗,但并发症发生率增高,需注意。对部分突眼症明显者,除注意保护眼睛避免感染或外伤外,尚无有效治疗方法,有待专科的理论和治疗的进一步研究。
6.甲状腺功能减退
多发生在甲状腺双侧全切除或双侧大部切除后,因残留腺体过少不能代偿或残留腺体血液供应不足而致。典型临床症状可在术后近期出现,亚临床或暂时性甲状腺功能减低则可不典型或无临床症状,而实验室检查血清甲状腺素低于正常或血清促甲状腺素增高。典型症状表现为乏力、怕冷、食欲减退、表情淡漠、反应较迟钝、性欲减退。查体可见心率减慢、体温偏低、基础代谢率低等,后期可见皮肤干燥、毛发脱落,胫前或面部出现黏液水肿,严重者可引起心脏黏液水肿和心包积液、心功能降低和心音减弱等症状。如不治疗,症状可逐渐加重。实验室检查血清T3、T4,血清促甲状腺素及基础代谢率中有1项以上异常,诊断可确立。术后随访应注意症状和实验室检查,及时采用药物替代治疗,可选用甲状腺片30~60mg/d或左甲状腺素钠(L-甲状腺素钠)100μg/d,根据临床效果调整用量至症状完全消失并无甲亢表现、血清促甲状腺素水平正常后维持该治疗剂量。