1.诊断作用
通过检查骨髓细胞增生程度、细胞组成及其形态学变化、流式细胞术检查、分子生物学检查(基因)、细胞遗传学检查(染色体)、造血干细胞培养、寄生虫和细菌学检查等协助临床诊断。
2.其他作用
观察某些恶性血液病疗效和通过检测骨髓预后基因判断预后,还可为骨髓移植提供骨髓。
1.各类血液病的诊断和全身肿瘤性疾病是否有骨髓侵犯或转移。
2.原因不明的肝、脾、淋巴结肿大及某些发热原因未明者。
3.某些传染病或寄生虫病需要骨髓细菌培养或涂片寻找病原体,如伤寒杆菌的骨髓培养及骨髓涂片寻找疟原虫和利-杜小体、组织胞浆菌。
4.诊断某些代谢性疾病,如戈谢(Gaucher)病,只有骨髓找到Gaucher细胞,才能最后确定诊断。
5.观察恶性血液病如急性白血病、骨髓增生异常综合征(myelodysplastic syndromes,MDS)中的难治性贫血伴原始细胞增多型(refractory anemia with excess blasts,RAEB)、多发性骨髓瘤、有骨髓侵犯的淋巴瘤等的治疗反应;通过检测骨髓预后基因判断预后。
1.血友病及有严重凝血功能障碍者,当骨髓检查并非唯一确诊手段时,不宜进行此种检查,以免引起局部严重迟发性出血。
2.骨髓穿刺局部皮肤有感染。
凝血功能障碍是最主要的禁忌,血小板减少不是骨髓穿刺的禁忌。
按操作规程,一般无并发症。可能的并发症如下。
1.穿刺部位出血
经局部按压后出血能被控制。
2.穿刺部位红肿
对症处理。
3.穿透胸骨内侧骨板,伤及心脏和大血管
很罕见,但非常危险!这是胸骨穿刺时用力过猛或穿刺过深发生的意外。因此,胸骨穿刺时固定穿刺针长度很重要,一定要固定在距针尖约1cm处,缓慢左右旋转骨髓穿刺针刺入,且开始用力一定要轻,特别是对老年骨质疏松者和多发性骨髓瘤患者。需由高年资或主治级别以上操作者进行。
4.穿刺针被折断在骨内
很罕见,常由于穿刺针针头进入骨质后操作者摆动过大;或在穿刺过程中,由于骨质坚硬而难以达到骨髓腔时,强行进针所致。为了防止穿刺针被折断,穿刺针针头进入骨质后不要摆动过大;穿刺过程中,如果感到骨质坚硬而难以达到骨髓腔时,不可强行进针。若穿刺针被折断在骨内,可请外科处理。
1.穿刺点局部解剖特点
(1)髂后上棘穿刺部位骨髓腔大,骨髓量多,穿刺容易成功,特别是为骨髓移植提供大量骨髓时,常首先将此部位作为穿刺点。
(2)髂前上棘穿刺部位易于固定,操作方便,无危险性,但骨髓成分次于髂后上棘。
(3)胸骨穿刺部位骨髓液含量丰富,但胸骨较薄(胸骨外板厚仅1.33mm,髓腔7.5mm),其后方为大血管和心脏,穿通胸骨会发生意外。
2.骨髓穿刺成功的标志
(1)按照骨髓穿刺技术常规操作,顺利完成穿刺。
(2)抽取骨髓液时患者有短暂锐痛。
(3)骨髓液中可见淡黄色骨髓小粒。
(4)骨髓涂片中杆状核与分叶核粒细胞的比例大于血片中杆状核与分叶核粒细胞的比例。
(5)骨髓涂片中可见巨核细胞、浆细胞和网状细胞等骨髓特有的细胞(图5和图6均提示为骨髓穿刺成功的骨髓片)。
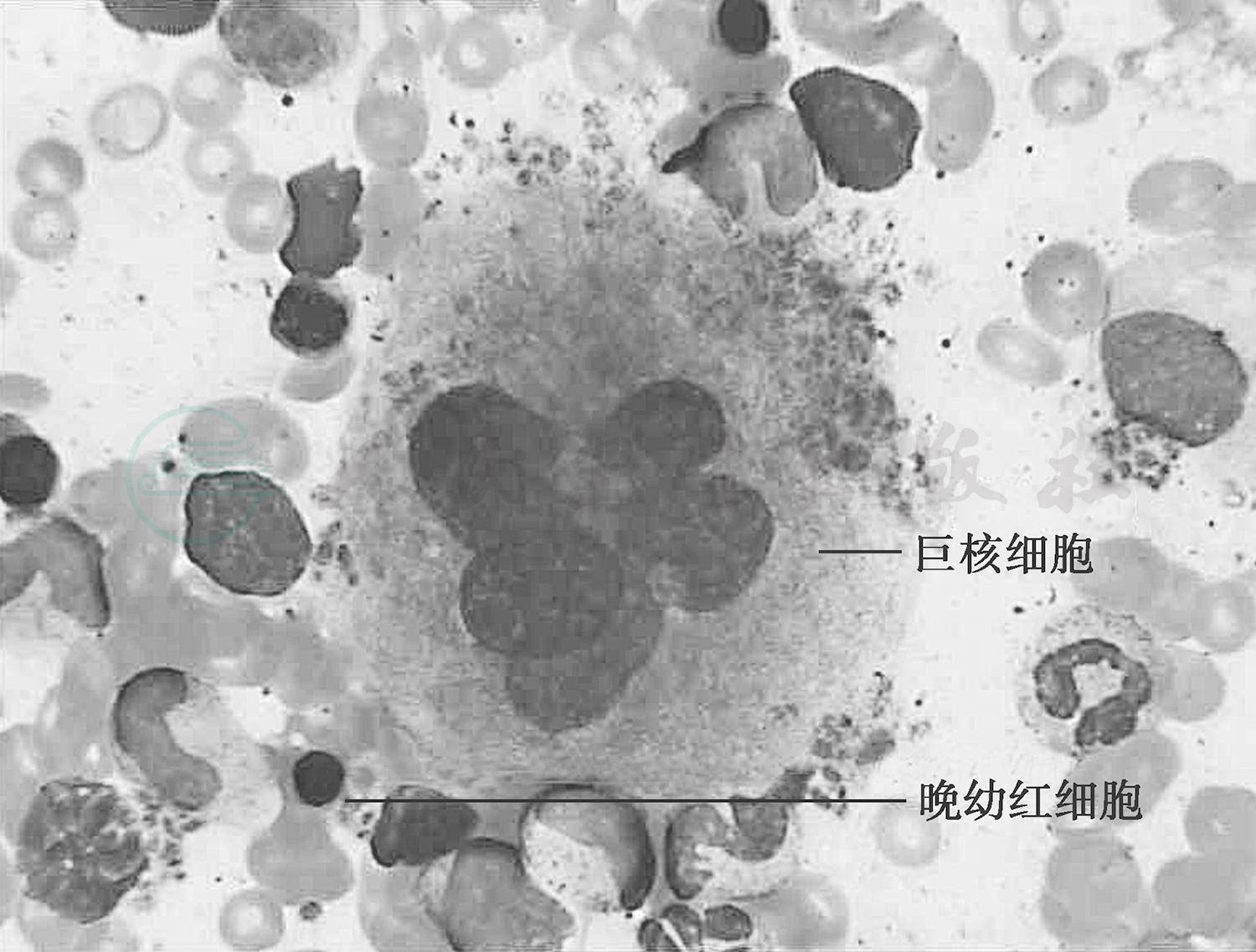
图5 骨髓涂片中见巨核细胞
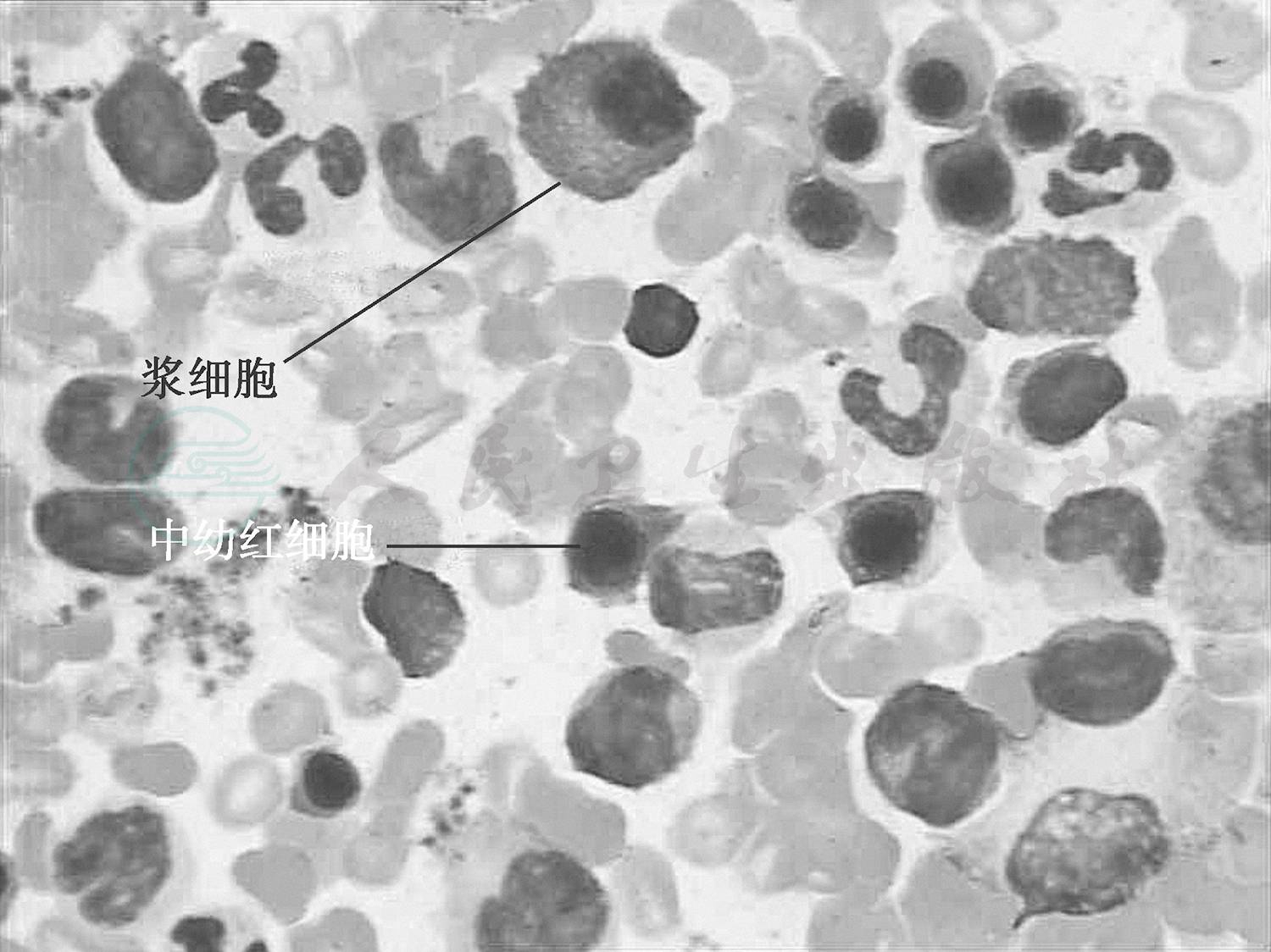
图6 骨髓涂片中见浆细胞
3.制片技术
(1)当骨髓液抽取过多可能有血液稀释时,为尽量减少稀释,制片时可采取如下两种措施之一:①将骨髓液迅速滴于倾斜载玻片的上方,任其稀释的血液下流,用上方留下的骨髓液制片;②将骨髓液迅速滴于水平放置的载玻片上,迅速用注射器回吸过多稀释的血液,再用剩余的骨髓液制片。
(2)合格而规范的骨髓片要求达到有头、体、尾三部分(图7中有两张骨髓涂片:A涂片有明显的头、体、尾三部分,为合格骨髓片;B涂片只有头、体,而未推出尾部分,这样势必在相当于尾的部分造成骨髓细胞堆积,染色后难以辨认,为不合格骨髓片),涂片厚薄应适宜,即估计骨髓细胞增生极度活跃时,涂片要薄,增生低下或重度低下时,涂片要厚。
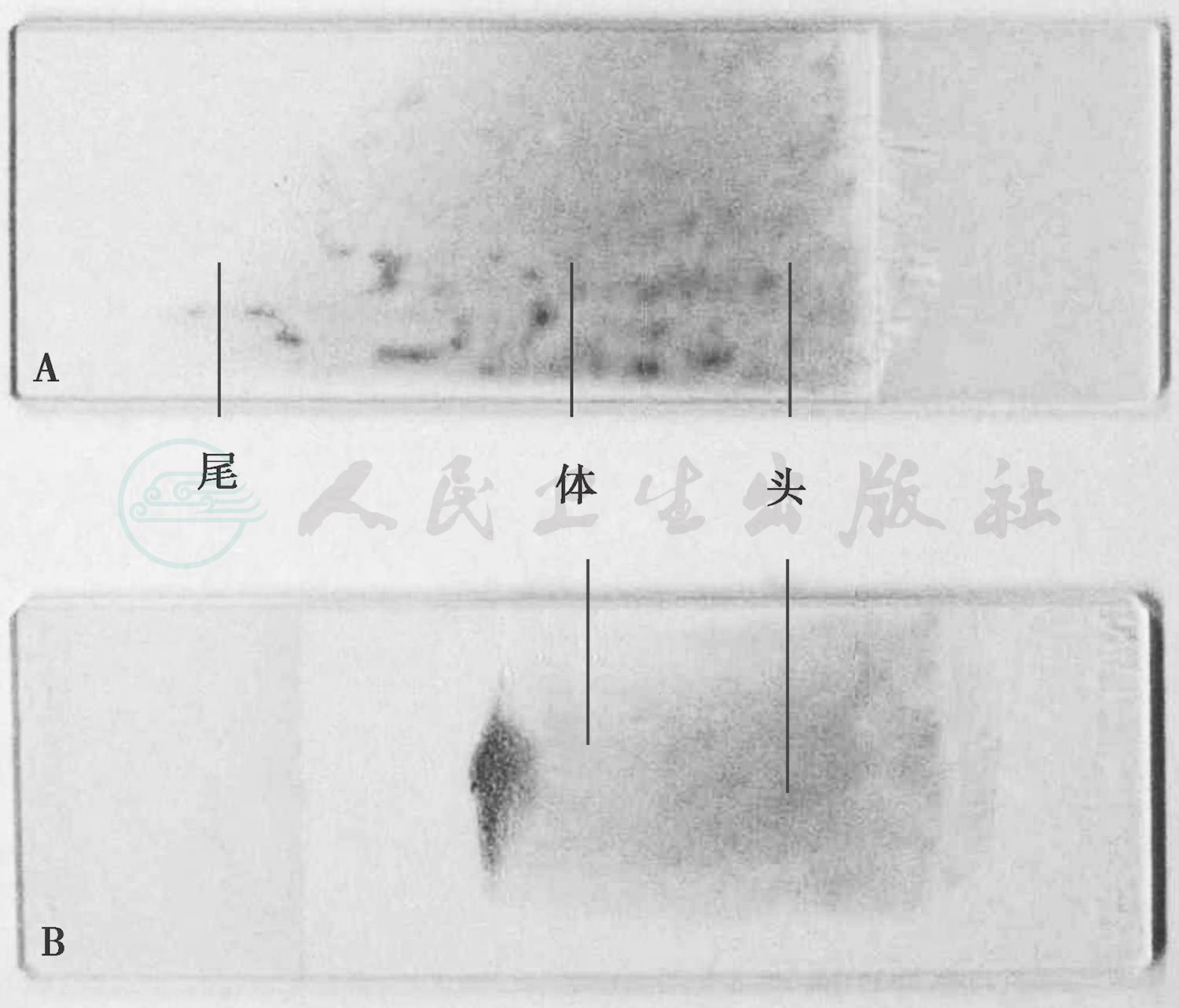
图7 骨髓涂片
A.满意涂片;B.不满意涂片













