 去看看
去看看


常规采用横断面、矢状面扫描,根据病变部位辅以冠状面成像,常用SE序列T1WI及FS T2WI,也可采用快速自旋回波序列(Turbo-SE,FSE)及梯度回波序列(FLASH),水抑制成像(FLAIR)用的较多(图1),脂肪抑制技术(图2)会选择性使用。检查时一般横断面采用8~10mm层厚,矢状及冠状面4~5mm层厚,垂体或听神经病变多选用2~3mm层厚。增强扫描采用静脉团注法注入Gd-DTPA,剂量为0.1~0.2mmol/kg。
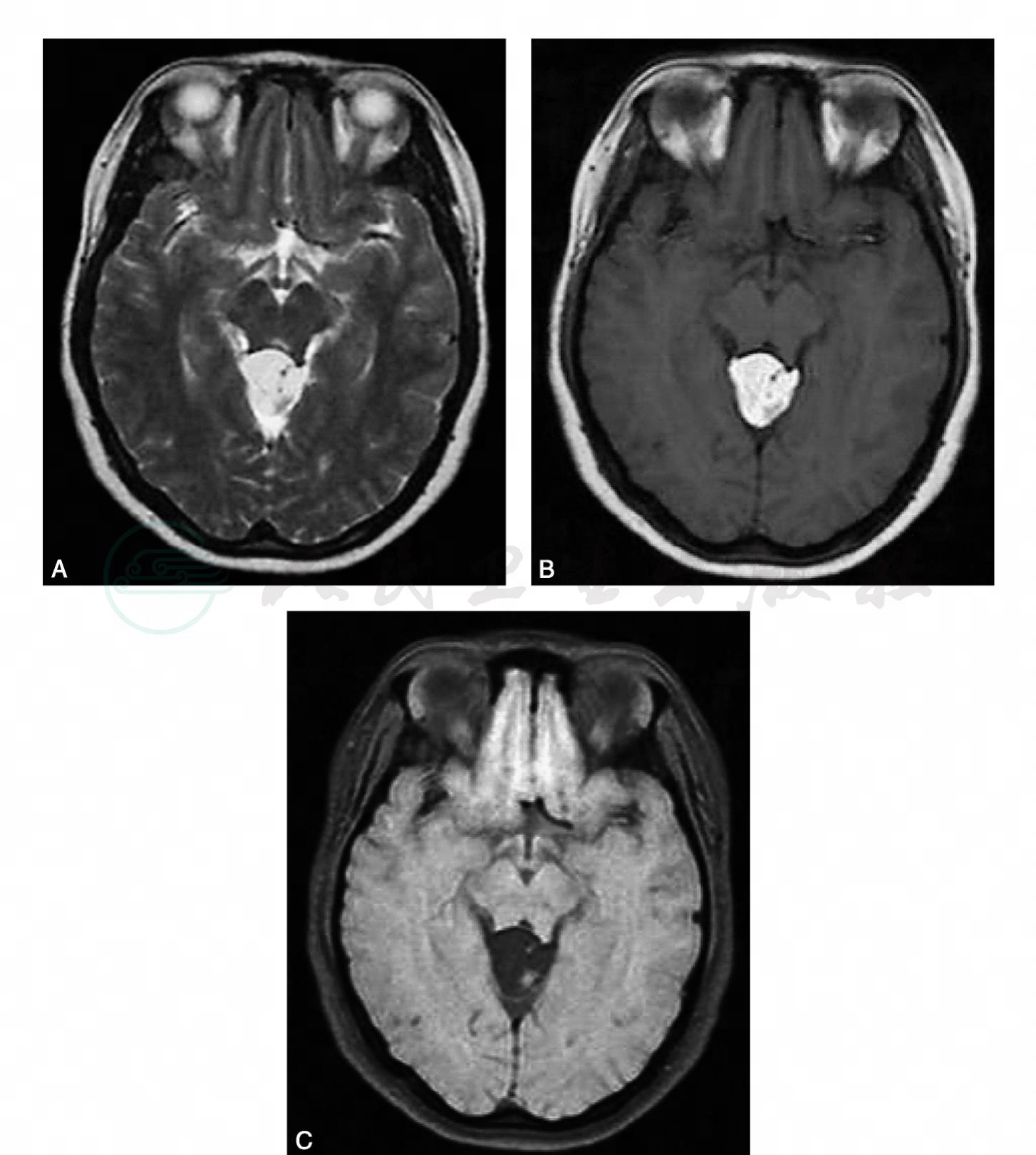
图1 MR脂肪抑制像
四叠体区脂肪瘤,横轴位:A.T1WI;B.T2WI;C.脂肪抑制像,见病变呈短T1、长T2信号,脂肪抑制像上脂肪组织被抑制呈低信号
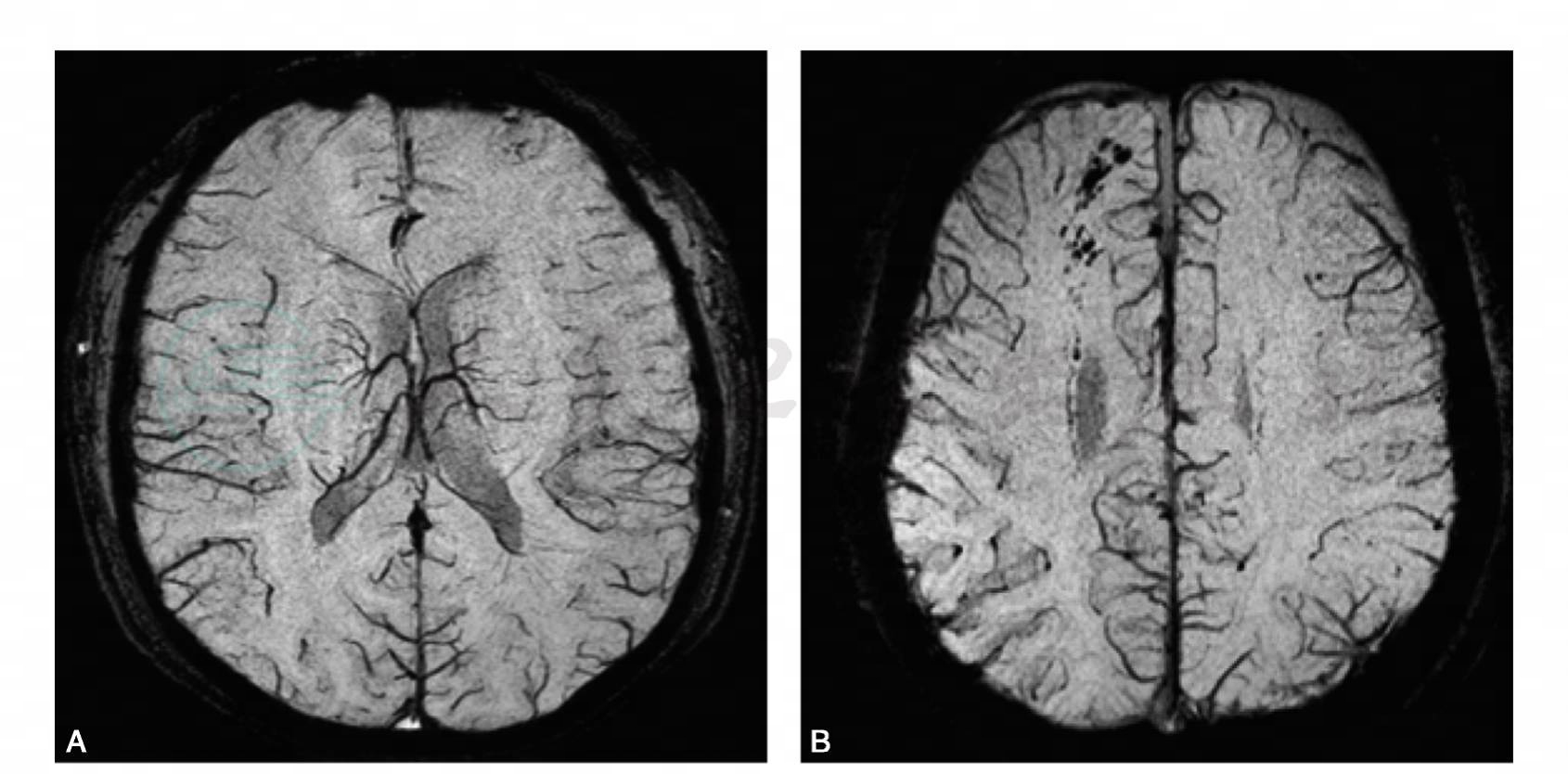
图2 脑部SWI影像
A.正常轴位SWI图像;B.SWI图示右侧半卵圆中心前方有条索状低信号区(出血灶)
1. 颅脑外伤。
2. 脑血管疾病,脑梗,脑出血。
3. 颅内占位性病,良恶性肿瘤。
4. 颅脑先天性发育异常。
5. 颅内压增高、脑积水、脑萎缩等。
6. 颅内感染。
7. 脑白质病。
8. 颅骨骨源性疾病。
1. 装有心脏起搏器或带金属植入物者。
2. 使用带金属的非磁共振兼容的各种抢救用具而不能去除者。
3. 术后体内留有金属夹子者;检查部位邻近体内有不能去除的金属植入物。
4. MRI对比剂有关的禁忌证:严重心、肝、肾功能衰竭禁用对比剂。
5. 早期妊娠者(3个月内)的妇女应避免MRI扫描。
6. 幽闭恐惧症患者。
1.平扫
适用于绝大多数颅脑病变。MRI显示大脑灰白质对比明显优于CT,T1WI上解剖结构显示较好,T2WI上发现病变敏感,FLAIR像较T2WI发现病变的敏感性更高,脂肪抑制序列图像常用于颅内含脂病变,对于小病灶如垂体微腺瘤需采用高分辨率MR成像。
2.SWI
用于脑血管畸形、脑出血、脑外伤、脑瘤、顺磁性物质沉积等中枢神经系统病变诊断,尤其对于细小静脉、小出血灶和神经核团解剖结构的显示具有较大的优势(图3)。

图3 脑部SWI影像
A.正常轴位SWI图像;B.SWI图示右侧半卵圆中心前方有条索状低信号区(出血灶)
3.增强MRI用于鉴别病变与正常组织、病变与水肿,显示微小病变如垂体微腺瘤及小转移灶,了解病变的血供情况及血-脑屏障的破坏程度。增强扫描可提供更多的诊断信息,为病变定性诊断提供依据。
4.MRA及MRV主要采用TOF法和PC法(图4、图5)。常用于脑血管病的筛查,如脑血管变异,脑动脉狭窄、闭塞,脑动脉瘤、动静脉畸形和静脉窦血栓等,也可用于显示肿瘤与血管的关系。
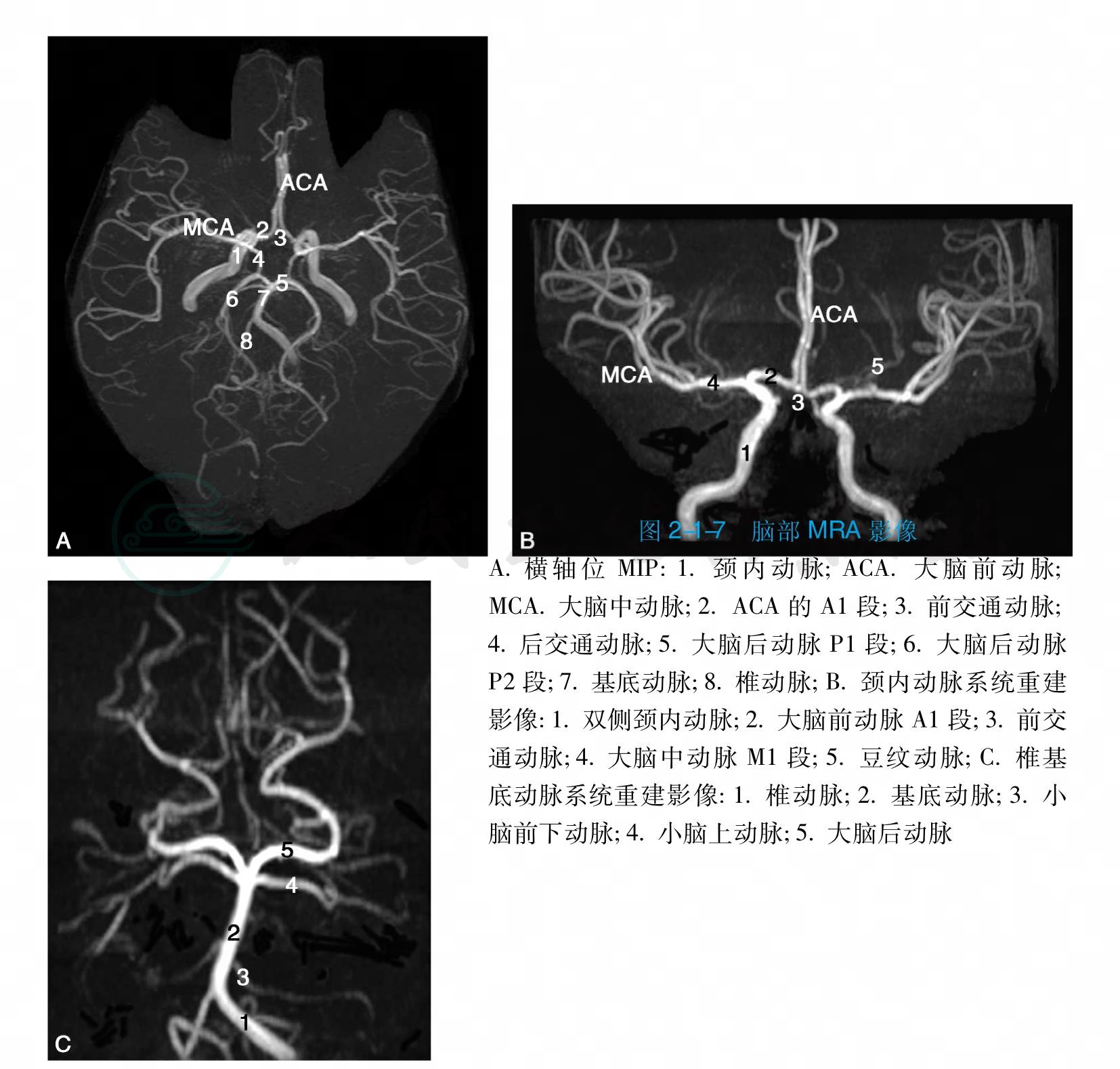
图4 脑部MRA影像
A.横轴位MIP:1.颈内动脉;ACA.大脑前动脉;MCA.大脑中动脉;2.ACA的A1段;3.前交通动脉;4.后交通动脉;5.大脑后动脉P1段;6.大脑后动脉P2段;7.基底动脉;8.椎动脉;B.颈内动脉系统重建影像:1.双侧颈内动脉;2.大脑前动脉A1段;3.前交通动脉;4.大脑中动脉M1段;5.豆纹动脉;C.椎基底动脉系统重建影像:1.椎动脉;2.基底动脉;3.小脑前下动脉;4.小脑上动脉;5.大脑后动脉
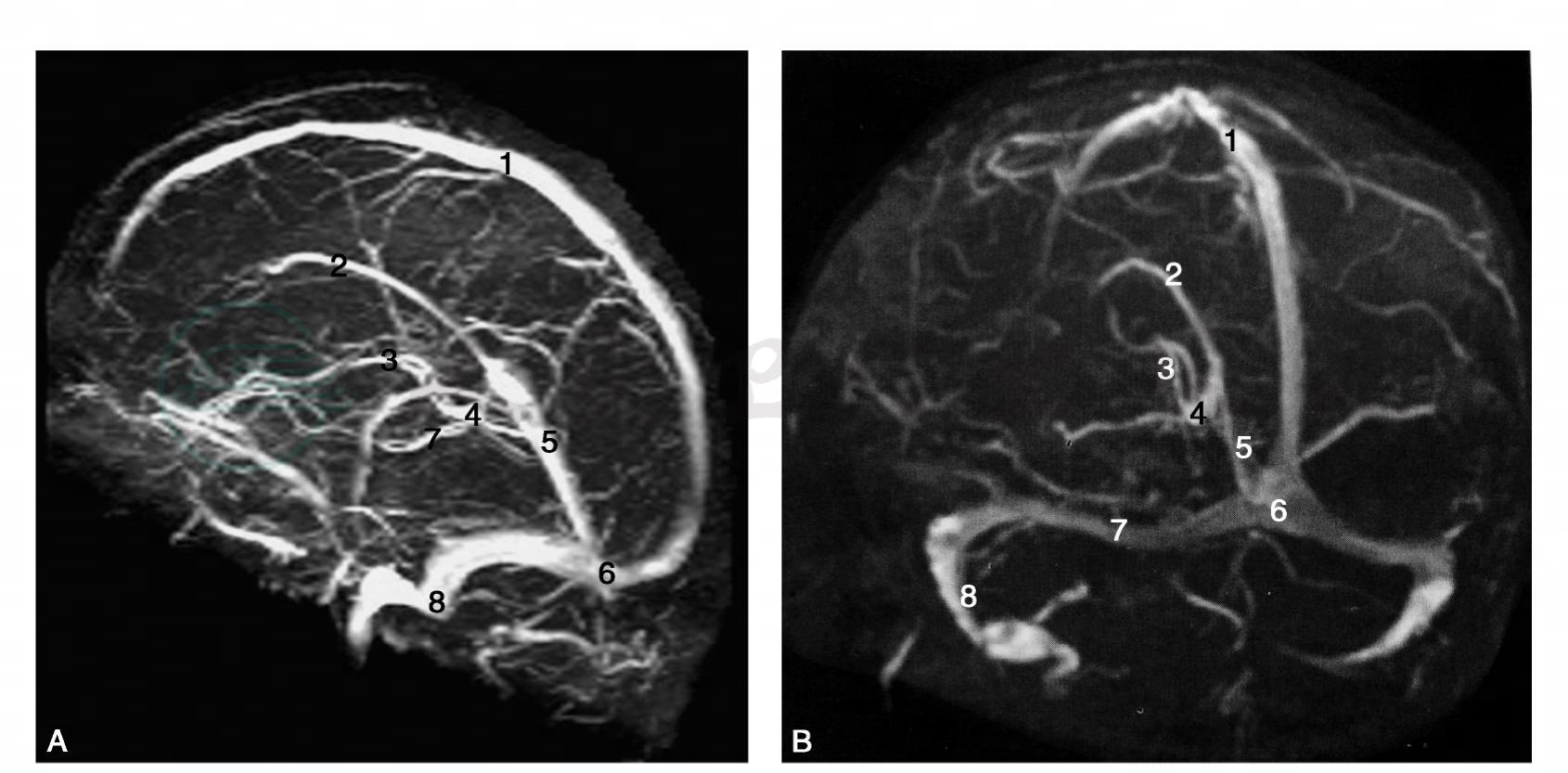
图5 头部MRV影像
A.矢状位重建影像:1.上矢状窦;2.下矢状窦;3.大脑内静脉;4.大脑大静脉;5.直窦;6.窦汇;7.基底静脉;8.乙状窦;B.冠状位重建影像:1.上矢状窦;2.下矢状窦;3.大脑内静脉;4.大脑大静脉;5.直窦;6.窦汇;7.横窦;8.乙状窦
5.特殊的MRI技术
提供颅脑解剖形态学及脑功能、代谢等方面的信息。
(1)DWI:显示早期脑梗死的敏感性极高,可在梗死发生后1~6小时内显示病灶,临床上常用于早期及超急性期脑梗死(图6)的诊断和鉴别诊断。
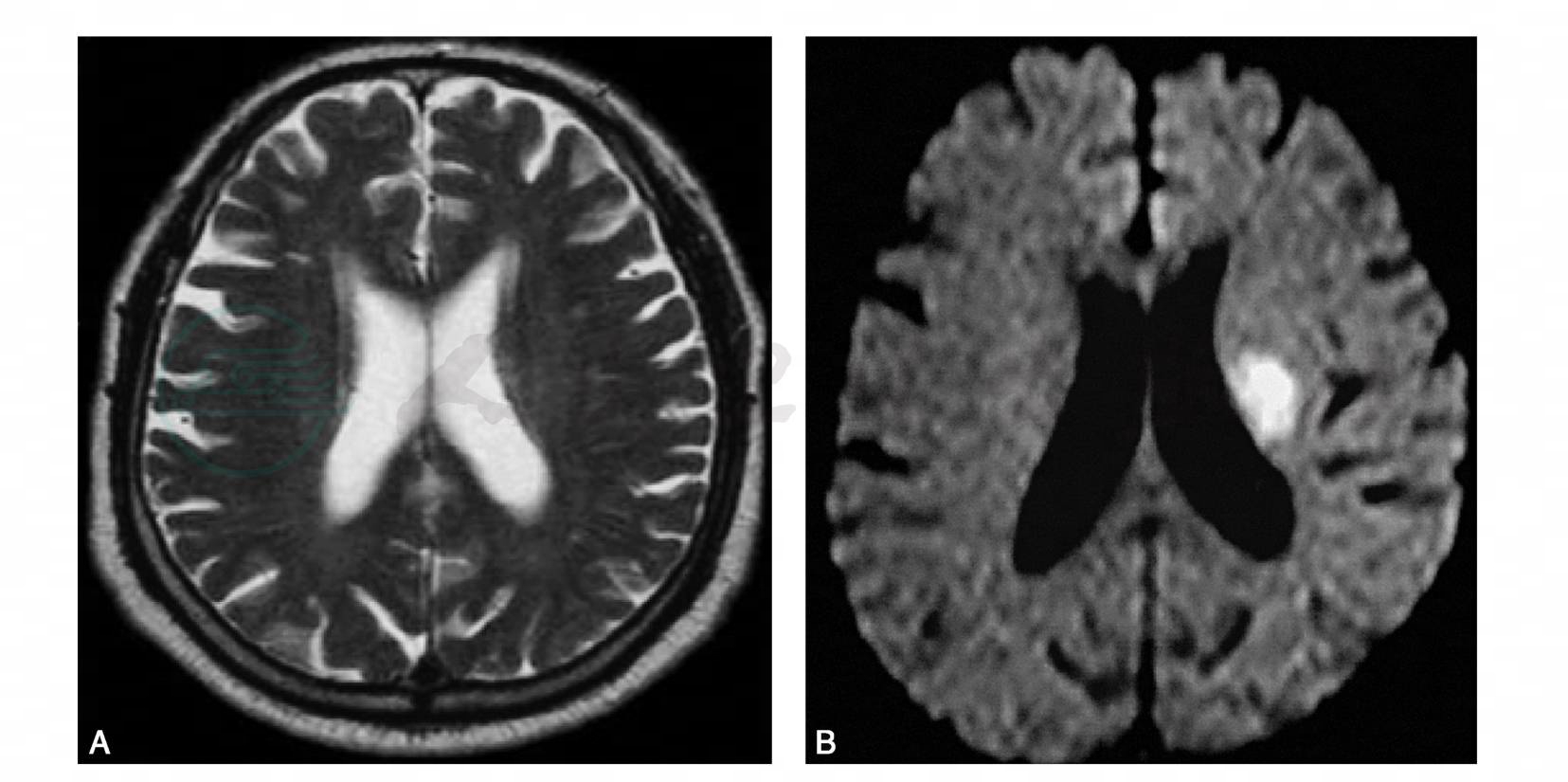
图6 脑部DWI影像
左侧侧脑室旁超急性期(6小时内)脑梗死。A.T2WI未见异常;B.DWI呈高亮信号
(2)DTI及DTT:DTI能无创性显示活体白质及白质束走行,当白质束受到破坏时,DTI常用相对各向异性或各向异性分数来定量分析。DTT则是用来显示各白质束的走行,它可帮助判定脑内病变对白质束及其走行的影响。
(3)PWI:可反映脑组织微循环血流动力学状态,了解脑灌注情况,主要用于脑缺血。
(4)MRS:可用于脑内外肿瘤的鉴别、胶质瘤恶性程度的分级诊断、脑瘤放疗后复发与坏死的鉴别诊断、AIDS患者脑内病变性质的鉴别诊断、缺氧脑病的严重程度及预后的判断、精神疾患的辅助诊断等方面。
(5)脑功能皮层定位成像:多用于观察颅内肿瘤对运动感觉皮层的影响,辅助制订术前计划,以及术后评价;语言及记忆优势半球的定位;成瘾患者脑内功能的研究;难治性癫痫的定位;痴呆及认知障碍的研究等。
1. 颅脑MRI视需要行平扫或平扫加增强扫描。
2. 脑梗死、颅内出血、脑的先天畸形等一般只需做平扫。
3. 血管性病变常做平扫加血管成像。
4. 颅内肿瘤、临床疑转移瘤需做平扫加增强扫描;脑炎平扫阴性者,需加做增强扫描。
5. 参数要点:层厚4~8mm,层间距取层厚的10%~50%(同方位的T1WI、T2WI要保持一致);相位编码方向:横断位取左右向,矢状位取前后向,冠状位取左右向。
1.常见体位
(1)横轴位:可更好的显示脑结构,显示延髓(medulla)、小脑(cerebellum)等后颅窝结构尤佳(图7)。
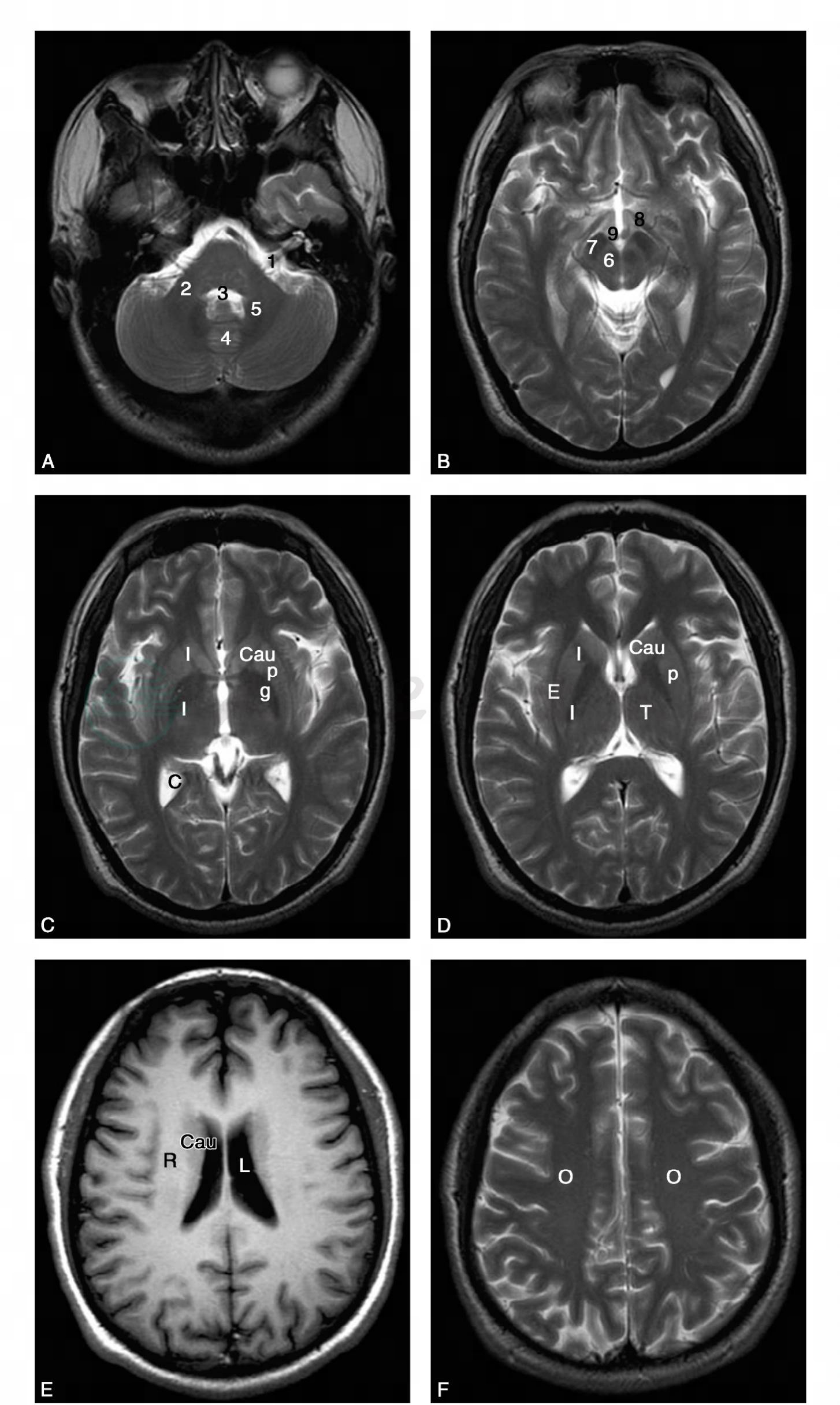
图7 脑部MRI影像
A~F.横轴位T2WI:1.面听神经混合支,2.小脑中脚,3.第四脑室,4.小脑蚓,5.小脑半球,6.红核,7.黑质,8.视束,9.乳头体,Cau.尾状核,p.壳核,g.苍白球,I.内囊,E.外囊,L.侧脑室,T.背侧丘脑,R.放射冠,O.半卵圆中心
(2)矢状位:清晰显示垂体(pituitary gland)、垂体柄(pituitary stalk)、乳头体(mamillary body)视束(optic tract)、中脑导水管(aqueduct)、松果体、胼胝体等中线结构(图8)。正常垂体的高度一般≤8mm,女性哺乳期可达10mm,妊娠晚期和产后为12mm。
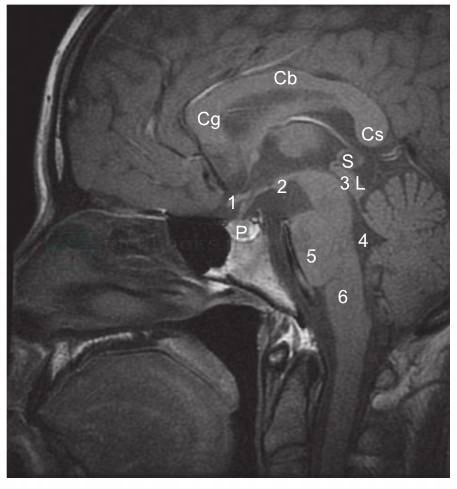
图8 头部MRI影像
矢状位T1WI:1.视交叉,2.乳头体,3.中脑导水管,4.四脑室,5.脑桥,6.延髓,Cg.胼胝体膝,Cb.胼胝体体部,Cs.胼胝体压部,P.垂体,S.囊性松果体,L.四叠体
(3)冠状位:清晰显示视交叉(optic chiasma)、垂体、垂体柄、海绵窦(cavernous sinus)、海马(hippocampus)等结构(图9)。
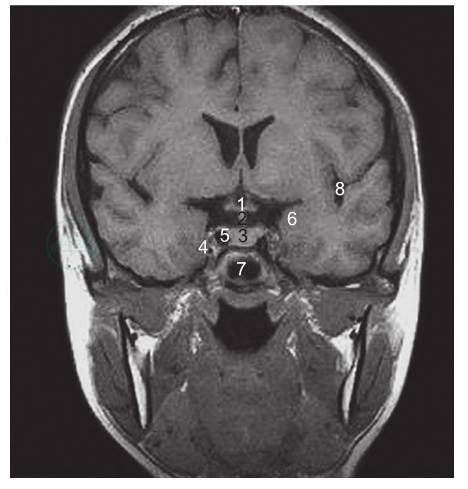
图9 头部MRI影像
冠状位T1WI:1.视交叉,2.垂体柄,3.垂体,4.海绵窦,5.颈内动脉,6.内侧颞叶,7.蝶窦,8.外侧裂
2.正常MRI信号(表1)
表1 颅脑正常的MRI信号

1.颅骨异常
可表现为骨质连续性中断、破坏、膨胀、增生及信号异常等改变,常见于颅骨骨折及颅骨本身和邻近颅骨的肿瘤性病变。
2.脑实质密度异常
高密度灶常见于钙化、颅内出血;等密度灶常见于亚急性出血、脑肿瘤、脑梗死的某一阶段;低密度灶常见于脑肿瘤、胆脂瘤、囊肿、脑梗死、脑水肿等;混杂密度灶常见于颅咽管瘤、恶性胶质瘤、畸胎瘤等颅内肿瘤。
3.脑实质信号异常(表2)
表2 脑实质异常信号与常见疾病

4.病灶的强化类型与程度
(1)类型:均一强化常见于脑膜瘤、生殖细胞瘤、髓母细胞瘤;环状强化常见于脑脓肿、脑转移瘤、星形细胞瘤;不均强化常见于恶性胶质瘤、血管畸形、炎症;脑回状强化常见于脑梗死(图10)。
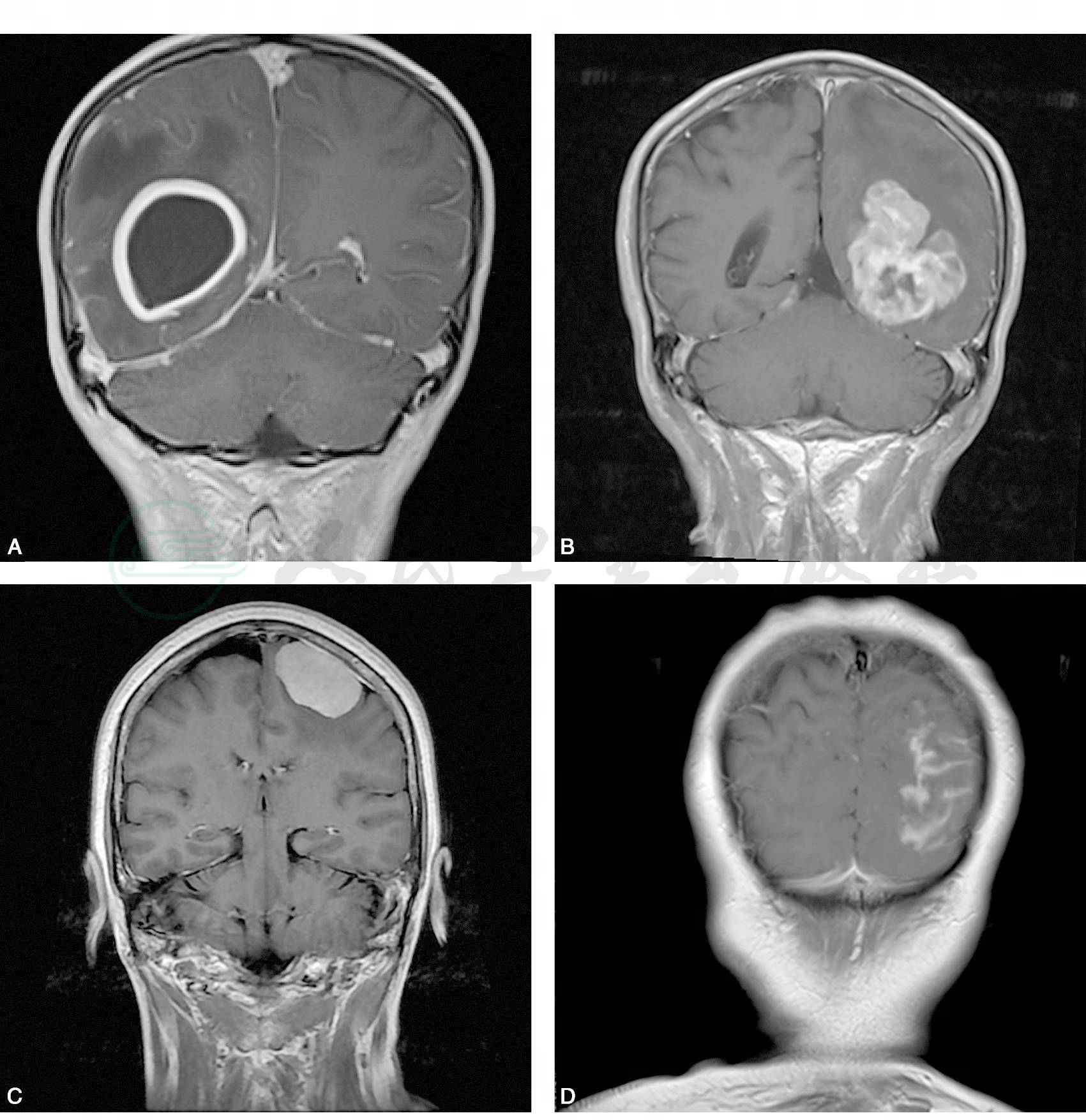
图10 增强MRI病灶的强化类型
A.环形强化;B.不均匀强化;C.均匀强化;D.脑回状强化
(2)程度:分为明显强化、中等强化、轻度强化及不强化。
5.脑水肿
脑水肿分为血管源性水肿(vasogenic edema)、细胞毒性水肿(cytotoxic edema)及间质性水肿(interstitial edema)(图11、12),各型的发生机制、影像表现各有特点(表3)。增强检查可能会将病变与其周围的血管源性水肿完全区分,这主要取决于病变对血-脑屏障的破坏程度DWI技术是目前检出细胞毒性水肿最敏感的方法。
表3 各型脑水肿的发生机制、影像表现
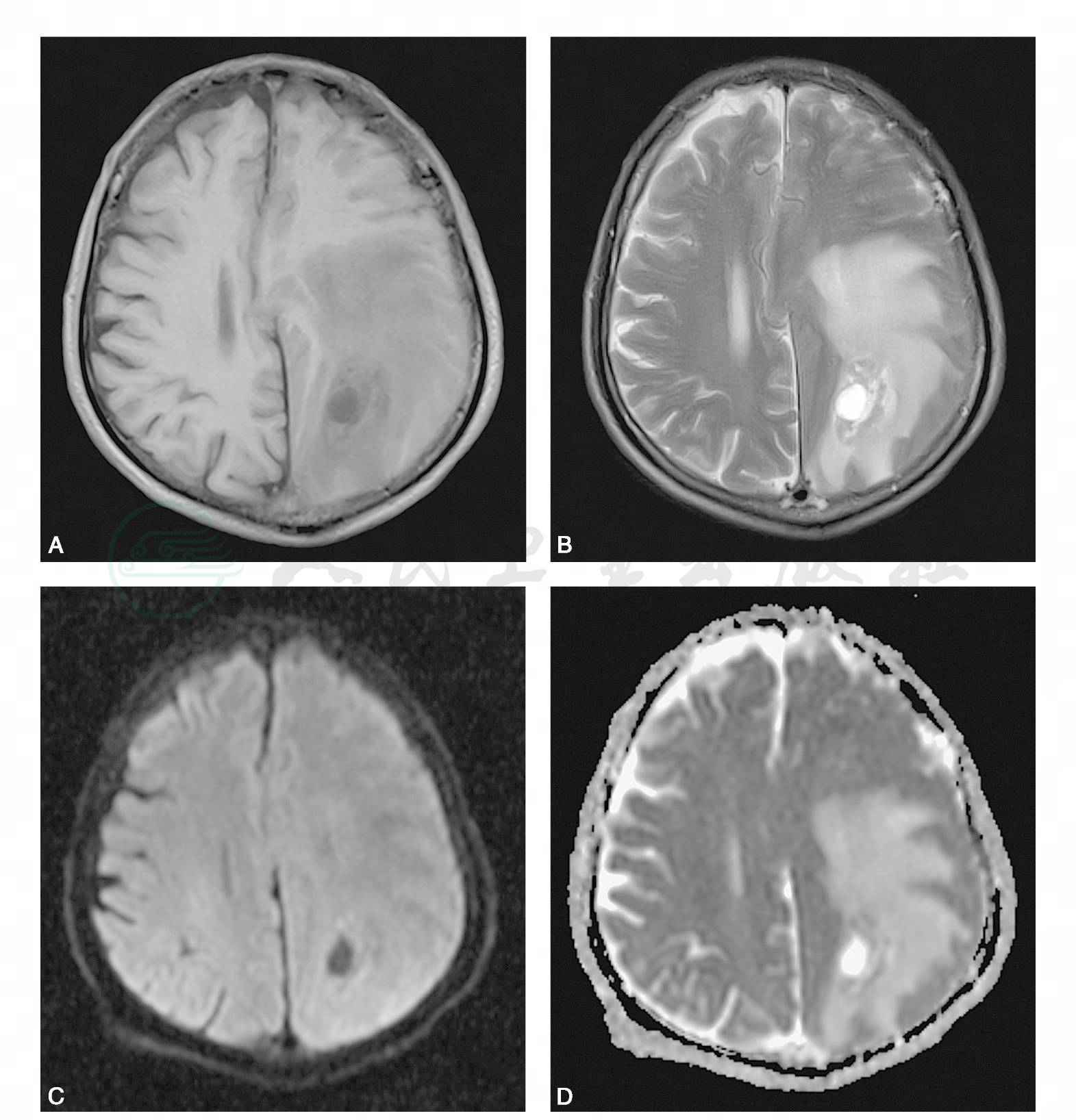
图11 血管源性水肿
A.T1WI;B.T2WI;C.DWI;D.ADC图,示左侧顶叶类圆形稍长T1、长T2信号占位性病变,内部信号不均匀,周围可见大片长T1、长T2信号,呈“手指状”分布,在DWI上呈等低信号,ADC图上为高信号
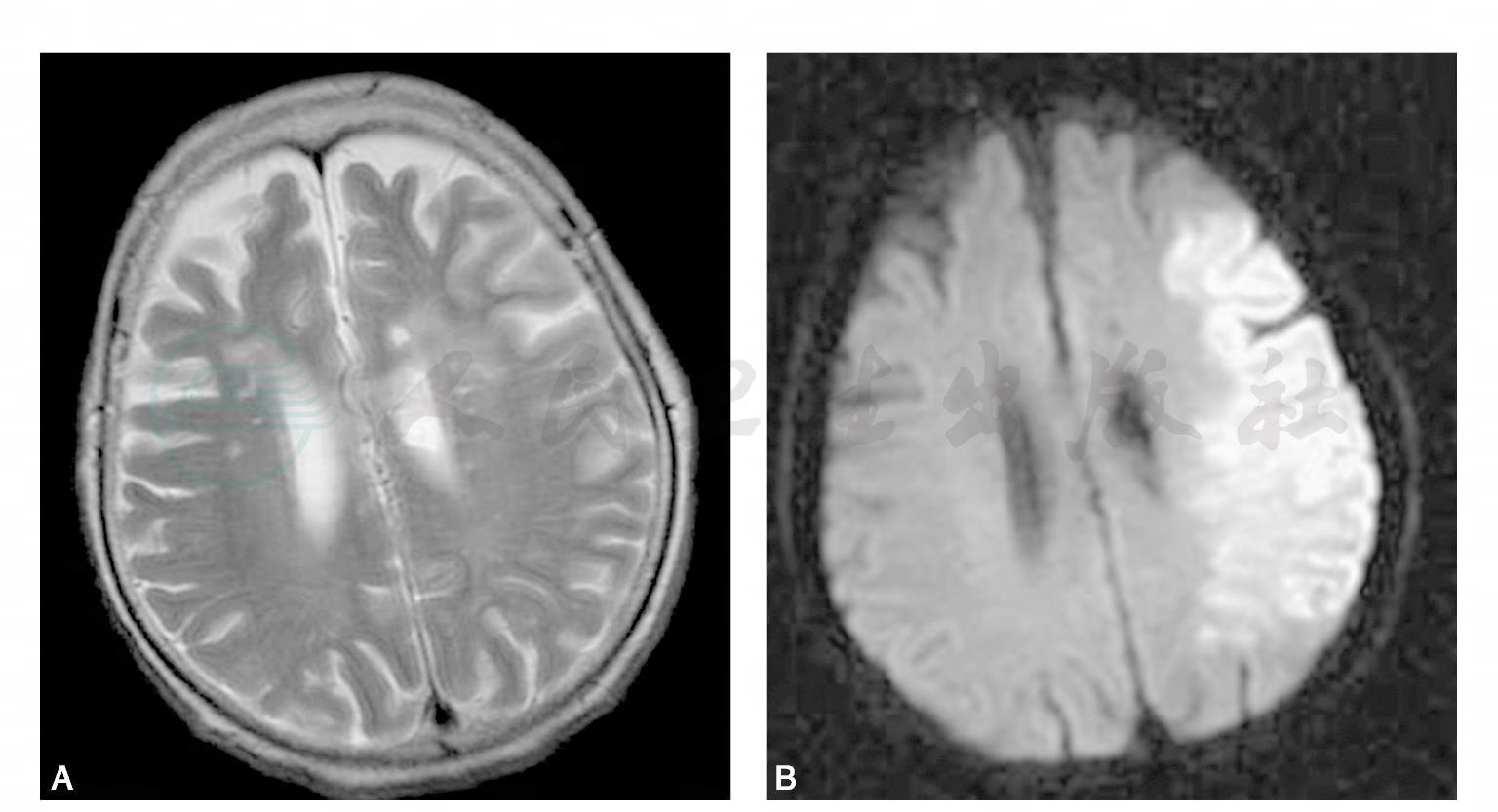
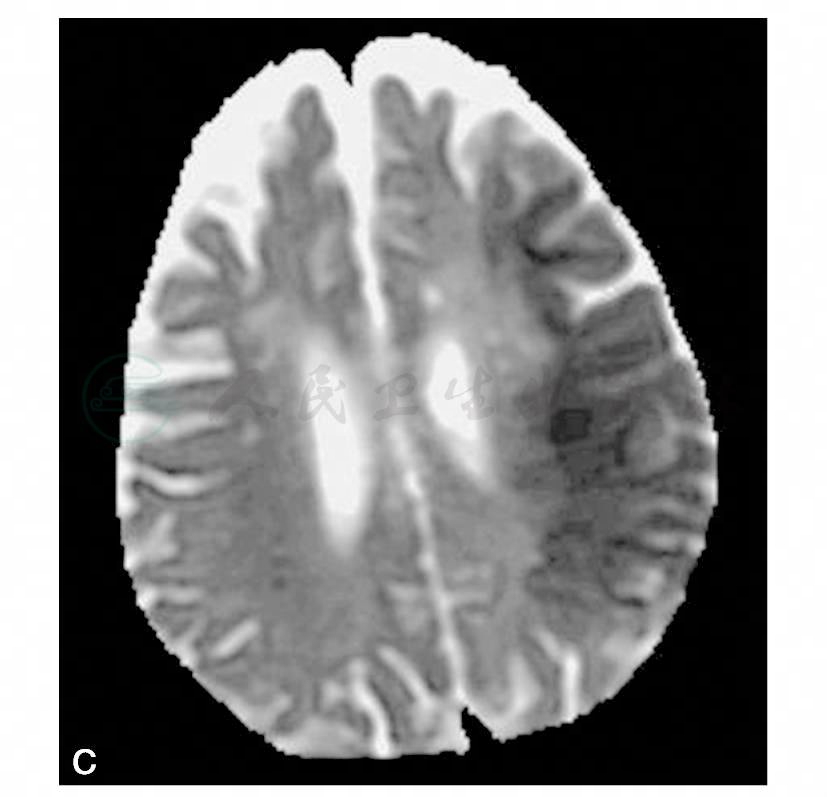
图12 细胞毒性水肿
A.T2WI;B.DWI;C.ADC图,示DWI上异常信号范围较T2WI所示明显,ADC图显示该区域水分子自由扩散明显受限
6.脑积水(hydrocephalus)
7.占位效应(spaceoccupying effect)
由于占位病变本身及周围水肿所致。
(1)常见于肿瘤、出血等病变。
(2)影像表现:中线结构移位;脑室及脑池移位、变形、闭塞;脑室、脑池扩大;脑沟狭窄、闭塞;脑体积增大。
8.颅内压升高及脑疝形成
(1)颅内压增高:指侧卧位脑脊液压超过2kPa。发生在颅内占位性病变、脑脊液循环阻塞所致的脑水肿导致颅内容物的容积增加超过了颅腔所能代偿的极限时。
(2)脑疝(herniation):升高的颅内压引起脑组织移位,脑室变形,使部分脑组织嵌入颅脑内的分隔(大脑镰下、小脑天幕裂孔)和颅骨孔道。常见的脑疝类型:扣带回疝,又称大脑镰下疝;小脑天幕疝,又称海马钩回疝;小脑扁桃体疝(图13),又称枕骨大孔疝。
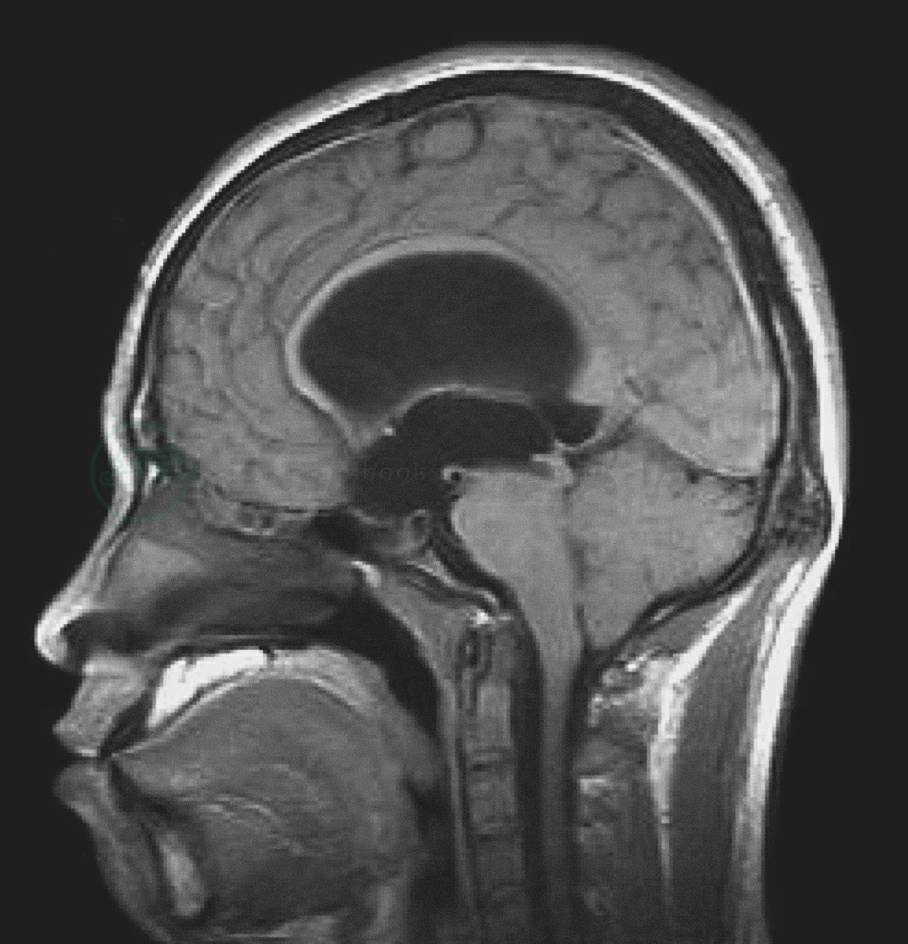
图13 小脑扁桃体疝
矢状位T1WI,示小脑扁桃体下缘下降至枕骨大下5mm水平,四脑室缩小,中脑导水管上段扩张三脑室、侧脑室积水扩张,为梗阻性脑积水
9.颅内出血(hemorrhage)
MRI在显示出血、判断出血时间和原因等方面有着独特的优势,MRI信号能够反映含氧血红蛋白(oxyhemoglobin,OHB)→脱氧血红蛋白(deoxyhemoglobin,DHB)→正铁血红蛋白(methemoglobin,MHB)→含铁血黄素(hemosiderin)的演变规律。
10.铁沉积(ironaccumulation)
脑内的铁沉积可以是生理性的,也可能是病理性的。高场强的磁共振设备对铁含量的变化非常敏感。
(1)生理性铁沉积:常发生于神经核团。新生儿脑组织无明显铁沉积,脑组织各部在不同年龄段开始出现生理性铁沉积,各部位铁沉积的发展速度存在差异。苍白球的铁沉积始于6个月的婴儿,开始就比较明显;小脑齿状核铁沉积始于3~7岁;壳核开始时铁含量很低。
(2)病理性铁沉积:早老性痴呆患者大脑皮层铁沉积增多;帕金森病患者的壳核和苍白球铁沉积增多;慢性血肿周围铁沉积增多等。
11.脱髓鞘(demyelination)
(1)分为原发性和继发性:原发性者依据发病时髓鞘发育是否已经成熟又分为髓鞘发育正常的脱髓鞘疾病和髓鞘形成不良性疾病,继发性者常继发于轴突变性(如Wallerian变性)。
正常髓鞘的脱髓鞘疾病常包括:急性播散性脑脊髓炎(acute disseminated encephalomyelitis ADEM)、多发性硬化症(multiple sclerosis,MS)、脑桥中央白质溶解(central pontine myelinolysis,CPM)、进行性多灶性白质脑病(progressive multifocal leukoencephalopathy,PSL)等。
髓鞘形成不良性疾病常包括:脑白质营养不良、白质脑病。
(2)影像表现:病变常位于侧脑室旁、皮层下及脑干,CT呈低密度区,在T1WI上呈等或稍低信号,在T2WI上呈高信号(图14)。
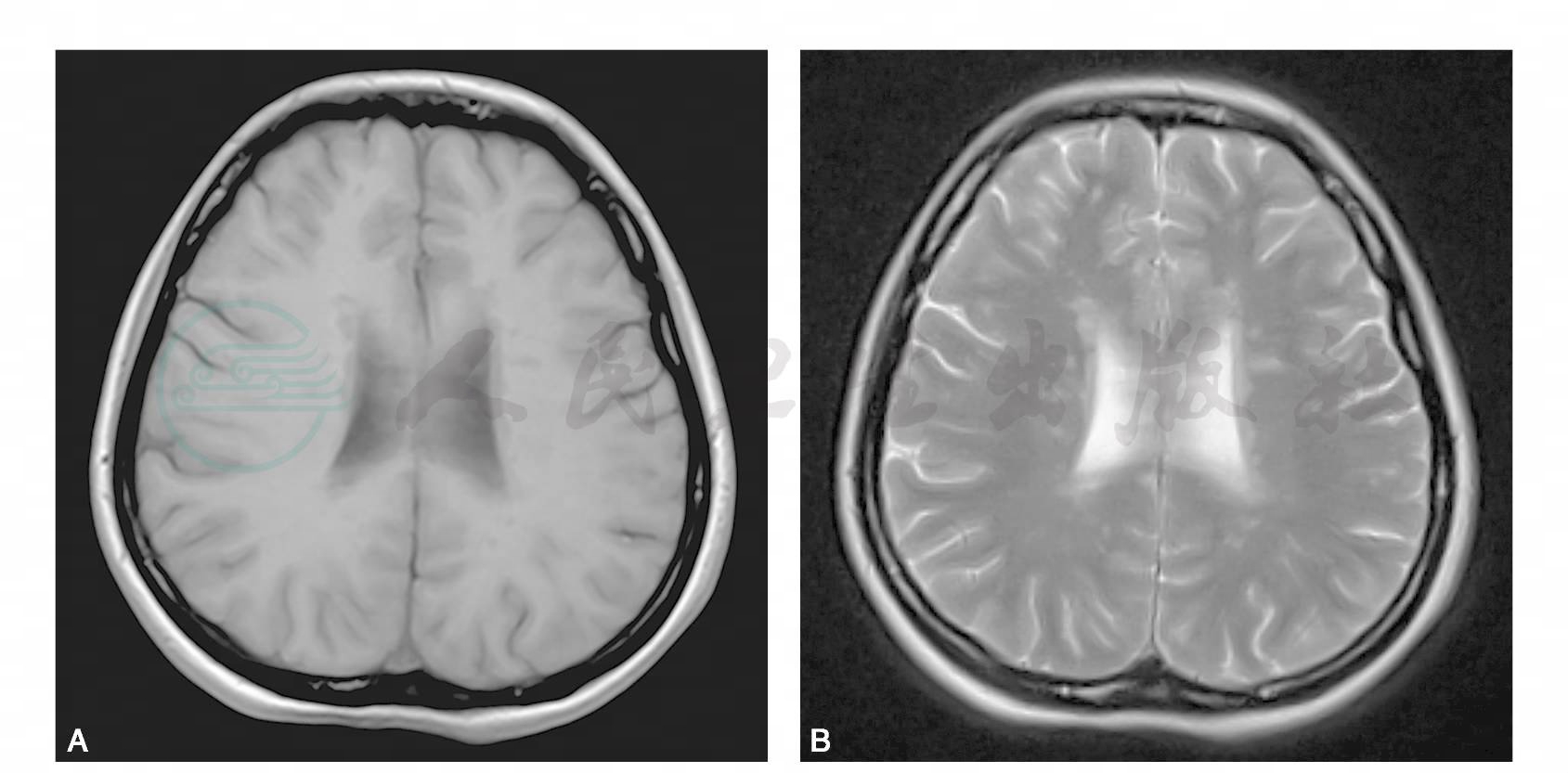
图14 多发性硬化
A.T1WI;B.T2WI,示双侧侧脑室旁多发脱髓鞘斑片,呈T1WI低信号,T2WI高信号
12.脑萎缩(brainatrophy)
指各种原因引起的脑组织缩小,并继发脑室和蛛网膜下腔扩大。影像表现包括:脑沟宽度大于5mm,脑池增宽,脑室扩大。