 去看看
去看看


癫痫共患其他疾病非常常见,广义的癫痫共患病指癫痫病程中发生的其他疾病,约50%成人活动性癫痫患者至少有一种共病性疾病,儿童患者70%以上有不同程度的失能和智力障碍。流行病学研究显示,抑郁、焦虑、偏头痛、心脏病、消化性溃疡、关节炎等在癫痫患者中的发生率高于普通人群数倍,提示癫痫与这些疾病可能存在更为密切的关系,也就是狭义的癫痫共患病。癫痫共患病的存在不仅影响癫痫的治疗康复,也降低了患者的生活质量,癫痫综合管理中越来越需要更多地了解和认识癫痫共患病。
癫痫共患病可以分为神经系统疾病、精神心理疾病和躯体疾病三大类,不同年龄段和不同类型癫痫患者中也有侧重,常见癫痫共患病包括:偏头痛、脑血管病、神经认知障碍、孤独症谱系障碍、注意缺陷多动障碍、抽动障碍、对立违抗障碍、抑郁障碍、焦虑障碍、双相情感障碍、精神病性障碍、睡眠障碍、哮喘、高血压、糖尿病、心血管疾病、自身免疫性疾病、肿瘤等,本章将重点介绍较为常见的癫痫神经精神共患病。
癫痫与共患病的关联机制尚不完全明确,归纳起来有多个模式解释其关系(表10-1),有助于更准确理解癫痫共患病。也有一些辅助筛查评估工具(表10-2)和相关指南,为癫痫共患病的早期识别和正确处理提供帮助。
癫痫是一个多元性疾病,往往造成非单一性功能损害,癫痫共患病可以加深对癫痫的理解,并实现癫痫的全面管理。
表10-1 癫痫与共患病的关联模式

| 类型 内涵 示例 偶然机制 一种疾病在癫痫患者中发生率与一般人群中相 同,但因偶然或偏倚造成高共患率,非真实关联 转诊到癫痫中心的患者病情复杂,出现 选择偏倚,影响结果 病因机制 共患的疾病直接或间接引发癫痫 脑血管疾病可以直接导致癫痫发作 结果机制 癫痫引起共患的疾病 长期癫痫发作导致认知功能下降 共享机制 癫痫和共患病存在共同病因 癫痫和伴随的痉挛性瘫痪均可由围产期 脑损伤造成 双向机制 癫痫与共患病相互影响 孤独症与癫痫 |
引自:临床诊疗指南——癫痫病分册(2023修订版).第1版.ISBN:978-7-117-34579-8
表10-2 常用成人癫痫共患病筛查评估工具

| 认知领域 测评工具 |
| 总体智能 简易精神状态量表(MMSE) 蒙特利尔认知评估量表(MoCA) 注意和信息处理速度 数字广度测验(DST) 符号数字转换测验(SDMT) 记忆能力 Rey听觉词语学习测验(RAVLT) 听觉词语学习测验(AVLT) 语言能力 词语流畅性测验(VFT) Boston命名测验(BNT) 空间能力 复杂图形测验(CFT) 画钟测验(CDT) 执行功能 Stroop色词测验(CWT) 连线测验(TMT) 人格 艾森克人格问卷(EPQ) 明尼苏达多项人格测查(MMPI) 情绪 癫痫抑郁量表(NEDDI-E) 汉密尔顿抑郁量表(HAMD) 汉密尔顿焦虑量表(HAMA) 广泛焦虑量表(GAD-7) 患者健康问卷-9(PHQ-9) 生活质量及满意度 癫痫患者生活质量量表-31(QOLIE-31) 健康状况调查问卷(SF-36) 日常生活能力评定(ADL) |
引自:临床诊疗指南——癫痫病分册(2023修订版).第1版.ISBN:978-7-117-34579-8
癫痫共患其他疾病非常常见,广义的癫痫共患病指癫痫病程中发生的其他疾病,约50%成人活动性癫痫患者至少有一种共病性疾病,儿童患者70%以上有不同程度的失能和智力障碍。流行病学研究显示,抑郁、焦虑、偏头痛、心脏病、消化性溃疡、关节炎等在癫痫患者中的发生率高于普通人群数倍,提示癫痫与这些疾病可能存在更为密切的关系,也就是狭义的癫痫共患病。癫痫共患病的存在不仅影响癫痫的治疗康复,也降低了患者的生活质量,癫痫综合管理中越来越需要更多地了解和认识癫痫共患病。
癫痫共患病可以分为神经系统疾病、精神心理疾病和躯体疾病三大类,不同年龄段和不同类型癫痫患者中也有侧重,常见癫痫共患病包括:偏头痛、脑血管病、神经认知障碍、孤独症谱系障碍、注意缺陷多动障碍、抽动障碍、对立违抗障碍、抑郁障碍、焦虑障碍、双相情感障碍、精神病性障碍、睡眠障碍、哮喘、高血压、糖尿病、心血管疾病、自身免疫性疾病、肿瘤等,本章将重点介绍较为常见的癫痫神经精神共患病。
癫痫与共患病的关联机制尚不完全明确,归纳起来有多个模式解释其关系(表10-1),有助于更准确理解癫痫共患病。也有一些辅助筛查评估工具(表10-2)和相关指南,为癫痫共患病的早期识别和正确处理提供帮助。
癫痫是一个多元性疾病,往往造成非单一性功能损害,癫痫共患病可以加深对癫痫的理解,并实现癫痫的全面管理。
表10-1 癫痫与共患病的关联模式

| 类型 内涵 示例 偶然机制 一种疾病在癫痫患者中发生率与一般人群中相 同,但因偶然或偏倚造成高共患率,非真实关联 转诊到癫痫中心的患者病情复杂,出现 选择偏倚,影响结果 病因机制 共患的疾病直接或间接引发癫痫 脑血管疾病可以直接导致癫痫发作 结果机制 癫痫引起共患的疾病 长期癫痫发作导致认知功能下降 共享机制 癫痫和共患病存在共同病因 癫痫和伴随的痉挛性瘫痪均可由围产期 脑损伤造成 双向机制 癫痫与共患病相互影响 孤独症与癫痫 |
引自:临床诊疗指南——癫痫病分册(2023修订版).第1版.ISBN:978-7-117-34579-8
表10-2 常用成人癫痫共患病筛查评估工具

| 认知领域 测评工具 |
| 总体智能 简易精神状态量表(MMSE) 蒙特利尔认知评估量表(MoCA) 注意和信息处理速度 数字广度测验(DST) 符号数字转换测验(SDMT) 记忆能力 Rey听觉词语学习测验(RAVLT) 听觉词语学习测验(AVLT) 语言能力 词语流畅性测验(VFT) Boston命名测验(BNT) 空间能力 复杂图形测验(CFT) 画钟测验(CDT) 执行功能 Stroop色词测验(CWT) 连线测验(TMT) 人格 艾森克人格问卷(EPQ) 明尼苏达多项人格测查(MMPI) 情绪 癫痫抑郁量表(NEDDI-E) 汉密尔顿抑郁量表(HAMD) 汉密尔顿焦虑量表(HAMA) 广泛焦虑量表(GAD-7) 患者健康问卷-9(PHQ-9) 生活质量及满意度 癫痫患者生活质量量表-31(QOLIE-31) 健康状况调查问卷(SF-36) 日常生活能力评定(ADL) |
引自:临床诊疗指南——癫痫病分册(2023修订版).第1版.ISBN:978-7-117-34579-8
成人癫痫共患偏头痛的比例高达9.3%~34.7%,其预估发病率相对一般人群比值为1.4~3.0。癫痫患儿共患偏头痛的现象也不鲜见,国外研究显示癫痫患儿中偏头痛患病率为14.7%,明显高于一般儿童(2.7%~11%)。癫痫共患偏头痛会增加癫痫发作频率,降低药物治疗反应性,增加难治性癫痫比例和致残率,显著降低患者生活质量。同时合并癫痫时,偏头痛症状往往更严重,发生视觉先兆和畏光畏声的现象也更频繁。
癫痫共患偏头痛的诊断应同时符合癫痫和偏头痛诊断。若癫痫患者的偏头痛发作>72小时,可诊断为癫痫合并偏头痛持续状态。国际头痛协会发布的第3版头痛疾病分类中介绍了3种与癫痫相关的头痛疾病类型:偏头痛先兆诱发的痫样发作(偏头痛癫痫)、癫痫发作期头痛和痫性发作后头痛。在门诊中可使用ID Migraine量表快速筛查偏头痛。
临床也可根据头痛症状在癫痫病程中的发生时间进行分类,分为发作前期、发作期、发作后期、发作间期头痛。发作前期头痛开始于癫痫发作24小时前,且持续至癫痫发作;发作期头痛在一次单纯部分性发作期间出现;发作后期头痛始于癫痫发作后3小时内,且在发作后72小时内消失;发作间期头痛始发时间不早于癫痫发作后3小时,或者与癫痫发作时间无直接关系。
癫痫共患偏头痛的整体治疗目标是减少癫痫和偏头痛发作频率、严重程度和持续时间,提高患者生活质量。治疗应以药物为主,可在规范的抗癫痫发作药治疗基础上,根据偏头痛的发作情况可分为急性期和预防性治疗。急性期治疗推荐以非甾体抗炎药(NSAIDs)为主,并注意与抗癫痫发作药间的相互作用。癫痫患者合并偏头痛持续状态时,可选择静脉给予丙戊酸钠。丙戊酸钠和托吡酯疗效确切且具有良好的耐受性,可做癫痫合并偏头痛患者预防性治疗的优先选择。
成人癫痫共患偏头痛的比例高达9.3%~34.7%,其预估发病率相对一般人群比值为1.4~3.0。癫痫患儿共患偏头痛的现象也不鲜见,国外研究显示癫痫患儿中偏头痛患病率为14.7%,明显高于一般儿童(2.7%~11%)。癫痫共患偏头痛会增加癫痫发作频率,降低药物治疗反应性,增加难治性癫痫比例和致残率,显著降低患者生活质量。同时合并癫痫时,偏头痛症状往往更严重,发生视觉先兆和畏光畏声的现象也更频繁。
癫痫共患偏头痛的诊断应同时符合癫痫和偏头痛诊断。若癫痫患者的偏头痛发作>72小时,可诊断为癫痫合并偏头痛持续状态。国际头痛协会发布的第3版头痛疾病分类中介绍了3种与癫痫相关的头痛疾病类型:偏头痛先兆诱发的痫样发作(偏头痛癫痫)、癫痫发作期头痛和痫性发作后头痛。在门诊中可使用ID Migraine量表快速筛查偏头痛。
临床也可根据头痛症状在癫痫病程中的发生时间进行分类,分为发作前期、发作期、发作后期、发作间期头痛。发作前期头痛开始于癫痫发作24小时前,且持续至癫痫发作;发作期头痛在一次单纯部分性发作期间出现;发作后期头痛始于癫痫发作后3小时内,且在发作后72小时内消失;发作间期头痛始发时间不早于癫痫发作后3小时,或者与癫痫发作时间无直接关系。
癫痫共患偏头痛的整体治疗目标是减少癫痫和偏头痛发作频率、严重程度和持续时间,提高患者生活质量。治疗应以药物为主,可在规范的抗癫痫发作药治疗基础上,根据偏头痛的发作情况可分为急性期和预防性治疗。急性期治疗推荐以非甾体抗炎药(NSAIDs)为主,并注意与抗癫痫发作药间的相互作用。癫痫患者合并偏头痛持续状态时,可选择静脉给予丙戊酸钠。丙戊酸钠和托吡酯疗效确切且具有良好的耐受性,可做癫痫合并偏头痛患者预防性治疗的优先选择。
孤独症谱系障碍(autism spectrum disorders,ASD)是一组儿童早期起病的神经发育障碍,以社会互动障碍、语言沟通障碍及反复同一性行为和局限性的兴趣狭窄为核心特征。包括孤独症、阿斯伯格综合征(Asperger syndrome)、瑞特综合征(Rett syndrome)、非典型孤独症和童年瓦解性障碍等。癫痫共患ASD使病情复杂、治疗困难、预后更差,而且癫痫患儿容易漏诊,早期诊断、早期干预可以有效改善共患ASD患儿的预后。
癫痫共患ASD非常常见,5%~37%的癫痫患者共患ASD,2.4%~46%的ASD患者共患癫痫。智能障碍是两者共病的重要危险因素;婴幼儿及学龄前期二者共病率高。
癫痫共患ASD者,癫痫发病年龄多在5岁之前和10岁之后,呈双峰分布,起病高峰分别为3.2岁和16.7岁。癫痫表现为局灶性发作多见、难治性癫痫发生率高、精神发育迟滞、运动发育问题和行为症状多见,有更多睡眠问题。
癫痫共患ASD者,ASD特征为智力发育障碍及低功能发生率高、发育倒退常见,治疗更为困难。
当患儿以ASD就诊时,应常规询问癫痫病史和表现,必要时进行脑电图监测;当患儿以癫痫就诊时,应常规询问ASD病史和表现,必要时尽享ASD相关评估,如孤独症行为评定量表等量表测查。
癫痫共患ASD的治疗原则:首先考虑抗癫痫发作药对癫痫发作的控制疗效,可依据癫痫发作类型和癫痫综合征选择药物,此外兼顾情绪、行为和认知表现和药物不良反应。研究发现,丙戊酸、卡马西平、拉莫三嗪等抗癫痫发作药在治疗癫痫的同时可能改善共病患儿的情绪不稳、攻击、冲动、自残、刻板重复行为等ASD相关症状。当患者同时患有ASD时,则需专科辅助治疗,制定系统化和个体化训练方案,并依据干预效果进行调整。
孤独症谱系障碍(autism spectrum disorders,ASD)是一组儿童早期起病的神经发育障碍,以社会互动障碍、语言沟通障碍及反复同一性行为和局限性的兴趣狭窄为核心特征。包括孤独症、阿斯伯格综合征(Asperger syndrome)、瑞特综合征(Rett syndrome)、非典型孤独症和童年瓦解性障碍等。癫痫共患ASD使病情复杂、治疗困难、预后更差,而且癫痫患儿容易漏诊,早期诊断、早期干预可以有效改善共患ASD患儿的预后。
癫痫共患ASD非常常见,5%~37%的癫痫患者共患ASD,2.4%~46%的ASD患者共患癫痫。智能障碍是两者共病的重要危险因素;婴幼儿及学龄前期二者共病率高。
癫痫共患ASD者,癫痫发病年龄多在5岁之前和10岁之后,呈双峰分布,起病高峰分别为3.2岁和16.7岁。癫痫表现为局灶性发作多见、难治性癫痫发生率高、精神发育迟滞、运动发育问题和行为症状多见,有更多睡眠问题。
癫痫共患ASD者,ASD特征为智力发育障碍及低功能发生率高、发育倒退常见,治疗更为困难。
当患儿以ASD就诊时,应常规询问癫痫病史和表现,必要时进行脑电图监测;当患儿以癫痫就诊时,应常规询问ASD病史和表现,必要时尽享ASD相关评估,如孤独症行为评定量表等量表测查。
癫痫共患ASD的治疗原则:首先考虑抗癫痫发作药对癫痫发作的控制疗效,可依据癫痫发作类型和癫痫综合征选择药物,此外兼顾情绪、行为和认知表现和药物不良反应。研究发现,丙戊酸、卡马西平、拉莫三嗪等抗癫痫发作药在治疗癫痫的同时可能改善共病患儿的情绪不稳、攻击、冲动、自残、刻板重复行为等ASD相关症状。当患者同时患有ASD时,则需专科辅助治疗,制定系统化和个体化训练方案,并依据干预效果进行调整。
一、注意缺陷多动障碍的临床表现及诊断标准
1.临床表现
注意缺陷多动障碍(attention deficit-hyperactivity disorder,ADHD)是儿童期最常见的一种行为障碍,以与发育水平不相称的注意缺陷、冲动及多动为核心症状。核心症状包括:
(1)注意缺陷:
主动注意保持时间明显低于正常发育。常表现为上课时不专心听讲,易受环境的干扰而分心。背诵困难,做功课拖拉、粗心、边做边玩。轻度注意缺陷时可以对自己感兴趣的活动集中注意,如看电视、听故事等,严重注意缺陷时对任何活动都不能集中注意。
(2)多动:
在需要相对安静的环境中,活动明显增多。表现为上课坐不住,小动作多、话多等。常严重影响课堂纪律。多动表现随年龄增长可能逐渐不明显。
(3)冲动:
说话唐突,行为鲁莽,做事不顾后果,不能忍受挫折和等待,出现危险举动或破坏行为,事后不会吸取教训。
ADHD常共患对立违抗、品行问题、焦虑等心理障碍,以及学习障碍和抽动障碍。智力障碍与孤独谱系障碍患儿也可伴有ADHD。
2.诊断标准
ADHD诊断主要依赖于临床访谈和行为观察。需要尽可能全面地获得儿童发育过程与行为特点、生长与教育的环境,以及疾病史和家族史等。行为量表与神经心理评估可以帮助筛查和诊断,并需要对可能的共病进行评估与作出诊断。目前国际上较通用的诊断标准有世界卫生组织的《国际疾病分类》 (international classification of diseases,ICD)和美国精神病学会的《精神障碍诊断和统计手册》 (Diagnostic and Statistical Manual of Mental Disorders,DSM)两大系统。ICD-10和DSM-5诊断标准见表10-3~表10-5。
表10-3 ICD-10注意缺陷多动障碍(ADHD)诊断标准

| 诊断 说明 |
| 注意缺陷 1. 常常不能仔细地注意细节,或在做功课或其他活 动中出现漫不经心的错误 如:忽视或注意不到细节、工作粗枝大叶 2. 在完成任务或做游戏时常常无法保持注意 如:在演讲、谈话和长时间阅读时难以保持注意 力集中 3. 别人对他(她)讲话时常常显得似听非听 如:思绪似乎在其他地方,即使没有任何明显分 散注意的事物 4. 常常无法始终遵守指令,无法完成功课、日常杂务 或工作中的义务(并不是因为违抗行为或不理解 指令) 如:开始任务但很快失去注意力,并容易分心 |
续表

注:需肯定存在异常水平的注意缺陷、多动或冲动,而且发生于各种场合,持续存在,并非由其他障碍如孤独症谱系障碍或情感障碍所致。
诊断需符合至少6条注意缺陷症状+至少3条多动性症状+至少1条冲动性症状,且持续至少6个月,达到适应不良的程度,并与患儿的发育水平不一致。
ADHD的发生不晚于12岁。
应在1种以上的场合符合上述标准。例如,不注意与多动应在家和学校都有,或同时存在于学校和另一种对患儿进行观察的场合,如门诊。通常这种跨场合的证据需要1种以上来源的信息。
注意缺陷、多动和冲动的症状导致具有临床意义的影响,或损害其社交、学业、或职业功能。不符合广泛反应障碍、躁狂发作、抑郁发作或焦虑障碍的标准。
| 诊断 说明 |
| 5. 组织任务和活动的能力常常受损 如:难于管理顺序性任务;难于有序保管资料或 物品;做事凌乱、无序;糟糕的时间管理;很难如 期完成任务 6. 常常回避或极其厌恶需要保持注意去努力完成 的任务,如家庭作业 如:学校作业或家庭作业,对较大青少年和成年 人则为准备报告、完成表格、审阅较长文章 7. 常常遗失物品,如作业本、铅笔、书、玩具或工具 如:学习资料、铅笔、书、钱包、钥匙、文书工作、眼 镜、移动电话 8. 常常易被外界刺激吸引过去 对较大青少年和成人,可包括无关思维 9. 在日常活动过程中常常忘事 如:做杂务,跑腿时;对较大青少年和成人:回电 话,付账单或保持预约时 |
| 多动 |
| 1. 双手或双足常不安稳,或坐时身体蠕动 2. 在课堂上或其他要求保持坐位的场合离开位子 如:在教室、办公室的地方或其他工作场所离开 他/她的位置,或其他要求留在原地的情境 3. 常常在不适当的场合奔跑或登高爬梯 (在少年或成年可能只存在不安感) 注意:在青少年或成人,可能只有坐立不安的 感受 4. 游戏时常不适当地喧哗,或难以安静地参与娱乐 活动 5. 表现出持久的运动过分,社会环境或别人的要求 无法使患儿显著改变 如:在长时间内很难安静或感到不舒适,如在餐 馆,会议中;可能让他人感到烦躁或很难跟上 |
| 冲动 |
| 1. 常在提问未完时其答案即脱口而出 2. 在游戏或有组织的场合常不能排队或按顺序 等候 如:完成别人的句子;抢着对话 3. 经常打扰或干涉他人(如冲撞别人的交谈或者 游戏) 如:排队等候时 4. 常说话过多,不能对社会规划做出恰当的反应 如:插入谈话、游戏或活动;可能未询问或得到 别人允许就开始用别人的东西;对青少年和成年 人,可能侵入或接管别人正在做的事情 |
引自:临床诊疗指南——癫痫病分册(2023修订版).第1版.ISBN:978-7-117-34579-8
表10-4 DSM-5注意缺陷多动障碍(ADHD)诊断标准

| A. 症状标准 |
| A1. 注意缺陷症状 符合下述注意缺陷症状中至少6项,持续至少6个月,达到适应不良的程度,并与发 育水平不相称 |
| (1)在学习、工作或其他活动中,常常不注意细节,容易出现粗心所致的错误; (2)在学习或游戏活动时,常常难以保持注意力(如在讲座、谈话或者阅读过长的文章时难以保持专注); (3)在与他说话时,常常心不在焉,似听非听; (4)往往不能按照指示完成作业、日常家务或工作; (5)常常难以完成有条理的任务或其他活动; (6)不喜欢、不愿意从事那些需要经历持久的事情,常常设法逃避; (7)常常丢失学习、活动所必需的东西; (8)很容易受外界刺激而分心; (9)在日常活动中常常丢三落四 |
| A2. 多动/冲动症状 符合下述多动、冲动症状中至少6项,持续至少6个月,达到适应不良的程度,并与发 育水平不相称 |
| (1)常常手脚不停,或在座位上扭来扭去; (2)在要求坐好的场合常常擅自离开座位; (3)常常在不适当的场合过分地奔来奔去或爬上爬下; (4)往往不能安静的游戏或参加业余活动; (5)常常一刻不停地活动,好像有个机器在驱动他; (6)常常话多; (7)常常别人问话未完即抢着回答; (8)在活动中常常不能耐心地排队等待轮换上场; (9)常常打断或干扰他人 |
| B. 病程标准:某些造成损害的症状出现在12岁前 |
| C. 某些症状造成的损害至少在两种环境出现 |
| D. 严重程度标准:在社交、学业或职业功能上具有临床意义损害的明显证据 |
| E. 排除标准:症状不是仅仅出现在精神分裂症或其他精神疾病的病程中,亦不能用其他精神障碍(如焦 虑、人格障碍等)来解释 |
引自:临床诊疗指南——癫痫病分册(2023修订版).第1版.ISBN:978-7-117-34579-8
表10-5 DSM-5注意缺陷多动障碍(ADHD)的临床分型

| 分型 诊断标准 |
| 混合型 符合注意障碍症状(A1)和多动/冲动症状(A2)标准,症状持续6个月以上 注意缺陷为主型 符合注意障碍症状(A1)6条症状标准,多动冲动症状(A2)符合3条或以上,症状 持续6个月以上 注意缺陷型 符合注意障碍症状(A1)而多动冲动症状仅符合2条或以下,症状持续6个月以上 多动/冲动为主型 符合多动/冲动症状(A2)标准,而不符合注意障碍诊断标准。症状持续6个月以上 |
引自:临床诊疗指南——癫痫病分册(2023修订版).第1版.ISBN:978-7-117-34579-8
二、癫痫儿童共患ADHD的流行病学
ADHD是癫痫儿童最常见的共患病。癫痫儿童共患ADHD的发生率各研究报道差异很大,约30%~40%(13%~70%),与纳入研究的患儿数量、纳入标准(部分研究将癫痫合并智力障碍患儿排除)以及对于ADHD症状的判断标准不一有关。癫痫和ADHD之间存在双向关联,癫痫儿童中ADHD发生率是正常儿童的2.5~5.5倍,而癫痫在ADHD儿童中的发生率是非ADHD正常儿童的3.94倍。
三、癫痫儿童共患ADHD与单纯ADHD的差异
单纯ADHD和癫痫共患ADHD的特点见表10-6。
表10-6 单纯ADHD和癫痫共患ADHD的特点
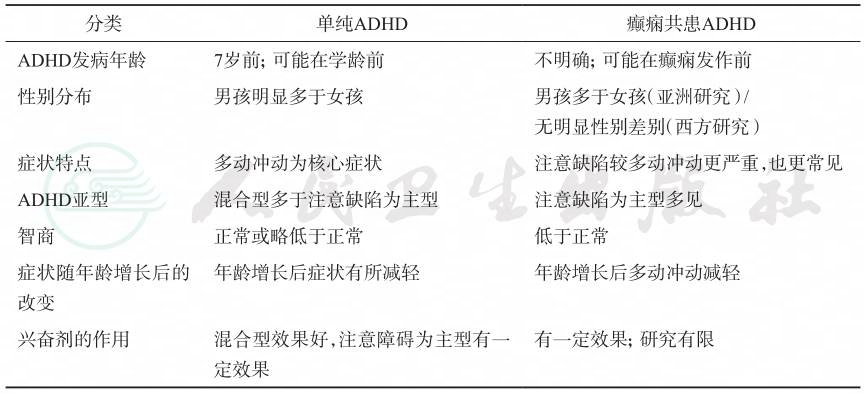
| 分类 单纯ADHD 癫痫共患ADHD |
| ADHD发病年龄 7岁前;可能在学龄前 不明确;可能在癫痫发作前 性别分布 男孩明显多于女孩 男孩多于女孩(亚洲研究)/ 无明显性别差别(西方研究) 症状特点 多动冲动为核心症状 注意缺陷较多动冲动更严重,也更常见 ADHD亚型 混合型多于注意缺陷为主型 注意缺陷为主型多见 智商 正常或略低于正常 低于正常 症状随年龄增长后的 改变 年龄增长后症状有所减轻 年龄增长后多动冲动减轻 兴奋剂的作用 混合型效果好,注意障碍为主型有一 定效果 有一定效果;研究有限 |
引自:临床诊疗指南——癫痫病分册(2023修订版).第1版.ISBN:978-7-117-34579-8
四、诊断癫痫共患ADHD时需注意的问题
癫痫儿童共患ADHD的诊断仍需ICD-10或DSM-5诊断标准。但需要先排除是否为其他因素所导致的类似ADHD症状,而并非ADHD这一疾病。需注意以下几点:①认真询问癫痫病史及治疗过程,分析产生ADHD症状的可能相关因素。②排除频繁的微小癫痫发作,尤其需要注意与儿童失神癫痫进行鉴别。③要注意ADHD症状与癫痫治疗的关系,特别要注意抗癫痫治疗的变化与ADHD症状增加的关系。检测抗癫痫发作药血浓度、血生化检查排除由于抗癫痫发作药过量或其他生化代谢异常(如低血糖、低钠血症)对认知及行为的影响。④排除其他可能导致的行为改变,例如是否存在睡眠障碍等。⑤进行智力及学习能力测试,以发现是否存在任何学习困难或认知障碍导致的类似ADHD行为。
此外,需要加以鉴别的还包括:癫痫共患精神障碍性疾病,如焦虑、抑郁、心境障碍等;癫痫共患家庭或学校的重大心理应激,如恐吓、校园欺凌等;癫痫共患其他疾病,如物质滥用、颅脑外伤、甲状腺功能亢进等。
在癫痫共患ADHD的基础上,还需要注意是否同时共患其他疾病,包括:共患精神障碍性疾病,如焦虑、抑郁、对立违抗障碍等;共患发育问题,如学习和语言障碍或其他神经发育障碍等;共患抽动障碍、睡眠障碍等。
五、癫痫患者共患ADHD的治疗
癫痫发作频繁的患儿以控制癫痫发作优先。对于癫痫发作控制相对良好的患儿,主张尽早ADHD治疗。对于达到ADHD诊断标准的癫痫患儿,根据年龄进行差异化治疗:学龄前(4~5岁):父母或/和老师实施的行为治疗;学龄期(6~11岁):ADHD药物,配合行为治疗;青少年(12~18岁):征得患儿同意后,ADHD药物,配合行为治疗。
ADHD药物治疗:推荐药物包括盐酸哌甲酯、盐酸托莫西汀。盐酸哌甲酯是目前最主要的ADHD治疗药物,对于无癫痫的ADHD患儿核心症状的控制率大于75%,但对于癫痫儿童缺少较大规模的对照研究数据。虽然有研究认为哌甲酯可能较低惊厥发生的阈值,但目前大多数研究认为对于发作控制相对良好的患者可以应用哌甲酯。除药物治疗外,强调综合治疗,包括环境、心理社会治疗,识别有无共患其他心理问题(如焦虑、抑双相情感障碍等),也应给予相应干预。
抗癫痫发作药:关于不同抗癫痫发作药与ADHD的关系,尚缺乏高级别证据。关于共患ADHD癫痫患儿的抗癫痫发作药的选择,应尽量避免多药治疗及可能的药物相互作用,尽可能优化抗癫痫治疗,尽量争取更好的发作控制。如果可能,更换成对认知及行为影响更小的药物。
六、儿童患者向成人的过渡
约2/3癫痫共患ADHD患儿的ADHD症状持续至成年。对成人癫痫患者进行ADHD筛查,约1/5患者为阳性。因此,部分患者可能需要长期治疗和随访。癫痫患儿共患ADHD的症状可能持续到成人,而这一点往往被临床医师或患者本人所忽视。对ADHD的治疗率从儿童期到成年早期明显下降。而成年早期或成年期对于患者的学习、就业及社会关系影响深远,因此这个过渡阶段需引起医师和患者的重视。
一、注意缺陷多动障碍的临床表现及诊断标准
1.临床表现
注意缺陷多动障碍(attention deficit-hyperactivity disorder,ADHD)是儿童期最常见的一种行为障碍,以与发育水平不相称的注意缺陷、冲动及多动为核心症状。核心症状包括:
(1)注意缺陷:
主动注意保持时间明显低于正常发育。常表现为上课时不专心听讲,易受环境的干扰而分心。背诵困难,做功课拖拉、粗心、边做边玩。轻度注意缺陷时可以对自己感兴趣的活动集中注意,如看电视、听故事等,严重注意缺陷时对任何活动都不能集中注意。
(2)多动:
在需要相对安静的环境中,活动明显增多。表现为上课坐不住,小动作多、话多等。常严重影响课堂纪律。多动表现随年龄增长可能逐渐不明显。
(3)冲动:
说话唐突,行为鲁莽,做事不顾后果,不能忍受挫折和等待,出现危险举动或破坏行为,事后不会吸取教训。
ADHD常共患对立违抗、品行问题、焦虑等心理障碍,以及学习障碍和抽动障碍。智力障碍与孤独谱系障碍患儿也可伴有ADHD。
2.诊断标准
ADHD诊断主要依赖于临床访谈和行为观察。需要尽可能全面地获得儿童发育过程与行为特点、生长与教育的环境,以及疾病史和家族史等。行为量表与神经心理评估可以帮助筛查和诊断,并需要对可能的共病进行评估与作出诊断。目前国际上较通用的诊断标准有世界卫生组织的《国际疾病分类》 (international classification of diseases,ICD)和美国精神病学会的《精神障碍诊断和统计手册》 (Diagnostic and Statistical Manual of Mental Disorders,DSM)两大系统。ICD-10和DSM-5诊断标准见表10-3~表10-5。
表10-3 ICD-10注意缺陷多动障碍(ADHD)诊断标准

| 诊断 说明 |
| 注意缺陷 1. 常常不能仔细地注意细节,或在做功课或其他活 动中出现漫不经心的错误 如:忽视或注意不到细节、工作粗枝大叶 2. 在完成任务或做游戏时常常无法保持注意 如:在演讲、谈话和长时间阅读时难以保持注意 力集中 3. 别人对他(她)讲话时常常显得似听非听 如:思绪似乎在其他地方,即使没有任何明显分 散注意的事物 4. 常常无法始终遵守指令,无法完成功课、日常杂务 或工作中的义务(并不是因为违抗行为或不理解 指令) 如:开始任务但很快失去注意力,并容易分心 |
续表

注:需肯定存在异常水平的注意缺陷、多动或冲动,而且发生于各种场合,持续存在,并非由其他障碍如孤独症谱系障碍或情感障碍所致。
诊断需符合至少6条注意缺陷症状+至少3条多动性症状+至少1条冲动性症状,且持续至少6个月,达到适应不良的程度,并与患儿的发育水平不一致。
ADHD的发生不晚于12岁。
应在1种以上的场合符合上述标准。例如,不注意与多动应在家和学校都有,或同时存在于学校和另一种对患儿进行观察的场合,如门诊。通常这种跨场合的证据需要1种以上来源的信息。
注意缺陷、多动和冲动的症状导致具有临床意义的影响,或损害其社交、学业、或职业功能。不符合广泛反应障碍、躁狂发作、抑郁发作或焦虑障碍的标准。
| 诊断 说明 |
| 5. 组织任务和活动的能力常常受损 如:难于管理顺序性任务;难于有序保管资料或 物品;做事凌乱、无序;糟糕的时间管理;很难如 期完成任务 6. 常常回避或极其厌恶需要保持注意去努力完成 的任务,如家庭作业 如:学校作业或家庭作业,对较大青少年和成年 人则为准备报告、完成表格、审阅较长文章 7. 常常遗失物品,如作业本、铅笔、书、玩具或工具 如:学习资料、铅笔、书、钱包、钥匙、文书工作、眼 镜、移动电话 8. 常常易被外界刺激吸引过去 对较大青少年和成人,可包括无关思维 9. 在日常活动过程中常常忘事 如:做杂务,跑腿时;对较大青少年和成人:回电 话,付账单或保持预约时 |
| 多动 |
| 1. 双手或双足常不安稳,或坐时身体蠕动 2. 在课堂上或其他要求保持坐位的场合离开位子 如:在教室、办公室的地方或其他工作场所离开 他/她的位置,或其他要求留在原地的情境 3. 常常在不适当的场合奔跑或登高爬梯 (在少年或成年可能只存在不安感) 注意:在青少年或成人,可能只有坐立不安的 感受 4. 游戏时常不适当地喧哗,或难以安静地参与娱乐 活动 5. 表现出持久的运动过分,社会环境或别人的要求 无法使患儿显著改变 如:在长时间内很难安静或感到不舒适,如在餐 馆,会议中;可能让他人感到烦躁或很难跟上 |
| 冲动 |
| 1. 常在提问未完时其答案即脱口而出 2. 在游戏或有组织的场合常不能排队或按顺序 等候 如:完成别人的句子;抢着对话 3. 经常打扰或干涉他人(如冲撞别人的交谈或者 游戏) 如:排队等候时 4. 常说话过多,不能对社会规划做出恰当的反应 如:插入谈话、游戏或活动;可能未询问或得到 别人允许就开始用别人的东西;对青少年和成年 人,可能侵入或接管别人正在做的事情 |
引自:临床诊疗指南——癫痫病分册(2023修订版).第1版.ISBN:978-7-117-34579-8
表10-4 DSM-5注意缺陷多动障碍(ADHD)诊断标准

| A. 症状标准 |
| A1. 注意缺陷症状 符合下述注意缺陷症状中至少6项,持续至少6个月,达到适应不良的程度,并与发 育水平不相称 |
| (1)在学习、工作或其他活动中,常常不注意细节,容易出现粗心所致的错误; (2)在学习或游戏活动时,常常难以保持注意力(如在讲座、谈话或者阅读过长的文章时难以保持专注); (3)在与他说话时,常常心不在焉,似听非听; (4)往往不能按照指示完成作业、日常家务或工作; (5)常常难以完成有条理的任务或其他活动; (6)不喜欢、不愿意从事那些需要经历持久的事情,常常设法逃避; (7)常常丢失学习、活动所必需的东西; (8)很容易受外界刺激而分心; (9)在日常活动中常常丢三落四 |
| A2. 多动/冲动症状 符合下述多动、冲动症状中至少6项,持续至少6个月,达到适应不良的程度,并与发 育水平不相称 |
| (1)常常手脚不停,或在座位上扭来扭去; (2)在要求坐好的场合常常擅自离开座位; (3)常常在不适当的场合过分地奔来奔去或爬上爬下; (4)往往不能安静的游戏或参加业余活动; (5)常常一刻不停地活动,好像有个机器在驱动他; (6)常常话多; (7)常常别人问话未完即抢着回答; (8)在活动中常常不能耐心地排队等待轮换上场; (9)常常打断或干扰他人 |
| B. 病程标准:某些造成损害的症状出现在12岁前 |
| C. 某些症状造成的损害至少在两种环境出现 |
| D. 严重程度标准:在社交、学业或职业功能上具有临床意义损害的明显证据 |
| E. 排除标准:症状不是仅仅出现在精神分裂症或其他精神疾病的病程中,亦不能用其他精神障碍(如焦 虑、人格障碍等)来解释 |
引自:临床诊疗指南——癫痫病分册(2023修订版).第1版.ISBN:978-7-117-34579-8
表10-5 DSM-5注意缺陷多动障碍(ADHD)的临床分型

| 分型 诊断标准 |
| 混合型 符合注意障碍症状(A1)和多动/冲动症状(A2)标准,症状持续6个月以上 注意缺陷为主型 符合注意障碍症状(A1)6条症状标准,多动冲动症状(A2)符合3条或以上,症状 持续6个月以上 注意缺陷型 符合注意障碍症状(A1)而多动冲动症状仅符合2条或以下,症状持续6个月以上 多动/冲动为主型 符合多动/冲动症状(A2)标准,而不符合注意障碍诊断标准。症状持续6个月以上 |
引自:临床诊疗指南——癫痫病分册(2023修订版).第1版.ISBN:978-7-117-34579-8
二、癫痫儿童共患ADHD的流行病学
ADHD是癫痫儿童最常见的共患病。癫痫儿童共患ADHD的发生率各研究报道差异很大,约30%~40%(13%~70%),与纳入研究的患儿数量、纳入标准(部分研究将癫痫合并智力障碍患儿排除)以及对于ADHD症状的判断标准不一有关。癫痫和ADHD之间存在双向关联,癫痫儿童中ADHD发生率是正常儿童的2.5~5.5倍,而癫痫在ADHD儿童中的发生率是非ADHD正常儿童的3.94倍。
三、癫痫儿童共患ADHD与单纯ADHD的差异
单纯ADHD和癫痫共患ADHD的特点见表10-6。
表10-6 单纯ADHD和癫痫共患ADHD的特点

| 分类 单纯ADHD 癫痫共患ADHD |
| ADHD发病年龄 7岁前;可能在学龄前 不明确;可能在癫痫发作前 性别分布 男孩明显多于女孩 男孩多于女孩(亚洲研究)/ 无明显性别差别(西方研究) 症状特点 多动冲动为核心症状 注意缺陷较多动冲动更严重,也更常见 ADHD亚型 混合型多于注意缺陷为主型 注意缺陷为主型多见 智商 正常或略低于正常 低于正常 症状随年龄增长后的 改变 年龄增长后症状有所减轻 年龄增长后多动冲动减轻 兴奋剂的作用 混合型效果好,注意障碍为主型有一 定效果 有一定效果;研究有限 |
引自:临床诊疗指南——癫痫病分册(2023修订版).第1版.ISBN:978-7-117-34579-8
四、诊断癫痫共患ADHD时需注意的问题
癫痫儿童共患ADHD的诊断仍需ICD-10或DSM-5诊断标准。但需要先排除是否为其他因素所导致的类似ADHD症状,而并非ADHD这一疾病。需注意以下几点:①认真询问癫痫病史及治疗过程,分析产生ADHD症状的可能相关因素。②排除频繁的微小癫痫发作,尤其需要注意与儿童失神癫痫进行鉴别。③要注意ADHD症状与癫痫治疗的关系,特别要注意抗癫痫治疗的变化与ADHD症状增加的关系。检测抗癫痫发作药血浓度、血生化检查排除由于抗癫痫发作药过量或其他生化代谢异常(如低血糖、低钠血症)对认知及行为的影响。④排除其他可能导致的行为改变,例如是否存在睡眠障碍等。⑤进行智力及学习能力测试,以发现是否存在任何学习困难或认知障碍导致的类似ADHD行为。
此外,需要加以鉴别的还包括:癫痫共患精神障碍性疾病,如焦虑、抑郁、心境障碍等;癫痫共患家庭或学校的重大心理应激,如恐吓、校园欺凌等;癫痫共患其他疾病,如物质滥用、颅脑外伤、甲状腺功能亢进等。
在癫痫共患ADHD的基础上,还需要注意是否同时共患其他疾病,包括:共患精神障碍性疾病,如焦虑、抑郁、对立违抗障碍等;共患发育问题,如学习和语言障碍或其他神经发育障碍等;共患抽动障碍、睡眠障碍等。
五、癫痫患者共患ADHD的治疗
癫痫发作频繁的患儿以控制癫痫发作优先。对于癫痫发作控制相对良好的患儿,主张尽早ADHD治疗。对于达到ADHD诊断标准的癫痫患儿,根据年龄进行差异化治疗:学龄前(4~5岁):父母或/和老师实施的行为治疗;学龄期(6~11岁):ADHD药物,配合行为治疗;青少年(12~18岁):征得患儿同意后,ADHD药物,配合行为治疗。
ADHD药物治疗:推荐药物包括盐酸哌甲酯、盐酸托莫西汀。盐酸哌甲酯是目前最主要的ADHD治疗药物,对于无癫痫的ADHD患儿核心症状的控制率大于75%,但对于癫痫儿童缺少较大规模的对照研究数据。虽然有研究认为哌甲酯可能较低惊厥发生的阈值,但目前大多数研究认为对于发作控制相对良好的患者可以应用哌甲酯。除药物治疗外,强调综合治疗,包括环境、心理社会治疗,识别有无共患其他心理问题(如焦虑、抑双相情感障碍等),也应给予相应干预。
抗癫痫发作药:关于不同抗癫痫发作药与ADHD的关系,尚缺乏高级别证据。关于共患ADHD癫痫患儿的抗癫痫发作药的选择,应尽量避免多药治疗及可能的药物相互作用,尽可能优化抗癫痫治疗,尽量争取更好的发作控制。如果可能,更换成对认知及行为影响更小的药物。
六、儿童患者向成人的过渡
约2/3癫痫共患ADHD患儿的ADHD症状持续至成年。对成人癫痫患者进行ADHD筛查,约1/5患者为阳性。因此,部分患者可能需要长期治疗和随访。癫痫患儿共患ADHD的症状可能持续到成人,而这一点往往被临床医师或患者本人所忽视。对ADHD的治疗率从儿童期到成年早期明显下降。而成年早期或成年期对于患者的学习、就业及社会关系影响深远,因此这个过渡阶段需引起医师和患者的重视。
抑郁障碍(depression disorder)是癫痫最为常见的精神共患病之一。抑郁障碍患者患癫痫的风险较普通人群高3~7倍。癫痫患者抑郁障碍的终身患病率高达30%,较普通人群高约2倍,癫痫患者的自杀率也较普通人群高2~3倍。癫痫共患抑郁障碍不仅具有高自杀风险、影响癫痫预后,而且降低抗癫痫发作药治疗依从性,加重病耻感,降低患者生活质量,应重视对癫痫患者抑郁情绪的筛查识别,积极治疗干预。
与抑郁风险增加相关的重要因素为年龄较大、女性、受教育程度低、失业、抗癫痫发作药依从性差、同时服用多种抗癫痫发作药、羞耻感、伴焦虑、癫痫患病时间长。虽然DSM-Ⅳ的结构化临床访谈被视为诊断的精神病学“黄金标准”,但不易操作。可采用一些筛查工具用于癫痫共患抑郁高风险患者的筛查。最常用的验证筛查工具是神经障碍抑郁量表(NDDI-E)、贝克抑郁量表(BDI;包括改良BDI、BDI快速筛查等)、医院焦虑和抑郁量表(HADS)、情绪温度计(ETs)、患者健康问卷 9(PHQ-9),患者健康问卷 2(PHQ-2),以及汉密尔顿抑郁量表(HAM-D或HRSD)。其中,NDDI-E被应用得最为广泛,其灵敏度约为80.5%,特异度约为86.2%。ILAE推荐癫痫患者中的抑郁可以采用NDDI-E量表进行筛查。当患者抑郁症状较轻时,可由神经科医师治疗,当患者患有中度或重度抑郁时,则需精神科专科治疗。
根据癫痫与抑郁发作时间分布,可分为发作前期、发作期、发作间歇期及发作后期抑郁。发作前期,抑郁常于癫痫发作前数小时至2天内发生,报道少;发作期,抑郁主要见颞叶癫痫患者,发生率达10%,常被当成发作先兆;发作间歇期,抑郁出现在两次癫痫发作之间,患病率达40%~60%,临床表现不典型,多样化;发作后期,抑郁于癫痫发作后1小时出现,可持续至癫痫发作后15天,多见于额颞叶癫痫,发生率仅次于发作间歇期抑郁。严格意义的癫痫共患抑郁障碍不包括以抑郁症状为表现形式的癫痫发作。
目前推荐对癫痫共患抑郁的患者在服用ASMs的同时积极采用抗抑郁药物。某些ASMs如丙戊酸钠、奥卡西平和拉莫三嗪也有稳定情绪作用,对合并抑郁症的癫痫患者在不违背治疗原则的前提下可首选这些药物作为单药或添加治疗。而苯巴比妥和普利米酮则可能会加重抑郁症,应避免应用。选择性5-羟色胺再摄取抑制剂及5羟色胺和去甲肾上腺素再摄取抑制剂可明显改善癫痫患者的抑郁症状,且对其癫痫发作影响不大,可作为癫痫共患抑郁的一线药物。但应避免使用三环或四环抗抑郁药和去甲肾上腺素多巴胺再摄取抑制剂。由于使用抗抑郁药可能会增加自杀风险,因此使用抗抑郁药物,特别是在滴定或停药期间应密切观察患者反应。药物治疗无效的患者电休克治疗往往有效;迷走神经刺激术可用于治疗难治性癫痫,现认为也可用于药物及电休克治疗效果均不佳的抑郁症。而认知行为疗法对癫痫共患抑郁的治疗效果目前仍不明确。
抑郁障碍(depression disorder)是癫痫最为常见的精神共患病之一。抑郁障碍患者患癫痫的风险较普通人群高3~7倍。癫痫患者抑郁障碍的终身患病率高达30%,较普通人群高约2倍,癫痫患者的自杀率也较普通人群高2~3倍。癫痫共患抑郁障碍不仅具有高自杀风险、影响癫痫预后,而且降低抗癫痫发作药治疗依从性,加重病耻感,降低患者生活质量,应重视对癫痫患者抑郁情绪的筛查识别,积极治疗干预。
与抑郁风险增加相关的重要因素为年龄较大、女性、受教育程度低、失业、抗癫痫发作药依从性差、同时服用多种抗癫痫发作药、羞耻感、伴焦虑、癫痫患病时间长。虽然DSM-Ⅳ的结构化临床访谈被视为诊断的精神病学“黄金标准”,但不易操作。可采用一些筛查工具用于癫痫共患抑郁高风险患者的筛查。最常用的验证筛查工具是神经障碍抑郁量表(NDDI-E)、贝克抑郁量表(BDI;包括改良BDI、BDI快速筛查等)、医院焦虑和抑郁量表(HADS)、情绪温度计(ETs)、患者健康问卷 9(PHQ-9),患者健康问卷 2(PHQ-2),以及汉密尔顿抑郁量表(HAM-D或HRSD)。其中,NDDI-E被应用得最为广泛,其灵敏度约为80.5%,特异度约为86.2%。ILAE推荐癫痫患者中的抑郁可以采用NDDI-E量表进行筛查。当患者抑郁症状较轻时,可由神经科医师治疗,当患者患有中度或重度抑郁时,则需精神科专科治疗。
根据癫痫与抑郁发作时间分布,可分为发作前期、发作期、发作间歇期及发作后期抑郁。发作前期,抑郁常于癫痫发作前数小时至2天内发生,报道少;发作期,抑郁主要见颞叶癫痫患者,发生率达10%,常被当成发作先兆;发作间歇期,抑郁出现在两次癫痫发作之间,患病率达40%~60%,临床表现不典型,多样化;发作后期,抑郁于癫痫发作后1小时出现,可持续至癫痫发作后15天,多见于额颞叶癫痫,发生率仅次于发作间歇期抑郁。严格意义的癫痫共患抑郁障碍不包括以抑郁症状为表现形式的癫痫发作。
目前推荐对癫痫共患抑郁的患者在服用ASMs的同时积极采用抗抑郁药物。某些ASMs如丙戊酸钠、奥卡西平和拉莫三嗪也有稳定情绪作用,对合并抑郁症的癫痫患者在不违背治疗原则的前提下可首选这些药物作为单药或添加治疗。而苯巴比妥和普利米酮则可能会加重抑郁症,应避免应用。选择性5-羟色胺再摄取抑制剂及5羟色胺和去甲肾上腺素再摄取抑制剂可明显改善癫痫患者的抑郁症状,且对其癫痫发作影响不大,可作为癫痫共患抑郁的一线药物。但应避免使用三环或四环抗抑郁药和去甲肾上腺素多巴胺再摄取抑制剂。由于使用抗抑郁药可能会增加自杀风险,因此使用抗抑郁药物,特别是在滴定或停药期间应密切观察患者反应。药物治疗无效的患者电休克治疗往往有效;迷走神经刺激术可用于治疗难治性癫痫,现认为也可用于药物及电休克治疗效果均不佳的抑郁症。而认知行为疗法对癫痫共患抑郁的治疗效果目前仍不明确。
焦虑障碍(anxiety disorders)是以焦虑症状为核心表现的一组疾病。癫痫患者共病焦虑很常见,文献报道为11%~39%。常见癫痫共患焦虑障碍可以表现为广泛性焦虑障碍、惊恐障碍、社交焦虑障碍、创伤后应激障碍和强迫障碍等多种类型。伴有焦虑的癫痫患者还可伴有不同程度的抑郁症状。癫痫共患焦虑障碍自杀率高、成为难治性癫痫风险更高、预后较差,对生活质量影响更大,需要积极关注。
癫痫共患焦虑障碍诊断应该各自符合癫痫和焦虑障碍的诊断,可以采用相关量表进行筛查评估,如广泛性焦虑障碍量表可以用于癫痫共患广泛性焦虑障碍的筛查。诊断中需特别需要与癫痫发作时间时的焦虑表现相鉴别,焦虑障碍与抑郁障碍、双相情感障碍及分离转换障碍等精神障碍的鉴别建议请征询精神专科医师的意见。
癫痫共病焦虑障碍治疗以积极控制癫痫发作治疗为主,合理控制焦虑,提高患者生活质量、预防复发。研究发现,丙戊酸、加巴喷丁、卡马西平等同时具有控制癫痫症状和抗焦虑作用,推荐优选。当患者焦虑症状较轻时,可由神经科医师治疗,当患者患有中度或重度焦虑时,则需精神科专科治疗精神共患病。
选择性5-羟色胺再摄取抑制剂抗抑郁药对共病惊恐障碍、社交焦虑、创伤后应激障碍、强迫障碍以及广泛性焦虑障碍均显示疗效,苯二氮䓬类药物可以短期使用。非药物治疗具有重要地位,认知行为治疗可以用于所有共患焦虑障碍的治疗,特别是慢性焦虑。其他心理治疗方法包括行为调整、短程的针对症状的治疗和健康教育尚在探索中。抗抑郁药一般以推荐起始剂量的1/4~1/2起始,不稳定癫痫患者应避免使用,抗抑郁药使用中出现癫痫发作需停用抗抑郁药。
焦虑障碍(anxiety disorders)是以焦虑症状为核心表现的一组疾病。癫痫患者共病焦虑很常见,文献报道为11%~39%。常见癫痫共患焦虑障碍可以表现为广泛性焦虑障碍、惊恐障碍、社交焦虑障碍、创伤后应激障碍和强迫障碍等多种类型。伴有焦虑的癫痫患者还可伴有不同程度的抑郁症状。癫痫共患焦虑障碍自杀率高、成为难治性癫痫风险更高、预后较差,对生活质量影响更大,需要积极关注。
癫痫共患焦虑障碍诊断应该各自符合癫痫和焦虑障碍的诊断,可以采用相关量表进行筛查评估,如广泛性焦虑障碍量表可以用于癫痫共患广泛性焦虑障碍的筛查。诊断中需特别需要与癫痫发作时间时的焦虑表现相鉴别,焦虑障碍与抑郁障碍、双相情感障碍及分离转换障碍等精神障碍的鉴别建议请征询精神专科医师的意见。
癫痫共病焦虑障碍治疗以积极控制癫痫发作治疗为主,合理控制焦虑,提高患者生活质量、预防复发。研究发现,丙戊酸、加巴喷丁、卡马西平等同时具有控制癫痫症状和抗焦虑作用,推荐优选。当患者焦虑症状较轻时,可由神经科医师治疗,当患者患有中度或重度焦虑时,则需精神科专科治疗精神共患病。
选择性5-羟色胺再摄取抑制剂抗抑郁药对共病惊恐障碍、社交焦虑、创伤后应激障碍、强迫障碍以及广泛性焦虑障碍均显示疗效,苯二氮䓬类药物可以短期使用。非药物治疗具有重要地位,认知行为治疗可以用于所有共患焦虑障碍的治疗,特别是慢性焦虑。其他心理治疗方法包括行为调整、短程的针对症状的治疗和健康教育尚在探索中。抗抑郁药一般以推荐起始剂量的1/4~1/2起始,不稳定癫痫患者应避免使用,抗抑郁药使用中出现癫痫发作需停用抗抑郁药。
双相情感障碍(bipolar disorder)是以临床出现躁狂和抑郁发作的一类疾病,躁狂发作时表现为情感高涨、言语增多和活动增多,而抑郁发作时则出现情绪低落、思维迟缓和活动减少等症状,一般呈发作性病程,躁狂和抑郁常反复循环或交替出现,也可以混合形式存在。
癫痫患者双相情感障碍患病率是健康对照组或其他疾病对照组的2.46~3.6倍,双相情感障碍患者非诱发性癫痫患病率是非双相情感障碍患者的2.2~4.2倍。癫痫与双相情感障碍都是发作性疾病并可以转化为慢性病程、抗癫痫发作药治疗均有效,且大多数患者均没有颅脑结构异常。
共病患者双相情感障碍症状较突出的表现为易激惹、愤怒、欣快和夸张。情绪稳定性不良和激惹性增高表现突出,可以在没有明显外界刺激和没有明显意识障碍的情况下出现暴发性的激情发作和攻击行为。可有典型的双相情感障碍发作性病程特点,也可自行缓解或慢性化。癫痫患者中双相情感障碍症状发生率显著增高达12.2%,但疾病诊断上需要鉴别双相情感障碍、发作期焦虑障碍、发作期后躁狂/轻躁狂状态、围发作期焦虑等。
抗癫痫发作药选择上,不仅需要结合患者癫痫病因和发作类型,同时需要结合患者精神行为异常症状特点,尽可能选择具有情感稳定作用的抗癫痫发作药如丙戊酸、卡马西平、奥卡西平、拉莫三嗪等,药物加减量及停药过程宜缓慢,并监测抗癫痫发作药的血药浓度,避免使用可能加重患者精神行为异常症状的药物,锂盐因加重癫痫发作并具有神经毒性作用,使用应慎重。心理干预和自我管理,能改善癫痫患者的生活质量和情绪健康状态,减少疲劳症状。当患者明确患有双相情感障碍症时,应由精神科专科治疗其精神共患病。
双相情感障碍(bipolar disorder)是以临床出现躁狂和抑郁发作的一类疾病,躁狂发作时表现为情感高涨、言语增多和活动增多,而抑郁发作时则出现情绪低落、思维迟缓和活动减少等症状,一般呈发作性病程,躁狂和抑郁常反复循环或交替出现,也可以混合形式存在。
癫痫患者双相情感障碍患病率是健康对照组或其他疾病对照组的2.46~3.6倍,双相情感障碍患者非诱发性癫痫患病率是非双相情感障碍患者的2.2~4.2倍。癫痫与双相情感障碍都是发作性疾病并可以转化为慢性病程、抗癫痫发作药治疗均有效,且大多数患者均没有颅脑结构异常。
共病患者双相情感障碍症状较突出的表现为易激惹、愤怒、欣快和夸张。情绪稳定性不良和激惹性增高表现突出,可以在没有明显外界刺激和没有明显意识障碍的情况下出现暴发性的激情发作和攻击行为。可有典型的双相情感障碍发作性病程特点,也可自行缓解或慢性化。癫痫患者中双相情感障碍症状发生率显著增高达12.2%,但疾病诊断上需要鉴别双相情感障碍、发作期焦虑障碍、发作期后躁狂/轻躁狂状态、围发作期焦虑等。
抗癫痫发作药选择上,不仅需要结合患者癫痫病因和发作类型,同时需要结合患者精神行为异常症状特点,尽可能选择具有情感稳定作用的抗癫痫发作药如丙戊酸、卡马西平、奥卡西平、拉莫三嗪等,药物加减量及停药过程宜缓慢,并监测抗癫痫发作药的血药浓度,避免使用可能加重患者精神行为异常症状的药物,锂盐因加重癫痫发作并具有神经毒性作用,使用应慎重。心理干预和自我管理,能改善癫痫患者的生活质量和情绪健康状态,减少疲劳症状。当患者明确患有双相情感障碍症时,应由精神科专科治疗其精神共患病。
癫痫共患精神病性障碍(psychotics disorders)是指癫痫患者同时患有以精神病性症状为主要临床表现的精神疾病或综合征。以精神病性症状为表现的癫痫发作不属于癫痫共病。癫痫患者共病精神病性障碍2.8%~21.8%,高于非癫痫人群。家族精神病史阳性、伴有神经发育异常的患者共病多见,长病程者、局灶性发作精神障碍较多见,此外,精神障碍还可能与某些抗癫痫发作药使用有关。
癫痫共患精神病性障碍临床表现类似精神分裂症,可出现幻觉、关系妄想、被害妄想、被控制感、思维被夺,宗教狂和偏执妄想较多见,情感保留相对完好,可以伴随持久的人格改变如固执、敏感、冲动等。部分患者出现癫痫发作控制后出现精神症状,称为替代性发作。
癫痫共患精神病性障碍继续使用适宜的抗癫痫发作药治疗。癫痫后精神障碍短期使用抗精神病药可以减少并发症和病死率,癫痫发作间期精神障碍可能需要在精神专科医师的参与下较长时间的抗精神病药治疗。共病患者抗精神病药物使用剂量取决于患者的耐受性和疗效。一般要小量起始缓慢加量;关注药物的相互作用;关注对癫痫发作阈值的影响;加药或突然停用抗精神病药应监测抗癫痫发作药的血药浓度变化。一般认为症状完全缓解6个月以上可以考虑缓慢减量,若为多次发作用药时间更长。抗精神病药使用建议精神科医师参与进行。
癫痫共患精神病性障碍(psychotics disorders)是指癫痫患者同时患有以精神病性症状为主要临床表现的精神疾病或综合征。以精神病性症状为表现的癫痫发作不属于癫痫共病。癫痫患者共病精神病性障碍2.8%~21.8%,高于非癫痫人群。家族精神病史阳性、伴有神经发育异常的患者共病多见,长病程者、局灶性发作精神障碍较多见,此外,精神障碍还可能与某些抗癫痫发作药使用有关。
癫痫共患精神病性障碍临床表现类似精神分裂症,可出现幻觉、关系妄想、被害妄想、被控制感、思维被夺,宗教狂和偏执妄想较多见,情感保留相对完好,可以伴随持久的人格改变如固执、敏感、冲动等。部分患者出现癫痫发作控制后出现精神症状,称为替代性发作。
癫痫共患精神病性障碍继续使用适宜的抗癫痫发作药治疗。癫痫后精神障碍短期使用抗精神病药可以减少并发症和病死率,癫痫发作间期精神障碍可能需要在精神专科医师的参与下较长时间的抗精神病药治疗。共病患者抗精神病药物使用剂量取决于患者的耐受性和疗效。一般要小量起始缓慢加量;关注药物的相互作用;关注对癫痫发作阈值的影响;加药或突然停用抗精神病药应监测抗癫痫发作药的血药浓度变化。一般认为症状完全缓解6个月以上可以考虑缓慢减量,若为多次发作用药时间更长。抗精神病药使用建议精神科医师参与进行。
睡眠障碍与癫痫相互影响,睡眠是癫痫发作和异常放电的重要激活因素,一些癫痫仅在睡眠期发作或在睡眠期间更容易发作,睡眠障碍可增加癫痫发作频率,加重癫痫症状及影响认知功能;癫痫发作及癫痫样放电影响睡眠结构、降低睡眠质量,癫痫患者更易出现噩梦、睡眠片段化、失眠、觉醒后疲倦与异态睡眠等各种睡眠障碍,对于伴随的睡眠障碍的诊断和治疗不仅可改善睡眠相关症状和生活质量,还可以降低癫痫发作。
一、癫痫与睡眠障碍相互影响
1.癫痫对睡眠的影响
癫痫患者浅睡期延长,深睡期和快速动眼期时间缩短,REM睡眠潜伏期延长。癫痫患者夜间觉醒时间增加、总睡眠时间减少、睡眠效率降低、睡眠周期转换频率明显增加。癫痫对睡眠产生影响的相关因素较复杂,受癫痫的类型、发作起源部位、发作时间及抗癫痫发作药作用等因素影响。癫痫患者睡眠质量、睡眠结构与正常生物节律易受癫痫发作异常放电影响,导致患者白天嗜睡、疲乏无力、认知功能及行为异常。同时,睡眠结构的改变也会影响癫痫发作的频率,形成恶性循环。
2.睡眠障碍对癫痫的影响
睡眠障碍患者罹患癫痫的风险明显增高,睡眠减少和低氧可能诱发癫痫或恶化癫痫症状。对共患阻塞型睡眠呼吸暂停的癫痫患者给予持续正压通气则有助于控制癫痫。失眠症合并癫痫的患者给予褪黑素治疗后癫痫发作减少。
二、治疗
对于癫痫共患睡眠障碍的患者,选择ASMs应兼顾两种疾病的治疗,采用针对的治疗措施。
1.药物治疗
癫痫共患睡眠障碍的药物治疗目标应为控制癫痫发作兼顾改善睡眠质量。ASMs选择首先根据癫痫治疗指南,同时兼顾不加重睡眠障碍选用ASMs,常用ASMs对睡眠结构的影响可参考表10-7。睡眠障碍的药物治疗是在抗癫痫治疗的基础上,针对不同类型的睡眠障碍应采用去除病因和诱因的治疗,主要推荐治疗手段见表10-8,并辅以睡眠卫生建议等综合性治疗方案。
2.非药物治疗
包括睡眠卫生、认知行为疗法、持续正压通气治疗等。
表10-7 抗癫痫发作药对睡眠的影响
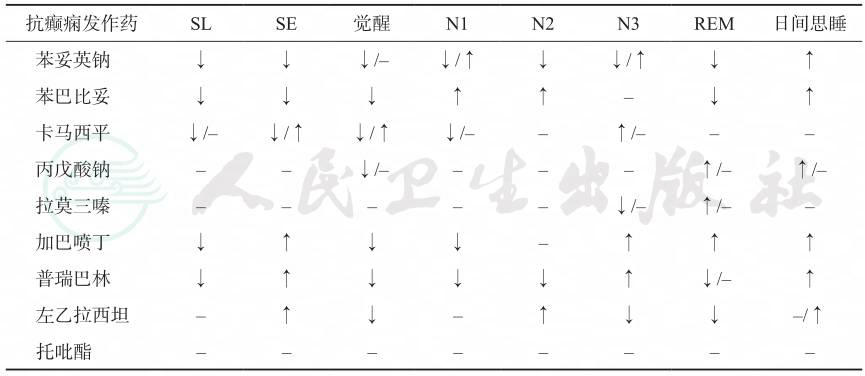
注:SL,睡眠潜伏期;SE,睡眠效率;N1,N2,N3分别为NREM睡眠Ⅰ、Ⅱ、Ⅲ期;↓减少;↑增加;–不变。
| 抗癫痫发作药 SL SE 觉醒 N1 N2 N3 REM 日间思睡 |
| 苯妥英钠 ↓ ↓ ↓/– ↓/↑ ↓ ↓/↑ ↓ ↑ 苯巴比妥 ↓ ↓ ↓ ↑ ↑ – ↓ ↑ 卡马西平 ↓/– ↓/↑ ↓/↑ ↓/– – ↑/– – – 丙戊酸钠 – – ↓/– – – – ↑/– ↑/– 拉莫三嗪 – – – – – ↓/– ↑/– – 加巴喷丁 ↓ ↑ ↓ ↓ – ↑ ↑ ↑ 普瑞巴林 ↓ ↑ ↓ ↓ ↓ ↑ ↓/– ↑ 左乙拉西坦 – ↑ ↓ – ↑ ↓ ↓ –/↑ 托吡酯 – – – – – – – – |
引自:临床诊疗指南——癫痫病分册(2023修订版).第1版.ISBN:978-7-117-34579-8
表10-8 临床常见不同类型睡眠障碍的推荐治疗方案

| 睡眠障碍类型 主要推荐治疗手段 |
| 慢性失眠 睡眠卫生+认知行为疗法的远期疗效优于药物治疗,药物推荐短期间歇用非苯二氮 类受体激动剂(如右佐匹克隆、唑吡坦等),也可短期应用苯二氮类药物 日间嗜睡 疑似ASMs导致的不良反应:减少药物的白天剂量、停药或更换为镇静作用较小的药 物,在睡眠期接受较高剂量的药物;非ASMs所致者查明病因先针对病因治疗,发作 性睡病推荐用药:SSRIs,莫达非尼或兴奋剂(如盐酸哌甲酯),但应考虑可能会增加癫 痫发作的风险 阻塞型呼吸暂停 综合征 应遵循本病治疗指南处理,持续正压通气最有效,合并减肥、减重手术等综合治疗,慎 用有增加体重风险的ASMs,避免使用加重本病的药物(如苯二氮类) 不宁腿综合征 循证证据少,本病治疗用药与不宁腿综合征部分一致(多巴胺受体激动剂普拉克索、 加巴喷丁、普瑞巴林有效) 快速动眼睡眠行 为障碍 首先要建立安全的睡眠环境,药物治疗可选择氯硝西泮,褪黑素,多巴胺受体激动剂 普拉克索 周期性肢体运动 障碍 多巴或多巴胺受体激动剂是治疗本病的一线药物,可以与ASMs联合使用;部分 ASMs对本病有效并获得欧洲指南推荐(如加巴喷丁或普瑞巴林),补充铁与氯硝西泮 也有效 |
引自:临床诊疗指南——癫痫病分册(2023修订版).第1版.ISBN:978-7-117-34579-8
睡眠障碍与癫痫相互影响,睡眠是癫痫发作和异常放电的重要激活因素,一些癫痫仅在睡眠期发作或在睡眠期间更容易发作,睡眠障碍可增加癫痫发作频率,加重癫痫症状及影响认知功能;癫痫发作及癫痫样放电影响睡眠结构、降低睡眠质量,癫痫患者更易出现噩梦、睡眠片段化、失眠、觉醒后疲倦与异态睡眠等各种睡眠障碍,对于伴随的睡眠障碍的诊断和治疗不仅可改善睡眠相关症状和生活质量,还可以降低癫痫发作。
一、癫痫与睡眠障碍相互影响
1.癫痫对睡眠的影响
癫痫患者浅睡期延长,深睡期和快速动眼期时间缩短,REM睡眠潜伏期延长。癫痫患者夜间觉醒时间增加、总睡眠时间减少、睡眠效率降低、睡眠周期转换频率明显增加。癫痫对睡眠产生影响的相关因素较复杂,受癫痫的类型、发作起源部位、发作时间及抗癫痫发作药作用等因素影响。癫痫患者睡眠质量、睡眠结构与正常生物节律易受癫痫发作异常放电影响,导致患者白天嗜睡、疲乏无力、认知功能及行为异常。同时,睡眠结构的改变也会影响癫痫发作的频率,形成恶性循环。
2.睡眠障碍对癫痫的影响
睡眠障碍患者罹患癫痫的风险明显增高,睡眠减少和低氧可能诱发癫痫或恶化癫痫症状。对共患阻塞型睡眠呼吸暂停的癫痫患者给予持续正压通气则有助于控制癫痫。失眠症合并癫痫的患者给予褪黑素治疗后癫痫发作减少。
二、治疗
对于癫痫共患睡眠障碍的患者,选择ASMs应兼顾两种疾病的治疗,采用针对的治疗措施。
1.药物治疗
癫痫共患睡眠障碍的药物治疗目标应为控制癫痫发作兼顾改善睡眠质量。ASMs选择首先根据癫痫治疗指南,同时兼顾不加重睡眠障碍选用ASMs,常用ASMs对睡眠结构的影响可参考表10-7。睡眠障碍的药物治疗是在抗癫痫治疗的基础上,针对不同类型的睡眠障碍应采用去除病因和诱因的治疗,主要推荐治疗手段见表10-8,并辅以睡眠卫生建议等综合性治疗方案。
2.非药物治疗
包括睡眠卫生、认知行为疗法、持续正压通气治疗等。
表10-7 抗癫痫发作药对睡眠的影响

注:SL,睡眠潜伏期;SE,睡眠效率;N1,N2,N3分别为NREM睡眠Ⅰ、Ⅱ、Ⅲ期;↓减少;↑增加;–不变。
| 抗癫痫发作药 SL SE 觉醒 N1 N2 N3 REM 日间思睡 |
| 苯妥英钠 ↓ ↓ ↓/– ↓/↑ ↓ ↓/↑ ↓ ↑ 苯巴比妥 ↓ ↓ ↓ ↑ ↑ – ↓ ↑ 卡马西平 ↓/– ↓/↑ ↓/↑ ↓/– – ↑/– – – 丙戊酸钠 – – ↓/– – – – ↑/– ↑/– 拉莫三嗪 – – – – – ↓/– ↑/– – 加巴喷丁 ↓ ↑ ↓ ↓ – ↑ ↑ ↑ 普瑞巴林 ↓ ↑ ↓ ↓ ↓ ↑ ↓/– ↑ 左乙拉西坦 – ↑ ↓ – ↑ ↓ ↓ –/↑ 托吡酯 – – – – – – – – |
引自:临床诊疗指南——癫痫病分册(2023修订版).第1版.ISBN:978-7-117-34579-8
表10-8 临床常见不同类型睡眠障碍的推荐治疗方案

| 睡眠障碍类型 主要推荐治疗手段 |
| 慢性失眠 睡眠卫生+认知行为疗法的远期疗效优于药物治疗,药物推荐短期间歇用非苯二氮 类受体激动剂(如右佐匹克隆、唑吡坦等),也可短期应用苯二氮类药物 日间嗜睡 疑似ASMs导致的不良反应:减少药物的白天剂量、停药或更换为镇静作用较小的药 物,在睡眠期接受较高剂量的药物;非ASMs所致者查明病因先针对病因治疗,发作 性睡病推荐用药:SSRIs,莫达非尼或兴奋剂(如盐酸哌甲酯),但应考虑可能会增加癫 痫发作的风险 阻塞型呼吸暂停 综合征 应遵循本病治疗指南处理,持续正压通气最有效,合并减肥、减重手术等综合治疗,慎 用有增加体重风险的ASMs,避免使用加重本病的药物(如苯二氮类) 不宁腿综合征 循证证据少,本病治疗用药与不宁腿综合征部分一致(多巴胺受体激动剂普拉克索、 加巴喷丁、普瑞巴林有效) 快速动眼睡眠行 为障碍 首先要建立安全的睡眠环境,药物治疗可选择氯硝西泮,褪黑素,多巴胺受体激动剂 普拉克索 周期性肢体运动 障碍 多巴或多巴胺受体激动剂是治疗本病的一线药物,可以与ASMs联合使用;部分 ASMs对本病有效并获得欧洲指南推荐(如加巴喷丁或普瑞巴林),补充铁与氯硝西泮 也有效 |
引自:临床诊疗指南——癫痫病分册(2023修订版).第1版.ISBN:978-7-117-34579-8
[1]KEEZER M R,SISODIYA S M,SANDER J W.Comorbidities of epilepsy:current concepts and future perspectives[J].Lancet Neurol,2016,15(1):106-115.
[2]SEN A,JETTE N,HUSAIN M,et al.Epilepsy in older people[J].Lancet,2020,395(10225):735-748.
[3]KEEZER M R,BAUER P R,FERRARI M D,et al.The comorbid relationship between migraine and epilepsy:a systematic review and meta-analysis[J].European journal of neurology,2015,22(7):1038-1047.
[4]中国抗癫痫协会共患病专业委员会.癫痫共患偏头痛诊断治疗的中国专家共识[J].癫痫杂志,2019,5(5):7-17.
[5]AUVIN S,WIRRELL E,DONALD K A,et al.Systematic review of the screening,diagnosis,and management of ADHD in children with epilepsy.Consensus paper of the Task Force on Comorbidities of the ILAE Pediatric Commission[J].Epilepsia,2018,59(10):1867-1880.
[6]RHEIMS S,AUVIN S.Attention def i cit/hyperactivity disorder and epilepsy[J].CurrOpin Neurol,2021,34(2):219-225.
[7]中国抗癫痫协会共患病专业委员会.儿童癫痫共患注意缺陷多动障碍诊断治疗的中国专家共识[J].癫痫杂志,2018,4(4):281-285.
[8]KANNER A M.Management of psychiatric and neurological comorbidities in epilepsy[J].Nat Rev Neurol,2016,12(2):106-116.
[9]HESDORFFER D C,ISHIHARA L,WEBB D J,et al.Occurrence and recurrence of attempted suicide among people with epilepsy[J].JAMA Psychiatry,2016,73(1):80-86.
[10]YANG Y,YANG M,SHI Q,et al.Risk factors for depression in patients with epilepsy:A meta-analysis[J].Epilepsy Behav,2020,106:107030.
[11]GILL S J,LUKMANJI S,FIEST K M,et al.Depression screening tools in persons with epilepsy:A systematic review of validated tools[J].Epilepsia,2017,58(5):695-705.
[12]KIM A M,ROSSI K C,JETTÉ N,et al.Increased risk of hospital admission for mood disorders following admission for epilepsy[J].Neurology,2018,91(9):e800-e810.
[13]KNOTT S,FORTY L,CRADDOCK N,et al.Epilepsy and bipolar disorder[J].Epilepsy Behav,2015,52(Pt A):267-274.
[14]BRODIE M J,BESAG F,ETTINGER A B,et al.Epilepsy,Antiepileptic Drugs,and Aggression:An Evidence-Based Review[J].Pharmacol Rev,2016,68(3):563-602.
[15]MICHAELIS R,TANG V,WAGNER J L,et al.Psychological treatments for people with epilepsy[J].Cochrane Database Syst Rev,2017,10(10):CD012081.
[16]中国抗癫痫协会共患病专业委员会.癫痫共患睡眠障碍诊断治疗的中国专家共识[J].癫痫杂志,2019,5(6):417-423.
[17]刘晨慧,宿长军.睡眠障碍与癫痫[J].中国临床医生杂志,2018,46(2):134-137.
[1]KEEZER M R,SISODIYA S M,SANDER J W.Comorbidities of epilepsy:current concepts and future perspectives[J].Lancet Neurol,2016,15(1):106-115.
[2]SEN A,JETTE N,HUSAIN M,et al.Epilepsy in older people[J].Lancet,2020,395(10225):735-748.
[3]KEEZER M R,BAUER P R,FERRARI M D,et al.The comorbid relationship between migraine and epilepsy:a systematic review and meta-analysis[J].European journal of neurology,2015,22(7):1038-1047.
[4]中国抗癫痫协会共患病专业委员会.癫痫共患偏头痛诊断治疗的中国专家共识[J].癫痫杂志,2019,5(5):7-17.
[5]AUVIN S,WIRRELL E,DONALD K A,et al.Systematic review of the screening,diagnosis,and management of ADHD in children with epilepsy.Consensus paper of the Task Force on Comorbidities of the ILAE Pediatric Commission[J].Epilepsia,2018,59(10):1867-1880.
[6]RHEIMS S,AUVIN S.Attention def i cit/hyperactivity disorder and epilepsy[J].CurrOpin Neurol,2021,34(2):219-225.
[7]中国抗癫痫协会共患病专业委员会.儿童癫痫共患注意缺陷多动障碍诊断治疗的中国专家共识[J].癫痫杂志,2018,4(4):281-285.
[8]KANNER A M.Management of psychiatric and neurological comorbidities in epilepsy[J].Nat Rev Neurol,2016,12(2):106-116.
[9]HESDORFFER D C,ISHIHARA L,WEBB D J,et al.Occurrence and recurrence of attempted suicide among people with epilepsy[J].JAMA Psychiatry,2016,73(1):80-86.
[10]YANG Y,YANG M,SHI Q,et al.Risk factors for depression in patients with epilepsy:A meta-analysis[J].Epilepsy Behav,2020,106:107030.
[11]GILL S J,LUKMANJI S,FIEST K M,et al.Depression screening tools in persons with epilepsy:A systematic review of validated tools[J].Epilepsia,2017,58(5):695-705.
[12]KIM A M,ROSSI K C,JETTÉ N,et al.Increased risk of hospital admission for mood disorders following admission for epilepsy[J].Neurology,2018,91(9):e800-e810.
[13]KNOTT S,FORTY L,CRADDOCK N,et al.Epilepsy and bipolar disorder[J].Epilepsy Behav,2015,52(Pt A):267-274.
[14]BRODIE M J,BESAG F,ETTINGER A B,et al.Epilepsy,Antiepileptic Drugs,and Aggression:An Evidence-Based Review[J].Pharmacol Rev,2016,68(3):563-602.
[15]MICHAELIS R,TANG V,WAGNER J L,et al.Psychological treatments for people with epilepsy[J].Cochrane Database Syst Rev,2017,10(10):CD012081.
[16]中国抗癫痫协会共患病专业委员会.癫痫共患睡眠障碍诊断治疗的中国专家共识[J].癫痫杂志,2019,5(6):417-423.
[17]刘晨慧,宿长军.睡眠障碍与癫痫[J].中国临床医生杂志,2018,46(2):134-137.