 去看看
去看看


心房颤动(简称房颤)是常见的一种心律失常,其发病率逐年上升[1],与卒中、血栓栓塞、心力衰竭,甚至死亡等临床不良事件发生有关,相关临床研究表明,房颤的不良事件中,脑卒中的临床危害最大。有临床研究表明,房颤患者合并脑卒中发生率平均5%,与年龄和其他合并症是否发生有直接关系[2]。国外多项研究认为,年龄、高血压史、糖尿病史、其他部位栓塞史、心室功能障碍等是房颤合并脑卒中的危险因素[3-6]。本研究对房颤患者发生脑卒中的影响因素进行Meta分析,旨在探讨其发生卒中的风险,为临床决策提供证据支持。
1 资料与方法
1.1 数据来源与检索方法 全面检索2008年到2009年2月Pubmed、Web of science、Cochrane library、中国知网、维普、万方数据库及中国生物医药文献数据库,收集有关中国人房颤患者脑卒中发生及影响因素的文章。检索策略:中文检索词:中国人“心房颤动”或“房颤”或“非瓣膜性心房颤动”并“脑卒中”或“缺血性脑卒中”并“因素”;英文检索词:“Atrial fibrillation”“Stroke”“Risk factors”。文献出版语言限于中文和英文。
1.2 文献筛选 ①由两位评价员根据检索要求在相关数据库中初筛文献,列出初步可能符合要求的文献;②阅读摘要符合要求的文献全文,确定文献数据是否符合研究标准及是否纳入研究;③预提取文献资料,筛查不符合纳入标准的文献,补充符合要求的文献;④提取文献一般资料包括:第一作者基本情况、样本量、年龄和观察随访时间等及相关因素的各研究结果数据。
1.3 纳入与排除标准
1.3.1 纳入标准 ①2008年1月1日2009年2月至公开发表的关于房颤患者并发缺血性脑卒中的因素分析文献,包括学术论文、期刊、硕博士论文等;②所纳入文献研究对象根据,诊断标准依据相关诊断指南确定的房颤患者,同时研究是否发生脑卒中,并对其可能的影响因素进行回归分析;③保证研究中各影响因素数据完整;④可以直接计算个因素在是否发生脑卒中条件下的发生例数。
1.3.2 排除标准 ①重复发表的文献;②数据不完整文献;③研究结果与研究目标不一致;④会议、摘要、述评、个案报道、综述类文献。
1.4 数据的提取 按照标准化数据收集方案从原文中提取数据,然后交叉核对。如有分歧,则由两名研究员协商解决。可能的影响因素有年龄、心力衰竭病史、缺血性卒中或短暂性脑缺血发作病史、栓塞病史、利尿剂、血管紧张素受体阻滞剂、年龄、高血压、纤维蛋白原、甘油三酯及总胆固醇、左心室射血分数、阿司匹林、高血压、持续性房颤、左心房内径、血脂水平升高、抗凝治疗、凝血功能。采用文献质量评价量表(newcastle-ottawa scale,NOS)对纳入的文献进行质量评价[7]。
1.5 统计学处理 统计学分析应用RevMan5.3软件进行。合并效应量采用OR及95%CI表示并根据异质性检验的情况选择应用固定效应模型和随机效应模型进行Meta分析。异质性采用χ2检验(α=0.05),并结合I2判断异质性的大小。结果无统计学异质性时,则采用固定效应模型分析;存在统计学异质性时,排除明显临床异质性影响后,采用随机效应模型分析,Meta分析的检验水准设为α=0.05。实验组为房颤合并脑卒中,对照组为房颤未发生脑卒中。
2 结果
2.1 文献检索结果 初检问题和摘要符合研究的相关文献87篇,经过逐层筛选后,最终纳入6个相关病例-对照研究[8-13]。文献筛选流程及结果见图1。

图1 文献筛选流程及结果
2.2 纳入研究的基本特征和质量评价 纳入研究的基本特征见表1,本次研究共纳入患者7122例,其中房颤患者脑卒中1126例,房颤未发生脑卒中5996例,随访时间超过1年,平均年龄分布在60岁左右。纳入研究的文献质量评价结果见表2,质量评分均>4分。
表1 纳入研究的基本特征

表2 研究偏倚风险评估NOS量表评价文献质量
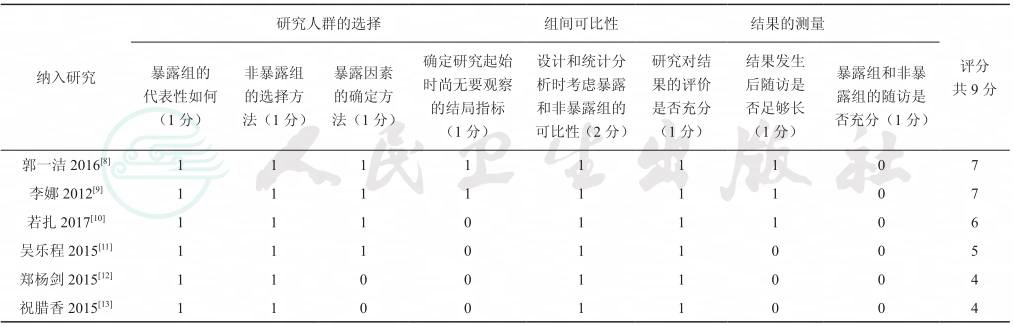
2.2 Meta分析结果
2.2.1 年龄 共5项研究分析年龄对房颤合并卒中的影响[8-12],固定效应模型分析结果显示,高龄(>75岁)是房颤患者发生脑卒中的危险因素且结果差异有显著性(OR=1.89,95%CI:1.65~2.16,P<0.0001,I2=0%),结果见图2。
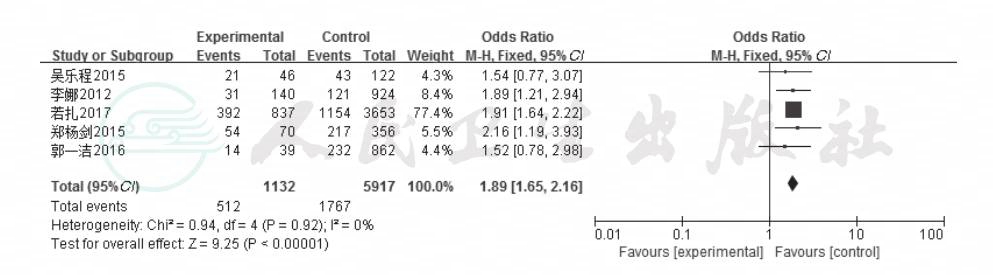
图2 年龄对房颤患者合并脑卒中影响的森林
图注:Experimental:房颤合并脑卒中组;Control:房颤未发生脑卒中组;Odds Ratio:比值比(OR);Total(95%CI):总数(95%CI);Totalevents:事件总数;Heterogenneity:异质性;Test for overalleffect:整体检验效果;Favours experimental:支持房颤合并脑卒中组;Favours control:支持房颤未发生脑卒中组
2.2.2 糖尿病 共3项研究分析糖尿病对房颤合并卒中的影响[8,10,12],固定效应模型分析结果显示,患有糖尿病对房颤患者发生脑卒中的影响未发现差异有显著性(OR=1.33,95%CI:0.82~2.21,P=0.27,I2=0%),结果见图3。
2.2.3 高血压病史 共6项研究分析血压对房颤合并卒中的影响[8-13],随机效应模型分析结果显示,高血压是房颤患者发生脑卒中的危险因素且差异有显著性(OR=1.93,95%CI:1.35~2.75,P=0.0003,I2=66%),结果见图4。
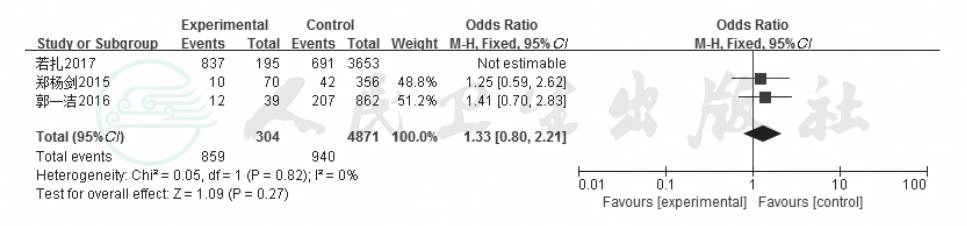
图3 糖尿病对房颤患者合并脑卒中影响的森林
图注:Experimental:房颤合并脑卒中组;Control:房颤未发生脑卒中组;Odds Ratio:比值比(OR);Total(95%CI):总数(95%CI);Total events:事件总数;Heterogenneity:异质性;Test for overalleffect:整体检验效果;Favoursexperimental:支持房颤合并脑卒中组;Favours control:支持房颤未发生脑卒中组
图4 血压对房颤患者合并脑卒中影响的森林
图注:Experimental:房颤合并脑卒中组;Control:房颤未发生脑卒中组;Odds Ratio:比值比(OR);Total(95%CI):总数(95%CI);Total events:事件总数;Heterogenneity:异质性;Test for overalleffect:整体检验效果;Favoursexperimental:支持房颤合并脑卒中组;Favours control:支持房颤未发生脑卒中组
2.2.4 冠心病病史 共4项研究分析冠心病史对房颤合并卒中的影响[8-10,13],固定效应模型分析结果显示,有冠心病史是房颤患者发生脑卒中的危险因素且差异有显著性(OR=1.36,95%CI:1.18~1.57,P<0.0001,I2=28%),结果见图5。
2.2.5 心房颤动病程 共2项研究分析房颤病程对房颤合并卒中的影响[12,13],固定效应模型分析结果显示,房颤病程长是患者发生脑卒中的危险因素且差异有显著性(OR=1.86,95%CI:1.01~3.41,P=0.05,I2=29%),结果见图6。
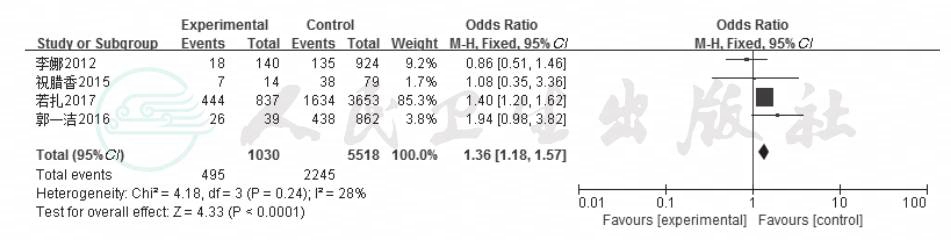
图5 冠心病对房颤患者合并脑卒中影响的森林
图注:Experimental:房颤合并脑卒中组;Control:房颤未发生脑卒中组;OddsRatio:比值比(OR);Total(95%CI):总数(95%CI);Totalevents:事件总数;Heterogenneity:异质性;Test for overall effect:整体检验效果;Favours experimental:支持房颤合并脑卒中组;Favours control:支持房颤未发生脑卒中组
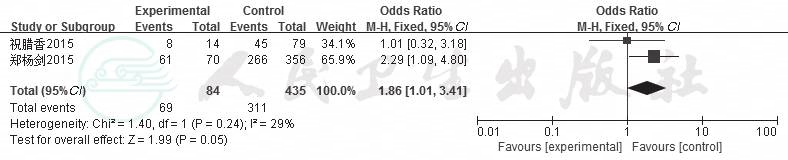
图6 房颤病程对房颤患者合并脑卒中影响的森林
图注:Experimental:房颤合并脑卒中组;Control:房颤未发生脑卒中组;OddsRatio:比值比(OR);Total(95%CI):总数(95%CI);Total events:事件总数;Heterogenneity:异质性;Testforoveralleffect:整体检验效果;Favours experimental:支持房颤合并脑卒中组;Favours control:支持房颤未发生脑卒中组
2.2.6 心力衰竭病史 一项研究分析心力衰竭对房颤合并卒中的影响[8],固定效应模型分析结果显示,心力衰竭是患者发生脑卒中的危险因素且差异有显著性(OR=3.25,95%CI:1.62~6.50,P=0.00009),结果见图7。
2.3 偏倚Meta分析的漏斗图分析 结果显示,各研究的效应点基本对称分布,但由于纳入研究的数量限制,未能从该漏斗图中发现明显的发表偏倚,以年龄和冠心病史分析的漏斗图为例,见图8、图9。

图7 心力衰竭对房颤患者合并脑卒中影响的森林图
注:Experimental:房颤合并脑卒中组;Control:房颤未发生脑卒中组;OddsRatio:比值比(OR);Total(95%CI):总数(95%CI);Total events:事件总数;Heterogenneity:异质性;Test for overall effect:整体检验效果;Favours experimental:支持房颤合并脑卒中组;Favours control:支持房颤未发生脑卒中组

图8 年龄对房颤患者合并脑卒中影响的漏斗
图注:OR:比值比;SE(log[OR]):OR值取对数的标准误
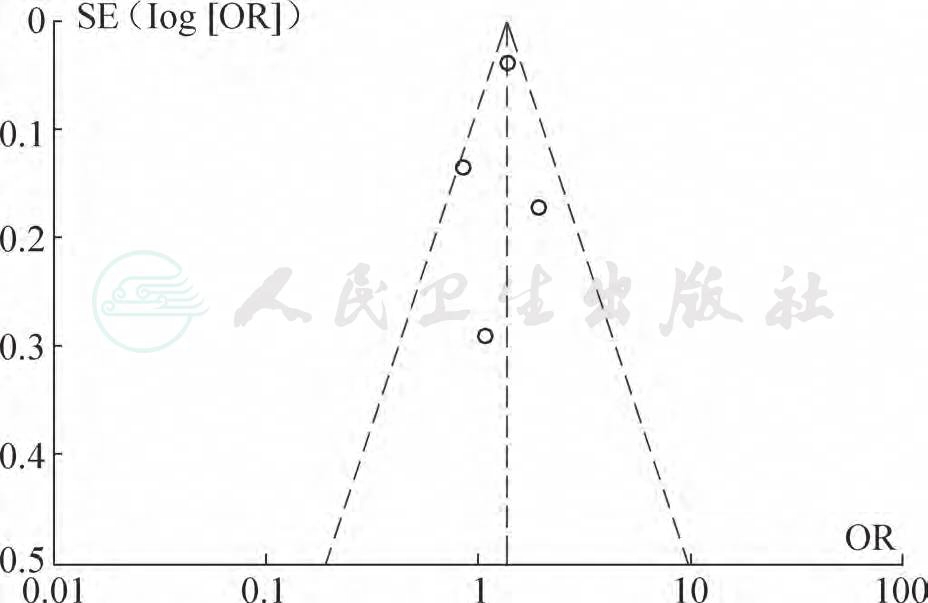
图9 冠心病对房颤患者合并脑卒中影响的漏斗
图注:OR:比值比;SE(log[OR]):OR值取对数的标准误
3 讨论
本次Meta分析共纳入患者7000余名,为大多数患有房颤的患者建立了坚实的证据基础。目前,我国单一试验的结果已经概括出很多与房颤患者合并脑卒中的影响因素[14-18],包括年龄、心力衰竭病史、缺血性卒中或短暂性脑缺血发作病史、栓塞病史、利尿剂、血管紧张素受体阻滞剂、高血压、纤维蛋白原、甘油三酯及总胆固醇、左心室射血分数、糖尿病、左心房内径、血脂水平升高、抗凝治疗、凝血功能等,但这些研究至今未得出统一的结论。因此,本研究通过有效的荟萃分析,得出以下结论:①高龄(本研究指年龄>75岁)、患有高血压、患有冠心病、房颤病程长、有心力衰竭病史及其他部位栓塞是房颤合并脑卒中的危险因素;②糖尿病和左心房射血分数低于50%,不影响房颤患者脑卒中的发生;③未发现服用阿司匹林或华法林对房颤患者脑卒中的发生情况的影响。
房颤是心源性脑栓塞最重要的危险因素,有研究表明,年龄、高血压、左室功能障碍三项合并房颤均被认为与脑卒中有密切关系[18-19],也有多项研究认为,房颤患者并发缺血性卒中的发生情况与心力衰竭、高血压、冠心病等有明显相关关系,同时房颤引起脑卒中的风险随着年龄的增加[20-22],年龄是房颤合并卒中的危险因素。此外,有研究证实,高血压是缺血性脑卒中的独立危险因素之一,但美国心脏病协会/美国卒中协会在卒中预防指南指出[23-25],在抗凝治疗的同时积极控制高血压可否降低房颤患者心源性栓塞的风险,尚无明确答案。
关于阿司匹林和华法林,现存研究量很大,本次研究未得出稳定性好的结果,且目前还不清楚特定的抗血小板药物及其组合在患有房颤的患者中是否更有效或效果更差。一项大型研究中,阿司匹林联合抗凝治疗增加了脑出血风险[26],但另一项研究未发现[27]。也有研究认为,年龄是抗凝治疗期间严重出血事件的独立危险因素。此外,还有研究认为比阿司匹林更有效并且更安全的抗血栓剂仍不能满足临床需求[28]。
本次研究对纳入文献质量进行简单分析,部分研究存在一定的异质性,与纳入文献的质量密切相关。首先,由于纳入的文献均为回顾性观察研究,发表选择偏倚和发表偏倚的可能性很大,容易出现有利于研究结果的阳性指标;其次,本研究仅对纳入病例-对照研究的数据进行Meta分析,未考虑可能存在的混杂因素,研究出的影响因素仅为单因素的分析,未能排除变量之间的相互作用。再次,本研究入选的6篇文献样本量并不均衡,每个研究针所关注的房颤合并脑卒中相关危险因素各有侧重,合并分析后可能会造成相关因素分析不全面,导致选择偏倚。最后,本研究仅对中国人群的研究进行了Meta分析,因此研究结果仅能外推至中国人群。
综上所述,当前的研究证据显示,高龄(本研究指年龄>75岁)、患有高血压、患有冠心病、房颤病程长、有心力衰竭病史及其他部位栓塞是房颤合并脑卒中的危险因素。但因纳入研究文献均为病例-对照研究而缺乏高质量的队列研究,且受纳入文献的质量限制,上述结论需开展更多高质量的队列研究进一步验证。
[1]Tse HF,Wang YJ,Ahmed Ai-Abdullah M,et al.Stroke prevention in atrial fibrillation-an Asian stroke perspective[J].Heart Rhythm,2013,10(7):1082-1088.
[2]Donald M,Thomas JW,Erie PL,et al.Life time risk for development of atrial fibrillation:The framingham heart study[J].Circulation,2004,110(9):1042-1046.
[3]Lip GY,Edwards SJ.Stroke prevention with aspirin,warfarin and ximelagatran in patients with non-valvular atrial fibrillation:a systematic review and meta-analysis[J].Thromb Res,2006,118(3):321-333.
[4]Gage BF,Waterman AD,Shannon W,et al.Validation of clinical classification schemes for predicting stroke:Results from the national registry of atrial fibrillation[J].Acc Current JournalReview,2001,10(6):20-21.
[5]Pollak WM.Subclinical atrial fibrillation and the risk of stroke [J].N Engl J Med,2012,366(14):1350.
[6]Hart RG,Pearce LA,Aguilar MI.Meta-analysis:antithrombotic therapy to prevent stroke in patients who have nonvalvular atrial fibrillation[J].Ann Intern Med,2007,146(12):857-867.
[7]Andreas S.Critical evaluation of the Newcastle-Ottawa scale for the assessment of the quality of nonrandomized studies in meta-analyses [J].Eur J Epidemiol,2010,25(9):603-605.
[8]郭一洁,王海军,陈宇翔,等.非瓣膜性心房颤动患者并发缺血性脑卒中的多因素分析[J].中国临床保健杂志,2016,19(1):578-581.
[9]李娜,木胡牙提,卢武红,等.非瓣膜性心房颤动患者脑卒中危险因素的研究[J].中国循环杂志,2012,27(3):189-191.
[10]若扎·包拉特江,周贤惠,汤宝鹏,等.4490例非瓣膜性心房颤动患者脑卒中相关危险因素分析[J].中华心律失常学杂志,2017,21(3):251-256.
[11]吴乐程,鲍德国.非瓣膜性心房颤动脑卒中危险因素的临床分析[J].健康研究,2015,35(3):287-289.
[12]郑杨剑,林韩立,王文娜,等.非瓣膜性心房颤动患者并发脑卒中危险因素分析[J].心脑血管病防治,2015,15(6):468-470.
[13]祝腊香,庞洪波.非瓣膜性心房颤动患者缺血性脑卒中的危险因素分析[J].中国实用神经疾病杂志,2015,18(1):32-35.
[14]王建刚,席建堂,李劲松,等.老年非瓣膜性心房颤动患者发生缺血性脑卒中的危险因素分析[J].中国循环杂志,2015(8):753-756.
[15]徐巧玲.非瓣膜性心房颤动脑卒中危险因素的临床研究[J].现代实用医学,2014,26(7):811-813.
[16]王翅遥,张卫泽.ABC评分法在非瓣膜病心房颤动患者预测卒中风险评估中的作用[J].中国临床医生杂志,2017,45(12):38-40.
[17]张妮,王华,方芳,等.老年冠心病合并房颤患者的心脏病理特点分析[J].中国医刊,2018,53(6):598-602.
[18]De Caterina R,Husted S,Wallentin L,et al.Vitamin K antagonists in heart disease:current status and perspectives (Section III).Position paper of the ESC working group on thrombosis -task force on anticoagulants in heart disease[J].J Thromb Haemost,2013,110(6):1087-1107.
[19]EINSTEIN Investigators,Bauersachs R,Berkowitz SD,et al.Oral rivaroxaban for symptomatic venous thromboembolism[J].N Engl J Med,2010,363(26):2499-2510.
[20]Go AS,Hylek EM,Phillips KA,et al.Prevalence of diagnosed atrial fibrillation in adults:national implications for rhythm management and stroke prevention:the AnTicoagulation and Risk Factors in Atrial Fibrillation(ATRIA) Study[J].JAMA,2001,285(18):2370-2375.
[21]Lip G Y,Nieuwlaat R,Pisters R,et al.Refining clinical risk stratification for predicting stroke and thromboembolism in atrial fibrillation using a novel risk factor-based approach:the euro heart survey on atrial fibrillation[J].Chest,2010,137(2):263-272.
[22]Healey JS,Connolly SJ,Gold MR,et al.Subclinical atrial fibrillation and the risk of stroke[J].N Engl J Med,2012,366(2):120-129.
[23]Liu F D,Zhao R,Wang XM,et al.Does novel oral anticoagulant improve anticoagulation for non-valvular atrial fibrillation associated stroke:An inpatient registration study in Shanghai[J].Chronic Dis Transl Med,2015,1(4):203-209.
[24]Diener HC.Stroke Prevention using the oral direct thrombin inhibitor ximelagatran in patients with non-valvular atrial fibrillation[J].Cerebrovascular Diseases,2006,21(4):279-293.
[25]Tsivgoulis G,Spengos K,Zakopoulos N,et al.Efficacy of anticoagulation for secondary stroke prevention in older people with non-valvular atrial fibrillation:a prospective case series study[J].Age & Ageing,2005,34(1):35-40.
[26]Shireman TI,Howard PA,Kresowik TF,et al.Combined anticoagulant- antiplatelet use and major bleeding events in elderly atrial fibrillation patients[J].Stroke,2004(35):2362-2367.
[27]Fang MC,Chang Y,Hylek EM,et al.Advanced age,anticoagulation intensity,and risk for intracranial hemorrhage among patients taking warfarin for atrial fibrillation[J].Ann Intern Med,2004(141):745-752.
[28]Rognoni C,Marchetti M,Quaglini S,et al.Edoxaban versus warfarin for stroke prevention in non-valvular atrial fibrillation:a cost-effectiveness analysis[J].J Thromb Thrombolysis,2015,39(2):149-154.