 去看看
去看看


一、检查目的
1.浅表肿块的解剖位置、形态、大小、毗邻关系。
2.判断肿块的物理性质,即囊性、实性、混合性,内部血供情况。
3.良恶性肿块的超声诊断及鉴别诊断。
4.浅表肿块及术后随访。
二、超声在浅表软组织肿块影像学检查中的地位和价值
1.浅表软组织肿块影像诊断主要包括超声、X线、MRI。
2.在各种影像学检查中,超声检查对浅表软组织肿块的检出和诊断具有绝对优势。随着高频超声在临床的应用,尤其是近区图像的改善,获得血流信息更加敏感可靠,在超声定位引导下还可以进行浅表软组织肿块细针或粗针穿刺活检,并进行相应的介入治疗。
3.X线对于软组织分辨率不高,对浅表肿块诊断应用价值有限,但对于软组织内钙化显像有着独特的优势;MRI软组织对比最佳,可辨认脂肪、出血、坏死囊性变以及较大的钙化,显示病变与周围组织的关系佳,但易受到呼吸、心脏搏动伪像影响,检查费用昂贵,对微小病变及周围神经显示能力较浅表超声差。
三、适应证
1.出现浅表软组织肿块相关症状及体征
(1)诊断及定位浅表肿块。
(2)评估临床症状:如体表局部疼痛,扪诊异常。
2.浅表软组织肿块的随访
(1)随访以前发现的肿块,观察病变的稳定性和周期性变化。
(2)术后评估早期可了解局部血肿、积液及水肿状况。
(3)浅表软组织恶性肿块定期随访,可检查有无局部复发及淋巴结转移等。
3.超声引导下介入诊断和治疗
(1)超声引导下经皮穿刺抽吸细胞学检查和组织学活检等。
(2)超声引导下囊液抽吸(术后积液、囊肿、脓肿等)、药物灌注治疗(如血管瘤、淋巴管瘤等)。
四、禁忌证和局限性
无绝对禁忌证。皮肤有破损时,应使用消毒耦合剂。
局限性:病灶过大肿块不易显示全貌。位置过于表浅的肿块不易显示,血流显示亦较差。
五、仪器设备
一般选用中、高档彩色多普勒超声诊断仪,采用高频线阵探头,频率7~15MHz或更高。
若病变位置表浅,近场伪像难以鉴别时,需提高探头频率或使用大量的耦合剂或使用合适的声学垫衬(如水囊,凝胶垫等)。
对于深部较大的肿块可用5MHz或3.5MHz探头显示效果更好。
六、检查前准备
1.常规检查前一般无需特殊准备。检查时充分暴露肿块。
2.问病史有无外伤史,病程变化等,必要时进行查体。
3.介入前准备:签署知情同意书,检查凝血功能。
七、检查技术
1.患者的体位根据不同部位的肿块而异,以采取病变部位显示最为清晰的体位为原则。
2.通常可选用10MHz以上的高频率探头。
如肿块突向体表,呈凹凸不平时,应用较多的耦合剂来避免接触不良之缺点。
如肿块较大,可以使用宽景成像技术显示病变全貌。
3.对肿块所在部位作纵横切面的扫查,十字交叉法予以定位,必要时采用深呼吸、吞咽、改变体位、探头加压来确定肿块质地、内部性质及与周围组织的关系。
4.大小需测量肿块长轴所在切面的长径、与长轴垂直切面的长径以及与皮肤垂直切面的深度,取三个切面上各自的最长径记录,并以其中的最长径作为衡量肿块大小的标准。
5.在获得理想的灰阶声像图后,加上彩色多普勒。
嘱患者安静、浅呼吸和不作吞咽动作,以获取清晰的声像图(主要针对颈部),探头施压应轻,以免静脉或实质内的小血管受压,致血流信号消失。
血流信号稳定后,再用脉冲多普勒检测血流。调整扫查方向,尽可能使声束与血管的夹角减小。
八、正常软组织的超声表现(图8-1)
皮肤:高回声带。
脂肪组织:皮下呈低回声。
纤维组织:与其他组织交错分布呈强回声。
肌肉组织:长轴呈纹状,短轴呈斑点状。
血管:呈无回声管道。
骨骼:骨皮质呈强回声带,后有声影。
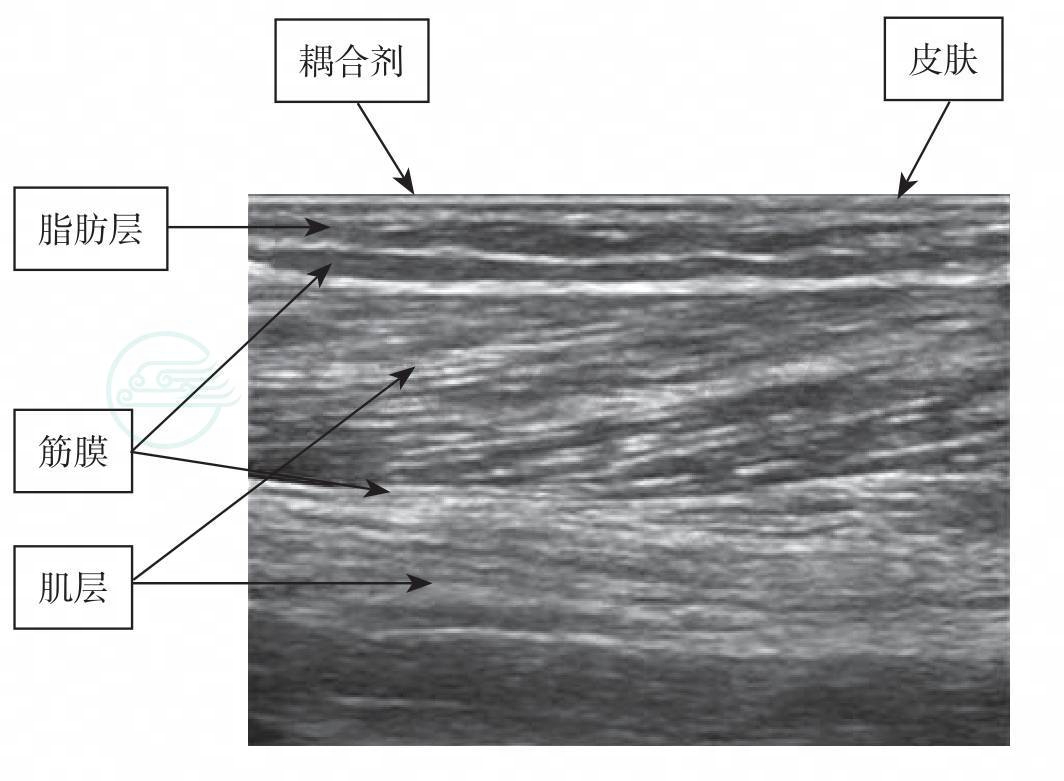
图8-1 浅表组织结构超声图
九、浅表软组织肿块的超声评估
1.是否有肿块。
2.确定肿块的囊实性:通过灰阶超声,描述病变的位置、大小、境界、形态、有无包膜;内部回声强弱及均匀程度、后方回声及其与周围组织之间的关系;必要时注意与正常组织的对照检查。
3.通过多普勒超声观察肿块内部的血流情况,鉴别实性肿块及血管来源肿块(血管瘤)。
4.对肿块作出诊断,应包括解剖位置及与周围组织的关系。
十、浅表软组织肿块常见疾病超声评估
(一)脂肪瘤
1.脂肪瘤可见于软组织层、肌间隔、肌肉深层,甚至骨表面等部位。可发生于任何有脂肪组织的部位。浅表者多见于皮下脂肪层,按位置可分为:脂肪层脂肪瘤、肌间脂肪瘤、筋膜间脂肪瘤。按成分可分为:纤维脂肪瘤、血管脂肪瘤等。
2.生长缓慢,病程较长,患者多无自觉症状,常无意中或体检时发现。
3.常为单发性,亦可为多发性,肿块大小不等,恶变罕见。超声可描述其大小,内部血流,对于生长较快,内部有血流信号的肿块,则应排除恶性的可能。
4.灰阶超声(图8-2)
(1)与皮下软组织或者肌层内长轴、或与皮肤平行。
(2)回声可为高回声、等回声或低回声。
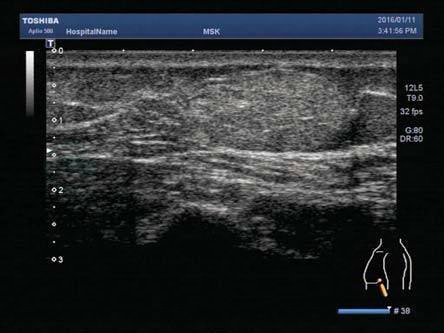
图8-2 左侧胸壁皮下脂肪层内高回声肿块
(3)椭圆形、梭形或分叶形,绝大多数境界清楚。
(4)内部见条索状、带状高回声,与皮肤平行,呈典型的“条纹”或“羽毛状”。
(5)后方回声无明显改变。
(6)表浅者可压缩变形。
5.彩色多普勒 大多数瘤体内部无血流信号显示,偶尔扫及少许点、线状血流信号。
(二)血管瘤
1.血管瘤可生长在身体任何部位。
2.生长范围又可分为局限型(部位表浅)和弥漫型(广泛浸润,可累及皮肤、皮下组织、肌肉乃至骨骼)。
3.临床触诊为质软肿块,有压缩感,压迫后原来皮肤的蓝紫色会消失,解压后迅速复原。
4.常见毛细血管瘤、海绵状血管瘤和蔓状血管瘤三种。
5.灰阶超声(图8-3A)
(1)边界清楚的混合性回声。
(2)形态不规则,无明显包膜,有压缩性。
(3)内部回声不均匀,部分可见强回声(血栓钙化形成的静脉石)。
6.彩色多普勒(图8-3B)
(1)内无回声区可见红蓝相交的血流信号填充(低速血流为主)。
(2)以静脉血流为主,蔓状血管瘤内还可探及动脉或动静脉瘘频谱。
(3)后方有时可见其供血大血管血流信号。
(4)加压试验可见肿块内蓝红信号交替出现。
(三)淋巴管瘤
1.常沿神经血管轴分布,可发生在含淋巴组织的全身任何部位。
2.生长缓慢、边界不明显、质地柔软,无痛,穿刺可抽及淡黄色的液体。
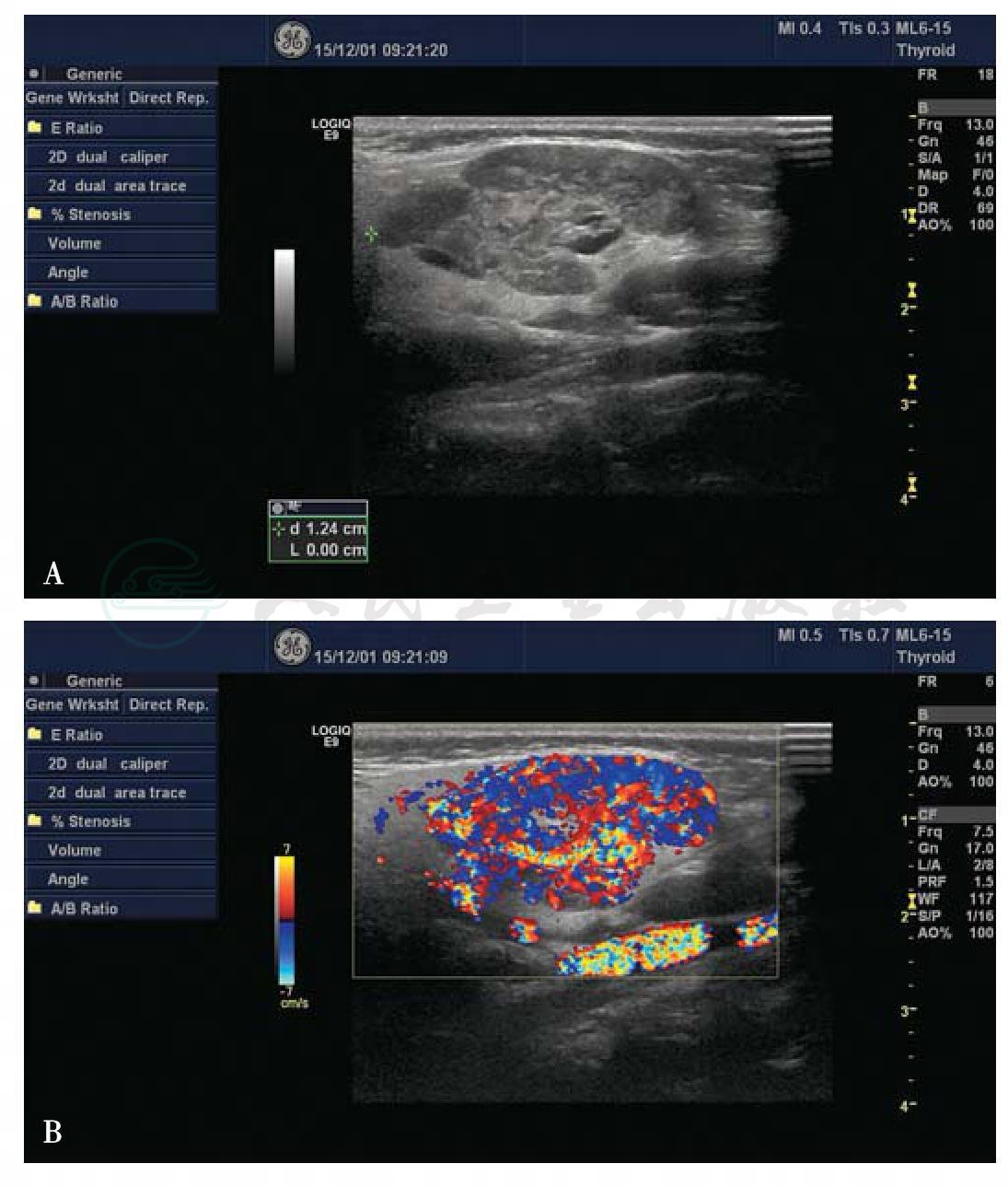
图8-3 血管瘤
A. 软组织内低回声肿块图;B.彩色多普勒超声显示肿块内血流丰富
3.病理上分为毛细管型、海绵状及囊性淋巴管瘤(囊状水瘤)三种类型。
4.灰阶超声(图8-4)
(1)可位于皮下、黏膜下或肌肉中。
(2)边界不清的混合性回声,无包膜,可成蜂窝状或伴多条纤细的带状回声分隔。
(3)大小不等、形态多样、可压缩。
5.彩色多普勒 淋巴管瘤的周边及部分分隔内有少许短状或斑点状动静脉血流信号。
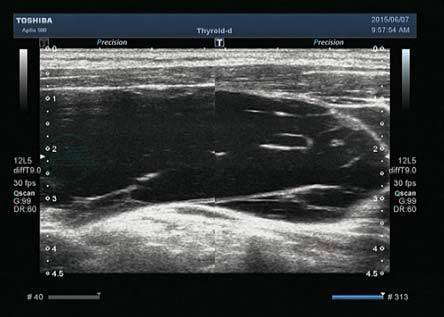
图8-4 淋巴管瘤
软组织内囊性结构,内有纤细的带状回声分隔
(四)神经来源肿瘤
神经来源肿瘤的超声特点:①多为单发,多发者沿神经干聚集排列或分布于神经干不同节段。②生长缓慢,压迫不浸润神经,触诊形态规则、质韧,活动方向与神经干相垂直。③灰阶超声呈低回声,少数似无回声;形态多为规则的椭圆形,境界清晰,可见高回声包膜;内部回声均匀,内部出现液性无回声及点片状、团状强回声是其较具特征性的表现;病灶两端与神经干相连,纵切面显示为平行线性强回声,内为等回声。④彩色多普勒:内部血流信号呈细点状,少数为较丰富。
1.神经鞘瘤
神经干走行区域,多偏心生长,压迫不浸润神经,病灶两端与神经干相连,呈“鼠尾征”,瘤体两端三角形高回声-瘤体撑起来的神经外膜(图8-5,图8-6)。
2.神经纤维瘤
是指起源于神经鞘膜细胞一种良性周围神经瘤样增生性病变。可表现为孤立性神经纤维瘤和神经纤维瘤病。神经纤维瘤病为常染色体显性遗传疾病,多见于四肢、躯干、头颈部的较大神经干及其皮下分支,常多系统、多器官受累,多有皮肤色素斑,呈淡棕色、暗褐色或咖啡色(“牛奶咖啡斑”)。
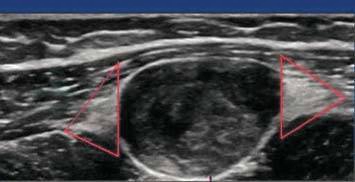
图8-5 神经鞘瘤
瘤体两端三角形高回声-瘤体撑起来的神经外膜,呈圆锥形包绕瘤体两端
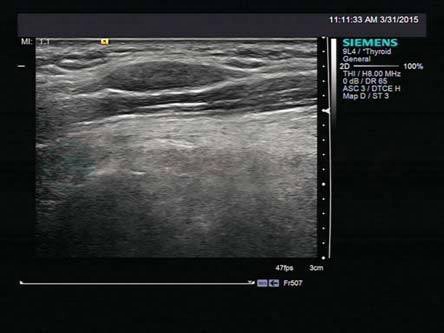
图8-6 神经鞘瘤
软组织内低回声肿块,两端与神经干相连
(五)软组织脓肿
1.局部表现为红、肿、热、痛和功能障碍,触诊疼痛,可伴有波动感。
2.严重者伴高热、寒战、脱水、白细胞计数升高、食欲减退等。
3.灰阶超声(图8-7)
(1)形成阶段,病变区出现无回声,边缘欠清,囊壁厚不光整。
(2)腔内透声欠佳,部分可见斑片状、可漂浮的高回声。
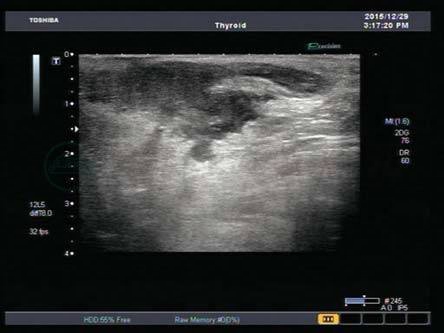
图8-7 软组织脓肿
软组织内囊性肿块,壁厚,内透声欠佳
(3)周边软组织结构回声增强,可见条状无回声(水肿)。
(4)吸收阶段,被不规则的杂乱点状回声或纤维条索状的带状回声取代。
4.彩色多普勒 内部一般无血流信号,而脓肿周边血流信号增多,血流阻力较低。
(六)肉瘤
1.脂肪肉瘤
是常见的软组织恶性肿瘤之一,可发生于全身的各个部位,以腹膜后、四肢、臀部、躯干常见。体积巨大,常位于四肢肌肉间隙,位置深在,呈高回声,内部回声杂乱。瘤体内多无血流信号,或仅见点状、条状血流信号。
2.纤维肉瘤
典型征象为肌肉之间呈实性不均匀性低回声,体积较大,内部及周边可见丰富的血流信号,分布杂乱,频谱多普勒多为动脉性为主(图8-8)。
(七)皮下囊肿
1.皮脂腺囊肿
又称粉瘤或皮脂腺瘤,来源于皮肤,皮脂腺排泄受阻所致,多见头面、背部皮脂腺分布密集的部位。紧邻皮下圆形、椭圆形低回声,呈类实性;多无血流信号,当合并感染时,周围可有点状血流(图8-9)。
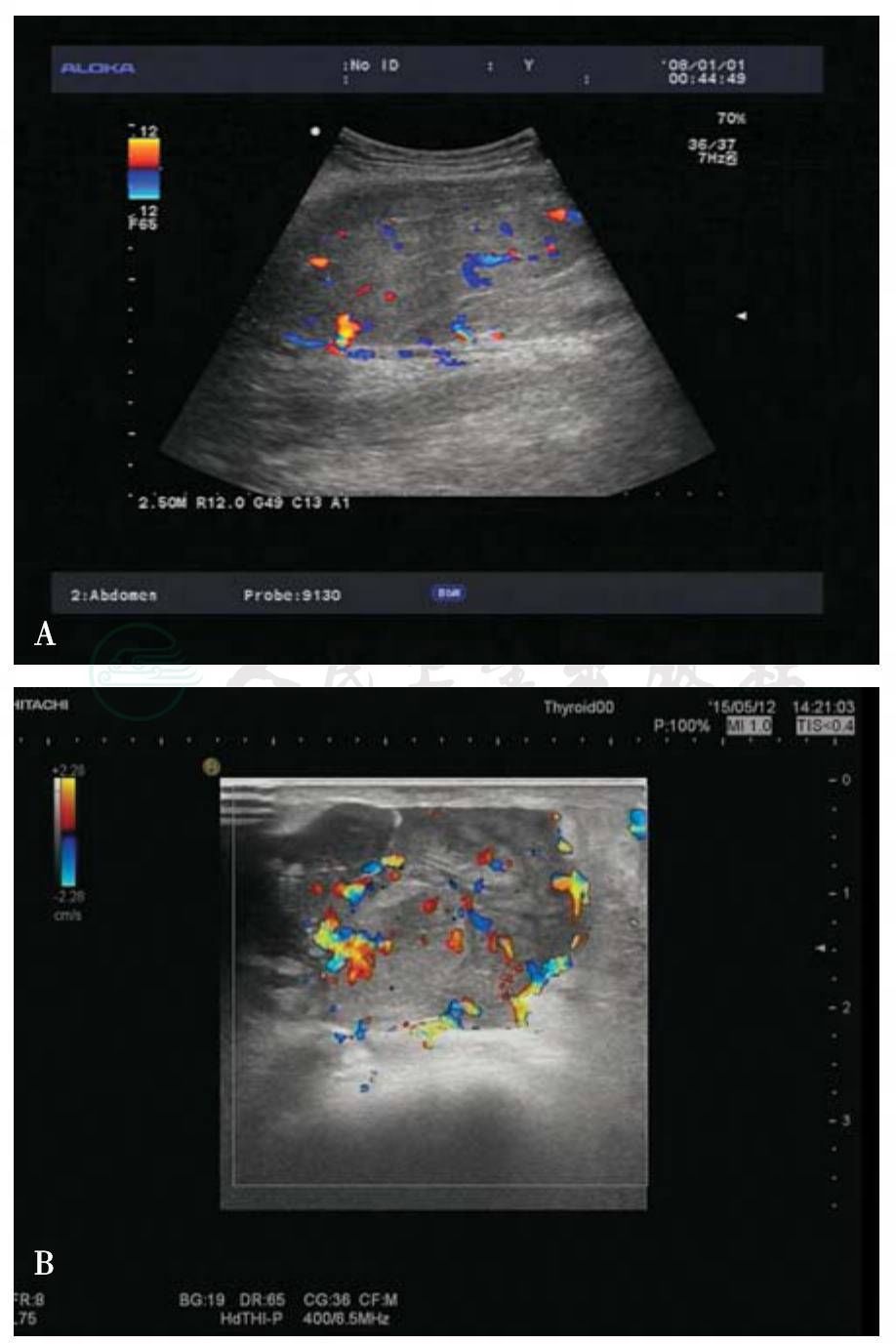
图8-8 纤维肉瘤
A.股部肌层内肿块,血流丰富;B.高频线阵探头扫查血流显示更丰富
2.表皮样囊肿
多为外伤导致表皮基底细胞层进入皮下生长,囊壁为表皮,囊内为角化鳞屑,多见于易受外伤或磨损的部位,紧贴皮肤(图8-10)。典型的图像呈“洋葱征”多见于睾丸表皮样囊肿。
3.皮样囊肿
又称囊性畸胎瘤,浅表者好发于眉梢或颅骨骨缝处;口底、颏下多位于黏膜、皮下较深的部位,口底诸肌之间。超声表现为混合性包块,内部回声杂乱,可见钙化。
图8-9 皮脂腺囊肿
颈部皮下类实性肿块,边界清
图8-10 表皮样囊肿
肩部皮下类实性肿块,囊内为角化鳞屑
4.毛母质瘤
又称钙化性上皮瘤,总体发生率低,但它是所切除的、发生于儿童的皮样囊肿中最常见的浅表肿物之一。好发的解剖部位:颈部、腋窝、臀部、关节周围区和四肢。超声表现为:相对肌肉的高回声肿物伴后方声影,说明内部钙化或骨化。多数情况下,围绕钙化周围可见低回声晕。
(八)关节周围囊肿(参见《中国肌骨超声检查指南》)
1.腱鞘囊肿
好发于腕、手、足部的关节或肌腱附近,呈圆形的无回声区,壁薄光滑。与关节通联,压迫探头应有流动感(图8-11)。

图8-11 腱鞘囊肿腕关节周围囊性包块
2.腱鞘巨细胞瘤
多见于青壮年的手部及手指部,足趾部少见。好发于腱鞘及滑囊的滑膜,手术切除后可复发,但不转移。占手、腕部肿块第二位,多为低回声的实质包块,有包膜,边界清,可见血流。
3.腘窝囊肿
位于腓肠肌内侧及半膜肌之间的滑膜囊肿,与膝关节相交通是腘窝内滑液囊肿的总称。超声表现为:囊性包块,滑膜可炎性增厚,可见游离体(图8-12)。下极变锐伴下肢水肿、疼痛,类似血栓性静脉炎,需考虑破裂。
(九)颈部常见浅表肿块(参见第二章)
1.甲状舌管囊肿
是由于胚胎早期甲状腺舌导管未闭合,部分开放管壁的上皮细胞生长并分泌黏液形成为颈正中或偏一侧的无痛性肿块,可随伸舌运动而上下移动(图8-13)。
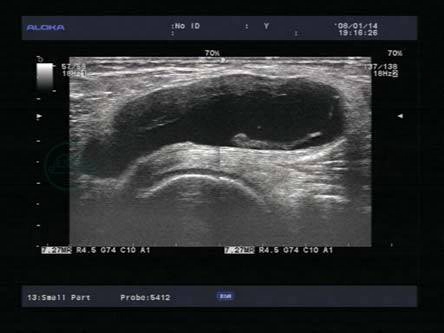
图8-12 腘窝囊肿腘窝囊性包块
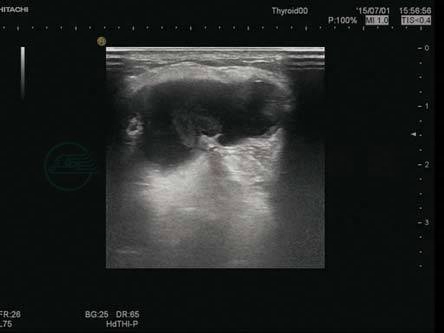
图8-13 甲状舌管囊肿
颈部正中囊性包块,内透声欠佳
2.鳃裂囊肿
为胚胎发育过程中鳃弓和鳃裂未能正常融合形成。多位于胸锁乳突肌前缘,呈单房囊肿,壁清晰。囊肿偶可见窦道(图8-14)。
(十) 浅表软组织异物
超声对所有异物多显示为高回声,后伴声影或“彗星尾征”,如木材、塑料和玻璃等,有着高度的敏感性和特异性,是监测和评估软组织异物的首要成像手段。异物周围的肉芽组织,水肿和出血,蜂窝织炎都能增加异物在超声下的显示,同时也提示感染相关的并发症(图8-15)。
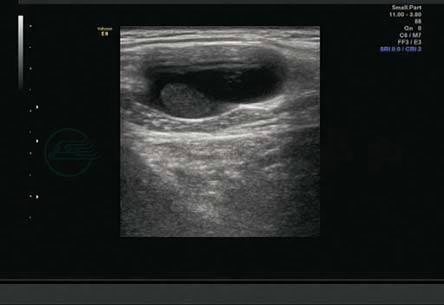
图8-14 鳃裂囊肿
颈部胸锁乳突肌前缘囊性包块
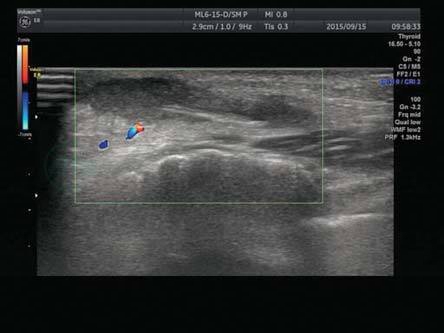
图8-15 浅表软组织异物
软组织内线样高回声为木屑,周围低回声区为炎性水肿
十一、浅表软组织肿块的超声诊断步骤
(一)定位
位置、解剖层次的局灶性和弥漫性病变性质是不同的。
1.根据解剖位置,准确描述病变所处位置
(1)皮脂腺囊肿、脂肪瘤、淋巴管瘤等可以发生在全身不同部位。
(2)颈部肿块,定位所处的解剖三角区、分区。
(3)注意识别重要解剖标志:颈动脉、甲状腺、甲状软骨、气管等。
2.不同解剖层次所对应的疾病也有所不同,明确病变所处层次,对诊断很重要。
(1)皮肤含有较多皮脂腺、汗腺和毛囊,是皮脂腺囊肿和疖肿的好发部位。
(2)皮下或黏膜下层是皮样囊肿和表皮样囊肿的好发部位。
(3)脂肪层内的肿块常首先考虑皮下脂肪瘤。
(4)肌间隙、肌深层的肿块可见于弥漫型血管瘤以及脂肪肉瘤。
(二)定性
依据病变灰阶、彩色多普勒声像图,结合临床表现、其他影像学或化验结果。
1.病变的大小
(1)差异较大,位置表浅或易触及区即使较小,常较早被发现。
(2)鉴别肿块间的病理类型特异性差,但对鉴别良恶性肿块仍有一定意义。
2.病变的数目
(1)浅表组织肿块大多为单发。
(2)多发肿块可见于淋巴结、脂肪瘤、神经纤维瘤病、转移性肿瘤等。
(3)感染性病灶可以局限,也可经相通间隙扩散至多间隙感染(多见于颌面颈部)。
3.病变的形态
形态分为规则和不规则形。
(1)形态规则还可再分为:类圆形、椭圆形、长条形、纺锤形等,如向外呈三瓣或三瓣以上弧形突起的,归为分叶状,多数良性病变形态是规则的。
(2)不规则形,炎症感染与恶性病变可表现为不规则形。
4.病变的边界
分为边界清晰和边界模糊两类。
(1)炎症感染与周边组织粘连,表现为边界模糊,恶性肿瘤因其有侵袭性,浸润周边软组织,也表现为边界模糊。
(2)边界清晰的病变包括大多数良性肿块、转移性淋巴结等。
5.病变的内部回声
(1)病变的回声强度与周围软组织回声比较可以分为:无回声、低回声、中等回声以及高回声,如同时存在几种回声称为混合回声。
1)无回声为液性病灶,主要见于甲状舌管囊肿、鳃裂囊肿、皮样囊肿和囊性水瘤。
2)低回声是大部分肿块声像表现,如神经鞘瘤、神经纤维瘤、颈动脉体瘤,也可见于炎症感染的囊肿以及少部分血管瘤、淋巴管瘤和脂肪瘤等。
3)中等回声及高回声见于实质性肿块,主要多见于脂肪瘤、血管平滑肌脂肪瘤等。
4)混合性回声通常为囊实性肿块,回声分布不均匀,可见于炎症感染和脓肿、血管瘤、淋巴管瘤等。
(2)根据回声的分布情况,分为回声均匀和回声不均匀。
6.病变的压缩性
指其形态可随探头挤压、说话或吞咽而改变。可压缩的肿块常见于脂肪瘤、血管瘤、淋巴管瘤(主要为海绵状淋巴管瘤),皮样囊肿和囊状水瘤的可压缩性更大。
7.病变的血供
分为内部血供程度和血供分布情况。
(1)一定程度上可鉴别囊性和实质性肿块。
(2)甲状舌骨囊肿、鳃裂囊肿、皮样囊肿、表皮样囊肿和脂肪瘤等内部无彩色血流信号。
(3)神经鞘瘤、神经纤维瘤、血管瘤、淋巴管瘤、颈动脉体瘤等一般可探及血流信号。
(4)血流信号丰富可见于颈动脉体瘤及恶性病变,如鳞状细胞癌、恶性神经鞘瘤或转移性肿瘤等。
8.病变邻近结构的位移改变
肿块较大时,可使其周正常结构发生移位。
(三)注重临床指标的采集
1.密切结合患者的年龄、病程、体征等有助于诊断。
2.注意肿块与周围组织的活动度的关系。活动度好的肿块首先考虑良性;活动范围受限则先考虑炎症或倾向恶性肿块。
3.注意肿块表面皮肤的变化,红、肿、热、痛的首先考虑炎症,观察是否有窦口,触诊有无搏动等。
(四)鉴别诊断
明辨伪像、同图异病。
注意观察各种浅表组织肿块的特征,例如:
1.囊性水瘤的无回声区可呈特征性的“触手状”突起伸入筋膜间隙或肌肉内。
2.典型“靶征”样结构见于神经纤维瘤,横切面中央呈回声偏高,边缘呈低回声环。
3.脂肪瘤内部回声不均匀,呈典型的“条纹”或“羽毛状”,即内部见条索状、带状高回声、与皮肤平行。对于生长较快,内部有血流的脂肪瘤的诊断需谨慎。
4.血管瘤(海绵状和蔓状血管瘤)随探头的挤压和放松,无回声区的血流信号可出现蓝色及红色的交替现象。
5.与颈动脉血流方向相同(即向颅侧)是颈动脉体瘤的特征性表现。
6.血流呈涡流状、五彩镶嵌的则是颈动脉瘤的特殊表现。
7.注意局灶性血肿和肉瘤及恶性软组织肿瘤的鉴别。
十二、报告基本内容和要求
(一)图像部分
采集的图像尽可能显示浅表肿块的具体特征,如肿块的边缘、后方回声、内部血流等。使用图像体表标记和注释,标明图像取自哪个部位。
(二)文字部分
1.包括超声描述和超声诊断两个部分。重点是对占位病变的描述。对肿块的横切面及纵切面进行扫查,分别测量3个径线,确定与周围组织的毗邻关系。
2.合格规范的超声检查报告应遵循以下顺序:位置、解剖层次、大小、形态、边界、回声类型、回声分布、血供情况、与周边重要组织的关系,如存在特征性声像改变需描述。
3.术语要准确、科学。
4.对于超声诊断结论,一般需列出重要的病变声像表现,随之提示可能的临床诊断,如需其他影像学辅助或介入定性给予建议。
5.如不能在诊断上给出确定的提示或可能性的推断,结论仅描述具体位置和肿块性质。
十三、注意事项
1.浅表组织病变可能体积较小,但扫查不能局限,注意观察周边组织情况,如提示恶性病灶,注意扫查相关区域淋巴结情况。
2.切勿主观臆断,遵循一定的检查步骤和诊断思维。
3.了解病史,必要时进行查体,触诊了解肿块硬度、与周边组织关系、放射痛等。
4.对于肿块中流出的分泌物要注意清除消毒,避免交叉感染(放入注意事项)。
5.报告内容科学严谨,为临床医生提供有价值的诊断依据,实时记录下声像图特征,提供复查对比。
6.随访有利于加深对疾病的了解,也有助于对疾病声像图表现和诊断思维的再认识,拓宽视野。
7.对软组织肿块的超声扫查及描述,不能仅局限于囊实性的鉴别,还应包括对大小、边界及血流的描述,以及与周围组织的毗邻关系,特别是与关节、肌腱及神经血管束的关系。
1.张缙熙,姜玉新.浅表器官及组织超声诊断学.北京:科学技术文献出版社.
2.轩维峰.浅表组织超声与病理诊断. 北京:人民军医出版社,2015.
3.Carra BJ,Mansfield LT,Chen D,et al. Making a Sound Diagnosis:Sonography of Soft Tissue Masses—Technique,Pearls,and Pitfalls to Keep Radiologists out of Danger. Radiological Society of North America 2012 Scientific Assembly and Meeting.
4.Anonymous. AIUM practice guideline for the performance of ultrasound examinations of the head and neck. Journal of Ultrasound in Medicine,2014,33(2):366.
5.Guidelines for professional working standards. Ultrasound practice. United Kingdom Association of Sonographers,2008.