 去看看
去看看


一、概述
留置胃管是指将导管经口或鼻腔插入胃中并固定。
鼻饲术是指从胃管内输注流质食物、水和药物,以维持患儿营养和治疗需要的技术,又称经口或鼻胃管喂养法,是一种既安全又经济的营养支持方法。
适应证:
不能经口进食者如昏迷、口腔疾患、口腔手术后的患儿;不能张口的患儿如破伤风;早产儿及病情危重的患儿;拒绝进食的患儿。
禁忌证:
食管胃底静脉曲张的患儿;食管癌和食管梗阻的患儿。
二、操作实践
(一)评估
1.对患儿的评估
由于婴幼儿年龄小,语言发育处于发展阶段,不能正确表达自己的感受,可通过家长了解患儿的身体状况,了解其有无插管经历;评估患儿年龄、病情、意识、营养、合作程度;评估患儿口鼻腔情况:口鼻腔黏膜有无肿胀、炎症、鼻中隔偏曲、鼻息肉及其他口鼻部疾病等。根据评估结果选择合适的胃管和鼻饲时机。
2.对鼻饲通路的评估
胃管粗细及长度合适,评估管饲通路、输注方式,有无误吸风险。
(二)操作前护理
1.核对医嘱及治疗信息,确保无误。
2.患儿准备
向患儿及家属解释鼻饲目的、注意事项,以取得配合。
3.护士准备
洗手、戴口罩。
4.物品准备
治疗盘、一次性胃管、0.9%等渗氯化钠注射液、50ml或20ml注射器、敷贴(或胶布)、棉签、纱布;无菌手套、治疗碗、弯盘、镊子、垫巾、压舌板、治疗巾;温水适量、鼻饲液(温度38~40℃);盛污物容器,必要时备营养泵。
(三)操作中护理
1.备齐用物,携至患儿床旁。
2.告知患儿及家长配合方法,协助患儿侧卧位或面向护士。将患儿床头摇高30°~60°,可避免食物或药物反流,以防吸入气管内。
3.下颌下垫巾,弯盘置口角旁,清洁鼻腔。
4.插胃管
(1)戴无菌手套,检查胃管是否通畅,润滑胃管前端。
(2)测量胃管需插入长度并标记。
1)鼻胃管插入长度:患儿发际到剑突(图12-1A),或鼻尖至耳垂+耳垂到剑突(图12-1B)。
2)口胃管插入长度:口角至耳垂+耳垂到剑突。

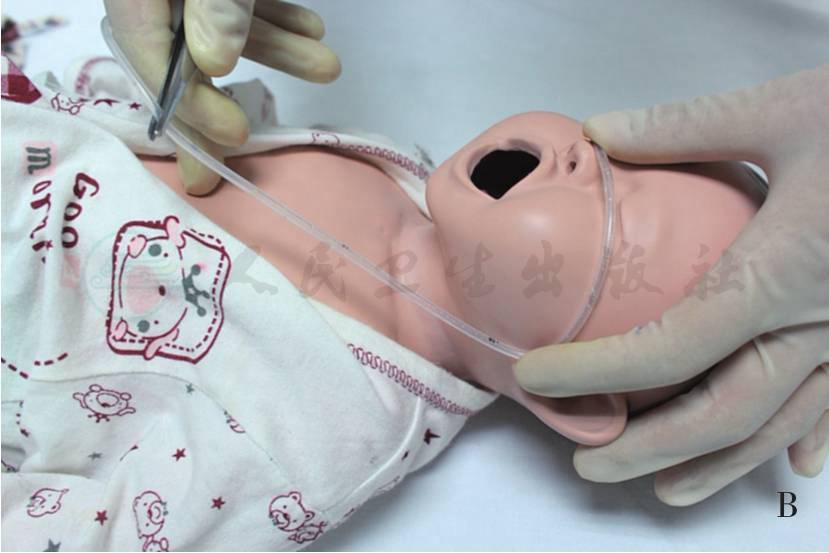
图12-1 测量胃管长度
(3)插胃管:将胃管沿一侧鼻孔或口腔轻轻插入,插入到咽喉部时,清醒者指导吞咽配合动作,昏迷或不合作者将患儿头部托起(图12-2),使下颌靠近胸骨柄,随后将胃管沿后壁滑行迅速插至预定长度。
插管动作轻稳,特别是在食管狭窄处(环状软骨、平气管分叉处,食管通过膈肌处)以免损伤食管黏膜;如患儿有恶心,稍停片刻再插,如盘在口腔内或误入气管,须拔出重插。
5.证实胃管在胃内(图12-3)
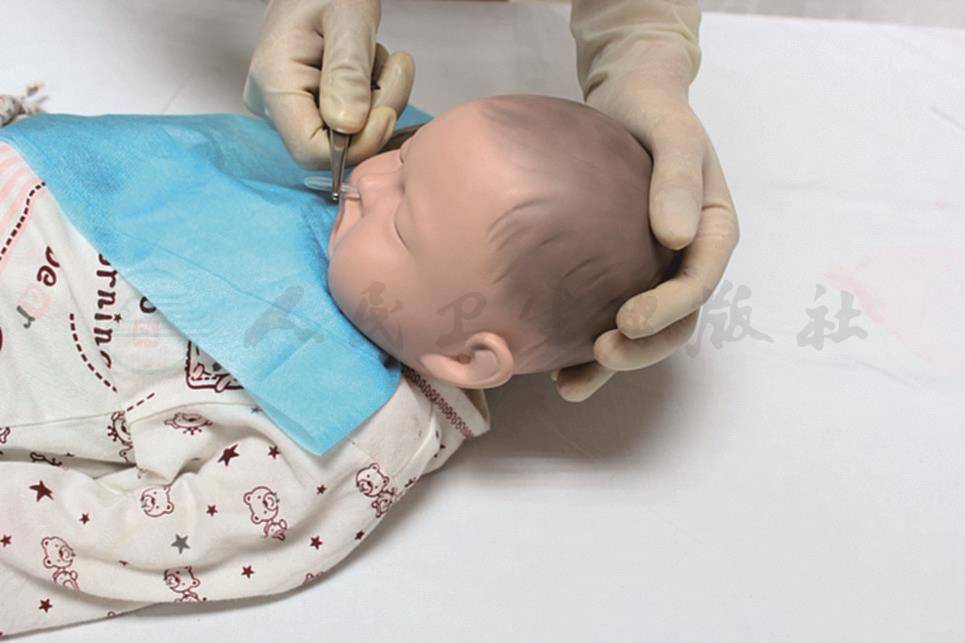
图12-2 托起患儿头部
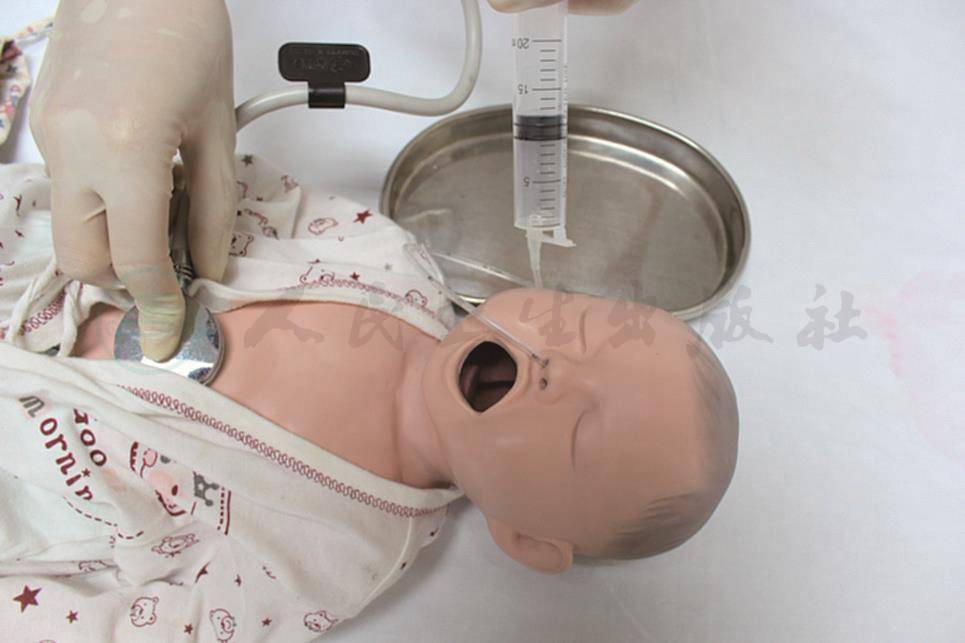
图12-3 确定胃管位置
(1)用注射器抽取有胃液抽出,并用pH试纸确证为酸性胃液(pH<5)。
(2)将胃管置于盛水的杯中,管中有无气体逸出,如有大量气体逸出表明误入气管。
(3)用注射器从胃管注入10ml空气,同时用听诊器能在胃部听到气过水声。
(4)X线摄片确定胃管位置。
6.固定胃管并标识
(1)使用敷贴或胶布固定导管于鼻翼部和面颊部(图12-4)。
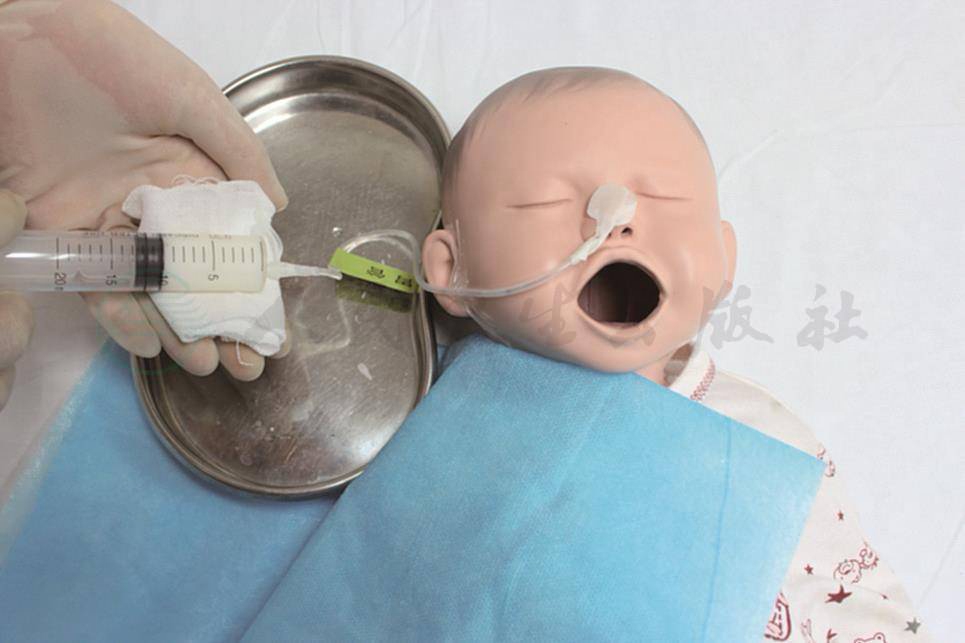
图12-4 固定胃管后鼻饲
(2)将胃管末端反折并用纱布包好,妥善固定于大单,枕旁或患儿衣领处。
(3)标识导管名称、置管日期和时间
7.鼻饲流质或药液。
8.帮助患儿清洁口腔、鼻腔,整理床单位。病情允许,使患儿维持半卧位20~30分钟。
9.拔胃管
(1)弯盘置于口角旁,铺治疗巾于下颌下。
(2)夹紧胃管末端,轻取下胶布
(3)轻稳地拔出胃管过咽喉处,快速拔出胃管并将其置弯盘处。
(4)擦净胶布痕迹,撤去治疗巾、弯盘等。
(四)操作后护理
1.协助患儿清洁口腔、鼻腔,取舒适体位。
2.整理用物,医疗废物按废弃物分类原则处理。
三、注意事项
1.插管动作轻柔,通过食管狭窄处时尤须注意,避免损伤食管黏膜。
2.昏迷患儿因吞咽和咳嗽反射消失,不能合作,插管时需将头部后仰,当插至会厌部时,将患儿头部托起,使下颌靠近胸骨柄,以增大咽部的弧度。
3.鼻饲流质或药液
(1)每次注食前均需先检查并确认胃管在胃内后方可注食。
(2)确定胃内是否有潴留,当胃内残留液超过鼻饲液量的1/4时,应报告医师酌情减量或暂停鼻饲。
(3)营养液要现配现用,粉剂应搅拌均匀,配制后的营养液放置在冰箱冷藏,24小时内用完。
(4)试温,再抽取鼻饲液,并将空气排出,避免空气入胃,引起胀气。
(5)接妥胃管接口,缓慢灌入。根据患儿病情和医嘱选择合适的速度进行鼻饲,新生儿及小婴儿鼻饲时,不宜推注,应撤去针栓,将鼻饲液注入空针筒以自然力灌入胃内;鼻饲液温度38~40℃,每次量<250ml,间隔>2小时,或根据医嘱;药物、饮食应分开注入。
(6)特殊用药前后要用温开水冲洗胃管,药片或药丸经研碎,溶解后注入胃管。
(7)鼻饲完毕,再注入少量温水冲净鼻胃管内剩余鼻饲液。
4.拔胃管时注意夹紧或反折胃管,避免胃管内液体反流入气道。
5.观察插胃管和鼻饲后的不良反应。
6.长期置管患儿,每天需行口腔护理,每周更换胃管1次。
四、相关知识
(一)营养状况指标
1.体重是最敏感的指标,在临床广泛应用。体重估计计算公式如下:
1~6个月体重估计:体重(kg)=月龄×0.6+3(kg)或出生体重(g)+月龄×700(g)
7~12个月体重估计:体重(kg)=月龄×0.5+3.6(kg)或+(6000+月龄×250g)
1岁以上体重估计:年龄×2+7(kg)或+6(农村)+8(城市)
2.身长计算
身长的增长与营养因素有关。长期营养不当会影响身长的增长。身长是从头顶到足底的全身长度,婴幼儿应仰卧位测量。新生儿出生时身长平均为50cm,1岁时75cm,2岁时85cm,2~12岁计算公式为身高(cm)=年龄(岁)×7+70。
3.上臂围的增长
上臂围指沿肩峰与尺骨鹰嘴连线中点的水平绕上臂一周的长度,代表上臂骨骼、肌肉、皮下脂肪和皮肤的发育水平。在测量身高、体重不便的地区,测量上臂可普查5岁以下小儿的营养状况。评估标准:>13.5cm为营养良好;12.5~13.5cm为营养中等;<12.5cm为营养不良。
(二)胃管选择
1.胃管长度选择以身高定长度
胃管插入长度(cm)=6.7+[0.26× 身高(cm)],新生儿经鼻腔插入长度以18~22cm为宜,经口15~17cm为宜。
2.选择胃管粗细要适合
可按年龄、生长发育差异选择合适的胃管。一般情况下,新生儿选择6F胃管,1岁内选择8F,1~2岁选择10F,4~7岁选择12F,8~11岁选择14F,12岁以上可选16~18F胃管。
(三)关于确定胃管位置
1.X线摄片定位
虽为最能确定胃管位置方法,但由于胃管留置期间需要频繁检测其位置,且多次摄片会导致放射线累积的危险及增加费用,应慎用。
2.JBI指南推荐
确定机械通气鼻饲患者的胃管位置,采用二氧化碳比色卡确定胃管的位置,非机械通气鼻饲患者采用胃管压力测试法。
(四)留置胃管的体位
众多研究显示,喂养时患者的体位与胃食管反流及误吸的发生率有关。国外针对危重患者管饲喂养研究发现,床头抬高>30°的患者误吸率要低于床头抬高<30°者,且数据差异具有统计学意义。因此,指南建议抬高床头30°~45°,但指南同时指出,当床头抬高45°时可能会增加危重患者皮肤受损的危险。
(五)鼻饲并发症
如误吸导致的相关性肺炎、胃肠道反应(腹泻、恶心、呕吐、腹胀)、导管相关并发症(鼻炎、鼻溃疡、导管闭塞、导管移位、导管滑脱、导管相关的消化道穿孔)、代谢异常(脱水、电解质紊乱)等。随着肠内营养的发展,在各种原因引起的极度营养不良患者中,鼻饲还会引起再喂养综合征(refeeding syndrome),此综合征会造成25%的患者死亡,相关原因中21%与肠内营养有关,13%与口服有关。
1.姜安丽.新编护理学基础.北京:人民卫生出版社,2008.
2.李秀华.护士临床“三基”实践指南.北京:北京科学技术出版社,2010.
3.崔焱.儿科护理学.第5版.北京:人民卫生出版社,2012.
4.JBI.Methods for determining the correct nasogastric tube placement after insertion in adults.Best Practice,2010,10(1):1-4.
5.林渭珍,曾志华.留置胃管患儿两种不同置管方法的效果观察.临床医学工程,2013,20(6):731-732.
6.Metheny N,Clouse R,Chang Y,et al.Tracheobronchial aspiration of gastric contents in critically ill tubefed patients:frequency,outcomes,and risk factors.Crit Care Med,2006,34(4):1007-1015.
7.Bourgault AM,Ipe L,Weaver et al.Development of evidence-based guidelines and critical care nurses’knowledge of enteral feeding.Critical Care Nurse,2007,27(4):17-29.
8.Sb L,Dm S.Effect of nasogastric tubes on incidence of aspiration.Arch Phys Med Rehabil,2008,89(4):648-651.
9.Boateng AA,Sriram K,Meguid M.Refeeding syndrome:treatment consideration based on collective analysis of literature case reports.Nutrition,2010,26(2):156-167.
10.李晓寒,尚少梅.基础护理学.北京:人民卫生出版社,2005.
11.雷家英,李亚农.实用儿科护理学.北京:中国协和医科大学出版社,2005.
12.楼建华.儿科护理.北京:人民卫生出版社,2012.
13.中华人民共和国卫生部.临床护理实践指南(2011版).北京:人民军医出版社,2012.